Анализ на дисбактериоз золотистый стафилококк клебсиелла

Таблица 1. Качественный и количественный состав основной микрофлоры толстого кишечника у здоровых людей (Кое/г Фекалий)
(Отраслевой стандарт 91500.11.0004-2003 “Протокол ведения больных. Дисбактериоз кишечника” – УТВЕРЖДЕНО приказом Минздрава России от 09.06.2003 г. N 231)
| Виды микроорганизмов | Возраст, годы | ||
| < 1 | 1-60 | > 60 | |
| Бифидобактерии | 1010 – 1011 | 109 – 1010 | 108 – 109 |
| Лактобактерии | 106 – 107 | 107 – 108 | 106 – 107 |
| Бактероиды | 107 – 108 | 109 – 1010 | 1010 – 1011 |
| Энтерококки | 105 – 107 | 105 – 108 | 106 – 107 |
| Фузобактерии | < 106 | 108 – 109 | 108 – 109 |
| Эубактерии | 106 – 107 | 109 – 1010 | 109 – 1010 |
| Пептострептококки | < 105 | 109 – 1010 | 1010 |
| Клостридии | <= 103 | <= 105 | <= 106 |
| Эшерихии (E.coli): | |||
| E.coli типичные | 107 – 108 | 107 – 108 | 107 – 108 |
| E.coli лактозонегативные | < 105 | < 105 | < 105 |
| E.coli гемолитические | |||
| Другие условнопатогенные энтеробактерии <*> | < 104 | < 104 | < 104 |
| Стафилококк золотистый | |||
| Стафилококки (сапрофитный, эпидермальный) | <= 104 | <= 104 | <= 104 |
| Дрожжеподобные грибы рода Candida | <= 103 | <= 104 | <= 104 |
| Неферментирующие бактерии <**> | <= 103 | <= 104 | <= 104 |
<*> – представителиродов Klebsiella, Enterobacter, Hafnia, Serratia, Proteus, Morganella, Providecia,
Citrobacter идр.
<**> – Pseudomonas, Acinetobacter идр.
Микроорганизмы, перечисленные в бланке анализа на дисбактериоз, можно разделить на три группы:
- молочнокислые бактерии нормальной микрофлоры – преимущественно бифидобактерии и лактобактерии,
- патогенные энтеробактерии,
- условно-патогенная флора (УПФ).
Молочнокислые бактерии
Основу нормальной микрофлоры кишечника составляют молочнокислые бактерии – бифидобактерии, лактобактерии и пропионовокислые бактерии с преобладанием бифидобактерий, которые выполняют ключевую роль в поддержании оптимального состава биоценоза и его функций. Падение количества бифидобактерий и лактобактерий ниже нормы говорит о наличии проблем в организме. Как минимум, это воспаление на слизистых оболочках и снижение иммунной защиты.
Патогенные энтеробактерии
Патогенные энтеробактерии – это бактерии, способные вызывать острые кишечные инфекции (возбудители брюшного тифа – сальмонеллы, возбудители дизентерии – шигеллы, возбудители йерсиниоза – йерсинии и др.) Их присутствие в кале – это уже не просто дисбактериоз, а показатель опасного инфекционного заболевания кишечника.
Условно-патогенная флора (УПФ)
К условно-патогенной флоре относятся лактозонегативные энтеробактерии, клостридии, различные кокки и др. Суть этих микробов отражена в названии группы: «условно-патогенные». В норме они не вызывают нарушений. Многие из них даже могут быть в определенной степени полезны организму. Но при превышении нормы и/или неэффективности иммунной защиты они могут стать причиной серьезных заболеваний. Конкурируя с полезными бактериями, условно-патогенная флора может войти в состав микробной пленки кишечника и стать причиной функциональных нарушений, воспалительных и аллергических заболеваний.
Возможно попадание условно-патогенной флоры через кишечную стенку в кровь и распространение ее по организму (транслокация), что особенно опасно для детей раннего возраста и лиц с выраженными иммунодефицитами, у которых эти микроорганизмы могут вызвать различные заболевания, в том числе, опасные для жизни.
Пояснения к таблице
Обычно количество обнаруженных бактерий в бланке анализа обозначается числом 10 в какой-либо степени: 103, 105, 106 и т. д. и аббревиатурой КОЕ/г, что означает количество живых, способных к росту бактерий в 1 г фекалий.
Аббревиатура «abs» напротив названия бактерии означает, что данный микроорганизм не был обнаружен в пределах нормы и выше ее, а значения ниже нормы (субнормальные), как несущественные, не смотрели.
Бифидобактерии
Бифидобактерии – это основа нормальной микрофлоры толстого кишечника. В норме их содержание в кишечнике должно быть у детей до года – 1010 – 1011, у взрослых – 109-1010 КОЕ/г. Заметное снижение количества бифидобактерий – главный признак наличия дисбактериоза и иммунных нарушений.
Дефицит бифидобактерий приводит к росту интоксикации, нарушению процессов углеводного обмена, всасывания и усвоения в кишечнике витаминов, кальция, железа и других микро- и макроэлементов. Без биопленки из бифидобактерий меняется структура и нарушаются функции слизистой оболочки кишечника, уменьшается количество иммунных клеток и их активность, повышается проницаемость кишечника для чужеродных агентов (токсинов, вредоносных микробов и др.). В результате значительно увеличивается токсическая нагрузка на печень и почки, повышается риск развития инфекций и воспалений, авитаминозов и различных микроэлементозов.
Лактобактерии
Лактобактерии, так же как и бифидобактерии, являются одной из главных составляющих нормальной микрофлоры человека. Норма содержания в кишечнике у детей до года – 106 – 107, у взрослых – 107-108 КОЕ/г. Значительное снижение количества лактобактерий говорит не только о дисбиотических нарушениях, но и о том, что организм находится в состоянии хронического стресса, а также о снижении противовирусной и противоаллергической защиты, нарушениях липидного обмена, обмена гистамина и т. д. Дефицит лактобактерий сильно повышает риск развития аллергических реакций, заболевания атеросклерозом, неврологических нарушений, сердечно-сосудистых заболеваний, может также стать причиной запоров, развития лактазной недостаточности.
Бактероиды
Бактероиды – условно-патогенные бактерии. Вторая по численности (после бифидобактерий) группа кишечных микроорганизмов, особенно у взрослых (норма – до 1010 КОЕ/г), у детей до года – 107-108. При содержании в пределах нормы они выполняют много полезных для организма функций. Но при нарушении баланса в кишечном микроценозе или при превышении нормы бактероиды могут приводить к многообразным инфекционно-септическим осложнениям. При избыточном росте бактероиды могут подавлять рост кишечной палочки, конкурируя с ней за кислород. Бесконтрольный рост бактероидов и проявление ими агрессивных свойств ограничивают основные компоненты защитной флоры – бифидобактерии, лактобациллы и пропионовокислые бактерии.
Энтерококки
Энтерококки – наиболее часто встречающиеся в кишечнике здоровых людей условно-патогенные микроорганизмы. Норма содержания для детей до года – 105-107, для взрослых – 105-108 (до 25% от общего количества кокковых форм). Некоторые специалисты считают их безобидными. На деле же многие энтерококки способны вызывать воспалительные заболевания кишечника, почек, мочевого пузыря, репродуктивных органов не только при превышении ими допустимого количества (при содержании более 107), но и в количестве, соответствующем верхней границе нормы (106-107), особенно у людей со сниженным иммунитетом.
Фузобактерии
Фузобактерии – условно-патогенные бактерии, основные места обитания которых в человеческом организме – толстая кишка и респираторный тракт. В полости рта у взрослого человека содержится 102-104 КОЕ/г фузобактерий. Допустимое количество в кишечнике у детей до года < 106, у взрослых – 108 – 109.
Некоторые виды фузобактерий при иммунодефицитах могут вызывать вторичные гангренозные и гнойно-гангренозные процессы. При ангине, герпетическом стоматите, гипотрофии у детей, при иммунодефицитных состояниях возможно развитие фузоспирохетоза – некротического воспалительного процесса на миндалинах, слизистой оболочки полости рта.
Эубактерии (лат. Eubacterium)
Относятся к основной резидентной микрофлоре как тонкой, так и толстой кишки человека и составляют значительную часть от всех населяющих желудочно-кишечный тракт микроорганизмов. Допустимое количество эубактерий в кале здоровых людей: у детей первого года – 106-107 КОЕ/г; у детей старше года и взрослых, включая пожилых – 109-1010 КОЕ/г.
Примерно половина видов эубактерий, обитающих в организме человека, могут участвовать в развитии воспаления ротовой полости, формировании гнойных процессов в плевре и легких, инфекционного эндокардита, артрита, инфекций мочеполовой системы, бактериального вагиноза, сепсиса, абсцессов мозга и прямой кишки, послеоперационных осложнений.
Повышенное содержание эубактерий обнаруживается в фекалиях больных полипозом толстой кишки. Эубактерии редко встречаются у детей, находящихся на грудном вскармливании, но у детей, находящихся на искусственном вскармливании могут выявляться в количестве, соответствующем норме взрослого человека.
Пептострептококки
Пептострептококкиотносятся к нормальной микрофлоре человека. Норма содержания в кале у детей до года < 105, у детей старше года и взрослых – 109 – 1010. В организме здорового человека пептострептококки обитают в кишечнике (в основном, в толстой кишке), ротовой полости, влагалище, дыхательных путях. Обычно пептострептококки являются возбудителями смешанных инфекций, проявляясь в ассоциациях с другими микроорганизмами.
Клостридии
Условно-патогенные бактерии, представители гнилостной и газообразующей флоры, количество которых зависит от состояния местного иммунитета кишечника. Основное место обитания в человеческом организме – толстая кишка. Допустимое количество клостридий у детей до года не более 103, а у взрослых – до 105 КОЕ/мг.
В комплексе с другой условно-патогенной флорой клостридии могут вызывать разжижение стула, понос, повышенное газообразование, которое наряду с тухлым запахом кала (симптомы гнилостной диспепсии) является косвенным признаком повышенной численности и активности этих бактерий. В определенных условиях они могут быть причиной некротического энтерита, вызывать пищевую токсикоинфекцию, сопровождающуюся водянистой диареей, тошнотой, коликами в животе, иногда лихорадкой.
При приеме некоторых антибиотиков клостридии могут вызывать антибиотикоассоциированную диарею или псевдомембранозный колит. Кроме проблем с кишечником, клостридии могут вызывать заболевания мочеполовых органов человека, в частности, острый простатит. Симптомы воспаления, спровоцированного клостридиями во влагалище, имеют сходство с симптомами кандидозного вагинита («молочницы»).
E.coli типичные (эшехирии, кишечная палочка типичные), т. е. с нормальной ферментативной активностью
Условно-патогенные микроорганизмы, которые вместе с бифидо- и лактобактериями относятся к группе защитной микрофлоры кишечника. Эта палочка препятствует заселению кишечной стенки чужеродными микроорганизмами, создает комфортные условия для других важных бактерий кишечника, например, поглощает кислород, являющийся ядом для бифидобактерий. Это главная «фабрика витаминов» в организме.
В норме общее содержание кишечной палочки – 107-108 КОЕ/ мг (что соответствует 300-400 млн/г). Повышенный уровень E. coli в кишечнике может стать причиной воспаления, сопровождающегося нарушениями стула и болями в животе. А ее проникновение из кишечника в другие экониши организма (мочевыводящие пути, носоглотку и т. д.) – причиной цистита, заболеваний почек и др.
Снижение этого показателя является сигналом о высоком уровне интоксикации в организме. Сильное снижение количества кишечной палочки типичной (до 105 КОЕ/ мг и ниже) – косвенный признак присутствия паразитов (например, глистов или паразитических простейших – лямблий, бластоцист, амеб и др.). Кроме паразитов, среди самых вероятных причин снижения уровня кишечной палочки существование в организме очагов хронической инфекции, повышенная аллергизация, дисфункции или заболевания различных органов, в первую очередь печени, почек, поджелудочной и щитовидной желез. Чтобы избежать ошибочного диагноза и, соответственно, неправильного лечения, рекомендуется сначала исключить паразитарное заражение.
Кишечная палочка со сниженной ферментативной активностью (E.coli лактозонегативные).
Норма содержания – не более 105 КОЕ/г. Это неполноценная разновидность кишечной палочки, которая прямой опасности обычно не представляет. Но эта палочка – «тунеядец». Она занимает место полноценной E.coli, не выполняя при этом присущих полноценной E.coli полезных функций. В результате организм недополучает необходимые ему витамины, ферменты и другие полезные вещества, синтезируемые полноценными эшерихиями, что в итоге может привести к серьезным обменным нарушениям и даже воспалительным заболеваниям. Присутствие этой палочки в количестве выше допустимой нормы – всегда признак начинающегося дисбактериоза и, наряду со снижением общего количества кишечной палочки, может быть косвенным показателем присутствия в кишечнике паразитических простейших или глистов.
E.coli гемолитическая (гемолитическая кишечная палочка)
Патогенный вариант кишечной палочки. В норме должна отсутствовать. Ее присутствие требует иммунокоррекции. Может вызывать аллергические реакции и различные кишечные проблемы, особенно у маленьких детей и лиц с ослабленным иммунитетом. Часто образует патогенные ассоциации с золотистым стафилококком, но в отличие от него практически не встречается в составе грудного молока.
Другие условно-патогенные энтеробактерии
(протеи, серрации, энеробактеры, клебсиеллы, хафнии, цитробактеры, морганеллы и др.) Большая группа лактозонегативных энтеробактерий большей или меньшей степени патогенности. Допустимое количество этих микроорганизмов менее 104 КОЕ/г. Большее количество этих бактерий является признаком дисбактериоза. Значительное превышение нормы (более 106) может приводить к воспалительным заболеваниям кишечника (проявляются нарушениями стула, болями), урогенитальной сферы и даже ЛОР-органов, особенно у детей раннего возраста и лиц с пониженным иммунитетом.
Наиболее неприятные бактерии данной группы:
- Протеи – чаще всего с ними связаны запоры, но они также могут вызывать острые кишечные инфекции, заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит.
- Клебсиеллы – прямые антагонисты (конкуренты) лактобактерий, приводят к развитию аллергий, запоров, проявлениям лактазной недостаточности. Косвенный признак избыточного присутствия клебсиеллы – зеленый стул со слизью, кислый запах кала (симптомы бродильной диспепсии).
Стафилококк золотистый (S. aureus)
Один из наиболее неприятных представителей условно-патогенной флоры. В норме должен отсутствовать, особенно у детей. Для взрослых допустимо содержание 103 КОЕ/г.
Даже небольшие количества золотистого стафилококка могут вызвать выраженные клинические проявления (аллергические реакции, гнойничковые кожные высыпания, дисфункции кишечника), особенно у детей первых месяцев жизни. Кроме кишечника и кожных покровов, стафилококки в немалых количествах живут на слизистых оболочках носа и могут вызывать воспалительные заболевания носоглотки, отиты.
Главные условия, от которых зависит степень патогенности стафилококков и восприимчивость к ним организма, – это активность иммунной защиты организма, а также количество и активность конкурирующих со стафилококком бифидо- и лактобактерий, которые способны нейтрализовать его вредоносность. Чем больше в организме сильных, активных бифидобактерий и лактобактерий, тем меньше вреда от стафилококка (клинических проявлений может не быть, даже если его количество достигло 105 КОЕ/г). Чем больше дефицит бифидо- и лактобактерий и чем слабее иммунная защита организма, тем активнее стафилококк.
В группе риска сладкоежки и люди, имеющие слабый иммунитет. В первую очередь это дети – недоношенные, рожденные в результате проблемной беременности, кесарева сечения, лишенные естественного грудного скармливания, перенесшие антибиотическую терапию. В организм ребенка стафилококки могут попасть через материнское молоко, со слизистых и кожи мамы (тесный контакт).
Стафилококки сапрофитный, эпидермальный (S. epidermidis, S. saprophyticus)
Относится к условно-патогенной микрофлоре. При превышении нормальных значений (104 КОЕ/г или 25% от общего количества кокков) эти стафилококки способны вызывать определенные нарушения. Как правило, они выступают в роли вторичной инфекции. Кроме кишечника живут в верхних слоях кожи, на слизистых оболочках рта, носа и наружного уха. Патогенность микроорганизма усиливается при значительном снижении защитных сил организма, при длительных хронических заболеваниях, стрессах, переохлаждении, иммунодефицитных состояниях.
Дрожжеподобные грибы рода Candida
Максимально допустимое количество – до 104. Превышение этого уровня говорит о снижении иммунной защиты организма и очень низком рН в зоне обитания кандиды, а также может быть следствием применения антибиотиков и большого количества углеводов в рационе. При повышенном количестве этих грибов на фоне снижения количества нормальной флоры на слизистых оболочках ротовой полости и половых органов могут появится симптомы кандидоза, чаще называемого молочницей. Инфицирование грибами кишечника на фоне дефицита основных групп кишечных бактерий говорит о системном кандидозе, неработающем иммунитете и повышении риска развития диабета.
Неферментирующие бактерии (в некоторых бланках обозначены как «Прочие микроорганизмы»)
Pseudomonas, Acinetobacter и др. редко встречающиеся в кишечнике человека виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Максимально допустимое количество у взрослых – не более 104. Как правило, их обнаружение в количестве выше нормы требует антибактериальной терапии и иммуннокоррекции.
Наши пробиотики:
Посмотреть все
Источник

Согласно данным исторической статистики, детская смертность в Российской империи значительно превышала общеевропейские показатели. Причиной тому было отсутствие антибактериальных препаратов, пренебрежение элементарными санитарно-гигиеническими нормами по уходу за младенцами и их врожденная слабость, обусловленная плохим здоровьем, а иногда и истощением родителей. Наиболее часто детей поражали кишечные инфекции, возбуждаемые патогенными организмами вроде золотистого стафилококка. До годовалого возраста тогда доживали лишь около 75% малышей.
По причине скудного питания у рожениц возникали трудности с лактацией. Очевидно, что без материнского молока ситуация с детской смертностью усугублялась – ребенок не получал защитных веществ, а потому его иммунитет оставался уязвимым и не выполнял свои функции в полном объеме. В таких тяжелых условиях организм младенца был вынужден своими силами бороться с множественными возбудителями.
Широкое распространение антибактериальных препаратов и антисептических средств, призванных бороться с патогенными микроорганизмами, несколько улучшило положение дел. Однако, как оказалось, чаяния педиатров и врачей-инфекционистов на успешное решение проблемы оказались преждевременными.
Проблема заключалась в том, что бактерии рода стафилококков и энтерококков (золотистый стафилококк и клебсиелла) обладали огромной сопротивляемостью к медикаментам и не меньшей приспособляемостью к любым неблагоприятным условиям.
В последние 30-50 лет с массовым распространением антибиотиков пришла и сомнительная терапевтическая практика: по поводу и без врачи рекомендуют приём антибактериальных препаратов абсолютно всем, начиная с больных банальной простудой, заканчивая онкологическими пациентами. За короткий срок патогенные микроорганизмы изменились настолько, что сейчас стали огромной проблемой для роддомов и детских отделений больниц.
Доказательства мутации патогенной флоры, как говорится, налицо:
Золотистый стафилококк научился продуцировать новые ферменты, разрушающие антибактериальные вещества;
Кроме того, возбудитель перестроился и начал жить сложными колониями, нечувствительными к антибиотикам.
Исследования ученых показывают, что одиночные, разрозненные представители патогенной микрофлоры чувствительны практически ко всем антибиотикам, в том числе, к самому обыкновенному пенициллину. Тот же эффект достигался, когда стафилококки жили привычными небольшими колониями.
Никто не брал в расчет, что бактерии давно перестали существовать в виде однослойных поселений. Теперь они живут многослойными колониями. Антибактериальное средство уничтожает только верхний слой или нижний слой, а остальные бактерии благополучно продолжают свою жизнедеятельность.
Два этих свойства золотистого стафилококка превратили безобидную, на первый взгляд, бактерию в грозного противника. Стафилококк — настоящий бич стационаров. Бороться с ним крайне сложно, и здесь не помогут ни косметические ремонты, ни обработка ультрафиолетом.
Нередко случается и так, что носителями стафилококка становятся сами работники больниц.
Содержание:
- Симптомы стафилококка у грудничка
- Чем опасен стафилококк у грудничка?
- Лечение стафилококка у грудничка
- Профилактика стафилококка у грудничка
Симптомы стафилококка у грудничка
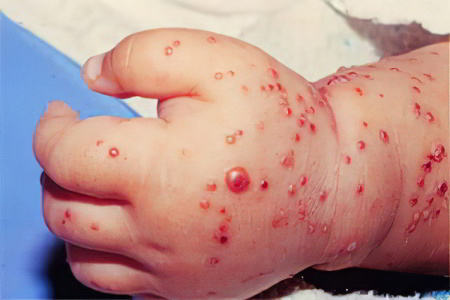
Инфицирование стафилококком проявляется довольно быстро. Золотистый стафилококк — крайне агрессивный и вирулентный патогенный микроорганизм, обнаруживающий свое присутствие практически сразу после заражения. Норма содержания золотистого стафилококка в организме — ноль. Если заражение произошло в условиях родильного дома, то ко 2-5 дню у младенца начинаются проблемы с желудочно-кишечным трактом.
Основной признак — частый стул. Однако и у здорового младенца, вскармливаемого грудным молоком, стул может быть регулярным и довольно частым.
В таком случае заболевание можно выявить, исходя из дополнительной симптоматики:
Кожные высыпания (гнойнички, фурункулы и др.);
Длительно незаживающий пуп;
Фонтанирующее срыгивание;
Появление зелени, гноя, крови в кале;
Изменение цвета и структуры стула: кал желтый или зеленоватый, пенистый.
Дети старше одного месяца страдают от стафилококковой инфекции несколько реже, и симптоматика у них отличается. У таких детей заболевание проходит по типу гастроэнтероколита или токсикоинфекции.
Поражение по токсикоинфекционному типу
Стафилококк часто образует колонии на поверхности продуктов питания. В ходе жизнедеятельности микроорганизм активно вырабатывает энтеротоксины. После употребления зараженных продуктов в организм ребенка проникают как сами бактерии, так и выработанные ими токсины.
Симптоматика включает в себя:
Признаки общей интоксикации организма (повышение температуры тела до 37.5-39.0, головная боль, слабость и вялость, сонливость, тошнота);
Бледность кожных покровов;
Частая рвота и понос.
Чаще всего детский организм подвергается атаке бактерии при употреблении следующих продуктов:
Кисломолочные продукты: молоко, творог, кефир и др.;
Фруктовые и овощные соки;
Детское питание из баночек.
Особенно рискуют родители, которые постоянно кормят своего ребенка магазинными продуктами питания. Как известно, такие продукты часто неправильно транспортируются и хранятся.
Любой врач из детской инфекционной больницы может рассказать о множестве пациентов до двух лет, накормленных просроченной “Агушей”, “Фрутоняней” или “Растишкой” и попавших в стационар с тяжелым отравлением.
Дети, инфицированные стафилококком, переносят заболевание гораздо тяжелее взрослых:
Высокая степень интоксикации приводит к тому, что ребенок практически отказывается от еды;
Частые поносы и рвота приводят к обезвоживанию и выведению из организма солей-электролитов. В результате метаболизм существенно нарушается;
Если у ребенка наблюдаются частые проявления токсикоинфекции, при этом они тяжело проявляются (бледность после рвоты, проблемы со сном и пробуждением), следует немедленно транспортировать ребенка в стационар своими силами или вызвав скорую помощь.
Поражение по типу гастроэнтероколита
Кислотность желудка ребенка не имеет той степени, которая наблюдается у взрослого человека. Стафилококк в ходе жизнедеятельности продуцирует массу ферментов и токсинов, разрушающих клеточные структуры слизистых оболочек. В результате происходит поражение слизистой желудка, тонкого и толстого кишечника. Развивается так называемый гастроэнтероколит.
Заболевание включает в себя два компонента:
Гастрит. У детей болезнь выражается в отказе от питания и частой рвоте. Не так просто без специальных знаний отличить рвоту от естественного срыгивания. Чтобы сделать верный вывод, нужно иметь в виду, что к рвоте у младенца специалисты относят объем рвотных масс, превышающий три столовых ложки. Срыгивание свыше трех раз в сутки также считается патологическим.
Гастрит у детей сопровождается симптомами интоксикации, а также дыхательными нарушениями (дыхание хриплое или более шумное);
Голос ребенка становится хриплым;
Ослабевает сосательный рефлекс;
Наблюдается сухость губ. Глазные яблоки визуально западают глубже;
Стенка брюшины утрачивает тонус. В результате функциональной пробы (щипок за кожу) складка расправляется медленно. Это свидетельствует об обезвоживании организма.
Справиться с заболеванием в домашних условиях невозможно, следует незамедлительно транспортировать ребенка в стационар и начать специфическую терапию.
Энтероколит. Представляет собой поражение слизистой толстого и тонкого кишечника. В диагностических целях проводят анализ кала. В норме стафилококк в кале обнаруживаться не должен, однако незначительное количество признается нормой, поскольку даже детский иммунитет способен подавить инфекцию. Для постановки диагноза «инфекционный энтероколит» показатель содержания стафилококков в кале должен составлять 10 в степени 2 колониеобразующих единиц на грамм.
Клиническая картина типична для тяжелого колита:
Частые поносы с примесями слизи, гноя, крови;
Светло-желтый кал, при контакте с атмосферным воздухом принимает зеленый оттенок;
Молоко в организме полностью не перерабатывается. В кале обнаруживаются комочки свернувшегося молока;
После нескольких дефекаций кал утрачивает структуру и принимает вид воды желтоватого или зелёного цвета;
Блуждающие боли в животе;
Ребенок становится беспокойным. Картина похожа на кишечные колики (подтягивает ноги к животу, кричит и т.д.);
Вздутие живота и повышенное продуцирование кишечных газов (бурление в животе), частое отхождение газов;
Постепенно развиваются признаки обезвоживания: сухость кожи, утрата эластичности кожных покровов, западение глазных яблок и др.
Определить патологию по количеству дефекаций в течение суток можно достаточно просто. Если ребенок на естественном вскармливании опорожняет кишечник 7-10 раз — это не норма. У детей на искусственном вскармливании нормальное количество дефекаций — 1-2 раза в сутки.
Наличие в структуре кала инородных примесей (кровь, слизь, гной) всегда говорит о патологическом процессе в области толстой или тонкой кишок.
Если количество стафилококков в кале меньше определенной нормы, ставят диагноз «дисбактериоз». Часто случается так, что педиатры и при превышении указанного значения говорят о дисбактериозе. Однако в данном случае речь идёт об инфекционном энтероколите. Соответственно, и лечение должно быть иным.
Симптомы клебсиеллы у грудничка
Клебсиелла относится к условно-патогенным микроорганизмам, поскольку присутствует в организме человека постоянно. Эти бактерии — рекордсмены по частоте возбуждаемых ими кишечных инфекций. Чаще всего клебсиелла поражает кишечник, то есть относится к энтеробактериям. Однако проникнув на слизистую носа, она может вызвать озену (зловонный насморк).
Чаще всего клебсиелла попадает в организм ребенка именно в условиях стационара.
Причин инфицирования несколько:
Взрослые нередко пренебрегают правилами личной гигиены и санации предметов обихода. Клебсиелла обычно попадает в организм ребенка именно после контакта с руками взрослого носителя или грязными предметами;
Часто клебсиелла инфицирует грудничков в процессе взаимодействия с общественными игрушками в поликлиниках и больницах;
Контакт с грязной пустышкой. Если пустышка падает на пеленальный стол или на пол, родители часто обтирают (а иногда и обсасывают) предмет и помещают его обратно в рот ребенку. Это прямой путь к инфицированию.
Клебсиелла в целом характеризуется тем же симптоматическим комплексом. Однако в отличие от золотистого стафилококка бактерия менее агрессивна и поражает преимущественно детей с ослабленным иммунитетом, дисбактериозом или имеющейся стафилококковой инфекцией.
Главное клиническое отличие клебсиеллы от стафилококка — цвет кала. Если при стафилококковой инфекции кал светло-желтый, то при поражении клебсиеллой он темно-зеленый. Для клебсиеллы также характерно более активное газообразование.
Чем опасен стафилококк у грудничка?

В отсутствии адекватной антибактериальной терапии стафилококковое поражение влечет множество тяжелых и смертельно опасных осложнений:
Развитие обезвоживания. Длительный и мучительный понос, а также частая рвота приводят к тому, что из тела с огромной скоростью выводится вода вместе с солями-электролитами. Организм не способен привести все системы в состояние динамического равновесия (гомеостаза). В результате может развиться шок и наступить летальный исход. У детей обезвоживание начинается гораздо раньше по причине меньшего количества жидкости в организме;
Инфекционно-токсический шок. Золотистый стафилококк — один из лидеров по скорости размножения. Как было сказано, бактерия продуцирует множество токсических веществ. При чрезмерном размножении токсинов и ферментов становится так много, что организм утрачивает возможность поддерживать все необходимые жизненные функции: отказывают почки, сердце, печень и мозг;
Кишечные кровотечения. Длительный энтероколит приводит к разрушению эпителия кишечника, перфорации его стенок и массивному кровотечению;
Перитонит. С перфорацией стенок пищевые и каловые массы выходят за пределы кишечника, инфицируя брюшную полость;
Сепсис. Разрушая кишечные стенки, стафилококк может проникнуть в кровеносное русло. Это приведет к заражению крови, и риск летального исхода многократно повысится;
Развитие носительства золотистого стафилококка. Даже если лечение проведено своевременно и эффективно, есть риск развития носительства бактерии. Микроорганизм начинает существование в латентной форме. Клинически носительство напоминает вялотекущий дисбактериоз: пониженный аппетит, неустойчивость стула, поносы чередуются с запорами и периодами нормального функционирования кишечника, тяжесть в животе, вздутие, метеоризм (колики), частое срыгивание.
С течением времени либо стафилококк повторно активизируется, либо иммунная система ребенка вместе с бифидумбактериями «усмирят» возбудителя.
Лечение стафилококка у грудничка
Терапия инфекционного поражения стафилококком сводится к трем основным аспектам:
Установление контроля над интенсивностью размножения микроорганизма, уничтожение возбудителей методом санации и приемом бактериофагов;
Поддерживающее лечение (восстановление водного баланса в организме, назначение лечебного питания);
Лечить грудных детей антибиотиками абсолютно недопустимо. Проведение антибактериальной терапии с применением макролидов или цефалоспоринов целесообразно только у детей с подтвержденным сепсисом.
Во всех остальных случаях антибиотики уничтожают микрофлору кишечника, а стафилококк благополучно продолжает свое существование и энтероколит вспыхивает ещё сильнее, поскольку конкуренции со стороны бифидум- и лактобактерий патогенная флора больше не испытывает.
Пробиотики в этом случае не помогают, поскольку на фоне приема антибиотиков полезная флора не приживается, к тому же стафилококки или клебсиеллы быстро уничтожают поступающее ничтожное число полезных бактерий.
Разумнее всего проводить лечение специализированными бактериофагами — вирусами, пожирающими определенный вид бактерий:
Бактериофаг стафилококка применяется в чистом виде или в виде комплекса (смесь фагов стафилококка, сальмонелл, шигелл и др.);
Длительность приема бактериофага — 1-2 недели;
При отсутствии терапевтического эффекта проводится повторный курс лечения;
Препарат требует особых условий хранения. Температура — не выше 6 °C. Это означает, что хранить его можно только в холодильнике. Для непосредственного использования препарат следует довести до комнатной температуры. Нагревать его нельзя. В этом основная сложность использования.
Для борьбы с бактериями используются следующие медикаменты:
Нитрофураны. Стопдиар, Эрсефурил, Энтерофурил. Их применение допускается, начиная с месяца от рождения. Препараты эффективны как против стафилококков, так и против клебсиеллы. Длительность приема — 7 дней. Детям старше года рекомендуется приём фуразолидона;
Энтеросорбенты. Должны применяться с большой осторожностью, поскольку велик риск развития кишечной инвагинации. Рекомендуется приём Смекты;
Иммуностимуляторы. Для применения у грудничков рекомендуется Кипферон. Курс лечения составляет 5 дней;
Препараты-пробиотики. Используются для восстановления нормальной микрофлоры кишечника. Конкретные наименования должны подбираться исходя из общего состояния здоровья ребенка;
Для восстановления водно-солевого баланса применяется комплексная терапия. Самостоятельно восстановить баланс почти невозможно. Между кормлениями ребенка необходимо поить чистой водой из расчета 100 мл воды на каждый килограмм веса. После улучшения общего состояния переходят к поддерживающему допаиванию. Объем воды — 100 мл на каждый килограмм веса в сутки. Это означает, что ребенок весом 4 кг должен получать за сутки 400 мл воды.
Чтобы остановить рвоту внутримышечно вводится церукал. В комплексе с ним продолжают приём жидкости. Каждые 4-10 минут — по чайной ложке воды. Вводятся растворы гидралазина и регидрона, также 5% глюкозы в пропорции 1:4. Если такой способ восстановления водно-солевого баланса оказался неэффективным и наблюдаются симптомы обезвоживания, единственный способ — госпитализация и проведение внутривенных вливаний.