Антибиотикоассоциированная диарея у детей лечение

Антибиотик-ассоциированная диарея – это заболевание, которое характеризуется появлением неоформленного стула во время или после приема антибактериальных препаратов. Болезнь сопровождается диспепсической симптоматикой (послаблением стула, газообразованием). В тяжелых случаях появляются интенсивные боли в животе, слабость, лихорадка. Диагностика основывается на установлении связи приема АБ с развитием диареи. Дополнительно проводят анализ кала, эндоскопическое исследование кишечника. Лечение предполагает отмену АБ, назначение пробиотиков и дезинтоксикационных препаратов. При выявлении возбудителя болезни проводят этиотропную антибактериальную терапию.
Общие сведения
Антибиотик-ассоциированная диарея (ААД, нозокомиальный колит) – три и более эпизода жидкого стула, повторяющиеся на протяжении не менее двух дней и связанные с приемом антибактериальных препаратов (АБ). Расстройство может проявляться в течение 4-х недель после отмены АБ. В развитых странах поражение кишечника является наиболее частой реакцией на антибиотикотерапию: у лиц, принимающих антибиотики, ААД встречается в 5-30% случаев. Патология протекает как в легкой самокупирующейся форме, так и в виде тяжелого затяжного колита. В современной гастроэнтерологии не менее 70% случаев заболевания приходится на идиопатическую ААД, 30% – на Clostridium difficile-ассоциированную диарею. Болезнь в равной степени поражает мужчин и женщин.

Антибиотик-ассоциированная диарея
Причины ААД
Антибиотик-ассоциированная диарея чаще развивается после назначения антибиотиков пенициллинового ряда, тетрациклинов, цефалоспоринов. Способ введения лекарств практически не влияет на вероятность появления диареи. При пероральном приеме медикаменты воздействуют на слизистый слой ЖКТ. При парентеральном пути введения метаболиты АБ выделяются с желчью и слюной, оказывая влияние на облигатную микрофлору. С учетом причин возникновения болезни различают 2 формы ААД:
- Идиопатическая (ИААД). Развивается в результате негативного воздействия АБ на эубиоз желудочно-кишечного тракта. Влияние патогенных микроорганизмов на ЖКТ является одной из возможных причин развития данного заболевания. Среди многообразия возбудителей часто встречаются стафилококки, протеи, энтерококки, клостридии, грибы. Риск возникновения ААД увеличивается при длительном (более 10 дней), частом и неправильном приеме АБ (превышении дозы).
- Clostridium difficile-ассоциированная диарея (C. difficile-АД). Этиологически связана с нарушением микрофлоры и избыточным заселением ЖКТ условно-патогенными бактериями Clostridium difficile. Дисбактериоз возникает в результате приема АБ из группы цефалоспоринов, амоксициллина, линкомицина. Известны случаи развития внутригоспитальной антибиотик-ассоциированной инфекции путем передачи возбудителя через средства личной гигиены (полотенца, мыло, посуда), медицинский инструментарий при некачественной обработке.
Помимо прямого воздействия антибактериальных средств на стенку кишечника, существуют факторы риска, увеличивающие вероятность развития болезни. К ним относят детский и пожилой возраст, наличие тяжелой соматической патологии (сердечная, почечная недостаточность), бесконтрольный прием антацидных препаратов, врожденные и приобретенные иммунодефицитные состояния, хирургические вмешательства на брюшной полости, зондовое питание. Хронические заболевания ЖКТ (болезнь Крона, неспецифический язвенный колит) также способствуют возникновению антибиотик-ассоциированного колита.
Патогенез
Противомикробные препараты уменьшают рост и размножение не только патогенных, но и симбионтных микроорганизмов. Происходит уменьшение облигатной микрофлоры кишечника, развивается дисбактериоз. Данный факт лежит в основе патогенеза обоих видов антибиотик-ассоциированной диареи. При идиопатической форме также играет роль усиление моторики кишечника, токсическое поражение слизистой оболочки или нарушение обменных процессов в кишечнике.
Антибиотик-ассоциированный клостридиальный колит возникает вследствие изменения состава эндогенной нормофлоры ЖКТ при приеме цефалоспоринов III и IV поколения, фторхинолонов, пенициллинов. Дисбактериоз способствует размножению C. Difficile, которые в большом количестве выделяют 2 вида токсинов (А и В). Находясь в просвете ЖКТ, энтеротоксины разрушают эпителиоциты и вызывают воспалительные изменения стенки кишечника. Колит преимущественно поражает толстый кишечник с формированием диффузной гиперемии и отечности слизистой. Стенка ЖКТ утолщается, образуются налеты фибрина, имеющие вид желтоватых бляшек (псевдомембраны).
Классификация
Выделяют две формы идиопатической антибиотик-ассоциированной диареи: инфекционную и неинфекционную. Среди возбудителей инфекционной формы ААД часто встречаются клостридии перфрингенс, золотистый стафилококк, сальмонеллы, клебсиеллы, грибы рода Кандида. Неинфекционная ИААД представлена следующими видами:
- Гиперкинетическая. Клавуланат и его метаболиты увеличивают двигательную активность ЖКТ, прием макролидов вызывает сокращение 12-перстной кишки и антрального отдела желудка. Данные факторы способствуют появлению неоформленного стула.
- Гиперосмолярная. Развивается за счет частичного всасывания АБ (цефалоспоринов) или при нарушении углеводного обмена. В просвете кишечника накапливаются метаболиты углеводов, которые вызывают повышенную секрецию электролитов и воды.
- Секреторная. Формируется за счет нарушения эубиоза кишечника и деконъюгации желчных кислот. Кислоты стимулируют выделение воды и солей хлора в просвет кишки, следствием этих процессов является частый неоформленный стул.
- Токсическая. Формируется из-за негативного воздействия метаболитов пенициллинов и тетрациклинов на слизистую кишечника. Развивается дисбактериоз и диарея.
Проявления C. difficile-АД могут варьировать от бессимптомного носительства до молниеносно развивающихся и тяжелых форм. В зависимости от клинической картины, данных эндоскопии выделяют следующие виды антибиотик-ассоциированной клостридиальной инфекции:
- Диарея без колита. Проявляется неоформленным стулом без интоксикационного и абдоминального синдромов. Слизистая оболочка кишечника не изменена.
- Колит без псевдомембран. Характеризуется развёрнутой клинической картиной с умеренной дегидратацией и интоксикацией. При эндоскопическом исследовании наблюдаются катаральные воспалительные изменения в слизистой оболочке.
- Псевдомембранозный колит (ПМК). Данное заболевание характеризуется выраженной интоксикацией, дегидратацией, частым водянистым стулом и болями в животе. При колоноскопии определяется фибринозный налет и эрозивно-геморрагические изменения слизистой.
- Фульминантный колит. Наиболее тяжелая форма антибиотик-ассоциированного расстройства ЖКТ. Развивается молниеносно (от нескольких часов до суток). Вызывает серьезные гастроэнтерологические и септические нарушения.
Симптомы ААД
При идиопатической антибиотик-ассоциированной диарее симптоматика возникает во время (у 70% пациентов) или после прекращения лечения антибиотиками. Основным, иногда единственным, проявлением болезни служит неоформленный стул до 3-7 раз в сутки без примесей крови и гноя. Редко отмечаются боли и чувство распирания в животе, метеоризм вследствие усиленной работы ЖКТ. Заболевание протекает без повышения температуры тела и симптомов интоксикации.
В отличие от идиопатической формы, клинический спектр проявлений Clostridium difficile-АД варьирует от бессимптомного колита до тяжелых фатальных форм болезни. Бактерионосительство выражается отсутствием симптоматики и выделением в окружающую среду клостридий с калом. Легкое течение заболевания характеризуется только жидким стулом без лихорадки и выраженного абдоминального синдрома. Чаще наблюдается C. difficile-ассоциированный колит средней степени тяжести, который проявляется повышением температуры тела, периодическими схваткообразными болями в околопупочной области, многократной диареей (10-15 раз/сутки).
Тяжелое течение болезни (ПМК) характеризуется частым (до 30 раз/сутки) обильным водянистым стулом, имеющим зловонный запах. Кал может содержать примеси слизи и крови. Болезнь сопровождается интенсивными абдоминальными болями, которые исчезают после акта дефекации. У пациентов отмечается ухудшение общего состояния, выраженная слабость и повышение температуры до 38-39°С. В 2-3% случаев регистрируется фульминантная форма заболевания, которая проявляется стремительным нарастанием симптомов, выраженной интоксикацией и появлением ранних тяжелых осложнений антибиотик-ассоциированной диареи.
Осложнения
Идиопатическая ААД хорошо поддается лечению и не вызывает осложнений у пациентов. Диарея, вызванная С.difficile, приводит к стойкому снижению артериального давления, развитию электролитных нарушений и обезвоживанию организма. Потери белка и воды способствуют возникновению отеков нижних конечностей и мягких тканей. Дальнейшее развитие болезни провоцирует появление мегаколона, изъявлений слизистой оболочки ЖКТ вплоть до перфорации толстой кишки, перитонита и сепсиса. Отсутствие своевременной диагностики и патогенетического лечения в 15-30% случаев приводит к летальному исходу.
Диагностика
При появлении обильного жидкого стула и дискомфорта в животе, вызывающих подозрение на развитие антибиотик-ассоциированной диареи, требуется консультация гастроэнтеролога. Специалист с помощью изучения анамнеза жизни и заболевания, физикального осмотра, данных лабораторных и инструментальных обследований составит соответствующее заключение.
Для диагностики идиопатической антибиотик-ассоциированной диареи достаточно выявить связь между приемом АБ и началом диареи, исключить сопутствующую патологию ЖКТ. В этом случае лабораторные показатели остаются нормальными, изменения слизистой оболочки кишечника отсутствуют. При подозрении на Clostridium difficile-ассоциированную диарею для подтверждения диагноза используются следующие методы:
- Лабораторные анализы крови. В общем анализе крови отмечается лейкоцитоз, увеличение СОЭ, анемия; в биохимическом – гипопротеинемия.
- Исследование кала. В копрограмме обнаруживаются лейкоциты и эритроциты. Основным диагностическим критерием заболевания служит выявление возбудителя в кале. Диагностикой выбора являются цитопатогенный тест (ЦТ) и реакция нейтрализации токсина (РНТ), которые определяют токсин В. Метод иммуноферментного анализа (ИФА) чувствителен к А и В-эндотоксинам. Полимеразная цепная реакция (ПЦР) используется для идентификации генов, кодирующих токсины. Культуральный метод позволяет обнаружить клостридии в посеве кала.
- Эндоскопия толстой кишки. Колоноскопию выполняют для визуализации патологических изменений кишечника (псевдомембран, фибриновых пленок, эрозий). Эндоскопическая диагностика при тяжелом колите может представлять опасность в связи с риском прободения кишки.
Диагностика антибиотик-ассоциированного расстройства стула обычно не вызывает трудностей. Идиопатическую форму болезни дифференцируют с пищевыми токсикоинфекциями легкой степени. Клиника C. difficile-ассоциированной диареи, а именно псевдомембранозного колита, может напоминать течение холеры, болезни Крона, язвенного колита и тяжелого пищевого отравления. Дополнительно проводят обзорную рентгенографию брюшной полости, КТ толстого кишечника.
Лечение ААД
Лечение неклостридиальной антибиотик-ассоциированной диареи предполагает отмену или снижение дозы антибактериального средства, назначение противодиарейных препаратов (лоперамид), эубиотиков и пробиотиков (лактобактерии, бифидобактерии). При многократных эпизодах жидкого стула целесообразно проводить нормализацию водно-солевого баланса.
Выявление клостридий диффициле является показанием для отмены АБ и назначения этиотропной, симптоматической и дезинтоксикационной терапии. Препаратом выбора для лечения заболевания является метронидазол. В тяжелых случаях и при непереносимости метронидазола назначают ванкомицин. Коррекция дегидратации и интоксикации осуществляется парентеральным введением водно-солевых растворов (ацесоль, р-р Рингера, регидрон и др.).
В комплексную терапию клостридиального колита входит использование энтеросорбентов, пробиотиков. Последние назначаются после проведения этиотропной терапии для восстановления нормофлоры кишечника курсом на 3-4 месяца. При осложнениях ПМК (перфорация кишки, мегаколон, рецидивирующее прогрессирующее течение колита) показано хирургическое лечение. Выполняют резекцию части или всей толстой кишки (гемиколэктомию, колэктомию).
Прогноз и профилактика
Прогноз идиопатической ААД благоприятный. Заболевание может купироваться самостоятельно после отмены антибиотиков и не требовать специфического лечения. При своевременной диагностике и адекватном лечении псевдомембранозного колита удается добиться полного выздоровления. Тяжелые формы диареи, игнорирование симптомов болезни могут повлечь осложнения как со стороны ЖКТ, так и всего организма.
Рациональная антибиотикотерапия предполагает прием медикаментов по строгим показаниям только при назначении врачом и под его тщательным контролем. Профилактика антибиотик-ассоциированной диареи включает применение пробиотиков для поддержания нормальной микрофлоры ЖКТ, рациональное питание и ведение активного образа жизни.
Источник
Эра антибиотиков (АБ) началась всередине ХХв. Широкое ибесконтрольное применение различных групп антибактериальных препаратов, особенно вамбулаторных условиях, привело кразвитию множества нежелательных эффектов, одним изкоторых является диарея. Еепоявление нафоне приема АБобозначается как АБ-ассоциированная диарея (ААД). Согласно определению ВОЗ, ААД характеризуется учащением стула (более 3 р./сут), которое возникает нафоне антибиотикотерапии или втечение 2мес. после ееокончания, сопровождается увеличением объема, изменением консистенции, появлением патологических примесей ввиде слизи, зелени икрови [1]. Поданным различных авторов, ААД развивается у5–30% лиц, получающих АБ[2, 3].
Ежегодно, согласно данным ВОЗ, в мире регистрируются 1–1,2 млрд диарейных заболеваний, а 5 млн случаев заканчиваются летальным исходом. Около 1,87 млн случаев смерти приходится на возраст до 5 лет. В России ежегодно заболевают диареей 500 тыс. детей [1]. Основную долю составляют диареи вирусной и бактериальной этиологии (рис. 1), в 6–7% случаев она обусловлена применением АБ.
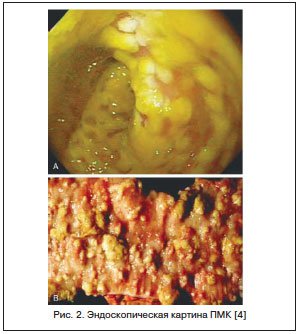
Считается, что в 20–25% случаев ААД отмечается в стационарах, но в последние годы увеличивается ее доля при назначении АБ в амбулаторной практике. Точных данных о частоте развития ААД у детей нет, т. к. чаще всего педиатры при подобной ситуации диагностируют дисбактериоз кишечника. У части пациентов ААД может иметь легкое течение, и при отмене АБ симптомы исчезают. Однако существуют тяжелые формы ААД, проявляющиеся псевдомембранозным колитом (ПМК). ПМК — острое, тяжелое заболевание толстой кишки, связанное с применением АБ и/или хирургическим вмешательством на кишечнике. ПМК характеризуется появлением на слизистой оболочке округлых фибринозных бляшек, сливающихся между собой, на фоне воспалительно-геморрагических изменений (рис. 2).
Механизмы развития диареи на фоне применения АБ:


1. Собственные побочные эффекты АБ (например, усиление перистальтики кишечника при приеме амоксициллина с клавулановой кислотой, макролидов, которые обладают мотилиноподобным действием на рецепторы кишечника) [5].
2. Осмотическая диарея в результате нарушения метаболизма желчных кислот и углеводов в кишечнике (например, при приеме фосфомицина трометамола) [6].
3. Избыточный рост бактерий в результате подавления облигатной интестинальной микрофлоры кишечника [7].
Практически все АБ, особенно активные в отношении анаэробов, способны вызывать ААД. Риск диареи возрастает при применении клиндамицина, линкомицина, аминопенициллинов, цефалоспоринов II и III поколения. По данным L. Mc Farland (1993), ААД встречается в 5–10% случаев при применении ампициллина, в 10–25% — цефалоспоринов II поколения и лишь в 2–5% случаев — при использовании других АБ, таких как тетрациклин, макролиды (эритромицин), нитрофурантоин, ко-тримоксазол, фторхинолоны, аминогликозиды (канамицин, гентамицин) [8]. Терапия цефалоспоринами III поколения предрасполагает к развитию ААД гораздо чаще, чем пенициллинами узкого спектра действия [9]. Следует помнить, что доза препарата, способ и кратность введения мало влияют на возможность развития ААД. Наиболее часто инфекция Clostridium (C.) difficile наблюдается при приеме АБ широкого спектра действия, которые плохо всасываются из кишечника, даже при их однократном введении.
Осмотическая и ААД в результате собственных побочных эффектов антибиотиков чаще всего протекает легко и требует отмены проводимой антибактериальной терапии или изменения пути введения «виновного» антибиотика. При ее развитии необходимо назначение препаратов — энтеросорбентов (Смекта®) от 3 до 7 дней и пробиотиков.
ААД этиологически может быть связана c воздействием различных микробов: C. difficile, Pseudomonas aeruginosa, Klebsiella oxytoca, Staphylococcus aureus, а также грибов рода Candida. Однако наиболее тяжелые формы ААД и ПМК обусловлены наличием C. difficile.
К факторам риска развития ПМК, обусловленного наличием C. difficile, относятся [3, 10, 11]:
- АБ, путь его выведения (чаще препараты, выводящиеся с желчью, например цефтриаксон), длительность антибактериального лечения, повторные курсы, комбинированная терапия разными группами АБ;
- возраст больных (у больных до 5 лет и старше 60 лет частота обнаружения C. difficile увеличивается);
- длительная госпитализация больного (прямо пропорциональна частоте колонизации C. difficile), пребывание в одной палате с больным, имеющим манифестную форму инфекции;
- наличие тяжелых сопутствующих заболеваний (патология ЖКТ, иммунодефицитные состояния, почечная недостаточность, онкология);
- проводимые медицинские манипуляции (операции, инвазивные процедуры).
C. difficile — грамположительный спорообразующий анаэроб, устойчив к воздействию алкогольсодержащих антисептиков, чувствительный к кислой среде желудка (при рН ниже 3,5) [12]. Особенностью жизненного цикла C. difficile является развитие 2-х форм — вегетативной и спор. Споры чрезвычайно устойчивы к различным внешним агрессивным воздействиям и могут оставаться жизнеспособными в течение многих лет в окружающей среде [13]. Вегетативные формы C. difficile обладают способностью продуцировать экзотоксины, среди которых идентифицированы энтеротоксин (токсин, А) и цитотоксин (токсин В), повреждающие кишечную стенку [14].
На сегодняшний день доказано, что токсин, А повышает секрецию жидкости в просвет кишечника, способствуя развитию диареи. Токсин В ингибирует процессы синтеза белка в энтероцитах и колоноцитах, оказывает выраженное цитопатогенное действие, нарушая функции клеточных мембран и приводя к потере калия и развитию выраженных электролитных нарушений. Токсин В действует только в присутствии токсина, А, повреждая мембраны в тысячу раз сильнее. Энтеротоксичность C. difficile реализуется 2-мя путями: прямой эффект заключается в непосредственном действии токсинов на энтероциты и нервный аппарат кишечной стенки; непрямой обеспечивается за счет активации макрофагов, тучных клеток и увеличения продукции провоспалительных цитокинов.
В исследованиях, проведенных в Европе и Америке, отмечается, что токсигенные штаммы C. difficile связаны с госпитальными вспышками и являются причиной генерализации инфекции, продуцируя значительно больше токсинов [15–17]. Споры C. difficile проявляют высокую устойчивость к факторам внешней среды и стандартным дезинфицирующим средствам, а вегетативные формы резистентны к большинству АБ (природные и полусинтетические пенициллины, ингибитор-защищенные пенициллины, цефалоспорины, линкозамиды и др.) [12].
Инфицирование C. difficile осуществляется фекально-оральным путем, резервуаром могут быть бактерионосители, пациенты и медработники, а также контаминированные поверхности в стационарах и амбулаториях [18]. Контактно-бытовой путь передачи C. difficile с участием различных факторов создает серьезный риск развития внутрибольничной инфекции, особенно у пациентов, получающих массивную антибактериальную терапию. Кроме этого, контингентами риска по развитию тяжелых форм нозокомиальной C. difficile-инфекции являются дети раннего возраста, ослабленные, а также пациенты, длительно находящиеся в стационаре [19, 20].
Клинические варианты течения C. difficile-ассоциированной диареи у детей могут быть малосимптомными или тяжелыми, вплоть до развития ПМК. Легкое течение часто характеризуется клиническими проявлениями нетяжелого колита (энтероколита), без лихорадки и интоксикации. Дети могут отмечать появление болей в животе, но чаще болезненность со стороны кишечника выявляется лишь при его пальпации. Отмечается увеличение количества дефекаций в сутки, часто не приводящее к водно-электролитным нарушениям [18]. В некоторых случаях отмечаются усиление болей в животе, его вздутие, нарастание интоксикации и диареи с прогрессированием процесса при отсутствии адекватной терапии [9].
Клинические проявления ПМК у детей разнообразны и развиваются остро. Для детей младшего возраста характерны лихорадка, отказ от еды, нарастание интоксикации, срыгивания, диарея с водно-электролитными нарушениями и вздутием живота, болезненной пальпацией живота по ходу толстой кишки [9, 18]. Стул частый, в каловых массах — примесь слизи и иногда крови. Иногда большая часть испражнений представлена густой белесоватой слизью и обрывками фибринозных наложений. В случаях резко выраженного учащения стула развивается эксикоз с нарушениями кровообращения, значительно реже отмечается коллапс без предшествующей диареи. Течение ПМК может осложниться кишечным кровотечением, перфорацией кишечника с развитием перитонита [18]. Для своевременного выявления этих грозных осложнений за пациентами с тяжелыми формами инфекции C. difficile необходимо совместное наблюдение педиатром и хирургом [19, 20].
При бактерионосительстве C. difficile и легких вариантах ААД изменений в клиническом анализе крови обычно не отмечается. При манифестных формах инфекции изменения в крови характеризуются нейтрофильным лейкоцитозом, сдвигом лейкоцитарной формулы влево и увеличением СОЭ. Водянистая диарея как главный симптом C. difficile-инфекции обычно появляется через несколько дней после колонизации C. difficile. У каждого четвертого пациента C. difficile-инфекция с диареей сопровождается лихорадкой, болью внизу живота и судорогами на фоне электролитных нарушений, у половины больных в анализе крови отмечается выраженный лейкоцитоз [21].
У здоровых детей бессимптомное носительство C. difficile не требует проведения лечебных мероприятий. При развитии манифестных форм инфекции, независимо от степени выраженности клинических проявлений, принципиальным положением является незамедлительная отмена используемых АБ. Этиотропная терапия должна назначаться в каждом случае индивидуально, с учетом возраста ребенка, тяжести заболевания и фоновых состояний [19].
У детей раннего возраста, ослабленных, у пациентов с нейтропенией, тяжелыми хроническими заболеваниями и пороками развития (особенно ЖКТ), даже при легких формах инфекции назначение антиклостридиальных препаратов считается обоснованным.
C. difficile-ассоциированная диарея легкого и среднетяжелого течения у детей протекает с клиническими симптомами нетяжелого колита/энтероколита и чаще без лихорадки и с незначительной интоксикацией. Отмечаются умеренные боли в животе, самостоятельные и/или при пальпации, метеоризм, умеренное учащение дефекации, как правило, не приводящее к выраженным водно-электролитным нарушениям. В терапии таких вариантов течения хорошо зарекомендовали себя симптоматические препараты, обладающие энтеросорбирующим, цитопротективным и вяжущим эффектами.
У детей с высоким риском развития ААД стоит уделить внимание профилактике данных состояний, выбирая энтеросорбент, обладающий не только сорбирующими, но и протективными свойствами. И в этом смысле диоктаэдрический смектит (Смекта®) является препаратом выбора, т. к. обладает цитомукопротективными свойствами [22].
В 2008 г. совместная рабочая группа ESPGHAN и ESPID опубликовала научно обоснованные рекомендации по применению противодиарейных препаратов, которые оправданно использовать в качестве дополнительной терапии диарейного синдрома у детей. Среди энтеросорбентов рекомендован диоктаэдрический смектит (Смекта®) с высоким уровнем доказательности (II, B) в комплексе с оральной регидратацией [23]. Диоктаэдрический смектит обладает текучестью и обволакивающей способностью, предохраняет слизистую оболочку кишечника от воздействия агрессивных и токсических факторов. Диоктаэдрический смектит проникает в муциновый слой и изменяет физические свойства слизи, увеличивая энзиматическую активность гликокаликса, тем самым снижая потерю электролитов и воды с калом [24]. Являясь селективным сорбентом, диоктаэдрический смектит выводит из организма бактерии, вирусы, токсины, желчные кислоты, избыточное количество углеводов и уменьшает количество газа [25].
При острых состояниях оправданно применение двойной суточной дозировки диосмектита в течение первых 3-х дней терапии [30]. Смекта® является топическим препаратом и имеет высокий профиль безопасности, т. к. не всасывается из ЖКТ, что позволяет создать в просвете кишки высокую концентрацию активного вещества; при этом препарат быстро и полностью выводится из организма.
Абсолютными показаниями для этиотропной терапии являются тяжелые формы заболевания, сохраняющаяся диарея после отмены АБ, а также рецидив инфекции на фоне повторного приема АБ. C. difficile высокочувствительны к метронидазолу, ванкомицину и фидаксомицину. При этом стартовую этиотропную терапию C. difficile-инфекции в большинстве случаев начинают с введения метронидазола, который считается препаратом выбора. Ванкомицин является альтернативным АБ для лечения данной инфекции и назначается как препарат первой линии лишь в тех случаях, когда введение метронидазола противопоказано (индивидуальная непереносимость, тяжелые поражения печени и нервной системы, выраженная лейкопения). Фидаксомицин в настоящее время для использования в РФ не зарегистрирован.
Метронидазол для лечения C. difficile-инфекции применяется в дозе 30 мг/кг/сут, вводится ребенку в 3–4 приема. В отличие от ванкомицина метронидазол может вводиться как перорально, так и парентерально — путем в/в инфузии. В тех случаях, когда у ребенка с C. difficile-инфекцией выражены тошнота, срыгивания и/или рвота, стартовая этиотропная терапия должна начинаться с парентерального введения метронидазола. При купировании указанных симптомов и улучшении общего состояния целесообразно заменить в/в введение метронидазола на его пероральный прием. При приеме внутрь препарат быстро и хорошо всасывается (биодоступность — 80–100%) [26].
Ванкомицин — АБ из группы гликопептидов также обладает выраженным бактерицидным действием на C. difficile. Однако при C. difficile-инфекции его рекомендовано использовать как препарат второй линии, когда отсутствует клинический эффект стартовой терапии, либо в качестве альтернативного АБ у детей с противопоказаниями к применению метронидазола. Ограничения к широкому использованию ванкомицина объясняются попыткой снизить риск развития устойчивости к нему грамположительной флоры, в первую очередь стафилококков и энтерококков. Это связано с тем, что ванкомицин в настоящее время — один из немногих антибактериальных препаратов, эффективных при инфекциях, вызванных метициллин-резистентными штаммами стафилококка. В случаях необходимости применения ванкомицина при C. difficile-инфекции используется только пероральный способ его введения [6, 27]. В исследовании F. A. Zar et al. (2007) установлено, что ванкомицин (пероральный путь введения) имеет преимущество перед метронидазолом (чувствительность к ванкомицину 97% против 76% к метронидазолу). Однако в связи с высокой стоимостью ванкомицина и развитием резистентности к нему некоторых микроорганизмов в качестве препарата первой линии рекомендуется метронидазол [28].
Фидаксомицин — новый представитель узкоспектральных макролидов. Это продукт ферментации актиномицет Dactylosporangium aurantiacum. У него отсутствуют системные эффекты, минимальна абсорбция в кровоток, он обладает бактерицидным действием и выраженной антагонистической активностью к C. difficile с самым минимальным влиянием на нормальную микрофлору. В экспериментах показывает способность снижать частоту повторяющихся инфекций C. difficile. Выпускается в таблетках по 200 мг, назначается 2 р./сут с интервалом 12 ч на 10 дней. Экскретируется со стулом (>90%), незначительная часть — с мочой (0,59%). На данный момент препарат отличается высокой стоимостью, как уже упоминалось, не зарегистрирован в РФ. За рубежом необходимость его применения до сих пор является предметом дискуссии, отсутствуют исследования безопасности его применения у пациентов с воспалительными заболеваниями кишечника.
После отмены антимикробных препаратов детям, перенесшим C. difficile-инфекцию, для полной санации кишечника от спор возбудителя целесообразно провести курсовое лечение пробиотиками [29]. В результате 15 из 16 исследований у пациентов с ААД доказана значимость применения пробиотиков по сравнению с плацебо или без их применения. Для оценки эффективности и безопасности применения пробиотиков в терапии ААД использованы 11 критериев. В настоящее время можно говорить об эффективности применения Lactobacillus rhamnosus и Saccharomyces boulardii в дозе ≥5 млрд КОЕ/сут, для других штаммов рекомендуется проведение дополнительных исследований.
Согласно рекомендациям ESPGHAN и ESPID по применению противодиарейных препаратов, обновленным в 2014 г., диоктаэдрический смектит (Смекта®) в сочетании с пробиотиками Lactobacillus GG эффективен в терапии острой диареи у детей раннего возраста.
Профилактика C. difficile-инфекции заключается в строгом соблюдении правил личной гигиены, а также в неукоснительном выполнении всех требований по соблюдению санитарно-противоэпидемического режима лечебных учреждений. Нельзя также недооценивать и такой фактор профилактики C. difficile-инфекции, как уменьшение частоты бесконтрольного и необоснованного использования АБ.
Заключение
Таким образом, основными резервами снижения заболеваемости у детей C. difficile-инфекцией являются улучшение санитарной культуры населения в целом и повышение профессионализма медицинских работников. Дополнением к перечисленным видам профилактики и лечения C. difficile-инфекции являются различные методы восстановления микробиоты кишечника: прием препарата Смекта® и пробиотиков.
Источник