Аппендицит осложнения кишечная непроходимость

Осложнения острого аппендицита. Послеоперационные осложнения аппендэктомииОстрый аппендицит может сопровождаться тяжелыми, нередко угрожающими жизни осложнениями. К ним относится аппендикулярный инфильтрат (абсцесс), виутрибрюшные гнойники, перитонит и пилефлебит. Аппендикулярный инфильтрат обычно развивается на 2—4-й день заболевания и выражается в появлении в правом подвздошной области, реже в других местах ограниченного, болезненного, плотного н неподвижного образования различной величины. При пальпации определяется локальная болезненность. Симптом Блюмберга — Щеткина может сохраняться в течение нескольких дней. Температура повышена до 37— 38°С, в крови умеренный лейкоцитоз со сдвигом влево. Считается, что аппендикулярный инфильтрат является одной из форм ограниченного перитонита, исходы его весьма вариабельны. Инфильтрат — это волк в овечьей шкуре» (Л. Г. Бржозовский). При благоприятном течении он у большинства больных подвергается рассасыванию. Однако в ряде случаев может произойти его нагноение, что проявляется усилением болей в животе, дальнейшим повышением температуры, нарастанием лейкоцитоза, ухудшением общего состояния, увеличением размера инфильтрации, возникновением стертости его границ, иногда флюктуации и выраженных симптомов раздражения брюшины. Перитонит относится к числу самых опасных осложнений острого аппендицита и является одной из основных причин летальных исходов. Его клиника и лечение изложены в специальной главе.
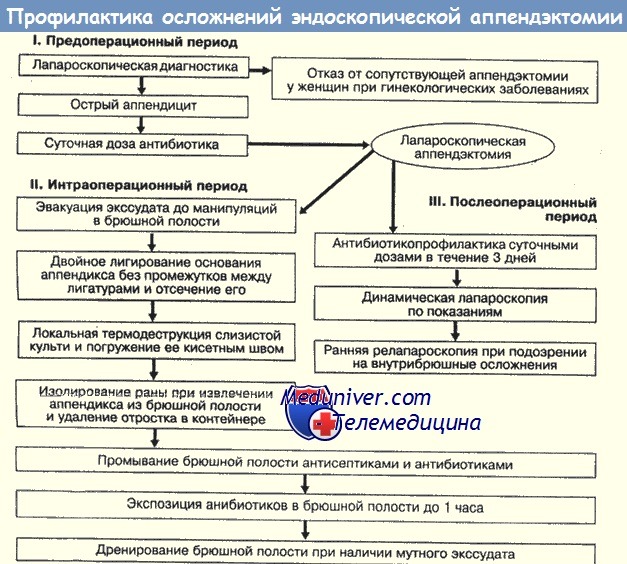
Осложнения аппендэктомии могут быть со стороны раны (местные), внутрибрюшные и системные. К местным относятся гематомы, нагноения, воспалительные инфильтраты и лигатурные свищи. Гематомы возникают в первые дни после операции. Наблюдаются боли и припухлость в области шва. Опорожнение гематомы является основным методом ее устранения. Нагноение раны — наиболее частое осложнение операции. Встречается и 1—6% случаев в зависимости от формы аппендицита. Лечение нагноения заключается в снятии швов, разведении краев раны, применении повязок с антибактериальными средствами и ферментами, иммунотерапии в соответствии с фазами раневого процесса. Осложнения со стороны брюшной полости относятся к категории тяжелых и опасных для жизни и включают внутрибрюшные абсцессы (тазовые, поддиафрагмальные, межкишечные, забрюшинные), ограниченные и разлитые перитониты, пелифлебиты, кишечную непроходимость, внутрибрюшные кровотечения н кишечные свищи. На долю абсцессов после острого аппендицита приходится 19% внутрнбрюшиых гнойников. Тазовые гнойники возникают при локализации деструктивного аппендицита в малом тазе или в тех случаях, когда экссудат спускается в него из других отделов живота. Обычно на 7— 12-й день после операции вновь повышается температура и нарастает лейкоцитоз, появляются боли над лоном или в глубине таза. Нередко наблюдаются дизурические расстройства, а также боли при дефекации, тенезмы. При ректальном или вагинальном исследовании определяется болезненный нависающий инфильтрат, нередко с размягчением. Лечение заключается во вскрытии гнойника через прямую кишку у мужчин и через задний свод у женщин. Поддиафрагмальный абсцесс наблюдается в 0,1—0,5% случаев и протекает с высокой температурой, выраженной интоксикацией, одышкой, болями н груди на стороне поражения при вдохе. Диагностика относительно трудна. Лечение состоит во вскрытии абсцесса, желательно внебрюшинным или внеплевральным доступом. Межкишечные абсцессы и период форм прования отличаются бедной клинической картиной, однако в дальнейшем при увеличении гнойника появляются признаки гнойной интоксикации и определяется болезненное образование чаще всего в области пупка или слева от него с напряжением мышц, положительным симптомом Блюмберга — Щеткина. Лечение — вскрытие и дренирование абсцесса. К числу редких, но весьма опасных осложнений относится пилефлебит, или восходящий тромбофлебит воротной вены с пиемией и множественными абсцессами печени. Он характеризуется крайне тяжелым гнойно-септическим течением, быстро нарастающей интоксикацией, высокой лихорадкой, иктеричностью, увеличением печени, тахикардией и гипотонией. Прогноз серьезный, летальность 90—98%. Лечение заключается во введении больших доз антибиотиков и назначении антикоагулянтов. При наличии абсцессов печени показано их вскрытие. Спаечный процесс после аппендэктомии может служить причиной кишечной непроходимости в ближайшем и отдаленном периоде. К системным осложнениям относятся тромбоэмболические осложнения, пневмонии, острые инфаркты миокарда, расстройства со стороны мочевой системы и др. В России ежегодно производится более 1 млн. аппендэктомии с летальностью около 0,2%. Основной причиной летальности являются осложнения острого аппендицита, описанные выше. Они связаны с поздней диагностикой, запоздалой операцией и ее осложнениями. Наибольший процент осложнений и летальности наблюдается среди детей и лиц пожилого и старческого возраста.
– Вернуться в оглавление раздела “Неотложная хирургия.” Оглавление темы “Рак толстой кишки. Аппендицит”: |
Источник
Острый аппендицит и кишечная непроходимость
Ошибки в основном связаны со случаями, где имеются явления частичной кишечной непроходимости.
Одним из кардиальных симптомов любого вида непроходимости является сильный приступ болей с выраженными «схватками», после которых наступает затишье.
Боль при аппендиците редко бывает жестокими и нарастает постепенно. При кишечной непроходимости в начале внезапно возникшие боли схваткообразно усиливаются, сопровождаются рвотой, учащением пульса и побледнением покровов, спустя 10-16 часов, когда появляются признаки общей интоксикации, боли остаются интенсивными, но становятся уже постоянными. Рвота продолжается, наступает жажда и общее беспокойное состояние больного. Наконец наступает период глубокой интоксикации всего организма, живот становится вздутым, видны очертания переполненных петель кишок, перистальтики уже отсутствуют, а боли становятся тупыми и разлитыми. Помогает диагностике наличие таких симптомов Склярова, чаши Клойбера и др.
Острый аппендицит и заболевание желчных путей.
Несмотря на то, что червеобразный отросток и желчный пузырь находится в разных этажах брюшной полости, при определенных условиях могут встретиться диагностические трудности. Обычно они возникают при деструктивных, осложненных холециститах, когда экссудат или желчь из правого подреберья по боковому каналу перемещается в правую подвздошную область (симптом перемещения болей), причем интенсивность болей в правом подреберье может уменьшаться, так как давление в желчном пузыре из-за поступления желчи в брюшную полость снижается. Гораздо реже встречается острый аппендицит при высоко расположенной слепой кишке. Одним из важных методов диагностики является УЗИ, которая в 90-95% уточняет диагноз.
Начало болей в правом подреберье, их большая интенсивность, иррадиация болей в правый плечевой пояс и грудную клетку, указание на наличие в анамнезе подобных приступов, положительной френикус – симптом, симптом Ортнера (боль при поколачивании по правой реберной дуге) позволяют в большинстве случаев поставить правильный диагноз. Если же правильный диагноз все же не будет установлен, то такая диагностическая ошибка не является опасной, та как ставится диагноз острого аппендицита, вслед за которым больному выполняется экстренная лапароскопия, а при отсутствии лапароскопа – лапаротомия в экстренном порядке и окончательная диагностика осуществляется во время операции.
Осложнения острого аппендицита
Различают следующие осложнения острого аппендицита:
I.Дооперационные осложнения аппендицита;
а) аппендикулярный инфильтрат;
б) аппендикулярный абсцесс;
в) перитонит;
г) забрюшинная флегмона;
д) прочие осложнения (сепсис, пилефлебит, абсцесс печени и др.).
II. Послеоперационные осложнения.
А.
Ранние
1. Осложнения со стороны раны брюшной стенки:
а) гематома;
б) инфильтрат в брюшной стенке;
в) нагноение.
2. Осложнения в брюшной полости:
а) внутрибрюшинное кровотечение;
б) инфильтрат илеоцекальной области;
в) тазовый абсцесс (абсцесс Дугласова пространства);
г) межкишечные абсцессы;
д) поддиафрагмальный абсцесс;
е) продолжающийся перитонит;
ж) кишечные свищи;
з) спаечная непроходимость;
и) пилефлебит, абсцессы печени.
3. Осложнения общего характера:
а) пневмония;
б) сердечно-сосудистая недостаточность;
в) тромбофлебит, тромбоэмболия;
г) сепсис.
Б.
Поздние
1. Лигатурные свищи.
2. Спаечная непроходимость.
3. Послеоперационные грыжи.
Рассмотрим наиболее часто встречающиеся осложнения острого аппендицита.
1. П е р и т о н и т
Перитонит осложняет течение деструктивного аппендицита и развивается обычно у больных, обратившихся в лечебное учреждение с запозданием – на 2-4-е сутки.
Из объективных симптомов при перитоните большое значение имеют следующие признаки:
а) распространение болей за пределы правой подвздошной области;
б) внезапное (при перфорации) или же постепенное усиление болей;
в) защитное напряжение мышц начинает определятся не только в правой подвздошной области, но и других отделах брюшной полости – в правой половине живота, в нижних отделах брюшной полости, а при распространенном процессе – по всему животу;
г) симптом Блюмберга-Щеткина становится более выраженным и определяется в областях, смежных с правой подвздошной областью;
д) по мере прогрессирования перитонита интенсивность болей и напряжение мышц ослабевают и появляется вздутие живота – признак начинающегося пареза кишечника;
е) нарастание лейкоцитоза со сдвигом лейкоцитарной формулы влево;
ж) повышение температуры до 38-390;
з) появление тахикардии, нередко опережающей повышение температуры;
и) появление сухости во рту и жажда;
к) нарастание общей интоксикации с появлением в более поздние сроки эйфории.
Хирургическая тактика в каждом отдельном случае определяется распространенностью процесса и характером локальных изменений.
По предложению В.С. Савельева (1976) и В.К. Гостищева (2002 г.) принята следующая классификация перитонита по распространенности при остром аппендиците.
Перитонит может быть либо местным, либо распространенным.
Местный перитонит подразделяется на местный неотграниченный и отграниченный.
Перитонит считается местным, если патологический процесс распространился на 1-2 топографо-анатомические области и в брюшной полости содержится не более 50 мл экссудата.
Распространенный перитонит подразделяется на диффузный и разлитой (общий).
Перитонит относится к диффузному, если в процесс оказываются вовлеченными от 2 до 5 топографо-анатомиче6ских областей брюшной полости.
Перитонит следует считать разлитым или общим, если перитонитальный процесс распространился более чем на 5 областей брюшной полости или на всю брюшную полость.
При местном перитоните брюшную полость вскрывают локальным разрезом Мак-Бурнея или Волковича-Дьяконова. После удаления червеобразного отростка решается вопрос о дренировании брюшной полости (см. раздел «Перитониты»).
При распространенном перитоните показана средняя лапаротомия под эндотрахеальным наркозом с тщательной санацией брюшной полости и рациональным дренированием ее, т.к. только через широкий средний разрез оказывается возможным удаление всего экксудата из брюшной полости.
2. А п п е н д и к у л я р н ы й и н ф и л ь т р а т и а б с ц е с с.
Аппендикулярный инфильтрат является одной из форм местного отграниченного перитонита при остром аппендиците и выявляется обычно на 3-4 сутки от начала заболевания.
В образовании инфильтрата принимают участие червеобразный отросток, обычно деструктивно измененный, слепая кишка, прилежащие петли тонкого кишечника и большой сальник, между которым выпадает фибрин и образуется отграничивающие сращения. Затем в воспалительный процесс вовлекается париетальная брюшина илеоцекальной ямки с последующим переходом на тазовую клетчатку, в результате чего смещаемость инфильтрата при пальпации практически отстутствует. Ко времени инфильтарата боли обычно уменьшаются, но удерживается повышенная температура и умеренный лейкоцитоз. Пальпаторная боль обнаруживается лишь в правой подвздошной области, остальные отделы живота остаются интактными. Иногда инфильтрат может достигать очень больших размеров, занимая почти всю правую половину живота.
Аппендикулярный инфильтрат является единственным временным противопоказанием к операции при остром аппендиците, т.к. выделение отростка от воспалительного конглометра может привести к повреждению кишечника и кровотечению в брюшную полость из разрушенных рыхлы сращений с последующим развитием перитонита.
Иногда из-за мышечного напряжения инфильтрат пропальпировать не удается и диагноз инфильтрата устанавливается во время операции. В этих случаях операцию следует ограничить подведением к инфильтрату отграничивающих тампонов.
В последние 10-15 лет с внедрением УЗИ случаи диагностических ошибок значительно сократились, а в выполнении диагностических лапаротомий согставляют не более 5%.
Консервативные мероприятия при аппендикулярном инфильтрате сводятся к следующему:
а) местное применение холода, а после стихания первоначальных острых явлений показано применение физиотерапевтических методов лечения (УВЧ, диатермия);
б) щадящая диета;
в) антибактериальная терапия;
В подавляющем большинстве случаев консервативная терапия приводит к рассасыванию инфильтрата. При выписке из стационара больным рекомендуют явиться через 2-3 месяца для проведения аппендэктомии в плановом порядке.
У большой части больных (3-5%) консервативная терапия оказывается безуспешной и наступает абсцедирование инфильтрата.
Формирование абсцесса характеризуется следующими клиническими проявлениями. Больных продолжают беспокоить боли, которые приобретают тупой, иногда распирающий характер. Температура не снижается и начинается приобретать гектический характер. Размеры инфильтрата увеличиваются, он как бы приближается к передней брюшной стенке и становится мягче, которая контролируется на УЗИ. Иногда при пальпации удается уловить зыбление (флюктуацию).
В этих случаях необходимо произвести внебрюшинное (по Пирогову) вскрытие и дренирование абсцесса. Никаких попыток к выделению червеобразного отростка не должно предприниматься.
Активная хирургическая тактика должна также применяться при септическом течении аппендикулярного инфильтрата. Когда несмотря на интенсивную терапию, инфильтрат с одной стороны не рассасывается, а с другой – не появляются явные признаки его нагноения. В этих случаях к инфильтрат поводят тампоны, которые действуют как неспецифический раздражитель, способствуют нагноению, а затем и рассасыванию инфильтрата.
У пожилых людей, особенно при вялой клинической картине, аппендикулярный инфильтрат приходится дифференцировать с опухолью илеоцекального угла. В сомнительных случаях показана диагностическая лапаротомия.
3. Т а з о в ы й а б с ц е с с (абсцесс Дугласова пространства).
Источником образования абсцесса Дугласова пространства могут быть различные воспалительные процессы в брюшной полости, но чаще всего острый аппендицит и воспаление придатков матки.
Различают первичные и вторичные абсцессы развиваются вокруг червеобразного отростка, расположенного в малом тазу. Вторичные абсцессы могут наблюдаться при любой локализации червеобразного отростка в случаях, осложненных перитонитом. Экскудат, стекая вниз, скапливается в малом тазу, вызывая соответствующую симптоматику, которая начинает обычно проявляться на второй неделе после аппендэктомии. У больных появляется вторая волна температурной реакции обычно при отсутствии явного нагноительного процесса в ране, повышается лейкоцитоз, затем появляются симптомы, свидетельствующие о вовлечении в процесс органов малого таза. У больных появляется болезненное, затрудненное мочеиспускание, либо отмечается учащение мочеиспускания. Со стороны прямой кишки в более поздние сроки появляется жалобы на тенезмы, жидкий стул, выделение слизи из заднего прохода иногда вздутие живота, а при больших тазовых гнойниках может даже развиться клиническая картина непроходимости кишечника.
При пальцевом исследовании прямой кишки прощупывается болезненное нависание ее передней стенки, плотность которого уменьшается при нагноении и начинает прощупываться очаг размягчения, а при УЗИ определяется объемное жидкостное образование.
Лечения тазового гнойника оперативное. У мужчин гнойник вскрывается чрез прямую кишку под контролем УЗИ, у женщин – через задний свод влагалища. В полость абсцесса на 2-3 дня вводят дренажную трубку. Если операция своевременно не произведена, то может произойти прорыв гнойника в свободную брюшную полость, в аппендикулярную рану, мочевой пузырь, но чаще всего в прямую кишку или во влагалище.
Хронический аппендицит
Вопрос о хроническом аппендиците вызывает наибольшее число споров. С паталогоанатомической точки зрения не очень ясно, какие изменения в отростке следует относить к признакам хронического воспаления. Различают 2 клинические формы хронического аппендицита – хронический рецидивирующий аппендицит и первичный хронический аппендицит. Не следует смешивать хронический рецидивирующий аппендицит с повторным приступом острого аппендицита.
Боли при хроническом аппендиците носят тупой, постоянный характер, иногда несколько усиливаясь. Нет симптомов раздражения брюшины, нет температурной реакции, нет изменений ни в количестве лейкоцитов, ни в структуре лейкоцитарной формулы. При пальпации живота обычно получают скудные объективные данные: локальная болезненность в зоне слепой кишки, реже при брюшиной стенке удается прощупать уплотненный, болезненный отросток. Вместе защитного мышечного напряжения брюшная стенка отличается дряблостью в правой подвздошной области и на пояснице справа. Из группы рефлекторных симптомов иногда бывает выражен признак Мошкович-Бухмана – стойкое расширение зрачка правого глаза. Очень часто подобные больные страдают хроническим запором. Большую помощь в постановке диагноза оказывает тщательно собранный анамнез. У больных с хроническим рецидивирующим аппендицитом в анамнезе должен быть хотя бы один перенесенный острый приступ.
При первичном хроническом аппендиците в анамнезе нет указаний на перенесенный приступ типа острого аппендицита, хотя кратковременное коликообразные боли наблюдаются и при обоих формах хронического аппендицита.
У ряда больных в пользу диагноза первичнохронического аппендицита может говорить упорная незаполняемость червеобразного отростка жидким бариевым контрастом при повторных рентгенологических исследованиях кишечника как перорально, так и с помощью контрастирующей клизмы с тугим заполнением кишки.
Как следует из сказанного, клиническая картина хронического аппендицита вообще, и особенно первичнохронического, очень нечетка, объективные данные скудны и диагноз больше всего строится на основании наличия вялого болевого синдрома и ананемнических данных, а также путем исключения других заболеваний, могущих дать сходную симптоматику. Поэтому здесь нередко возможны ошибки в постановке диагноза.
Решая вопрос о показании к операции по поводу хронического аппендицита, следует особенно тщательно разработать в клинической картине заболевания у данного больного. Одних анамнестических данных для этого недостаточно. Необходимо проверить кал на присутствие яиц глист, произвести гинекологические исследования у женщин, в некоторых случаях проверить функцию всего желудочно-кишечного тракта, чтобы не делать напрасной операции больным, у которых боли в правой подвздошной области не связаны с аппендицитом. Необходимо обязательно произвести полное урологическое исследование, так как картина, похожая на хронический аппендицит, может быть вызвана, например, скрытно существующим камнем мочеисточника.
Морфологически при хроническом рецидивирующем аппендиците в отростке находят остатки перенесенных приступов – рубцы, склероз слизистого или более глубоких слоев стенки, иногда клеточную инфильтрацию. Нередко находят облитерацию просвета отростка, слизистую кисту и другие изменения. Рубцы, перегибы отростка, рубцовые изменения операции по поводу хронического аппендицита.
Среди осложнений хронического аппендицита встречаются:
а) спаечная болезнь;
б) брыжеечный лимфаденит.
Источник