Аутовакцина при кишечной палочки

Аутовакцина (греческий autos сам + вакцина) – препарат бактериального происхождения, изготовляемый из микроорганизмов, выделенных от больного, для лечения которого аутовакцина предназначена. В дальнейшем начали готовить аутовакцину и из вирусов, например, вируса герпеса. Впервые в практику вакцинотерапии аутовакцина введена английским бактериологом Райтом (А. E. Wright) в 1909 году. Первоначально препарат применялся для иммунизации в целях повышения сопротивляемости организма больного к хронической инфекции. В клинической аллергологии аутовакцину широко используют в качестве бактериальных аллергенов при проведении специфической диагностики и гипосенсибилизирующей терапии больным, страдающим заболеваниями инфекционно-аллергической природы.
Для выявления повышенной чувствительности к отдельным видам микробов из состава микрофлоры больного применяют моноаутовакцины – препараты, изготовляемые отдельно из каждого вида микроорганизмов, выделенных от пациента. Так как аутовакцину готовят из той флоры, которая является причиной заболевания человека, ее применение может дать больший эффект, чем применение гетерогенной вакцины.
Нередко в качестве лечебных препаратов используют полиаутовакцины, состоящие из нескольких видов микробов из состава микрофлоры больного.
Виды аутовакцины
Различают следующие виды аутовакцины: корпускулярные, комплексные, бактериальные суспензии для перорального применения, живые аутовакцины для подсадки к нормальной микрофлоре больного.
Корпускулярная аутовакцина представляет собой суспензию бактериальных клеток, выращенных на твердых или жидких питательных средах. Применяется как лечебный препарат в основном при фурункулезе и других гнойничковых поражениях кожи.
Комплексная аутовакцина приготовляется методом выращивания микроорганизмов на твердых питательных средах, покрытых целлофановыми дисками (мембранами), или в целлофановых мешочках, погруженных в жидкие питательные среды.
Препарат содержит целые микробные клетки и продукты их метаболизма (при культивации микробов на целлофановых дисках экзогенные метаболиты бактерий задерживаются на целлофане). Разновидностью комплексной аутовакцины являются полные бактериальные антигены, изготовляемые методом центрифугирования комплексной аутовакцины с последующим удалением осадка, состоящего из микробных тел. Препарат содержит в основном продукты метаболизма микроорганизмов и незначительное количество микробных клеток. Комплексную аутовакцину используют как аллерген при аллергологическом обследовании больного (постановка кожных, провокационных ингаляционных тестов), а также в качестве лечебного препарата при специфической гипосенсибилизирующей терапии больных рецидивирующими воспалениями верхних дыхательных путей и инфекционно-аллергической бронхиальной астмой.
Бактериальную суспензию для перорального применения (синоним аутоэнтеровакцина) готовят из микроорганизмов пищеварительного тракта. Препарат не содержит консерванта. Его используют при инфекционно-аллергических заболеваниях кишечника, когда инъекции не показаны.
Живую аутовакцину изготовляют из штаммов кишечной палочки, выделенных при посевах кала больного с дисбактериозом. Применяют для биологической имплантации микроорганизма в толстой кишке этого же больного. Препарат назначают в комплексе с молочным сахаром (попеременно внутрь и ректально) для поддержания среды, необходимой для роста кишечной палочки.
Показания
С лечебной целью аутовакцину применяют при фурункулезе, фолликулитах, оспе, гидраденитах, отитах, рецидивирующих воспалительных заболеваниях верхних дыхательных путей и придаточных пазух носа (хронических и вазомоторных ринитах, синуситах, фарингитах), рецидивирующих бронхитах, инфекционно-аллергической бронхиальной астме, циститах, пиелитах, уретритах, хронических колитах.
Противопоказания к применению: заболевания сердечно-сосудистой системы в стадии декомпенсации, ревматизм и другие коллагенозы, заболевания печени, почек, тиреотоксикоз III степени.
Осложнения при введении аутовакцины могут проявляться усилением симптомов основного заболевания. Реже наблюдаются местные и системные реакции.
См. также Вакцины.
Библиография: Адо А. Д. Общая аллергология, с. 49, М., 1970; Вершигора А. Е. Микробная аллергия, с. 128, Киев, 1971; Златогоров С. И. и Лавринович А. В. Вакцинотерапия и протеинотерапия, с. 52, Л.- М., 1931; Лишка Й. Приготовление аутовакцин, в кн.: Совр. практ. аллергол., под ред. А. Д. Адо и А. А. Польнера, с. 159, М., 1963; Findeisen D. G. R. u. Wemmer Н. Zur Diagnose und Therapie der bakteriellen Allergie der tieferen Luftwege, Allergie u. Asthma, Bd 8, S. 202, 1962, Bibliogr.; Millman S. a. Millman M. Bacterial autogenous vaccines, preparation and identification of microorganisms, Ann. Allergy, y. 28, p. 267, 1970.
В. H. Федосеева.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
2066 просмотров
9 ноября 2019
Более месяца назад появились симптомы цистита и одновременно выделения из влагалища. Сдала анализ мочи – кишечная палочка 10 в 5. Я подразумеваю и в мазке тоже будет кишечная палочка. Ранее пропила Нолицин, Монурал не помогло. Сейчас пью фурадонин. Но тоже сомневаюсь в лечении. Как одновременно лечить и цистит и вагинит с кишечной палочкой?
Хронические болезни: Синдром ВПВ
На сервисе СпросиВрача доступна консультация уролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Андролог, Уролог
Здравствуйте. Анализ бакплсева мочи прикрепите. У гинеколога были?
Юлия, 9 ноября 2019
Клиент
Дмитрий, нет у гинеколога не была. Терапевт до анализа назначил Нолицин.
Андролог, Уролог
Какие сейчас симптомы и сколько дней пропили Нолицин и как пьете Фурадонин (дозировка и дни)?
Юлия, 9 ноября 2019
Клиент
Дмитрий, Нолицин 7 дней. Сечас 5 день фурадонин 1 т. 100 мг. 3 р. в день.
Андролог, Уролог
Нолицин не является препаратом первого выбора при лечении циститов. Сколько дней болеете? Была ли кровь в моче? Ранее были подобные симптомы?если да,. То сколько раз в год? Есть хронические заболевания по гинекологии? Сколько вам лет?
Юлия, 9 ноября 2019
Клиент
Иван, подобные симтомы впервые, кровь в моче, сильные рези при мочеиспускании. Ранее были проявления цистита 2 раза всего, но само проходило и без таких симптомов. Более недель семь.
Педиатр
Здравствуйте начните Цефалоспоринового ряда антибиотик – супракс 10 дней Линекс месяц
Офтальмолог, Окулист
Без мазка сложно судить. Скажите а на инфекции ИППП сдавали методом ПЦР, чтото выявили?
при подтвержденном бактериальном цистите можно принимать коли бактериофаг в течение 10 дней.
Правильная гигиена половых органов, подмываться в сторону ануса, а не наоборот.
Исключитть сладости на время лечения
Андролог, Уролог
Судя по посеву, Фурадонин (нитрофурантоин) должен помочь, продолжайте до 10 дней.
А вам обязательно дообследоваться: общий ализ мочи и крови; консультация гинеколога, соскоб из цервикального канала и уретры на ИППП (ПЦР). Выполнить УЗИ почек, мочевого пузыря, остаточной мочи.
И к лечению добавить Канефрон по 2 т. 3 раза в день, 30 дней; исключить острую пищу, алкоголь, половые контакты; наладить стул, больше пить воды (до 2 литров в первой половине дня), не терпеть в туалет. Здоровья вам. БлагоДарю.
Андролог, Уролог
При столь длительном течении заболевания и при неэффективности антибиотика Монурал, более того, с кровью в моче, маловероятно, что Вам помогут те препараты, которые Вы сейчас принимайте. В идеальном варианте, Вам сейчас необходимо сдать мазок из влагалища “фемофлор”, общий анализ мочи, бак посев мочи. Скорее всего цистит из-за бак. Вагинита. У гинеколога лечение необходимо обязательно. Чувствительность кишечной палочки на данное время наилучшая к амоксициллин+клавлановая кислота.
Терапевт
Здравствуйте, по вашему анализу добавить надо амоксиклав, и на консультацию к гинекологу чтоб взяли мазки назначили лечение на выявленную микрофлору вагинита.
Уролог, Венеролог, Сексолог, Андролог
Прежде всего нужно обследоваться на ЗПППП, но, учитывая прием антибиотиков, теперь вряд ли методом ПЦР что то найдете. Сдайте кровь и поищите мотодом ИФА на иммуноглобулины М и G. Лечить одновременно и цистит и вагинит и наверное эндоцервицит и можно и нужно. Но только вряд ли подойдут антибиотики цефалоспоринового ряда. Подозреваю, что кишечная палочка здесь ни при чем и в посев попала из за нарушения техники взятия посева. А еще нужно будет учесть осложненную форму заболевания и то, что цистит не впервой и подумать о тактике лечения как обострения хронического заболевания. Все это должен учитывать Ваш лечащий врач, иначе рецидивы в будущем неизбежны.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli). Актуальность обсуждения данного микроорганизма состоит в том, что кишечная палочка – это чемпион по созданию проблем как для пациентов, так и для медицинского персонала стационаров и в амбулаторной службе. Хуже нее только клебсиелла, но о ней поговорим попозже. При этом E.coli не летает по воздуху и не имеет ножек для самостоятельного перемещения и инфицирование ею – это почти всегда «болезнь грязных рук». С патологией, вызванной этим возбудителем, пациент может прийти к любому врачу, а медицинский персонал может принести уже на своих руках кишечную палочку любому пациенту с одной лишь разницей – это будет не дикий и симпатичный зверек, убиваемый обычным амоксицилином, а вооруженная до зубов особь, умеющая очень эффективно убивать сама. То есть это один из тех врагов, которых совершенно точно надо знать в лицо. Микробиологические аспекты E.coli относится к типичным представителям семейства Enterobacteriaceae, являясь грамотрицательной бактерией, факультативным анаэробом в составе нормальной кишечной микрофлоры человека. Но тут же становится патогеном, выбравшись из среды нормального обитания, хотя отдельные штаммы являются патогенными и для желудочно-кишечного тракта. То есть кишечная палочка относится к кишечным комменсалам, кишечным патогенам и внекишечным патогенам, каждый из которых мы кратко разберем. К штаммам E.coli, действующим как кишечные патогены и встречающимся чаще других, относятся:
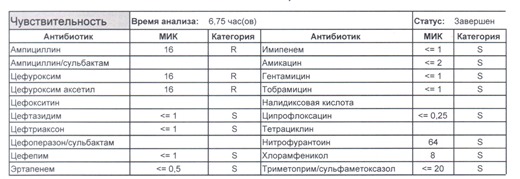
Затем тот же штамм обнаружился при вспышке ПТИ в Финляндии, но к тому времени пациентов с диареями до появления микробиологических результатов перестали лечить бактерицидными антибиотиками и ситуация была купирована в зародыше. И третий громкий (для нашей страны) случай – это массовое заболевание питерских школьников в Грузии, где так же был выявлен этот штамм (пресс-релиз Роспотребнадзора по данному случаю лежит здесь).
Когда кишечная палочка выступает внекишечным патогенном? Почти всегда, когда обнаруживается вне места своего нормального обитания.
Этот факт объясняется близким анатомическим расположением двух систем и огрехами в личной гигиене, что позволяет на этапе эмпирической терапии вышеперечисленных заболеваний сразу же назначать препараты, активные в отношении кишечной палочки.
(часть вторая) Практические вопросы диагностики и лечения. Когда мы можем заподозрить, что перед нами пациент с инфекцией, вызванной кишечной палочкой?
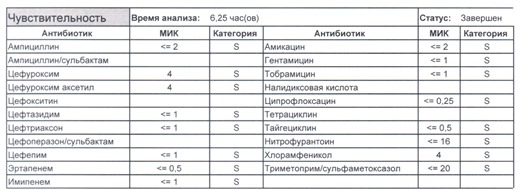
Подтвердить или полностью исключить кишечную палочку из возбудителей может только микробиологическое исследование. Конечно, в современных условиях микробиология уже становится практически эксклюзивом, но мы пришли учиться, а учится надо на правильных примерах, поэтому далее будет рассмотрен ряд антибиотикограмм, выполненных автоматизированными системами тестирования. Вдруг вам повезет, и в вашем лечебном учреждении все уже есть или в ближайшее время будет, а вы уже умеете с этим всем работать? Если вы читаете данный цикл по порядку, то в базовом разделе по микробиологии был выложен ряд антибиотикограмм некоего микроорганизма в контексте нарастания антибиотикорезистентности, и это была наша сегодняшняя героиня – кишечная палочка.
Чем лечим?
Если такая кишечная палочка окажется внекишечным патогенном, и перед вами будет беременная и ИМП (самый частый случай), то нам необходимо преодолеть резистентность к пенициллинам, то есть подавить деятельность пенициллиназ. Соответственно высокую эффективность продемонстрируют препараты с ингибиторами бета-лактамаз, чаще всего амоксициллина/клавуланат, как наиболее безопасный и эффективный. Единственное, пациентку необходимо предупредить, что в результате стимуляции рецепторов кишечника может развиться антибиотик-ассоциированная диарея.
В каких ситуациях мы можем увидеть (или подумать) о таком звере:
Что делать?
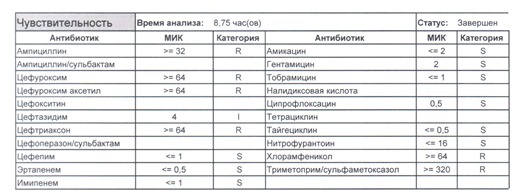
Подобный пациент не придет к вам своими ногами, его не увидит амбулаторная служба, это абсолютно стационарные больные, и если их привезут, то только из другого лечебного учреждения. Чаще всего это пациенты палат интенсивной терапии или реанимации, и такой возбудитель носит на 100% нозокомиальный характер. Когда можем его обнаружить:
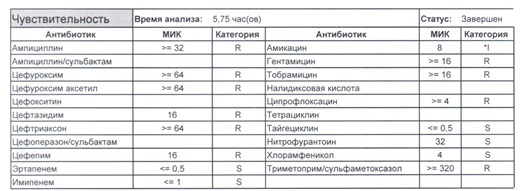
И всегда это будет ятрогенное поражение как следствие неправильной гигиены рук персонала либо обработки инструментария. Можно возразить «но как же тяжелые перитониты?». Отвечу тем, что для тяжелых перитонитов без дефектов ухода наиболее характерен штамм на третьем рисунке, так как для того, чтобы вырастить такую зверюгу, тяжелому перитониту здоровья не хватит, он от осложнений погибнуть успеет, а сама кишечная палочка ножками ходить не умеет, мы ее исключительно неправильно мытыми ручками разносим, и доказать это элементарно, так как точно такие же штаммы будут высеваться при плановых проверках эпидемиологической службы. Что делать?
Что делать?
А теперь подведем небольшой итог нашего непростого разговора:
Резюмируя вышесказанное, и как бы обидно это ни прозвучало, но почти всегда инфекции, вызванные кишечной палочкой, – это «болезни грязных рук» и показатель микробиологического неблагополучия. И одна из серьезных проблем медико-профилактических служб, так как при всем желании они не смогут полностью изъять источник инфицирования, так как он в прямом смысле находится во всех нас, и только соблюдение санитарных правил и санпросвет. работа могут значительно поспособствовать в сдерживании развития вышеуказанных заболеваний. Вас может заинтересовать
|
Источник
 Автор: Трубачева Е.С., врач – клинический фармаколог
Автор: Трубачева Е.С., врач – клинический фармаколог