Бактериологический метод диагностики острых кишечных инфекций
[09-134] Острые кишечные инфекции, скрининг (Shigella spp., E. coli (EIEC), Salmonella spp., Campylobacter spp., Adenovirus F, Rotavirus A, Norovirus 2 генотип, Astrovirus)
1920 руб.
Комплексное молекулярно-генетическое исследование, которое позволяет выявить генетический материал наиболее вероятных возбудителей острых кишечных инфекций в кале и установить этиологию заболевания.
Синонимы русские
ОКИ, ПЦР (кал).
Синонимы английские
Acute intestinal infection screening; Bacterial and viral diarrhea screening, PCR, fecal samples.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Кал.
Как правильно подготовиться к исследованию?
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.) и на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
Общая информация об исследовании
Острые кишечные инфекции (ОКИ) – группа заболеваний, обусловленных вирусами, бактериями или паразитами, для которых характерен фекально-оральный механизм передачи. Общими для данных инфекций являются факторы передачи: пищевые продукты, вода, инфицированные бытовые предметы и грязные руки. Первые симптомы возникают через несколько часов или дней после инфицирования, начало резкое, с появлением частого жидкого стула, рвоты, боли в животе, признаков интоксикации (лихорадки, озноба, тошноты). Заболевание может носить групповой характер и проявиться у нескольких человек, употреблявших инфицированную пищу или воду.
Согласно официальной статистике, в России до 65-67% заболеваний этой группы составляют ОКИ неуточненной этиологии. Если возбудитель инфекции неизвестен, эффективность противоэпидемических мероприятий ограничивается. Соотношение частоты выявления вирусных и бактериальных патогенов варьируется в разных возрастах: у детей до 3 лет на долю вирусных агентов приходится 80-90% заболеваний, на долю бактериальных – 10-20%; среди взрослых пациентов доля вирусных возбудителей снижается до 30%.
Shigella species и Esherichia coli – грамотрицательные палочковидные микроорганизмы из семейства энтеробактерий. К роду Shigella относятся патогенные бактерии S. dysenteriae, S. flexneri, S. boydii и S. sonnei, которые являются возбудителями шигеллеза (бактериальной дизентерии). Энтероинвазивные E. coli (EIEC) очень близки с шигеллами, синтезируют и выделяют шигеллоподобный токсин, способны проникать в клетки слизистой кишечника и разрушать энтероциты, что приводит к образованию язвенных дефектов в слизистой кишечника. За значительную часть случаев “бактериологически неподтвержденной дизентерии”, особенно у детей, ответственен энтероинвазивный эшерихиоз.
Бактерии рода Salmonella относятся к семейству энтеробактерий. S. typhi и S. parathyphi являются возбудителями брюшного тифа и паратифа. Существует множество серовариантов Salmonella species, способных вызвать у человека инфекцию по типу гастроэнтероколита, а также стать причиной внутрибольничных инфекций. Сальмонеллез может протекать в форме острой кишечной инфекции, тяжелой генерализированной инфекции или бессимптомного носительства. Окончательный диагноз ставится только после выделения возбудителя или обнаружения его ДНК.
Кампилобактерии являются одними из наиболее сложных для культивирования (которое требуется в ходе анализа) микроорганизмов. Это объясняется их микроаэрофильностью и возможностью подавления их роста сопутствующей флорой. Род кампилобактерий объединяет как возбудителей ОКИ (термофильные виды), так и сапрофитные и условно-патогенные виды, о чем необходимо помнить при выявлении этих микроорганизмов в клиническом материале. Применение наборов на основе ПЦР для определения термофильной группы кампилобактерий позволяет не только избежать трудоемкой и высокозатратной бактериологической работы, но и четко ограничить детекцию тех видов кампилобактерий, которые имеют этиологическую связь с острой кишечной инфекцией (С. jejuni, C. coli, C. lari, C. upsaliensis).
В соответствии с данными зарубежной литературы, норовирус – наиболее частый возбудитель вспышек ОКИ небактериальной этиологии. Эта особенность связана с низкой инфицирующей дозой и высокой устойчивостью в окружающей среде. ПЦР является “золотым стандартом” в клинической диагностике норовирусных инфекций.
Несмотря на несколько меньшую в сравнении с рота- и норовирусами распространенность, астровирусы составляют значительный пласт кишечных инфекций, у трети пациентов протекающий с явлениями колита. Ротавирусы группы А являются наиболее частой причиной спорадических заболеваний ОКИ у детей, а ДНКсодержащий аденовирус F (серотипы 40 и 41) нередко вызывает вспышки гастроэнтеритов у детей младшего возраста.
Для выявления и дифференциальной диагностики кишечных инфекций используются культуральные и молекулярно-генетические методы исследования генетического материала возбудителя в кале и определение концентрации специфических иммуноглобулинов в крови. ПЦР обладает преимуществом перед культуральными методами благодаря быстрому получению результатов, высокой специфичности и чувствительности исследования. Данный анализ позволяет со 100-процентной точностью определить возбудителя кишечного заболевания, а быстрая диагностика острых кишечных инфекций помогает избежать лишних процедур и оперативных вмешательств, своевременно начать лечение и ограничить очаг распространения инфекции.
Для чего используется исследование?
- Для установления этиологического фактора острой кишечной инфекции;
- для дифференциальной диагностики причин острого гастроэнтероколита (воспаления ЖКТ).
Когда назначается исследование?
- При симптомах острого гастроэнтерита, вероятно, инфекционной этиологии (жидкий частый стул, рвота, лихорадка, боли в животе);
- при одновременном или последовательном развитии ОКИ у нескольких членов семьи, у детей в детском учреждении или пациентов в стационаре;
- при подозрении на развитие внутрибольничной кишечной инфекции (при обострении симптомов энтероколита у пациента, находящегося на лечении по поводу ОКИ).
Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата:
- присутствие ДНК или РНК возбудителя ОКИ; этиология в зависимости от выявленного вида возбудителя (Shigella spp., E. coli (EIEC), Salmonella spp., Campylobacter spp., Adenovirus F, Rotavirus A, Norovirus (2-й генотип), Astrovirus).
Причины отрицательного результата:
- отсутствие инфицирования Shigella spp., E. coli (EIEC), Salmonella spp., Campylobacter spp., Adenovirus F, Rotavirus A, Norovirus (2-й генотип), Astrovirus.
Важные замечания
- Рекомендуется проводить исследование в первые 3 суток с начала заболевания, у госпитализированных пациентов – в первый день госпитализации.
- Важно помнить, что острый энтероколит может быть обусловлен и другими инфекциями (например, амебами, лямблиями, иерсиниями, клостридиями, протеями и др.) или неинфекционными причинами (токсинами, ядовитыми веществами, острой непроходимостью кишечника, тромбозом сосудов брыжейки, воспалительными заболеваниями кишечника, острым панкреатитом, аппендицитом, целиакией, острым гепатитом, мальабсорбцией, дивертикулитом).
Также рекомендуется
- Yersinia pseudotuberculosis, ДНК [ПЦР]
- anti-Shigella flexneri 1-5, anti-Shigella flexneri 6, anti-Shigella sonnei
- Посев кала на патогенную флору (диз. группа и тифо-паратифозная группа)
- Посев кала на условно-патогенную флору с определением чувствительности к антибиотикам
- Анализ кала на цисты простейших
- Копрограмма
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
Кто назначает исследование?
Инфекционист, гастроэнтеролог, терапевт, педиатр.
Литература
- Борисов Л. Б. Медицинская микробиология, вирусология, иммунология. М.: МИА, 2005. – 736 с.
- Gómez-Duarte O., Bai J., Newel E. Detection of E. coli, Salmonella spp., Shigella spp., Yersinia enterocolitica, Vibrio cholerae, and Campylobacter spp. enteropathogens by Three-reaction Multiplex PCR. Diagn Microbiol Infect Dis. 2009 January; 63(1): 1-9. PMCID: PMC2701628.
Источник

Бактериологическое исследование – способ проверки биоматериала на наличие
возбудителя инфекционного заболевания. Метод бакпосева позволяет выявить и идентифицировать патогенный микроорганизм даже при относительно малых его концентрациях в тканях. Для этого исследуемые образцы высевают на питательные среды и культивируют для получения визуально видимых колоний возбудителя. Полученные штаммы бактерий типируют и проверяют на устойчивость к антибиотикам.
На заметку! Бактериологические методы исследования уступают по точности иммуноферментному анализу (ИФА) и полимеразной цепной реакции (ПЦР), но в отличие от них, с высокой точностью определяют степень чувствительности выделенных штаммов бактерий к группам антибиотиков. Полученный результат позволяет подобрать максимально эффективное лечение и скорректировать дозы лекарств.
Процедура занимает несколько суток (48-72 часа).
В каких случаях используют бактериологический метод
Исследование проводят для диагностики инфекционных заболеваний с хроническим (реже – острым) течением. Локализация и степень поражения может быть различной. Общие примеры:
- ЗППП и инфекции мочевыделительной системы – хламидиоз, трихомониаз, микоплазмоз и др.;
- кишечные инфекции – дизентерия, брюшной тиф, сальмонеллез;
- хронические поражения органов дыхательной системы – синуситы, тонзиллиты, бронхиты, пневмонии;
- гнойные процессы различной локализации, в том числе гнойничковые поражения кожи. В данном случае определение чувствительности микроорганизма к антибиотикам особенно актуально;
- дисбактериоз слизистых структур – кишечника, половых органов, ротовой полости. Методика позволяет не только выявить патогенных и условно-патогенных возбудителей, но и сделать заключение о составе здоровой микрофлоры;
- сепсис – общее заражение крови.
Последовательность действий и особенности методики
Для проведения бактериологического исследования необходимо выполнить сбор материала и культивировать его на питательных средах с последующей микроскопией полученных штаммов и проверкой чувствительности к антибиотикам.
Сбор материала
Биоматериалом для исследования могут служить кровь, моча, ликвор, мокрота, сперма, кал, мазки из глотки, влагалища, уретры, любые другие ткани и жидкости из области инфекционного процесса. Образцы собирают в асептических условиях, помещают в стерильную посуду и в течение 2-х часов доставляют в лабораторию. При необходимости пробы хранят при пониженных температурах.
Культивирование
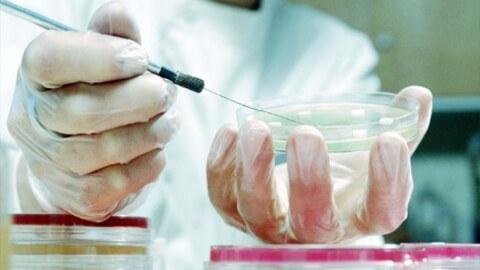
Культивирование проводят с применением механических или биологических методов. Механический подход с использованием стандартных искусственных сред – наиболее распространенный. В данном случае для высевания образцов используют жидкие и твердые питательные составы. Наиболее распространенные – агар, мясо-пептонный бульон.
Посев материала производят с помощью специальной петли или пастеровской пипетки, растирая полученный образец по поверхности или вводя его в толщу питательной среды. Выделение бактерий производят из чистых культур, которые получают повторным посевом ранее выращенных колоний на новую среду.
Биологические методы подразумевают использование специальных питательных сред, которые учитывают особенности микроорганизма, в частности, чувствительность к некоторым химическим веществам, в том числе антибиотикам. В некоторых случаях применяют метод заражения лабораторных животных или тканевых культур с отслеживанием патологических изменений. Такой подход актуален при крайне незначительном накоплении микроба в тканях человека – в этом случае его выделение посевом на питательных средах не дает результата.
Микроскопическое исследование

Основной метод бактериологической диагностики – бактериоскопия. Она подразумевает визуальную оценку параметров микроорганизма под микроскопом. Для этого используют фиксированные и нефиксированные препараты.
Нефиксированные препараты позволяют исследовать живые образцы бактерий. Основные методы:
- раздавленная капля – образец придавливают между предметным и покровным стеклами;
- висячая капля – образец помещают в лунку на предметном стекле и герметично накрывают покровным.В качестве среды используют изотонический раствор или расплавленный агар. Методика позволяет наблюдать за живыми микроорганизмами в течение нескольких дней.
Фиксированные препараты используют для окрашивания с подробным изучением морфологических и некоторых биохимических параметров патогенов. Каплю бактериального состава размазывают по предметному стеклу и фиксируют пламенем горелки или специальными химическими составами.
Для определения свойств бактериальных препаратов используют ряд общих и специфических методик:
- микроскопия – определение формы, размеров, окрашивания по Граму;
- биохимические методы – исследование ферментативной способности микроорганизма к расщеплению тех или иных углеводов, аминокислот, метаболитов, в том числе способность к гемолизу, фибринолизу при попадании в кровь живых существ;
- серологические методы идентификации – реакции агглютинации под воздействием специфической сыворотки и другие антигенные свойства;
- биологические методы – заражение лабораторных ждивотных с проверкой патогенности и токсигенности взятых образцов, их устойчивости к антибиотикам.
Только совокупный анализ результатов всех методов диагностики – микроскопических, биохимических, серологических, биологических – дает объективный результат для вынесения точного диагноза.
Расшифровка результатов
Стандартный результат сводится к двум пунктам анализа:
- качественный анализ с определением факта наличия/отсутствия определенного возбудителя;
- количественный анализ с указанием числа микроорганизмов на единицу объема – выражают в КОЕ (колониеобразующие единицы). Чем выше этот показатель, тем сильнее бактериальное поражение организма данным возбудителем.
Внимание! Отрицательный результат является относительным и показывает отсутствие патогенных организмов лишь в отдельно взятой порции материала. Для большей объективности данных требуется повторное обследование.
Дополнительно указывают чувствительность микроорганизмов к основным классам антибактериальных средств – пенициллинам, тетрациклинам, цефалоспоринам, макролидам. Чем выше показатель чувствительности, тем успешнее будет лечение данным антибиотиком.
Источник
Вопросы для самоподготовки:
1. Энтеропатогенные кишечные палочки. Диагностика колиэнтеритов.
2. Сальмонеллы – возбудители брюшного тифа и паратифов, их свойства Патогенез брюшного тифа. Микробиологическая диагностика брюшного тифа и паратифов. Лечение и профилактика.
3. Сальмонеллы – возбудители гастроэнтероколитов. Микробиологическая диагностика гастроэнтероколитов.
4. Шигеллы. Свойства и классификация возбудителей дизентерии. Микробиологическая диагностика дизентерии.
5. Холерный вибрион и его свойства. Патогенез и клиника холеры. Этапы микробиологичекой диагностики холеры.
6. Характеристика возбудителей ботулизма. Микробиологическая диагностика ботулизма.
Теоретический материал для самоподготовки
Вопрос 1. Эшерихии (род Escherichia)
Типовой вид – E.coli, имеет наибольшее значение в медицине. Заболевания, вызываемые E.coli, называются эшерихиозами.
Морфологические признаки: E.coli – мелкие палочки с закругленными концами, грамотрицательные, спор не образуют, перитрихи. Некоторые штаммы имеют микрокапсулу.
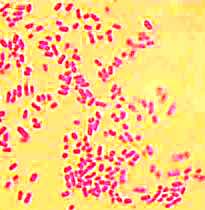

Чистая культура E.coli. Колонии кишечной палочки на среде Эндо.
Окраска по Граму.
Культуральные признаки: E.coli – факультутативный анаэроб, хорошо растет на простых питательных средах, давая на жидких – помутнение, на плотных – выпуклые колонии серого цвета S- или R-типа. Элективной средой является среда Эндо, на которой E.coli образует красные колонии с металлическим блеском.
Антигенная структура: E.coli имеет:
– соматический О-антиген (имеет более 170 вариантов), который определяет серогруппу,
– поверхностный К-антиген, который по чувствительности к температуре подразделяется на А, В и L- фракции (чаще преобладает В-фракция), К-антиген имеет более 100 вариантов,
– Н-антиген имеет более 50 вариантов, определяет серовар.
Штаммы E.coli, отличающиеся по антигенам (антигенной формуле), называются сероварами (серотипами). Например, штамм О55:К5:H21 относится к серогруппе О55.
Биохимические признаки. Наиболее важным признаком E.coli является ее способность ферментировать лактозу. Дифференциально-диагностические признаки E.coli:
– ферментация глюкозы с образованием кислоты и газа,
-продукция индола и неспособность образовывать сероводород.
По антигенным и токсигенным свойствам возбудителей разделяют на условно-патогенные и патогенные кишечные палочки:
– условно-патогенные кишечные палочки – комменсалы (представители нормальной микрофлоры кишки), возбудители оппортунистических инфекций (парентеральных эшерихиозов) в виде сепсиса, перитонита, цистита т.д.; –
– патогенные, или диареегенные кишечные палочки – вызывают энтеральные эшерихиозы (гастроэнтериты, колиты и др.).
Заболевания, вызываемые диареегенными Escherichia coli:
1. Энтеротоксигенные кишечные палочки (ЭТКП) – факторы патогенности: пили, факторы колонизации (CF), термолабильный (LT= аналог холерного токсина) и термостабильный (ST) токсины. Поражается тонкая кишка . Заболевания – диарея путешественников, холероподобная диарея у детей и взрослых.
2. Энтероинвазивные кишечные палочки (ЭИКП) – факторы патогенности : факторы инвазии – поверхностные белки, кодируемые большой плазмидой, определяющие ивазию ЭИКП в клетки эпителия толстой кишки с последующим разрушением эпителия. Вызывают дизентериеподобное заболевание (стул с небольшой примесью крови).
3. Энтеропатогенные кишечные палочки (ЭПКП), разрушающие микроворсинки и повреждающие апикальную часть эпителия тонкой кишки. Факторы патогенности – белок-адгезин наружной мембраны, кодируемый плазмидой, и белок наружной мембраны интимин, кодируемый хромосомным геном. Вызывают диарею у детей 1 года жизни.
4. Энтерогеморрагические кишечные палочки (ЭГКП, например, E. coli О157:Н7) с преобладанием геморрагического фактора, вызывающего гемолитический уремический синдром. Поражается толстая кишка . Факторы патогенности: пили, шигаподобные токсины (SLT I,SLT II; веротоксины), разрушающие эндотелий мелких кровеносных сосудов; белок наружной мембраны интимин, кодируемый хромосомным геном. Вызывают геморрагический колит(диарея с примесью крови); гемолитико-уремический синдром.
5. Энтероаггрегирующие кишечные палочки (ЭАГКП) с персистенцией, вызывают тяжелое обезвоживание детей. Аггрегируют на культуре клеток Нер-2. Поражается тонкая кишка . Механизм поражения: плазмидоопосредованное аггрегативное прикрепление, предупреждающее абсорбцию жидкости . Вызывают диарею у детей.
Микробиологическая диагностика.
Основной метод – бактериологический. Материал засевают на среду Эндо. Выбирают не менее 10 колоний красного цвета с металлическим блеском и ставят реакцию агглютинации на стекле с О-сыворотками. Определяют вид чистой культуры (грамотрицательные палочки, оксидазоотрицательные, ферментирующие глюкозу и лактозу до кислоты и газа, образующие индол, не образующие H2 S) и принадлежность к серогруппе, что позволяет отличить условно-патогенные кишечные палочки от диареегенных. Внутривидовая идентификация, имеющая эпидемиологическое значение, заключается в определении серовара с помощью диагностических адсорбированных иммунных сывороток.
Лечение.
Для лечения применяют антибиотики тетрациклинового ряда, цефалоспорины последних поколений, фторхинолон, хлорамфеникол, для предупреждения развития грибков в ЖКТ параллельно назначают антимикотики, например, нистатин; при непереносимости антибиотиков или детям до года назначают коли-протейный бактериофаг. Для восстановления нормальной микрофлоры ЖКТ после применения антибиотиков или одновременно с ними рекомендуется назначать эубиотики: бифидумбактерин, лактобактерин, колибактерин и др.
Профилактика.
Специфической профилактики нет. В экстренных случаях всем контактировавшим с больным назначают коли-протейный бактериофаг и эубиотики: бифидумбактерин, лактобактерин, колибактерин и др.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник