C difficile ассоциированная диарея
Антибиотик-ассоциированная диарея – это заболевание, которое характеризуется появлением неоформленного стула во время или после приема антибактериальных препаратов. Болезнь сопровождается диспепсической симптоматикой (послаблением стула, газообразованием). В тяжелых случаях появляются интенсивные боли в животе, слабость, лихорадка. Диагностика основывается на установлении связи приема АБ с развитием диареи. Дополнительно проводят анализ кала, эндоскопическое исследование кишечника. Лечение предполагает отмену АБ, назначение пробиотиков и дезинтоксикационных препаратов. При выявлении возбудителя болезни проводят этиотропную антибактериальную терапию.
Общие сведения
Антибиотик-ассоциированная диарея (ААД, нозокомиальный колит) – три и более эпизода жидкого стула, повторяющиеся на протяжении не менее двух дней и связанные с приемом антибактериальных препаратов (АБ). Расстройство может проявляться в течение 4-х недель после отмены АБ. В развитых странах поражение кишечника является наиболее частой реакцией на антибиотикотерапию: у лиц, принимающих антибиотики, ААД встречается в 5-30% случаев. Патология протекает как в легкой самокупирующейся форме, так и в виде тяжелого затяжного колита. В современной гастроэнтерологии не менее 70% случаев заболевания приходится на идиопатическую ААД, 30% – на Clostridium difficile-ассоциированную диарею. Болезнь в равной степени поражает мужчин и женщин.

Антибиотик-ассоциированная диарея
Причины ААД
Антибиотик-ассоциированная диарея чаще развивается после назначения антибиотиков пенициллинового ряда, тетрациклинов, цефалоспоринов. Способ введения лекарств практически не влияет на вероятность появления диареи. При пероральном приеме медикаменты воздействуют на слизистый слой ЖКТ. При парентеральном пути введения метаболиты АБ выделяются с желчью и слюной, оказывая влияние на облигатную микрофлору. С учетом причин возникновения болезни различают 2 формы ААД:
- Идиопатическая (ИААД). Развивается в результате негативного воздействия АБ на эубиоз желудочно-кишечного тракта. Влияние патогенных микроорганизмов на ЖКТ является одной из возможных причин развития данного заболевания. Среди многообразия возбудителей часто встречаются стафилококки, протеи, энтерококки, клостридии, грибы. Риск возникновения ААД увеличивается при длительном (более 10 дней), частом и неправильном приеме АБ (превышении дозы).
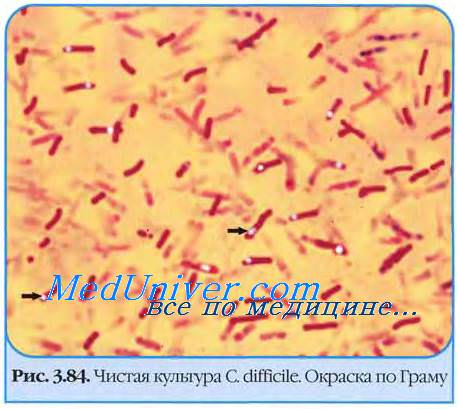
- Clostridium difficile-ассоциированная диарея (C. difficile-АД). Этиологически связана с нарушением микрофлоры и избыточным заселением ЖКТ условно-патогенными бактериями Clostridium difficile. Дисбактериоз возникает в результате приема АБ из группы цефалоспоринов, амоксициллина, линкомицина. Известны случаи развития внутригоспитальной антибиотик-ассоциированной инфекции путем передачи возбудителя через средства личной гигиены (полотенца, мыло, посуда), медицинский инструментарий при некачественной обработке.
Помимо прямого воздействия антибактериальных средств на стенку кишечника, существуют факторы риска, увеличивающие вероятность развития болезни. К ним относят детский и пожилой возраст, наличие тяжелой соматической патологии (сердечная, почечная недостаточность), бесконтрольный прием антацидных препаратов, врожденные и приобретенные иммунодефицитные состояния, хирургические вмешательства на брюшной полости, зондовое питание. Хронические заболевания ЖКТ (болезнь Крона, неспецифический язвенный колит) также способствуют возникновению антибиотик-ассоциированного колита.
Патогенез
Противомикробные препараты уменьшают рост и размножение не только патогенных, но и симбионтных микроорганизмов. Происходит уменьшение облигатной микрофлоры кишечника, развивается дисбактериоз. Данный факт лежит в основе патогенеза обоих видов антибиотик-ассоциированной диареи. При идиопатической форме также играет роль усиление моторики кишечника, токсическое поражение слизистой оболочки или нарушение обменных процессов в кишечнике.
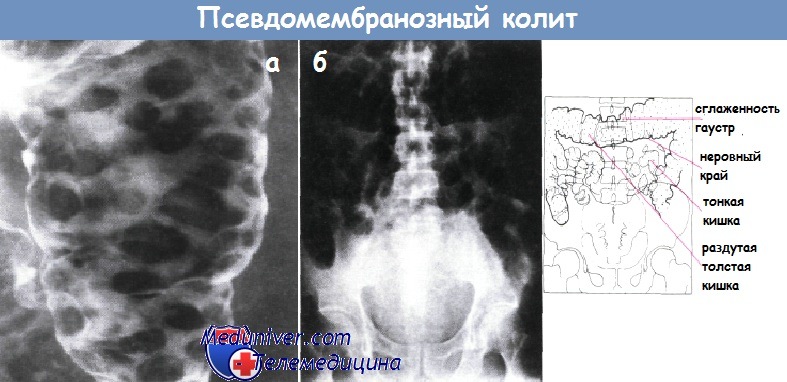
Антибиотик-ассоциированный клостридиальный колит возникает вследствие изменения состава эндогенной нормофлоры ЖКТ при приеме цефалоспоринов III и IV поколения, фторхинолонов, пенициллинов. Дисбактериоз способствует размножению C. Difficile, которые в большом количестве выделяют 2 вида токсинов (А и В). Находясь в просвете ЖКТ, энтеротоксины разрушают эпителиоциты и вызывают воспалительные изменения стенки кишечника. Колит преимущественно поражает толстый кишечник с формированием диффузной гиперемии и отечности слизистой. Стенка ЖКТ утолщается, образуются налеты фибрина, имеющие вид желтоватых бляшек (псевдомембраны).
Классификация
Выделяют две формы идиопатической антибиотик-ассоциированной диареи: инфекционную и неинфекционную. Среди возбудителей инфекционной формы ААД часто встречаются клостридии перфрингенс, золотистый стафилококк, сальмонеллы, клебсиеллы, грибы рода Кандида. Неинфекционная ИААД представлена следующими видами:
- Гиперкинетическая. Клавуланат и его метаболиты увеличивают двигательную активность ЖКТ, прием макролидов вызывает сокращение 12-перстной кишки и антрального отдела желудка. Данные факторы способствуют появлению неоформленного стула.
- Гиперосмолярная. Развивается за счет частичного всасывания АБ (цефалоспоринов) или при нарушении углеводного обмена. В просвете кишечника накапливаются метаболиты углеводов, которые вызывают повышенную секрецию электролитов и воды.
- Секреторная. Формируется за счет нарушения эубиоза кишечника и деконъюгации желчных кислот. Кислоты стимулируют выделение воды и солей хлора в просвет кишки, следствием этих процессов является частый неоформленный стул.
- Токсическая. Формируется из-за негативного воздействия метаболитов пенициллинов и тетрациклинов на слизистую кишечника. Развивается дисбактериоз и диарея.
Проявления C. difficile-АД могут варьировать от бессимптомного носительства до молниеносно развивающихся и тяжелых форм. В зависимости от клинической картины, данных эндоскопии выделяют следующие виды антибиотик-ассоциированной клостридиальной инфекции:
- Диарея без колита. Проявляется неоформленным стулом без интоксикационного и абдоминального синдромов. Слизистая оболочка кишечника не изменена.
- Колит без псевдомембран. Характеризуется развёрнутой клинической картиной с умеренной дегидратацией и интоксикацией. При эндоскопическом исследовании наблюдаются катаральные воспалительные изменения в слизистой оболочке.
- Псевдомембранозный колит (ПМК). Данное заболевание характеризуется выраженной интоксикацией, дегидратацией, частым водянистым стулом и болями в животе. При колоноскопии определяется фибринозный налет и эрозивно-геморрагические изменения слизистой.
- Фульминантный колит. Наиболее тяжелая форма антибиотик-ассоциированного расстройства ЖКТ. Развивается молниеносно (от нескольких часов до суток). Вызывает серьезные гастроэнтерологические и септические нарушения.
Симптомы ААД
При идиопатической антибиотик-ассоциированной диарее симптоматика возникает во время (у 70% пациентов) или после прекращения лечения антибиотиками. Основным, иногда единственным, проявлением болезни служит неоформленный стул до 3-7 раз в сутки без примесей крови и гноя. Редко отмечаются боли и чувство распирания в животе, метеоризм вследствие усиленной работы ЖКТ. Заболевание протекает без повышения температуры тела и симптомов интоксикации.
В отличие от идиопатической формы, клинический спектр проявлений Clostridium difficile-АД варьирует от бессимптомного колита до тяжелых фатальных форм болезни. Бактерионосительство выражается отсутствием симптоматики и выделением в окружающую среду клостридий с калом. Легкое течение заболевания характеризуется только жидким стулом без лихорадки и выраженного абдоминального синдрома. Чаще наблюдается C. difficile-ассоциированный колит средней степени тяжести, который проявляется повышением температуры тела, периодическими схваткообразными болями в околопупочной области, многократной диареей (10-15 раз/сутки).
Тяжелое течение болезни (ПМК) характеризуется частым (до 30 раз/сутки) обильным водянистым стулом, имеющим зловонный запах. Кал может содержать примеси слизи и крови. Болезнь сопровождается интенсивными абдоминальными болями, которые исчезают после акта дефекации. У пациентов отмечается ухудшение общего состояния, выраженная слабость и повышение температуры до 38-39°С. В 2-3% случаев регистрируется фульминантная форма заболевания, которая проявляется стремительным нарастанием симптомов, выраженной интоксикацией и появлением ранних тяжелых осложнений антибиотик-ассоциированной диареи.
Осложнения
Идиопатическая ААД хорошо поддается лечению и не вызывает осложнений у пациентов. Диарея, вызванная С.difficile, приводит к стойкому снижению артериального давления, развитию электролитных нарушений и обезвоживанию организма. Потери белка и воды способствуют возникновению отеков нижних конечностей и мягких тканей. Дальнейшее развитие болезни провоцирует появление мегаколона, изъявлений слизистой оболочки ЖКТ вплоть до перфорации толстой кишки, перитонита и сепсиса. Отсутствие своевременной диагностики и патогенетического лечения в 15-30% случаев приводит к летальному исходу.
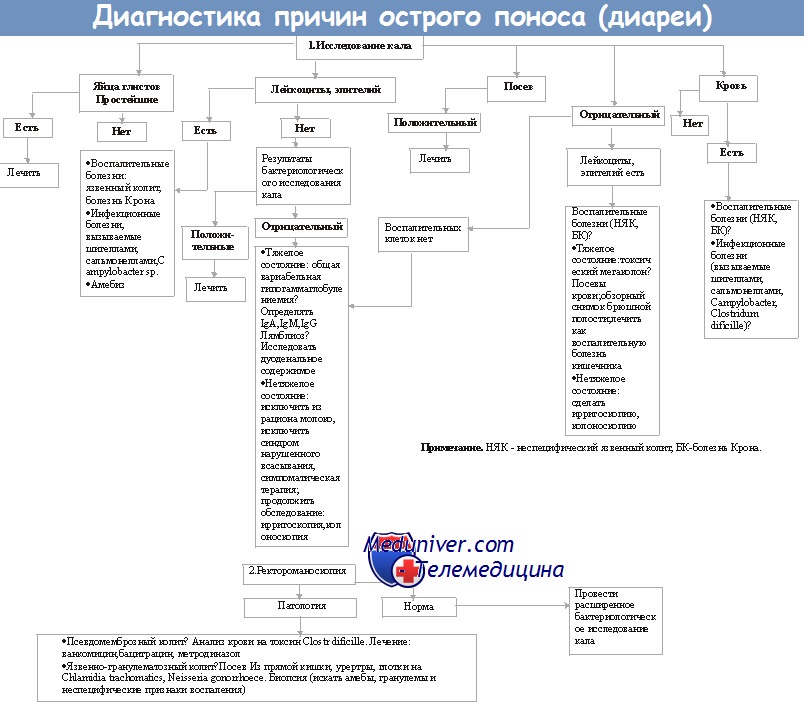
Диагностика
При появлении обильного жидкого стула и дискомфорта в животе, вызывающих подозрение на развитие антибиотик-ассоциированной диареи, требуется консультация гастроэнтеролога. Специалист с помощью изучения анамнеза жизни и заболевания, физикального осмотра, данных лабораторных и инструментальных обследований составит соответствующее заключение.
Для диагностики идиопатической антибиотик-ассоциированной диареи достаточно выявить связь между приемом АБ и началом диареи, исключить сопутствующую патологию ЖКТ. В этом случае лабораторные показатели остаются нормальными, изменения слизистой оболочки кишечника отсутствуют. При подозрении на Clostridium difficile-ассоциированную диарею для подтверждения диагноза используются следующие методы:
- Лабораторные анализы крови. В общем анализе крови отмечается лейкоцитоз, увеличение СОЭ, анемия; в биохимическом – гипопротеинемия.
- Исследование кала. В копрограмме обнаруживаются лейкоциты и эритроциты. Основным диагностическим критерием заболевания служит выявление возбудителя в кале. Диагностикой выбора являются цитопатогенный тест (ЦТ) и реакция нейтрализации токсина (РНТ), которые определяют токсин В. Метод иммуноферментного анализа (ИФА) чувствителен к А и В-эндотоксинам. Полимеразная цепная реакция (ПЦР) используется для идентификации генов, кодирующих токсины. Культуральный метод позволяет обнаружить клостридии в посеве кала.
- Эндоскопия толстой кишки. Колоноскопию выполняют для визуализации патологических изменений кишечника (псевдомембран, фибриновых пленок, эрозий). Эндоскопическая диагностика при тяжелом колите может представлять опасность в связи с риском прободения кишки.
Диагностика антибиотик-ассоциированного расстройства стула обычно не вызывает трудностей. Идиопатическую форму болезни дифференцируют с пищевыми токсикоинфекциями легкой степени. Клиника C. difficile-ассоциированной диареи, а именно псевдомембранозного колита, может напоминать течение холеры, болезни Крона, язвенного колита и тяжелого пищевого отравления. Дополнительно проводят обзорную рентгенографию брюшной полости, КТ толстого кишечника.
Лечение ААД
Лечение неклостридиальной антибиотик-ассоциированной диареи предполагает отмену или снижение дозы антибактериального средства, назначение противодиарейных препаратов (лоперамид), эубиотиков и пробиотиков (лактобактерии, бифидобактерии). При многократных эпизодах жидкого стула целесообразно проводить нормализацию водно-солевого баланса.
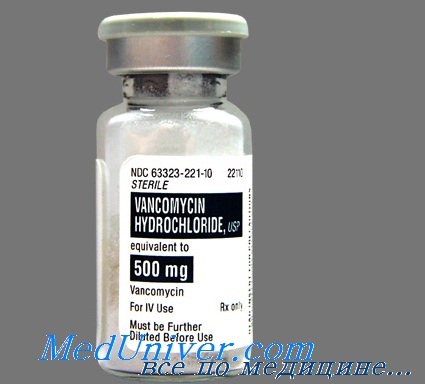
Выявление клостридий диффициле является показанием для отмены АБ и назначения этиотропной, симптоматической и дезинтоксикационной терапии. Препаратом выбора для лечения заболевания является метронидазол. В тяжелых случаях и при непереносимости метронидазола назначают ванкомицин. Коррекция дегидратации и интоксикации осуществляется парентеральным введением водно-солевых растворов (ацесоль, р-р Рингера, регидрон и др.).
В комплексную терапию клостридиального колита входит использование энтеросорбентов, пробиотиков. Последние назначаются после проведения этиотропной терапии для восстановления нормофлоры кишечника курсом на 3-4 месяца. При осложнениях ПМК (перфорация кишки, мегаколон, рецидивирующее прогрессирующее течение колита) показано хирургическое лечение. Выполняют резекцию части или всей толстой кишки (гемиколэктомию, колэктомию).
Прогноз и профилактика
Прогноз идиопатической ААД благоприятный. Заболевание может купироваться самостоятельно после отмены антибиотиков и не требовать специфического лечения. При своевременной диагностике и адекватном лечении псевдомембранозного колита удается добиться полного выздоровления. Тяжелые формы диареи, игнорирование симптомов болезни могут повлечь осложнения как со стороны ЖКТ, так и всего организма.
Рациональная антибиотикотерапия предполагает прием медикаментов по строгим показаниям только при назначении врачом и под его тщательным контролем. Профилактика антибиотик-ассоциированной диареи включает применение пробиотиков для поддержания нормальной микрофлоры ЖКТ, рациональное питание и ведение активного образа жизни.
Источник
Клостридиальный псевдомембранозный колит (С. difficile-ассоциированный колит)Псевдомембранозный или С. difficile-ассоциированный колит представлен широким спектром клинических проявлений от умеренной диареи до фульминантной формы с возможным фатальным исходом. В «доантибиотическую» эру псевдомембранозный колит вызывался различными возбудителями (например, Staphylococcus); в настоящее время наиболее типичной причиной является избыточное размножение симбионтного анаэроба С. difficile на фоне антибиотикотерапии. Патофизиология: гибель нормальных бактерий толстой кишки, вызвванная антибиотиками (от нескольких дней до 10 недель после приема антибиотиков), приводит к колонизации токсинпродуцирующим С. difficile (орально-фекальный путь заражения). Высвобождение токсинов А и В приводит к гибели слизистой и воспалению. В основе различных степеней проявления заболевания лежат: 1) иммунные факторы хозяина и 2) вирулентные факторы микроорганизмов. Антибиотики, связанные с клостридиальным колитом: любые антибиотики (за некоторым исключением, например, ванкомицин); частота возникновения колита в значительной степени является отражением повсеместного использования соответствующих лекарственных препаратов: пенициллинов, цефалоспоринов, фторхинолонов, клиндамицина и даже метронидазола (несмотря на то, что последний применяется для лечения при С. difficile). Лечение: от консервативного (легкие и среднетяжелые формы) до колэктомии (тяжелые и жизнеугрожающие формы), которая может спасти больному жизнь.
а) Эпидемиология: б) Симптомы псевдомембранозного колита: – Заболевание с различной степенью тяжести и динамикой развития (бессимптомное, самокупирующееся/ограниченное кишечником, прогрессирующее/системное, хроническое «тлеющее»/системное, фульминантное, с развитием полиорганной недостаточности): – Осложнения: дилатация толстой кишки (вначале картина как при синдроме Огилви) => токсический мегаколон, перфорация, сепсис, олигурия, полиорганная недостаточность, смерть. – Редкие формы:
в) Дифференциальный диагноз клостридиального колита: г) Патоморфология псевдомембраного колита Микробиология Clostridium difficile: • С. difficile повсеместно распространенный грамположительный анаэроб, образующий устойчивые к нагреванию споры, способные сохраняться в окружающей среде месяцы и годы => отличие патогенных штаммов от непатогенных состоит в способности продуцировать токсины, вызывающие диарею и колит. • Инфицирование происходит при проглатывании спор, которые могут выжить в кислой среде желудка и развиться в вегетативные формы в толстой кишке. • Наличие С. difficile обычно для окружающей среды больниц/учреждений длительного ухода: • Токсины: Макроскопическое/микроскопическое исследование:
д) Обследование при псевдомембранозном колите Необходимый минимальный стандарт: 1. Диарея. Анализ кала на токсины С. difficile А и В (посев С. difficile не показан!). 2. Диарея и абдоминальные/системные или неопределенные симптомы: Дополнительные исследования (необязательные):
е) Классификация псевдомембранозного колита: ж) Лечение без операции псевдомембраного колита 1. Амбулаторно или в стационаре при легких симптомах: 2. Стационар при выраженных сопутствующих заболеваниях/ПИТ: 3. Альтернативы:
и) Операция при псевдомембранозном колите Показания: Хирургический подход. Колэктомия с концевой илеостомой у всех без исключения больных. к) Результаты лечения клостридиального колита: л) Наблюдение и дальнейшее лечение: – Также рекомендуем “Инфекционный энтероколит – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник