Чем лечить уретрит вызванный кишечной палочкой

Кишечная палочка – это бактерия, которая всегда находится в человеческом организме. Она выполняет ряд полезных функций – выработка витаминов, подавление патогенных микроорганизмов, активное участие в пищеварении. Обычно она не вызывает никаких заболеваний, но при определенных условиях может стать причиной патологического процесса. Например, если часть флоры из кишечника переместится в мочеполовую систему, то могут развиться такие заболевания, как цистит, уретрит, пиелонефрит.
Симптомом кишечной палочки в уретре чаще всего становится воспалительный процесс в данном органе. Кроме того, данный микроорганизм не выводится наружу с течением мочи, а, наоборот, продвигается выше по мочевыводящим путям. Откуда вызывает заболевания в органах, которые находятся там (мочевой пузырь, почки).
Интересно знать, что такому патологическому процессу более подвержены женщины и дети. У первых это связано с маленькой длинной уретры, по сравнению с мужчиной, поэтому палочке легко пройти дальше. А у ребенка просто-напросто еще не окрепший, до конца не сформировавшийся иммунитет, который, в принципе, еще не умеет активно сопротивляться.
Сравнение мочевыделительных систем женского и мужского организма
Характеристика микроорганизма
Кишечная палочка – это сборное название группы микроорганизмов, которая включает около сотни разных видов. Некоторые штаммы микроорганизмов не являются патогенными, другие же могут провоцировать развитие различных заболеваний.
Наиболее часто кишечные палочки вызывают воспалительные процессы в пищеварительной и мочеполовой системах человека. Но бывают случаи, когда микробы попадают в кровяное русло, в таких обстоятельствах может возникать сепсис, менингит или энцефалит. Такое бывает крайне редко, чаще всего при заражении рожениц или новорожденных детей.
Абсолютно все виды палочки могут длительное время находиться в окружающей среде, не теряя своих патогенных свойств. Особенно долго они сохраняются в воде, земле и испражнениях. Но их легко убить, всего лишь прокипятив воду или обработав поверхность каким-либо дезинфицирующим раствором – сулема, хлорка, формалин.
Кишечные палочки могут влиять на организм человека не только негативно, некоторые виды просто необходимы для нормального процесса пищеварения. Они начинают заселять кишечник новорожденного с первых минут жизни, при этом не давая прижиться там плохим бактериям. Таким образом, они помогают избежать воспалительных болезней кишечника.
В дальнейшем вид кишечной палочки – эшерихия коли(лат. Escherichia coli) – помогает существовать очень важным для человека микроорганизмам – бифидобактериям и лактобациллам.
Осуществляется это благодаря тому, что эшерихия уничтожает кислород, который негативно влияет на полезные бактерии. Кроме того, она принимает активное участие в выработке витаминов и полезных элементов – янтарная, молочная и уксусная кислота, а также витамины группы B и K.
Как можно заразиться
Чаще всего заражение кишечной палочкой происходит при помощи фекально-орального или контактного пути передачи. В первом случае, микроб попадает в организм человека вместе с загрязненной водой или едой. Во втором, люди могут заражаться через бытовые предметы или грязные руки, на которые попала патогенная кишечная палочка.
В мочеполовую систему микроорганизмы чаще всего проникают вследствие следующих действий:
- Несоблюдение правил интимной гигиены – то есть девушка или парень не подмываются или делают это недостаточно часто. Из-за этого остатки фекалий остаются на коже, и палочка может переместиться в уретру.
- Частое ношение трусиков, которые тесно прилегают к коже. Промежность потеет, и патогенная микрофлора легко может перейти из перианальных складок (вокруг ануса) во влагалище или уретру.
- Специфический способ совершения полового акта, во время которого член сначала проникает в анус, а затем во влагалищеженщин. Таким образом он переносит микрофлору кишечника в половую систему.
- Половой контакт без надлежащей защиты с мужчиной, который страдает воспалительными заболеваниями мочеполовой системы, которые вызваны кишечной палочкой.
Опасность палочки для женщин
Проникнув в нижние отделы мочеполовой систему женщины (влагалище, уретра), патогенная флора вызывает кольпиты и уретриты. Если пациентка долго игнорирует симптоматику и не обращается к врачу, то инфекция не только укореняется в вышеуказанных органах, но и начинает подниматься выше.
В таком случае поражается мочевой пузырь (цистит), матка (эндометрит), придатки (аднексит) и почки (пиелонефрит).
Патологии, причиной которых является кишечная палочка, у женщин протекают длительно, часто переходят в хроническую форму и тяжело поддаются терапии. Нередко процесс имеет скрытое течение, то есть больная чувствует себя нормально, но воспаление в организме присутствует. Такая патология часто обостряется вследствие переохлаждений, простудных заболеваний и даже стрессов.
Где и как найти кишечную палочку
Чаще всего патогенная кишечная палочка может быть обнаружена в анализах мочи или в мазках из мочеиспускательного канала и влагалища.
Взятие мазка из влагалища позволяет дифференцировать состояние и назначить адекватную терапию
Если микроорганизм выявили во время проведения общего анализа мочи, то это говорит о том, что органы, выводящие урину, заражены. Но сказать, какая именно структура системы поражена, невозможно. Чтобы это определить, нужно будет провести дополнительные исследования.
Если кишечную палочку нашли в мазках, значит, она находится в половых путях. Как для женщины, так и для мужчины это ни есть хорошо. Поскольку бактерия может спровоцировать воспалительные заболевания половых органов, а затем и бесплодие или эректильную дисфункцию.
В любом из вариантов обнаружения патогенной микрофлоры кишечника в мочеполовой системе, следует срочно пройти лечение, которое назначит специалист.
Цистит и кишечная палочка
Чаще всего цистит развивается из-за кишечной палочки, которая проникает в мочевой пузырь. Воспаление слизистой оболочки пузыря проявляется следующими признаками:
- учащенная потребность в мочеиспускании;
- чувство, что моча выделилась не полностью, а часть ее осталась в организме;
- боли внизу живота;
- жжение и неприятные ощущения в мочеиспускательном канале в конце и в начале акта выделения мочи.
Моча при такой патологии будет иметь нехарактерный цвет, в ней будут плавать белые хлопья, присутствовать осадок, иногда может появляться кровь. В некоторых случаях пациенты жалуются на повышение температуры, общее недомогание, слабость. Нередко присоединяется рвота и тошнота.
Осадок в моче при цистите свидетельствует об инфекционном процессе
Лечение цистита должно происходить под присмотром врача. Специалист назначит определенный вид антибиотиков, чаще всего это цефтриаксоновая группа. Кроме того, в тяжелых, запущенных случаях, проводят промывание мочевого пузыря антибактериальными растворами и используют физиотерапевтические методы.
Кроме традиционной медицины, можно прибегнуть к лечению цистита народными средствами. Но перед этим нужно обязательно проконсультироваться с лечащим врачом, чтобы не сделать своему организму только хуже.
В борьбе с циститом наши предки любили использовать рецепты из разных трав, обладающих антисептическими свойствами:
- Ромашка – чудесное растение, которое противостоит инфекционным агентам, ослабляет болевые ощущения и снимает воспаление.
- Настой. В 200 мл кипятка нужно засыпать одну большую ложку измельченной ромашки, дать постоять 15-20 минут и процедить. Один стакан нужно разделить на три приема, которые произвести в течение дня, желательно во время приема пищи.
- Ванночки. Добавить в теплую воду отвар из ромашки и сделать сидячую ванночку. Нелишним будет добавить и какие-нибудь другие травы – шалфей, зверобой.
- Зверобой – дар природы, который отлично борется с воспалительными процессами.
- В 200 мл кипящей воды всыпать 15-20 г измельченного, сушеного растения. Варить 15-20 минут, снять с огня и отставить до полного остывания. Употреблять по 50 мл 3-4 раза на день.
- Пшено – плоды, которые обладают выраженным мочегонным действием, тем самым они помогают быстро очистить мочевой пузырь от бактерий.
- На один стакан воды взять 20 г пшена, довести смесь до кипения и остудить. Пить отвар нужно по чайной ложечке раз в 2-3 часа.
- Залить пшено горячей водой в пропорции один к двум, оставить на 20-30 минут. Затем перетереть получившуюся смесь до состояния мутной суспензии. Употреблять несколько раз в день, но не более 5. Курс лечения не должен превышать 14 дней.
Вылечить человека от кишечной палочки невозможно, поскольку она всегда присутствует в организме. Чтобы не болеть воспалительными заболеваниями мочеполовой системы, нужно тщательно соблюдать правила гигиены. Кроме того, важно сразу бежать к врачу, при выявлении каких-либо симптомов патологии. Это поможет поскорее избавиться от патологии и не допустить ее перехода в хроническую форму.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бактериальный уретрит – урологическое заболевание, при котором в отделяемом из мочеиспускательного канала присутствуют различные варианты стафилококков, стрептококков, кишечной палочки, энтерококков и других условно-патогенных микроорганизмов.
Кроме того, возможно внедрение микробов, которые не существовали на слизистой оболочке мочеиспускательного канала. Выявление этиологического фактора у больных бактериальными уретритами представляет определённые трудности, особенно это относится к бактериям рода Neisseria, близких по своим свойствам к гонококкам.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Код по МКБ-10
N34.1 Неспецифический уретрит
Причины бактериального уретрита
Бактериальный уретрит у женщин – серьёзная проблема, так как инфекции нижних мочевыводящих путей редко бывают изолированными. У женщин с рецидивирующей инфекцией мочевых путей грамотрицательная микрофлора присутствует во влагалищной среде в 56% случаев, тогда как у не имеющих в анамнезе симптомов инфекций мочевых путей она была обнаружена только у 24% обследованных. При рецидивирующей инфекции мочевых путей влагалище пациенток очень часто бывает колонизировано Е. coli, Enterococcus faecalis, Proteus mirabilis и Klebsiella.
В постменопаузе вследствие снижения уровня эстрогенов у женщин развивается атрофия слизистых урогенитальной области. Эпителий во влагалище и мочеиспускательном канале становится тонким, возникает дефицит гликогена, снижается продукция молочной кислоты и повышается влагалищное рН. Эти изменения влагалищной среды способствуют чрезмерному росту некисломолочных коли-формных видов бактерий и исчезновению лактобактерий, создаются благоприятные условия для колонизации влагалища условно-патогенной и патогенной микрофлорой. При этом возрастает частота восходящей инфекцией нижних мочевыводящих путей (включая поражения мочеиспускательного канала) в период постменопаузы.
 [5], [6], [7], [8], [9], [10], [11], [12]
[5], [6], [7], [8], [9], [10], [11], [12]
Симптомы бактериального уретрита
Симптомы бактериального уретрита, вызванного бактериями родов Esherichia colli, Klebsiella, Enterobacter, Serratia, Proteus, Citrobacter, Providencia, зависят от локализации патологического процесса и не могут быть дифференцированы от инфекций, вызванных другими бактериями, на основании одних лишь симптомов и признаков заболевания.
Поэтому очень важно определить возбудителя инфекции, в том числе видовую и типовую принадлежность, количество его в 1 мл свежей мочи и его чувствительность к антибиотикам. Все это имеет существенное значение для выяснения патогенеза и назначения лечения бактериального уретрита.
 [13], [14], [15], [16], [17]
[13], [14], [15], [16], [17]
Какие анализы необходимы?
Лечение бактериального уретрита
Выраженным противомикробным действием на бактерии семейства Enterobacteriaceae обладают защищенные аминопенициллины, цефаллоспорины второго и третьего поколений, фторхинолоны, аминогликозиды. Однако чувствительность к этим препаратам у различных штаммов неодинакова, поэтому её необходимо определять лабораторными методами.
Выраженный терапевтический эффект может быть достигнут при одновременной комбинации двух или более антибактериальных препаратов в зависимости от выявленной чувствительности к ним и с учётом смешанной инфекции. Бактериальный уретрит лечение предполагает сочетание антибактериальных препаратов с препаратами, потенцирующими «иствие антибиотиков, повышающими защитные механизмы организма больных, способствующими доставке антибактериальных средств к очагам поражения, обеспечивающими их терапевтическую концентрацию в тканях и сыворотке крови.
Источник
 Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
Диагностикой и лечением уретрита занимается уролог. При осложнениях может потребоваться помощь нефролога, гинеколога, андролога, хирурга.
Что провоцирует развитие патологии
Болезнь имеет многофакторную природу. Основные причины:
- патогенные возбудители – бактериальные, вирусные, грибковые. Наличие хронических (скрытых) мочеполовых инфекций, незащищенные сексуальные контакты и стойкое несоблюдение интимной гигиены автоматически определяют человека в группу повышенного риска;
- механические травмы – при выходе камней из почек и мочевого пузыря, при использовании катетера, при оперативном вмешательстве в паховой зоне;
- аллергии на предметы гигиены, одежду, пищу;
- сужение или обтурация (закрытие) просвета уретры при рубцевании, наличии опухолей, инородных тел;
- несбалансированное питание с обилием острых, соленых, копченых продуктов; злоупотребление алкоголем;
- нарушение естественной циркуляции в органах малого таза – возникает при сидячей работе, ношении тесного белья;
- повышенное потоотделение в паховой зоне, особенно при ношении «синтетики»;
- токсины и различные химические раздражители – в составе лекарств, бытовых средств;
- облучение организма при радиотерапии;
- нарушение водного баланса при недостаточном потреблении жидкости.
Воспалительные заболевания инфекционного характера активно развиваются на фоне снижения иммунитета, однообразного несбалансированного питания, частых и длительных стрессов, переохлаждения. В таком случае источником заражения может стать любой неспецифический патоген, «спящий» или случайным образом попавший в организм.
Классификация
По активности проявления различают 2 основные формы: острую и хроническую.
Острый уретрит проявляется резко, имеет ярко выраженные симптомы и относительно короткий период развития – не более 2 месяцев. Прогноз благоприятный.
Хронический вариант протекает незаметно для пациента или обладает смазанной, слабо выраженной симптоматикой. Период развития может длиться годами, чередуя стадии ремиссии с периодическим обострением; при затянутом процессе нередко провоцирует осложнения.
По причине возникновения различают следующие виды уретрита:
- инфекционный – возбудителем патологического процесса являются бактерии, грибки, реже – вирусы;
- неинфекционный (механический) – развивается на фоне травм мочеиспускательного канала и патологических сужений его протока с застоем мочи;
- аллергический – в виде реакции сенсибилизации на презервативы, средства гигиены, состав тканей, лекарственные препараты, реже – на рацион питания (специи, биологически активные вещества);
- химический – раздражение слизистой уретры химическими веществами (лекарства, бытовая химия, сторонние химикаты) – не путать с аллергической формой!
Инфекционный уретрит – наиболее распространенный вариант. Он может возникать самостоятельно или в сопровождении одной из вышеупомянутых форм, что усугубляет общее течение болезни. Имеет собственную систему классификации.
По типу возбудителя может быть:
- специфическим – заражение возбудителями урогенитальных инфекций: гонококками, трихомонадами, хламидиями, уреаплазмами, микоплазмами, кандидами;
- неспецифическим – главную роль играют неспецифические для мочеполовой системы микробы: кишечная палочка, стрептококки, стафилококки.
По источнику патогенной микрофлоры:
- первичным – микроорганизм попадает прямо в мочевыводящие пути в результате полового контакта, медицинских манипуляций в области промежности, купания в загрязненном водоеме и т.п.;
- вторичным – инфекция распространяется на уретру из других отделов мочеполовой системы при циститах, пиелонефритах, простатитах, вагинитах и т.п.
Специфические формы характерны в основном для молодежи до 30-40 лет. Неспецифические – развиваются в любом возрасте.
На заметку! Вирусная форма встречается на порядок реже бактериальной или грибковой. Основные причины – вирус папилломавируса человека (ВПЧ), вирус герпеса, цитомегаловирус; нередко болезнь проявляется на фоне инфицирования СПИДом.
Уретрит: симптомы и признаки
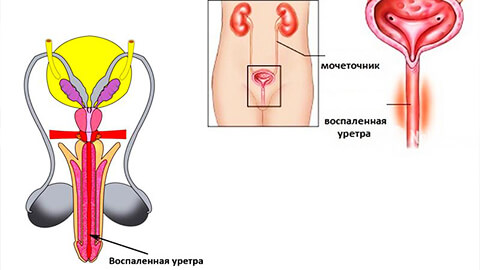
Заболевание опасно тем, что лишено ярко выраженным признаков воспаления. Даже при острой форме температура часто отсутствует; слабость, общее недомогание не выражены. Хроническая течением может быть и вовсе бессимптомным, проявляя себя только на стадии осложнений. Чтобы избежать неприятностей и вовремя диагностировать болезнь, следует регулярно проходить процедуру диспансеризации и не отмахиваться от первых «звоночков» патологии.
Общие признаки уретрита:
- легкий дискомфорт в канале полового члена (у мужчин) или в нижней (за лобком) части живота (у женщин), который переходит в боль и жжение при мочеиспускании. Для мужчин также характерна болезненная резь по всей длине мочевого канала;
- частые позывы в туалет – до 5-6 раз в час;
- нарушения мочеиспускания с неполным опорожнением пузыря;
- помутнение мочи, возможны включения крови, слизи;
- обильные гнойно-слизистые выделения с резким неприятным запахом – особенно характерны в утренние часы;
- воспалительные изменения внешнего отверстия уретры – покраснение, легкая отечность.
Чем различается уретрит у мужчин и женщин
Половые признаки мужского и женского тела определяют разницу не только в симптоматике, но и в причинах возникновения заболевания.
У мужчин патология чаще принимает острую форму; протекает тяжелее, с ярко выраженными симптомами. Характерны случаи неспецифического воспаления на фоне переохлаждения, стресса, неправильного питания.
Мужская уретра более длинная, узкая и извитая с большим количеством чувствительных рецепторов. Это усиливает проявление застойных явлений и болевого синдрома при воспалении. Неприятные ощущения при мочеиспускании распространяются на всю длину канала, а не только на его внешнюю часть; может наблюдаться болезненность даже в состоянии покоя.
Возможные осложнения:
- гнойный уретрит с образованием стриктур при заживлении;
- простатит;
- везикулит;
- эпидидимит;
- бесплодие;
- импотенция.
У женщин патология носит инфекционный характер и часто протекает бессимптомно. За счет короткого мочеиспускательного канала очень быстро переходит в цистит, поэтому как самостоятельное заболевание диагностируется редко.
Наиболее частый вид женского уретрита – кандидозный. Он развивается при длительном лечении антибиотиками различных видов молочницы. Чуть менее характерны – хламидийная, трихомонадная, гонорейная формы.
Часто провокатором воспаления становятся гормональные сбои – после отмены контрацептивных средств, в период климакса, в дни менструаций.
Осложнение проявляется в распространении инфекции на органы мочевыделительной системы и влагалище.
Диагностика заболевания
Лабораторный анализ – основной способ обследования. Для выявления патологии назначают:
- общий анализ крови для подтверждения воспалительной реакции;
- мазок уретрального канала на бакпосев;
- общий анализ мочи;
- посев мочи на флору.
При диагностике возбудителя обязательно исследуют его чувствительность к антибиотикам.
Инструментальные методики обследования используют для подтверждения диагноза и оценки состояния прилегающих органов:
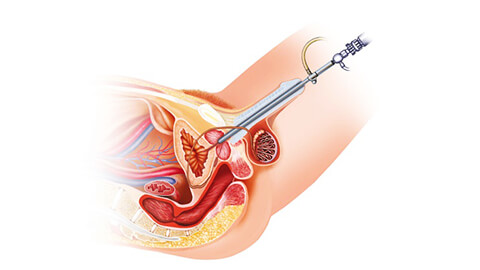
- Уретроскопия – исследование мочеиспускательного канала с помощью эндоскопического прибора – уретроскопа. С помощью камеры и различных насадок на гибкой трубке в ходе процедуры исследуют состояние слизистой оболочки, проверяют наличие новообразований, инородных тел, структурных изменений эпителия. С учетом половой анатомии для мужчин и женщин используют разные конструкции приборов.
- УЗИ, МРТ – для проверки состояния мочевого пузыря, почек, простаты.
Лечение уретрита
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера.
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Медикаментозное лечение
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений.
Фитотерпия
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
Наиболее часто применяют:
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики.
Физиотерапия
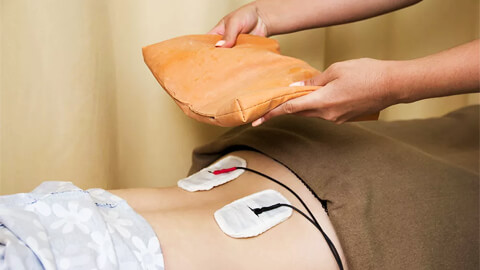
Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры.
Профилактиктические меры
Профилактика особенно актуальна при наличии хронических воспалений мочеполовой системы. Чтобы избежать обострения или повторного заражения, выполняйте следующие рекомендации:
- соблюдайте правила личной гигиены, особенно в интимных зонах;
- избегайте случайных половых связей; в крайнем случае обязательно пользуйтесь средствами барьерной защиты;
- сбалансируйте рацион питания – исключите соления, маринады, ограничьте количество жареных и копченых продуктов, специй, сладостей; употребляйте больше щелочной пищи – молоко и его производные, свежие овощи, орехи;
- откажитесь от вредных привычек – алкоголя, табакокурения;
- курсами несколько раз в год принимайте витаминные и минеральные добавки, пейте травяные чаи (требуется консультация врача!);
- старайтесь не переохлаждать организм; закаливания проводите под руководством опытных специалистов;
- избегайте частого физического и эмоционального перенапряжения;
- пейте больше чистой негазированной воды;
- чаще двигайтесь; при наличии сидячей работы практикуйте физкультминутки или вечерний фитнес – это предотвратит застойные явления в органах малого таза.
И, самое главное, – своевременно и до полного выздоровления лечите любые инфекционные процессы мочеполовой сферы!
Источник