Что делать чтобы не было кишечных спаек

Современная медицина обладает невероятно огромным арсеналом терапевтических, физиотерапевтических, хирургических методов для спасения человеческой жизни. Некоторые из них никогда не оставляют последствий, другие же приводят к каким-либо изменениям в организме почти в ста процентах случаев. Любое вмешательство в организм человека, к сожалению, имеет свои последствия, а любая инфекция, травма или хирургическая операция на органах брюшной полости – вмешательство серьёзное. Именно поэтому приходится так часто сталкиваться с таким заболеванием, как спаечная болезнь в брюшной полости.
Ряд учёных считает, что любая хирургия органов брюшной полости ведёт к образованию спаек, но, к счастью, большая часть из них со временем рассасывается и поэтому пациент не ощущает дискомфорта. Другим же пациентам, в силу определённого строения органов и тканей, везёт меньше, и даже небольшая хирургическая манипуляция или травма может привести к очень серьёзным последствиям.
Причины образования спаек в брюшной полости
Хорошо известно, что практически все органы брюшной полости покрыты нежной полупрозрачной оболочкой, которая называется – брюшина. Она имеет два листка – висцеральный и париетальный, переходящие друг в друга. Брюшина играет важную роль в сохранении гомеостаза организма, коррекции водно-солевого обмена. Кроме того, она выполняет и защитную функцию.
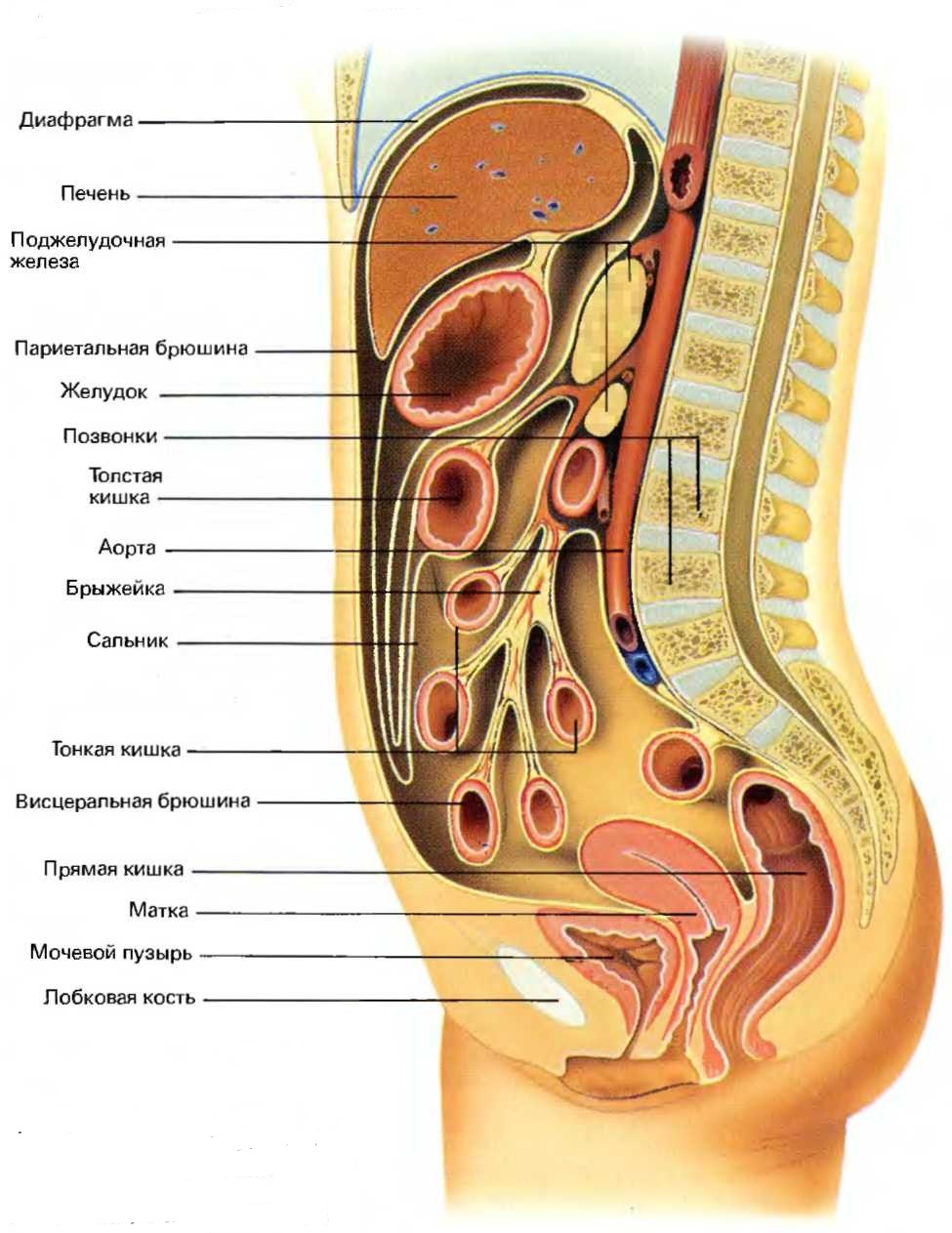
Продольный разрез брюшной полости
При поражении любого органа брюшной полости, в реакцию организма тут же вовлекается брюшина. В попытке отгородить поражённый очаг, брюшина прилипает к зоне воспаления, травмы либо месту операционной раны. В большинстве случаев, по выздоровлению брюшина “становится на место”. Но иногда, при хроническом воспалении, от брюшины к органу формируются белесоватого цвета плёнки – фиброзные тяжи, которые со временем уплотняются и прорастают соединительной тканью. Так проявляет себя спаечная болезнь.
Позднее ткань становится ещё плотнее, она может даже окостеневать и пропитываться солями кальция, а в её толщу могут прорастать сосудистые сплетения и нервные пучки. Спайки окружают внутренние органы подобно паутине, смещают их, иногда образуют перетяжки.
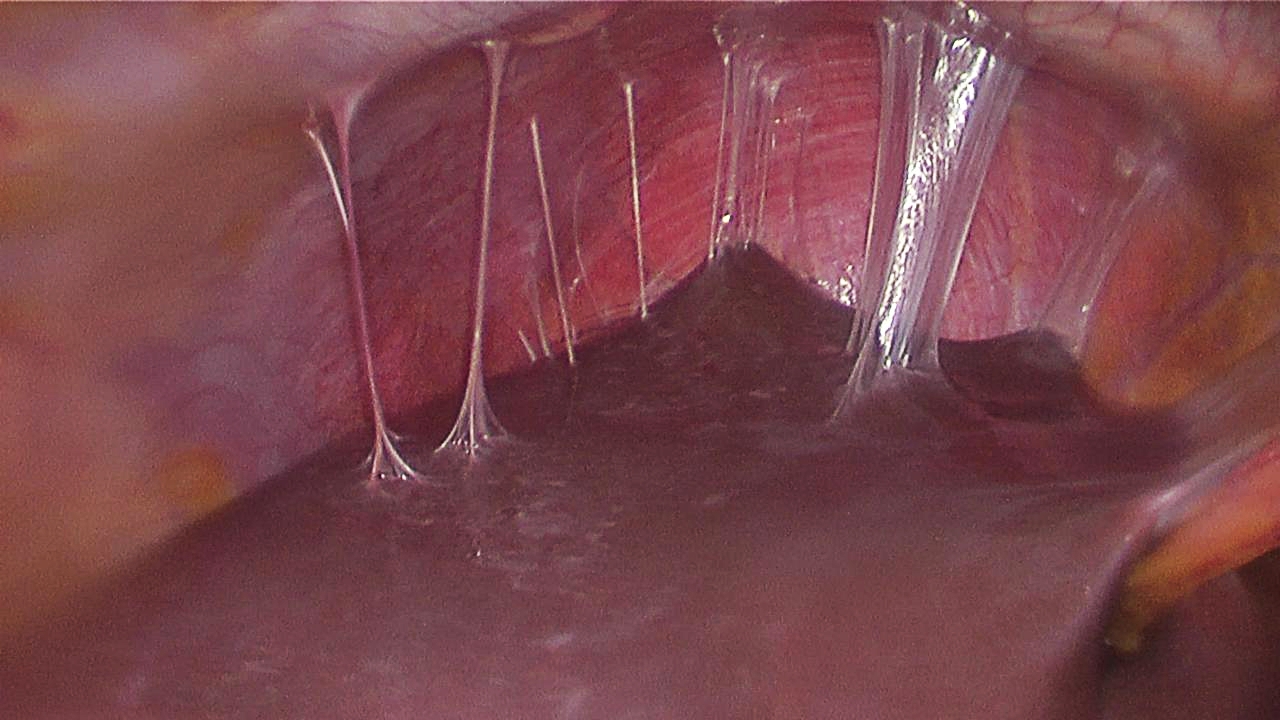
Процесс спаечной болезни
Причины формирования спаек самые разные. Это механические повреждения – удары, колото-резаные ранения, падения с высоты, хирургические операции и манипуляции. Нередко спайки возникают после тяжёлых химических повреждений, таких как ожоги кислотами и щелочами, при излитии желчи при разрыве желчного пузыря, либо желудочного содержимого при травме или прободной язве желудка. Из воспалительных заболеваний брюшной полости к появлению спаек могут привести острый аппендицит, перитонит, холецистит, энтериты различной этиологии.
Симптомы спаечной болезни в брюшной полости
Чаще всего, поражается кишечник. Спайки путаются между кишечными петлями, сдавливают нервы и сосуды, ухудшая кровоснабжение сдавленного участка. Организм борется с недугом, усиливая перистальтику. Появляются давящие переходящие боли, тошнота, рвота, запоры. Задерживающиеся в кишечнике каловые массы начинают бродить, что вызывает усиленное образование газов. Петли кишечника растягиваются всё больше, что вызывает дополнительные болевые ощущения.
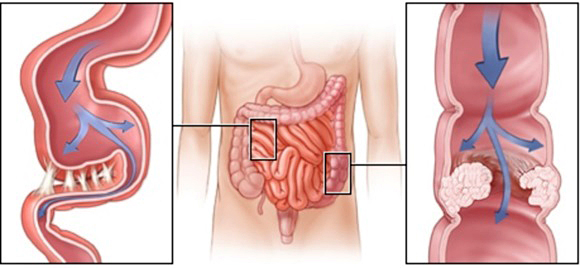
Процесс спаечной болезни кишки
Если процесс затрагивает толстую кишку, заболевание начинается с запоров. Если тонкую – с болей, тошноты и рвоты. Рвота при спайках тонкой кишки болезненная, не приносящая облегчения. Тошнота и боли постоянно нарастают. Подобные симптомы могут исчезать и снова повторяться довольно часто. Сдавление кишечника спайками может привести к некротическим процессам в стенке кишки и тогда, для спасения жизни пациента потребуется неотложная операция.
Спаечная болезнь очень разнообразна своей симптоматикой и обычно проявляется постепенно, прогрессивно нарастая. Иногда, заболевание может обратить на себя внимание спустя долгие годы после операции, а в ряде случаев и вовсе оказаться случайной находкой.
Диагностика спаечной болезни в брюшной полости
Поставить диагноз “спаечная болезнь” бывает довольно трудно. Для начала нужно вспомнить, не перенёс ли пациент в последнее время каких-либо травм, операций, воспалительных заболеваний органов брюшной полости. После сбора жалоб и анамнеза, пациент направляется на контрастное рентген-обследование. Если спаечный процесс зашёл далеко и сформировалась кишечная непроходимость, рентгенография покажет нам наличие специфических образований – чаш Клойбера.
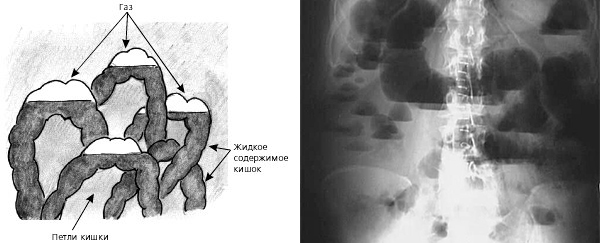
Чаши Клойбера
Современные методы диагностики, такие как УЗИ органов брюшной полости, магнитно-резонансная томография, электрогастроэнтерография значительно облегчают выявление данного заболевания. Они позволяют визуализировать положение внутренних органов и влияние на них спаечного процесса.
При малой информативности вышеуказанных способов, используется лапароскопическое обследование. Суть метода заключается в ведении миниатюрных видеокамер и манипуляторов в брюшную полость через небольшие разрезы передней брюшной стенки. Манипуляторы позволяют заглянуть за различные органы и достичь самых труднодоступных отелов брюшной полости. Метод лапароскопии позволяет сразу же перейти от обычного наблюдения к хирургическому лечению спаечной болезни. По сути, лапараскопия это та же операция, только куда менее травматичная.
Лечение
Лечение спаечной болезни в брюшной полости разделяется на консервативное, оперативное и превентивное.
Консервативное лечение назначается при лёгком хроническом течении болезни, которая даёт только периодические болевые приступы и запоры без серьёзного нарушения проходимости кишечника. В таких случаях пациенту назначается специальная диета, направленная на умеренное усиление перистальтики и уменьшение газообразования. Эффективно применение дробного питания – приём пищи небольшими порциями через короткие промежутки времени. Питаться следует в одинаковое время, ежедневно соблюдая режим питания.
Необходимо исключить такие продукты как газированные напитки, виноград, капусту, бобовые, молоко и его производные, острые блюда. Голодание при спаечной болезни категорически противопоказано! При частых и длительных запорах применяются слабительные средства. Вполне оправдан приём пробиотиков и ферментных препаратов, улучшающих процессы пищеварения.
Кроме особых диет, спаечная болезнь лечится физиотерапевтическими методами лечения: электрофорез с ферментами, растворяющими спайки, парафиновые, грязевые, озокеритовые аппликации. При лёгкой степени поражения внутренних органов эффективны курсы специальной лечебной физкультуры, позволяющей “растянуть” фиброзные тяжи. По согласованию с лечащим врачом, возможно проведение фитотерапии.
Оперативное лечение применяется при неэффективности консервативной терапии с длительным сохранением болей и нарушении стула, а так же в экстренных ситуациях в случае непроходимости кишечника.
Если кишечник проходим, проводится лапараскопическая операция. Посредством миниатюрных видеокамер и специальных манипуляторов производится выведение поражённых органов и рассечение спаек. В таких ситуациях могут использоваться также и методы лазеротерапии – рассечение спаек лазерным лучом, аквадиссекции – использование водной струи под высоким давлением, электрохирургии – иссечение фиброзных перетяжек электроножом.
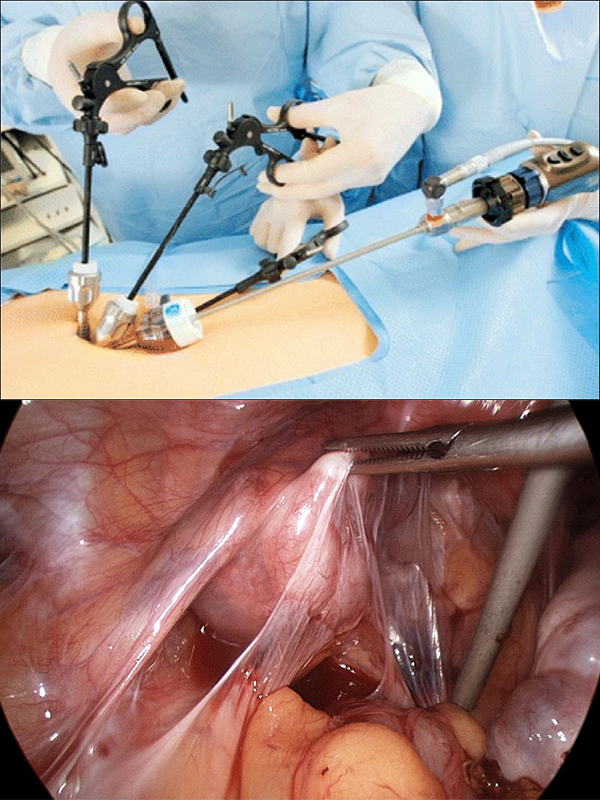
Метод лапароскопии
При непроходимости кишечника возможна лапаротомия – “классический” хирургический доступ, при котором производится не только иссечение спаек, но и резекция некротизированного участка защемлённой кишки. Кроме того, производится фиксация кишечных петель в функционально выгодном положении, для того, чтобы в случае повторного формирования кишечных спек избежать ущемления ими участка кишечной петли.
Превентивное лечение заключается в недопущении возникновения болезни у людей с риском её развития либо максимальном уменьшении её последствий. Для снижения риска возникновения спаечной болезни в хирургии органов брюшной полости активно используются фибринолитики – препараты разрушающие фибрин – основной компонент фиброзных спаечных тяжей, антикоагулянты – не позволяющие формироваться кровяным сгусткам, протеолитические ферменты – препараты, рассасывающие ткани спаек, а так же различные противовоспалительные средства и антибиотики.
Заключение
В заключении хотелось бы добавить, что никакое, даже самое современное лечение не сравнится с правильной профилактикой болезни. Чтобы лишний раз не попадать под нож хирурга, необходимо понять, что любая серьёзная болезнь внутренних органов, как холецистит, аппендицит, панкреатит, травмы органов брюшной полости не лечится дома. Нередко попытка лечения острых заболеваний брюшной полости “бабушкиными травками” или “газетными рецептами” приводят к недопустимой потере времени и могут закончиться фатально. В случае болей в животе, тошноты, рвоты, желтухи никогда не стесняйтесь обратиться в поликлинику или вызвать врача на дом. Иногда это обращение может спасти Ваши жизнь и здоровье.
Источник
Спайки кишечника – это образования из соединительной ткани (тяжи) между органами брюшной полости и петлями кишечника, ведущие к сращиванию или склеиванию серозных оболочек органов между собой. В результате происходит сращивание их между собой, что влечет самые разнообразные функциональные нарушения. Сами тяжи состоят из той же ткани, что и наружная стенка кишечника. Чаще всего этот патологический процесс обуславливается предшествующим оперативным вмешательством.
Согласно статистике, если на кишечнике было осуществлено первичное лапаротомические вмешательство, то спайки сформируются в 14% случаев, а если это третья по счету операция, то они возникают в 96% случаев.
Содержание:
- Причины спаек кишечника
- Симптомы спаек кишечника
- Диагностика спаек кишечника
- Можно ли делать колоноскопию?
- Как лечить спайки кишечника?
Причины спаек кишечника
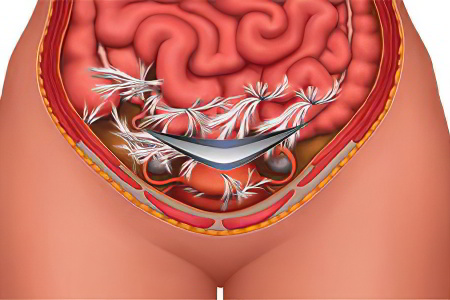
Чтобы определить причины спаек кишечника, следует понять механизм их возникновения. Известно, что все органы, располагающиеся в брюшной полости, в том числе и кишечник, покрыты тонкими листками брюшины. Эти листы гладкие и продуцируют незначительное количество жидкости, которая обеспечивает кишечнику подвижность. Когда происходит воздействие того или иного фактора на кишечник, это приводит к формированию его отека и образованию на листах брюшины фибринового налета. Этот налет имеет клейкую консистенцию и способствует тому, что рядом расположенные ткани соединяются друг с другом. Если адекватное лечение в данный момент времени отсутствует, то на месте где было воспаление и произошло склеивание, сформируются спайки.
Они не образуются моментально, а проходят через несколько этапов. Сперва появляется фибрин, спустя 2 суток он обзаводится фибробластами, выделяющими коллаген. На 7 день воспаленные ткани начинают замещаться соединительными. Этот процесс завершается спустя 3 недели. Этого времени достаточно, чтобы образовавшиеся сращения превратились в спайки. В дальнейшем в них прорастают нервы и капилляры.
Причины спаек кишечника обусловлены следующими факторами:
Первоочередной причиной формирования спаек кишечника являются хирургические манипуляции на органе. Это может быть операция по удалению аппендицита, операция кесарева сечения, операция по удалению полипа или иного новообразования. То есть любое внутреннее воспаление кишечника, которое завершилось оперативным вмешательством может привести к образованию тяжей. На фоне инфицирования воспаления, при пересыхании брюшины во время операции и при иных негативных факторах, риск развития спаек увеличивается.
Травмы живота как открытого, так и закрытого типа. Механические повреждения часто сопровождаются внутренними кровотечениями. На кишечнике могут возникать гематомы, страдает лимфатический отток, нарушаются метаболические процессы в его тканях. В итоге, кровоток нарушается, возникает процесс воспаления и формируется спайка.
У женщин спайки кишечника могут формироваться из-за воспаления придатков.
В детском возрасте спайки кишечника могут формироваться в результате врожденных аномалий развития органа.
Провоцируют спаечный процесс инородные тела в брюшине и прием некоторых лекарственных препаратов.
Дополнительными факторами риска формирования спаек кишечника являются:
Механическая интраоперационная травма;
Ишемия тканей кишечника;
Наложение нерассасывающихся швов;
Послеоперационная инфекция;
Снижение местного иммунитета;
Кровь в брюшной полости;
Гиперактивность соединительной ткани, как индивидуальная особенность организма;
Склонность к формированию спаек, переданная по наследству.
Симптомы спаек кишечника

Симптомы спаек кишечника зависят от того, в какое время у человека возникает кишечная непроходимость. Она может развиваться как в ранний период после перенесенной операции или травмы, либо несколько позже – спустя несколько месяцев или даже лет после воздействия фактора-провокатора.
Симптомы ранней спаечной болезни кишечника
Симптомы, указывающие на формирование спаек в первые дни после перенесенной травмы или операции часто завуалированы самим вмешательством. Человек предъявляет жалобы на периодически усиливающиеся боли в области живота, которые в той или иной мере присутствуют на постоянной основе. По мере прогрессирования патологического процесса боли становятся схваткообразными.
Присоединяется рвота, которая становится очень частой и обильной.
Если у больного вставлен зонд, то количество отделяемой жидкости увеличится.
Наблюдается вздутие живота, но оно не равномерное, как обычно, а асимметричное. Это объясняется тем, что газами переполняются отдельные участки кишечника.
При пальпации пациент предъявляет жалобы на боли. Даже поглаживание по брюшной стенки вызывает усиление перильстатики кишечника и дискомфорт.
Стул отсутствует. Проводимые клизмы позволяют вывесит лишь незначительные объемы каловых масс.
Простая форма спаечной непроходимости развивается на фоне наступившего улучшения после операции. Как правило, это происходит на 5-14 день после ее завершения. Ее симптомы отчетливы и не вызывают вопросов в плане диагностики. Появляются внезапные резкие боли, начинается рвота желудочным содержимым с примесями желчи. Живот вздут неравномерно, газы и стул на начальном этапе формирования спаек могут отходить самостоятельно.
Характерно, что спустя несколько часов состояние больного ухудшится, рвота усилится, присоединятся признаки обезвоживания, язык станет сухим, покроется белым налетом. Газы перестают отходить, стул пропадает.
Если ранняя спаечная непроходимость кишечника формируется на фоне воспалительного процесса, то в дополнение ко всем симптомам, повышается температура тела. В кишечнике может пальпироваться воспалительный инфильтрат, который представлен уплотненным участком.
Отдельно стоит отметить раннюю отсроченную спаечную болезнь кишечника, которая манифестирует на 21-30 день после воздействия провоцирующего фактора. Симптомы развиваются постепенно, с тенденцией к усилению. Часто это происходит даже на фоне благополучно завершенной операции после выписки домой.
Симптомы поздней спаечной непроходимости кишечника
Развивается симптоматика спустя месяцы или годы после проведенного вмешательства. Возможно, что острому процессу будут предшествовать боли в нижней части живота.
Внезапно у человека манифестируют сильнейшие боли схваткообразного характера. По мере прогрессирования процесса они возникают все чаще и становятся сильнее.
Начинается рвота. Стул и газоотделение отсутствует.
Живот приобретает ассиметричную форму, особенно это заметно в том месте, где имеются спайки. Петля кишечника переполняется газами.
Состояние больного будет ухудшаться по мере нарастания обезвоживания, интоксикации. Впоследствии присоединится парез кишечника, если не будет оказана неотложная помощь.
Диагностика спаек кишечника
Диагностика спаек кишечника выстраивается на осмотре пациента и на выявлении характерных симптомов. Заподозрить формирование тяжей врач может при сборе анамнеза. Показателем являются перенесенные оперативные вмешательства на кишечнике, наличие инфекционной патологии.
Для уточнения диагноза используются следующие методы исследования:
Обзорная рентгенография брюшной полости. Благодаря этому методу удается визуализировать наличие воспалительного экссудата, присутствие большого количества газов в кишечнике, его вздутие. Часто рентгенографию выполняют с введением специализированного красящего вещества. Это дает дополнительные сведения о его проходимости. Такая процедура носит название ирригографии, контрастным веществом в данном случае выступает барий.
Элекрогастроэнтерография позволяет замерить электрические импульсы, которые исходят от отделов кишечника во время его перистальтики.
УЗИ и МРТ позволяют точно определить то место, где расположены спайки, а также определить их количество.
Самым информативным методом обнаружения спаек является лапароскопическое исследование. Однако оно представляет из себя небольшую операцию, которая требует выполнения разрезов на животе и введение в его полость инструментария, оснащенного камерой. Несомненным плюсом этой процедуры является то, что, если доктор видит проблему, он может ее сразу устранить. То есть спайки кишечника могут быть удалены во время диагностики.
Что касается лабораторных анализов, то потребуется сдать кровь, чтобы исключить наличие воспаления. Важно провести дифференциальную диагностику с иными видами острой кишечной непроходимости, которые могут быть вызваны стриктурами кишечника или опухолями больших размеров.
Можно ли делать колоноскопию при спайках кишечника?
Колоноскопию при спайках кишечника делать можно, так как их наличие не является абсолютным противопоказанием к проведению процедуры. Тем не менее, некоторые специалисты рекомендуют исследование выполнять под внутривенным обезболиванием. Это объясняется тем, что спаечные процессы могут вызывать сильные боли во время процедуры.
Если пациенту требуется проведение колоноскопии, но имеется подозрение на спаечную болезнь, то лучше для начала сделать ирригоскопию. Исследование с применением колоноскопа следует проводить лишь в случае низкой информативности ирригоскопии.
Как лечить спайки кишечника?

Лечение спаек кишечника подразумевает выполнение оперативного вмешательства. Медикаментозным путем убрать сформировавшиеся фиброзные волокна до сих пор не удается. Особенно это касается застарелых, прочных и плотных спаек.
Тем не менее, консервативное лечение полностью не отвергается. Оно необходимо для того, чтобы предотвратить формирование новых тяжей, купировать симптомы и предупредить осложнения заболевания.
Когда больной поступает с обострением кишечной непроходимости, тогда для начала, необходимо устранить болевой симптом. Для этого пациенту ставят очистительную клизму, которая позволяет газам и каловым массам выйти наружу. На живот прикладывается тепло (если нет гнойного воспаления), назначаются спазмолитики. Если состояние больного спустя 2-3 часа не нормализовалось, то показано оперативное вмешательство, так как имеется риск развития некроза участков кишечника. Когда удалось непроходимость снять, за больным тщательно наблюдают.
Решение об оперативном вмешательстве должно быть четким и взвешенным, так как риск рецидива заболевания довольно высок. Возможно, что не допустить следующего обострения заболевания позволит консервативное лечение и соблюдение диеты. Так, от частых запоров можно избавиться с помощью специальной диеты. Для этого в меню включают продукты, богатые на клетчатку, кисломолочные напитки. Если подобным образом устранить запоры не получается, то пациенту назначают прием слабительных препаратов.
Полезны также физиопроцедуры, среди которых: парафиновые аппликации, диатермия, ионофорез. Физические нагрузки оказывающие негативное влияние на спазмирование мускулатуры кишечника нужно будет исключить. Для устранения рвоты показаны противорвотные препараты, введение внутривенных растворов, чтобы не допустить обезвоживания.
Когда хирургическое вмешательство неизбежно, предоперационная подготовка должна быть качественной. Тем не менее, часто требуются экстренные операции, когда на должную подготовку просто нет времени. Больным в срочном порядке переливают плазму, хлорид натрия, раствор Рингера-Локка, что дает возможность предотвратить обезвоживание. Преднизолон в сочетании с Реополиглюкином позволяет снять интоксикацию с организма.
Во время хирургического вмешательства старые рубцы не иссекают, так как это может быть опасно. Ведь зачастую стенки кишечника оказываются к ним припаянными. Спайки разделяют, раздвигают, а затем удаляют. Методика их иссечения определяется в зависимости от конкретной ситуации. Резекцию кишечника выполняют в том случае, если обнаруживают участки некроза.
Наложение обходного анастомоза выполняют тогда, когда спайки деформировали кишечник.
Важно уже во время операции выполнить профилактические мероприятия, направленные на недопущение рецидива спаечного процесса. Для этого разрезы делают широкие, не дают брюшинным лепесткам пересыхать. Кровь нужно своевременно удалять, а кровотечение остановить полностью. Внесение в рану сухих антибактериальных препаратов или анестетиков недопустимо. Сшивают рану полимерными нитями. В обязательном порядке исключают попадание любых инородных частиц в рану.
Когда операция оказывается завершенной, внутрь брюшины вводят протеолитические ферменты. Пациенту показан прием препаратов из группы НПВС, антигистаминные лекарственные средства, стимуляция перистальтики кишечника.
Что касается прогноза, то он благоприятный при единичных спайках. Если спайки множественные, то в 15-20% случаев происходит их повторное разрастание. Чтобы не допустить формирование спаек, нужно правильно питаться, выполнять физические упражнения, избегать как переедания, так и голодания. Лечение патологий кишечника должно выполняться как можно раньше, для чего необходимы регулярные осмотры у гастроэнтеролога. Естественно, что квалификация и профессионализм врачей, проводящих операцию на кишечнике, играют ведущую роль в плане возникновения спаек на его поверхности.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник