Что за кишечная болезнь паратиф

Паратифы А и В – острые инфекционные заболевания, сходные по клиническому течению с брюшным тифом, вызываемые кишечными бактериями рода Salmonella. Клиника паратифа А характеризуется лихорадочным синдромом, катаральными явлениями, обильной розеолезной сыпью на теле; паратиф В протекает с повышением температуры тела, кожными высыпаниями, признаками гастроэнтерита. В целях диагностики паратифов А и В проводится бактериологическое исследование кала, крови, мочи, рвотных масс, а также серологические реакции (РНГА, реакция Видаля). Лечение включает диетотерапию, назначение антибактериальных препаратов (хлорамфеникола), проведение дезинтоксикационной терапии.
Общие сведения
Паратифы А и В – инфекции тифо-паратифозной группы, протекающие с температурной реакцией, интоксикационным синдромом, кожными высыпаниями, диспепсическими расстройствами различной степени выраженности. Заболеваемость паратифами в мире составляет 0,02 случая на 100 тыс. населения; в структуре тифо-паратифозных заболеваний на их долю приходится 10-15%. Для тифо-паратифозных инфекций характерна резко выраженная летне-осенняя сезонность. Чаще болеют лица мужского пола в возрасте от 15 до 45 лет. Распространенность и заболеваемость паратифами А и В выше в регионах с низким уровнем санитарной культуры населения и неудовлетворительными бытовыми условиями.
Паратифы А и В
Характеристика возбудителя
Возбудителем паратифа А является бактерия Salmonella paratyphi, паратифа В – Salmonella schotmulleri. Они представляют собой неподвижные, факультативно анаэробные, грамотрицательные, палочковидные микроорганизмы, сходные по своим морфологическим свойствам с возбудителем брюшного тифа. Возбудители паратифов при посеве на питательных средах иногда продуцируют газ. Паратифозные палочки довольно устойчивы во внешней среде, могут оставаться жизнеспособными вне организма до недели, в воде и почве выживают в течение нескольких месяцев. Способны размножаться в пищевых продуктах, к примеру, в молоке и твороге, мясном фарше. Охлаждение сальмонеллы переносят неплохо, при кипячении быстро погибают. Хорошо поддаются дезинфекции.
Резервуаром в случае паратифа А является человек, больной или носитель, а для возбудителя паратифа В – домашний скот, птица. Паратифы передаются с помощью фекально-орального механизма пищевым, водным или бытовым путем. Для паратифа А более характерен водный путь заражения, для В – пищевой (в особенности при употреблении молочных продуктов). Люди и животные выделяют микроорганизм в окружающую среду на протяжении всего периода клинических проявлений и около 2-3 недель после (реконвалесценция). Бессимптомное бактерионосительство при паратифах развивается чаще, чем при брюшном тифе.
Люди обладают высокой естественной восприимчивостью к заболеванию, после выздоровления остается типоспецифический иммунитет. Заболеваемость паратифом А преимущественно отмечается в Юго-Восточной Азии, Африке, паратиф В не имеет региональной очаговости. Отмечают как единичные случаи, так и эпидемические вспышки.
Симптомы паратифов
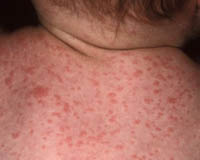
Инкубационный период при паратифе А составляет обычно от 6 до 10 дней, начало острое, отмечается быстрое повышение температуры тела, насморк. Кашель. При осмотре выявляется гиперемия лица, инъекции склер, иногда высыпания наподобие герпеса на губах и крыльях носа. В отличие от брюшного тифа лихорадка не настолько постоянная, менее продолжительна, часто приобретает неправильный характер. В разгар заболевания могут отмечаться озноб и потливость. На 4-7 день болезни появляется сыпь, чаще всего розеолезного характера, но может быть и петехиальной или кореподобной. Сыпь обильно покрывает кожу живота, груди, конечностей, отличается полиморфизмом элементов, с течением заболевания экстенсивно распространяется. Обычно течение паратифа А среднетяжелое, с умеренной, более кратковременной, чем брюшетифозная, интоксикацией. Иногда паратиф может приобретать рецидивирующий характер.
Паратиф В характеризуется инкубационным периодом около 5-10 дней, отличается преимущественно кишечными проявлениями в начальном периоде. На фоне повышения температуры отмечается боль в животе, тошнота, рвота, диарея. Нередко первоначальная клиническая картина напоминает симптоматику пищевой токсикоинфекции. Вскоре присоединяется сыпь, подобная таковой при паратифе А. В остальном виды паратифов сходны по своему течению. Паратиф В в редких случаях может протекать тяжело с развитием осложнений, таких как септицемия, воспаления мозговых оболочек.
При поражении лиц с ослабленными защитными механизмами организма могут развиться миокардит, вторичная пневмония, гнойный менингит и менингоэнцефалит, септикопиемия. Возможны кишечные кровотечения, перфорации стенки кишечника.
Диагностика паратифов
Предварительная диагностика осуществляется на основании жалоб, данных эпидемиологического анамнеза и физикального осмотра. Возбудителя паратифов выделяют из крови, рвоты, кала, мочи, желчи. Специфическая серологическая диагностика осуществляется с помощью РНГА (становится положительной на 5-6 день заболевания), является достаточно чувствительной и специфичной. Реакция Видаля часто отрицательная или поздняя и в низких титрах. Общий анализ крови может показывать некоторую лейкоцитопению, чаще – эозинофилию.
Лечение паратифа
Лечение паратифов включает диетическое питание: щадящая легкоусвояемая диета с исключением раздражающих кишечник компонентов. При частой диарее – стол №4, после нормализации температуры тела – стол №13, расширение рациона производят постепенно. Рекомендовано частое дробное питье.
Этиотропное лечение подразумевает назначение антибиотиков (хлорамфеникол) до 10 дня после стихания лихорадки. В комплексе с антибиотикотерапией назначают стимулирующие защитные свойства организма препараты, вакцинацию тифо-паратифозной вакциной В, усиливая тем самым иммунную резистентность. В качестве средств симптоматической терапии при необходимости применяют регидратационные смеси, сердечно-сосудистые средства.
Прогноз и профилактика паратифа
Паратифы А и В имеют обычно благоприятный прогноз, при адекватной терапии происходит полное выздоровление, в качестве профилактики развития бактерионосительства используют вакцинацию. Ухудшение прогноза возможно в случае развития осложнений.
Общие меры профилактики заключаются в санитарно-гигиенических мероприятиях, направленных на контроль состояния водных источников, канализационных стоков, заготовки, хранения и транспортировки пищевых продуктов, борьбу с мухами и санитарное просвещение. Индивидуальная профилактика подразумевает соблюдение личной гигиены, мытье продуктов питания (овощей, фруктов, зелени), употребление воды из проверенных источников. Работники предприятий пищевой промышленности и общественного питания подлежат профилактическому обследованию на предмет носительства и выделения возбудителя. В случае выявления фактов носительства они отстраняются от работы с продуктами питания.
Источник
Паратиф – заболевание, вызываемое сальмонеллой брюшного тифа и паратифа (Salmonella typhi). Заболевание относится к серьезным инфекциям, его развитие провоцируют грамотрицательные бактерии. Паратиф и брюшной тиф объединены общей категорией «брюшной тиф» из-за схожей симптоматики.
Описание заболевания
Паратиф отмечен тремя этапами: ранний, этап интоксикации и восстановительный этап.
Ранний этап характеризуется высокой температурой, этап интоксикации сопровождается болями в животе и симптомами кишечного расстройства. На этапе восстановления у больного по-прежнему может сохраняться высокая температура и слабость.
У взрослых три этапа заболевания могут длиться от четырех до шести недель, у детей продолжительность болезни меньше, и составляет от 10 дней до двух недель. Во время токсической стадии паратифа существует риск от 1 до 10% вероятности перфорации кишечника или появления внутреннего кровотечения.
Причины появления и симптомы паратифа
Паратиф вызывается любым из трех штаммов сальмонеллы брюшного тифа и паратифа (Salmonella Paratyphi А, В или С). Заболевание может передаваться человеку от животных или зараженных продуктов животного происхождения. Инкубационный период заболевания составляет одну-две недели, но у детей он часто бывает более коротким.
Симптомы заболевания у взрослых проявляются постепенно, в то время как у детей зачастую внезапны. Для паратифа свойственны высокая температура и лихорадочное состояние, головная боль, потеря аппетита, рвота, диарея или запор, иногда у больных увеличивается селезенка. Примерно у 30% больных паратифом в области грудной клетки появляется сыпь. Розовые пятна превращаются в небольшие подкожные кровоизлияния. Этот симптом тяжело заметить у африканцев или коренных американцев (индейцев).
У больных с кишечными осложнениями паратифа возникают симптомы, напоминающие воспаление аппендицита: интенсивные схваткообразные боли и болезненность правого нижнего квадрата живота. Кроме прочих симптомов, для паратифа также характерны:
- общее недомогание;
- непродуктивный кашель на ранней стадии;
- замедление сердечного ритма;
- увеличенная печень;
- озноб и потливость;
- головокружение, слабость, легкая боль в горле;
- мышечные боли, нечастые судороги
Диагностика паратифа
Диагноз, как правило, ставится на основе истории недавних поездок и контактов. Для некоторых стран паратиф является нетипичным заболеванием, потому велика вероятность того, что без проявления классических симптомов – сыпи и увеличения селезенки – врач не всегда сможет поставить верный диагноз. Перед тем, как поставить диагноз паратиф, врачу необходимо исключить другие заболевания, вызывающие высокую температуру, в том числе сыпной тиф, бруцеллез, туляремию, орнитоз, мононуклеоз и синдром Кавасаки. Наличие паратифа легко определить по анализам крови, кала, мочи или костного мозга.
Лечение паратифа
Паратиф поддается лечению антибиотиками, например ампициллином, амоксициллином, цефалоспорином, цефтриаксоном и цефиксимом. Если штамм заболевания устойчив к антибиотикам, врач может назначить хлорамфеникол (Chloromycetin). Пациентам с перфорацией кишечника или кишечным кровотечением потребуется хирургическое вмешательство. Потребность в хирургических процедурах возникает в том случае, если инфекция не исчезает после приема антибиотиков. Больные паратифом нуждаются в тщательном обследовании на предмет осложнений, а также в постельном режиме и полноценном рационе. Иногда, в особо тяжелых случаях, больным требуется переливание крови. Большинство пациентов, перенесших паратиф, полностью восстанавливается в течение короткого периода времени, смертность в результате кишечных заболеваний при вовремя назначенном и проведенном лечении составляет менее 1%.
Профилактика паратифа
Обязательная вакцинация против паратифа не предусмотрена, однако в случае путешествий в страны, эндемичные по брюшному тифу и паратифу, рекомендуется уточнить у врача необходимость вакцинации.
Профилактические меры при паратифе:
- мытье с мылом рук перед едой, а также после посещения туалета;
- отказ от употребления мясных и рыбных блюд, а также яиц без тщательной тепловой обработки;
- отказ от питания в уличных заведениях;
- употребление воды в бутылках или дистиллированной воды.
Любой бытовой контакт с зараженным человеком может привести к заболеванию паратифом. Люди, инфицированные брюшным тифом или паратифом не должны допускаться к работе с пищевыми продуктами, пищевому производству или обслуживанию населения в заведениях общественного питания. Сотрудники ресторанов общественного питания или пищевого производства обязаны представить справку о состоянии здоровья, прежде чем приступить к работе.
Вакцины от брюшного тифа и паратифа эффективны лишь частично, без соблюдения правил гигиены и санитарии они не дают стопроцентной защиты от заболевания. Во время путешествий в страны, эндемичные по тифу, необходимо употреблять воду, продезинфицированную таблетками йода или хлора, бутилированную или дистиллированную воду. После посещения туалета, курения, употребления еды или напитков необходимо мыть руки с мылом.
По материалам:
Fauci, Anthony S., et al., editors. Harrison’s Principles of Internal Medicine.
New York: McGraw-Hill, 1997. Gale Encyclopedia of Medicine.
Copyright 2008 The Gale Group, Inc.
All rights reserved; (CC) BY-NC-ND Department for Health and Ageing
File (/var/www/medport/data/www/medicinform.net/info/trudnosti-zapisi-v-kliniki-moskvy-v-pjeriod-covid-19-kak-rjeshit.htm) does not exist!
Смотрите также:
У нас также читают:
Источник

Паратиф С – это острая бактериальная кишечная инфекция. Характерными признаками патологии являются тошнота, рвота, обильный жидкий стул, увеличение печени и селезенки. Болезнь сопровождается выраженной лихорадкой и интоксикацией. Диагностика предполагает обнаружение возбудителя в биологических жидкостях организма, нарастания титра антител к бактериальным антигенам. Лечение этиотропное с применением антибактериальных средств, обязательно проведение дезинтоксикации, снижение выраженности лихорадки, другие меры патогенетической и симптоматической терапии.
Общие сведения
Паратиф С является инфекционной нозологией с преимущественно алиментарным путем заражения. Описание клинической картины заболевания независимо друг от друга сделали иранский исследователь Макадам и сербский врач Хиршфелд (1919 год), годом позже возбудитель был одновременно выделен русским инфекционистом Ивашенцовым и немецким ученым Вейгманном. Болезнь встречается преимущественно у жителей азиатских и ближневосточных стран. Учитывая распространенность ВИЧ в мире и повышение вероятности заражения при данной инфекции, паратиф С может стать одной из актуальных проблем современной инфектологии. В группу риска также входят молодые мужчины, беременные и дети.

Паратиф С
Причины
Возбудитель инфекции – бактерия Salmonella hirschfeldii. Микроорганизмы обладают высокой устойчивостью к факторам внешней среды. Источниками и резервуарами инфекции служат больные люди, носители, свиньи, коровы. Путь передачи – пищевой, реализуется при употреблении некипяченого молока, сырого мяса, внутренностей больных животных. При загрязнении испражнениями источников питьевой воды возможен водный путь заражения. Мухи, тараканы, другие насекомые могут служить механическими переносчиками бактерий. Контактный способ характерен при условиях низкого уровня гигиены.
Основные факторы риска – наличие ВИЧ-инфекции, онкологии, иных иммунных дефицитов, хронические воспалительные заболевания пищеварительного тракта. Опасность представляет содержание мелкого и крупного рогатого скота вблизи жилья, загрязнение фекалиями питьевых источников, употребление недостаточно термически обработанного мяса, труд на скотобойнях. Огромную роль в распространении болезни играют неудовлетворительные условия проживания, хроническое недоедание, пренебрежение правилами личной гигиены и санитарными нормами, особенно при работе на пищевом производстве.
Патогенез
После проникновения сальмонелл в желудок происходит частичная гибель микроорганизмов, основной мишенью возбудителя являются лимфоидные образования тонкого и толстого кишечника. Бактерии активно размножаются внутри лимфатических бляшек, в небольшом количестве попадают в системный кровоток, разносятся по органам (преимущественно – ретикуло-эндотелиальной системы). В пораженных тканях образуются гранулемы. Часть сальмонелл возвращается в мезентериальные лимфоузлы, часть возбудителей внедряется в слизистую толстого кишечника и формирует язвы. Характерна супрессия клеточного звена иммунитета, особенно Т-хелперов.
Классификация
Классификация паратифа С формируется с учетом степени инвазии сальмонелл в пределах организма. Считается, что у иммунокомпетентных лиц инфекция редко выходит за пределы пищеварительного тракта. Основная локализация бактерий – толстый кишечник, диссеминация возбудителя выражена незначительно. Выделяют следующие формы заболевания:
- Гастроэнтеритическая. Характеризуется выраженной дисфункцией ЖКТ, частым развитием обезвоживания. Данному виду паратифа присуще формирование катарально-геморрагического, язвенно-некротического колита. Длительность состояния не превышает 4-5 суток.
- Тифоподобная. Клиника копирует таковую при брюшном тифе. Отмечается рецидивирующая гиперпирексия, заметная адинамия, сомноленция, заторможенность, головная боль, желтуха, гепатоспленомегалия. Возможно появление розеол, реже встречается петехиальная сыпь.
- Септическая. Диагностируется у детей младшего возраста, пациентов с глубокой иммуносупрессией. Типичны минимальные патологические изменения в кишечнике, множественные гнойные отсевы в органах. Наиболее часто формируется септический эндокардит.
Симптомы паратифа С
Инкубационный период составляет 4-12 дней, может уменьшаться до нескольких часов. Болезнь начинается остро с озноба, приступов резкой слабости и головной боли. Температура тела достигает 39,5-40° C и более, в дальнейшем сопровождается суточными колебаниями в 1-2° C. Пациенты с гастроэнтеритической формой предъявляют жалобы на тошноту, многократную рвоту, боли возле области пупка, по всему животу. Присоединение диарейного синдрома выглядит как частый жидкий пенистый стул со зловонным резким запахом, иногда с примесью крови. Реже кал похож на болотную тину.
При тифоподобной форме отмечается резкая заторможенность, трудности при контакте с больным, сильная головная боль. Тошнота, диарея и рвота нехарактерны, имеется выраженный метеоризм и запоры. Возможно появление розоватых пятен на коже груди и живота, исчезающих при надавливании. При септической форме лихорадка достигает высоких цифр (более 40° C), сопровождается потрясающими ознобами. Могут возникать боли в костях и суставах, нарушения сознания, галлюцинации, параличи, резкое падение артериального давления – это связано с гнойными отсевами в различные органы, развитием инфекционно-токсического шока.
Осложнения
Осложненное течение паратифа С встречается редко. Наиболее частые осложнения наблюдаются на 2-4 неделе болезни, обусловлены пневмонией, эндокардитом, перфорацией кишечной стенки, перитонитом, инфекционно-токсическим шоком, а также желудочно-кишечными кровотечениями. При гастроинтестинальной форме возможна выраженная дегидратация вплоть до развития гиповолемического шока. Реже встречаются такие осложнения как холангит, гепатит, остеомиелит, артриты крупных суставов, токсический миокардит. В некоторых случаях формируется бактерионосительство и хронизация паратифа С.
Диагностика
Верификация диагноза паратифа С обязательно включает консультацию инфекциониста. При подозрении на прободение или кишечное кровотечение необходим осмотр хирурга. Важен тщательный сбор эпидемиологического анамнеза, указания на пребывание в эндемичных странах, употребление в пищу блюд из мяса и молочных продуктов с неизвестным статусом термической обработки. Другие специалисты привлекаются при наличии показаний. Для подтверждения диагноза используются следующие лабораторно-инструментальные методики:
- Физикальные данные. Объективный осмотр выявляет заторможенность, снижение продуктивного контакта. Кожа и склеры субиктеричны, обнаруживаются единичные розеолы. При аускультации легких в период осложнений возможно ослабление проведения дыхания, в сердце – шумы. При пальпации живота – гепатоспленомегалия, урчание, метеоризм, локальная болезненность около пупка и по ходу толстого кишечника. Обязательна оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови показывает умеренную лейкопению, при прогрессировании болезни – вторичную анемию, анэозинофилию, тромбоцитопению. Биохимические параметры изменены в сторону повышения активности АЛТ, АСТ и общего билирубина за счет прямой фракции. Мочевой осадок может содержать желчные кислоты и следы белка. Рекомендуется еженедельно проводить исследование кала на скрытую кровь.
- Выявление инфекционных агентов. Выделение сальмонелл из биологических материалов больного осуществляется при помощи посева на питательные среды кала, рвотных масс, промывных вод желудка, мочи, крови и синовиальной жидкости. Серологическая диагностика (ИФА) производится не ранее 7-го дня болезни в парных сыворотках с интервалом не менее 14 дней; обязательна реакция Видаля, которая при этом заболевании отрицательна либо положительна в низких титрах.
- Инструментальные методики. Рентгенография грудной клетки позволяет выявить осложнения, провести дифференциальный диагноз. УЗИ брюшной полости определяет увеличение размеров печени и селезенки, наличие гемоперитонеума. По показаниям выполняется УЗИ суставов, костей и лимфатических узлов. Ректороманоскопия, ЭХО-КС и ЭКГ показаны с целью уточнения диагноза, визуализации органных поражений.
Дифференциальная диагностика паратифа С проводится с брюшным тифом, паратифами А и В. Клинически эти заболевания практически неотличимы, постановка диагноза требует лабораторного подтверждения. Паратиф С также дифференцируется с гриппом, имеющим минимальные катаральные проявления, лихорадкой Ку с патогномоничной для этой патологии гиперемией верхней части тела и ранней бронхопневмонией; малярией, для которой характерны температурные пароксизмы, выраженная желтуха, гемолитическая анемия.
При остром бруцеллезе отмечается выраженная интоксикация, но без признаков нарушения сознания. Дизентерия преимущественно протекает в колитическом варианте, имеет характерную визуальную и патогистологическую картину. При остром панкреатите выясняется типичный анамнез злоупотребления алкоголем, жирной и богатой углеводами пищей. Септические состояния чаще всего имеют ранее известный первичный очаг гнойного воспаления либо данные о родах вне медицинского учреждения, внутривенной наркомании и др.
Лечение паратифа С
Все пациенты с подозрением на паратиф С должны быть госпитализированы в инфекционный стационар. Рекомендован строгий постельный режим, который отменяется не ранее 8-10 дня нормальной температуры тела. Диета направлена на механическое щажение пищеварительной системы, исключает алкоголь, жирную и жареную пищу, свежие овощи, фрукты, молоко. Питьевой режим при отсутствии противопоказаний необходимо усилить.
Этиотропное лечение данного паратифа заключается в назначении антибиотиков, преимущественно фторхинолонов, защищенных пенициллинов и цефалоспоринов 3-го поколения. Ранее широко используемые препараты левомицетина и ко-тримоксазола в настоящее время неэффективны из-за резистентности возбудителя. Важна инфузионная терапия с применением растворов хлосоля, трисоля и их аналогов, введение жаропонижающих препаратов (за исключением аспирина и аналогов). При гастроэнтерите рекомендованы сорбенты, ферментативные средства.
Прогноз и профилактика
Прогноз благоприятный при удовлетворительном состоянии иммунитета. Осложнения, связанные с прободением стенки кишечника, встречаются у 0,2%, кровотечения – у 2% больных. Рецидивы паратифа С не описаны. Вакцина не разработана. Неспецифическая профилактика включает строгое соблюдение личной гигиены, ветеринарный контроль, воздержание от употребления некипяченой воды, немытых овощей, фруктов, сырого молока и мясопродуктов, прошедших недостаточную термическую обработку. Большую роль играет раннее выявление, изоляция и лечение больных, борьба с мухами.
Источник