Что за коли кишечная инфекция
Коли-инфекция (Escherichia coli — кишечная палочка; син. эшерихиоз, колибактериоз, колиэнтерит, колидиспепсия)[1] — группа инфекционных болезней, вызываемых патогенными серотипами кишечных палочек. Наиболее часто эти бактерии вызывают острые кишечные расстройства (кишечную коли-инфекцию), а у детей раннего возраста и у ослабленных лиц могут также явиться причиной поражения мочевыводящих путей (см. пиелонефрит, цистит), иногда – развития холецистита, менингита, сепсиса. Различают энтеропатогенную, энтеротоксигенную, энтероинвазивную, энтерогеморрагическую, энтероадгезивную инфекцию и другие инфекции[2]. Наиболее частые возбудители диареи путешественников[3].
Этиология и эпидемиология[править | править код]
Патогенные кишечные палочки по антигенным свойствам условно разделяют на 4 группы: энтеропатогенные кишечные палочки (0111, 055, 018, 026 и др.), вызывающие эпидемические вспышки энтеритов и гастроэнтеритов гл. обр. у детей раннего возраста, в т. ч. у новорождённых (особенно часто у недоношенных и ослабленных детей); энтеротоксигенные кишечные палочки (06, 07, 08, 09, 015, 020, 075, 0159 и др.), обусловливающие заболевания типа гастроэнтерита, энтерита и, редко, энтероколита у детей всех возрастов (чаще у детей в возрасте от 6 мес. до 2 лет) и взрослых; энтероинвазивные кишечные палочки (0124, 0129, 032, 0144 и др.), являющиеся причинами заболеваний, сходных по клинике с дизентерией, у детей всех возрастных групп (преимущественно у детей старше 1 года) и взрослых; кишечные палочки 0157, вызывающие эпидемические вспышки геморрагических колитов у взрослых.
Кишечные палочки довольно устойчивы в окружающей среде (на загрязнённых поверхностях пеленальных столов, игрушках могут сохраняться более 100 дней); при кипячении гибнут в течение 15 с, под действием 1% р-ра хлорамина или 5% р-ра лизола – в течение 3- 5 мин.
Источниками патогенных кишечных палочек являются больной коли-инфекцией, бактерионоситель, а также инфицированные молодые домашние животные (телята, поросята и др.). Пути заражения – пищевой, водный, у детей раннего возраста (особенно новорождённых), кроме того, и контактно-бытовой (возбудитель инфекции передается через загрязнённые руки матерей, обслуживающего персонала, через предметы ухода за ребёнком и др.).
Сезонный подъём заболеваний, вызванных энтеропатогенными кишечными палочками, наблюдается в зимне-весенние месяцы, а заболеваний, обусловленных другими видами патогенных кишечных палочек, – летом.
Клиническая картина[править | править код]
Длительность инкубационного периода заболеваний, вызываемых патогенными кишечными палочками, от 12-24 ч до 4-6 дней.
Заболевания, обусловленные энтеропатогенными и энтеротоксигенными кишечными палочками, имеют сходную клиническую картину. У детей раннего возраста, особенно первых месяцев жизни, коли-инфекция (чаще обусловленная энтеропатогенными кишечными палочками) начинается, как правило, постепенно. Отмечаются снижение аппетита, срыгивания, остановка прибавки массы тела, некоторое учащение и разжижение стула. К 5-7-му дню состояние ухудшается, присоединяются лихорадка (чаще умеренная), рвота, стул учащается до 10 и более раз в сутки, испражнения становятся водянистыми, брызжущими, с жёлтым или оранжевым оттенком, возникает метеоризм. Нарастают симптомы обезвоживания: снижается тургор кожи, усиливается сухость слизистых оболочек, западают большой родничок и глазные яблоки, голос становится хриплым (см. Обезвоживание организма). Появляются признаки нарушения кровообращения (тахикардия, бледность и цианоз кожи и слизистых оболочек, глухость тонов сердца, повышение, а затем снижение АД, одышка). Печень и селезёнка не увеличены. В крови характерных изменений нет. При исследовании испражнений лейкоциты и эритроциты не обнаруживают. Выздоровление может наступить на 1- 4-й неделе после начала болезни. Примерно у трети больных заболевание принимает длительное волнообразное течение. В отдельных случаях присоединяются осложнения (отит, цистит, пиелонефрит, менингит), возможно развитие колибактериального сепсиса. Иногда в раннем детском возрасте коли-инфекция, обусловленная энтеропатогенными и энтеротоксигенными кишечными палочками, может протекать легко с нерезко выраженными явлениями энтерита, нормальной или субфебрильной температурой тела, отсутствием выраженных признаков обезвоживания и незначительным ухудшением общего состояния. Часто наблюдается сочетанное развитие острого респираторного вирусного заболевания и коли-инфекции, что может привести к более тяжелому течению последней и возникновению осложнений.
У детей старше 3 лет и взрослых начало заболеваний, вызванное энтеропатогенными и энтеротоксигенными кишечными палочками, острое. Появляются тошнота, нечастая рвота, схваткообразные боли в животе, незначительный подъём температуры тела. Стул учащается обычно до 2-6 раз в сутки; испражнения становятся обильными, брызжущими, содержат много воды; слизи и прожилков крови не обнаруживают. Течение болезни в большинстве случаев легкое или среднетяжелое, продолжительность – 3-6 дней. Наблюдаются также стертые формы болезни.
Клиническая картина заболеваний, обусловленных энтероинвазивными кишечными палочками, характеризуется острым началом с умеренным повышением температуры тела в течение 1-3 дней, ухудшением аппетита, схваткообразными болями в животе по ходу толстой кишки, скудными испражнениями с примесью слизи и иногда крови. Выздоровление наступает в конце первой – начале второй недели болезни.
Заболевания, обусловленные кишечной палочкой 0157, характеризуются выраженными явлениями интоксикации, лихорадкой, геморрагическим колитом. У некоторых больных наблюдаются невриты, поражения почек.
Различают кишечные, паракишечные, септические эшерихиозы.
Кишечные эшерихиозы[править | править код]
Эшерихиоз, вызываемый энтеротоксигенными штаммами – это острая кишечная диарейная инфекция холероподобного течения, протекающая с поражением тонкой кишки без выраженного синдрома интоксикации.
Заболевание является основной нозологической формой, так называемой диареи путешественников. Инкубационный период составляет 16-72 ч.
Заболевание начинается остро. Больные ощущают общую слабость, головокружение. Температура тела нормальная или субфебрильная. Одновременно с этим возникают разлитые боли в животе схваткообразного характера. У всех больных появляется частый, жидкий, обильный стул, который быстро становится бескаловым, водянистым, без зловонного запаха. Некоторых больных беспокоит тошнота и повторная рвота вначале съеденной пищей, затем мутной белесоватой жидкостью.
Живот вздут, при пальпации малоболезненный, определяется сильное урчание, толстая кишка не изменена. Заболевание может иметь как легкое, так и тяжелое течение. Тяжесть состояния определяется степенью обезвоживания. Иногда болезнь протекает молниеносно с быстрым развитием эксикоза.
Эшерихиоз, вызываемый энтероинвазивными кишечными палочками – это острая кишечная инфекция, протекающая с симптомами общей интоксикации и преимущественным поражением толстой кишки. Инкубационный период длится 6-48 ч.Развиваются явления общего токсикоза – озноб, общая слабость, разбитость, головная боль, снижение аппетита, боли в мышцах конечностей, однако у многих больных самочувствие на протяжении заболевания сохраняется относительно хорошим. Температура тела у большей части больных нормальная или субфебрильная, у 1/4 пациентов – в пределах 38-39 °C, и только у 10% – выше 39 °C. Через несколько часов от начала заболевания появляются симптомы поражения желудочно-кишечного тракта. Начальная непродолжительная водянистая диарея сменяется колитическим синдромом. Боли в животе локализуются преимущественно в нижней части живота, сопровождаются ложными позывами на дефекацию. Стул учащается до 10 раз в сутки, редко больше, испражнения имеют кашицеобразную или жидкую консистенцию, содержат примесь слизи, а иногда и крови. При более тяжелом течении болезни испражнения теряют каловый характер, состоят из одной слизи и крови. При объективном обследовании больного в разгаре заболевания толстая кишка в дистальном отделе или на всем протяжении спазмирована, уплотнена и болезненна. Печень и селезёнка не увеличены.
При ректороманоскопии выявляется катаральный, реже катарально-геморрагический или катарально-эрозивный проктосигмоидит.
Болезнь характеризуется кратковременным и доброкачественным течением. Лихорадка сохраняется в течение 1-2 дней, реже 3-4 дня. Через 1-2 дня стул становится оформленным, без патологических примесей. Спазм и болезненность толстой кишки при пальпации исчезают в большинстве случаев к 5-7-му дню болезни. Полное восстановление слизистой оболочки толстой кишки наступает к 7-10-му дню болезни.[4]
Паракишечные эшерихиозы[править | править код]
Непатогенные эшерихии, в норме в больших количествах населяющие кишечник, могут, тем не менее, вызвать развитие патологии при попадании в другие органы или полости человеческого тела. Если бактерия попадает через отверстие в ЖКТ в брюшную полость, может возникнуть перитонит. Попав и размножившись во влагалище женщины, бактерия может вызвать или осложнить кольпит. В таких случаях в лечение включается применение антибиотиков, проводимое таким образом, чтобы не подавлять нормальную микрофлору кишечника, иначе возможно развитие дисбактериоза. У ослабленных лиц может вызвать пневмонию, пиелонефрит, менингит, сепсис.
E. coli очень чувствительна к таким антибиотикам, как стрептомицин или гентамицин. Однако, E. coli может быстро приобретать лекарственную устойчивость[5].
Септические эшерихиозы[править | править код]
Могут быть вызваны как патогенными, так и условно-патогенными эшерихиями. У детей эшерихиозы, вызванные энтеропатогенными кишечными палочками, протекают в виде различной тяжести энтеритов, энтероколитов, а у новорождённых и недоношенных детей — и в септической форме. Септическая форма заболевания у детей протекает с выраженными симптомами общей интоксикации, повышением температуры тела, анорексией, срыгиванием, рвотой, возникновением множественных гнойных очагов. При этом кишечный синдром может быть мало выраженным.
Лечение[править | править код]
При холероподобном течении эшерихиоза у детей главным терапевтическим мероприятием является восстановление водно-электролитного баланса. Оно
достигается путём пероральной регидратации глюкозо-электролитными растворами, а в тяжелых случаях – внутривенным введением полиионных растворов. Больным назначают также кишечные антисептики (нитрофурановые препараты, оксихинолины).
Принципы и способы лечения больных дизентериеподобным эшерихиозом те же, что и бактериальной дизентерии. Эти же принципы используют при диарее путешественников.
В лечении энтеропатогенного эшерихиоза используют кишечные антисептики, в тяжелых случаях — антибиотики (полимиксины, аминогликозиды,
цефалоспорины III поколения, рифакол, фторхинолоны, канамицин). Патогенетическая терапия аналогична той, которая используется в лечении осмотической
гипоферментативной диареи. Внутривенная инфузионная терапия тяжелых форм заболевания (особенно при позднем поступлении в стационар) проводится с учётом возможной трофической (белковой) недостаточности и снижения содержания альбумина в плазме крови.[6]
Лечение больных энтерогеморрагическим эшерихиозом включает этиотропные средства и энергичную патогенетическую терапию. Этиотропная терапия в
легких случаях включает кишечные антисептики, в тяжелых — фторхинолоны, цефалоспорины III поколения, рифакол. В патогенетической терапии тяжелых форм заболевания используют большие дозы глюкокортикостероидов (преднизолон 200 мг/сут), плазмаферез, гемодиализ.
Септические формы лечат по общим принципам лечения сепсиса. Проводится коррекция ДВС-синдрома с учётом его стадии.
Лечение[править | править код]
Лечение обычно проводят в стационаре. Лечение на дому допустимо только в случае нетяжелого течения кишечной коли-инфекции у детей старше 1 года и у взрослых (если они не являются работниками пищевых и приравненных к ним предприятий) при возможности организовать в домашних условиях изоляцию больного и уход за ним. При кишечной коли-инфекции детям грудного возраста назначают антибиотики неомицинового ряда, рифампицин, полимиксин, препараты налидиксовой кислоты; детям старше 1 года и взрослым – только при тяжелом течении болезни. Эффективны коли-протейный фаг и препараты, нормализующие кишечную флору (лактобактерин и др.).
С первого дня болезни грудной ребёнок должен получать соответствующее возрасту питание в объёме не менее половины нормы, показано дробное кормление грудным молоком (начиная с 10-20 мл через каждые 2 ч), а при его отсутствии – кислыми молочными смесями в сочетании с рисовым отваром. Детям старше 1 года и взрослым в первые дни болезни рекомендуют кефир, ацидофилин, творог, протертые овощи.
При коли-инфекции, сопровождающейся обезвоживанием, большое значение имеет быстрое и адекватное восполнение потерянных организмом воды и солей путём проведения оральной или внутривенной регидратации. Рекомендуется частое дробное питьё растворов, восстанавливающих водно-минеральный обмен. Наиболее эффективны глюкосалан и регидрон, в которых соотношение глюкозы, солей натрия и калия обеспечивает оптимальное всасывание их из кишечника в кровь. Эти расстворы следует чередовать с питьём чая или овощного отвара. Объём жидкости, к-рый должен выпить больной в первые 6-8 ч болезни, составляет ориентировочно для грудных детей 100 мл на 1 кг массы тела, а для детей старше 1 года и взрослых – соответственно 80-50 мл на 1 кг массы тела. При тяжелом течении болезни в первые дни регидратацию проводят путём капельного внутривенного введения 10% р-ра глюкозы в сочетании с р-ром Рингера, реополиглюкином и альбумином, восполнение потерь калия – путём внутривенного введения препаратов калия.
При цистите, пиелонефрите, холецистите, менингите, сепсисе и других заболеваниях колибактериальной природы назначают этиотропное лечение с использованием антибактериальных средств, применяемых для лечения кишечной коли-инфекции, и соответствующее патогенетическое лечение.
Прогноз при своевременно начатом и адекватном лечении в большинстве случаев благоприятный. При поздно начатом лечении у детей раннего возраста возможны летальные исходы.
Профилактика[править | править код]
Система профилактических мероприятий для эшерихиоза определяется его принадлежностью к той или иной категории и аналогична
профилактике других острых кишечных инфекций с соответствующей эпидемиологической составляющей. Специфическая профилактика не разработана.
Экспериментальные методы лечения и профилактики[править | править код]
Терапия и профилактика бактериофагами эшерихиоза была разработана более 80 лет назад в Советском Союзе, где использовалась для лечения и профилактики диареи, вызванной E. coli[7]. В настоящее время фаговая терапия доступна лишь в Центре фаговой терапии в Грузии и в Польше[8].
Бактериофаг Т4 является хорошо изученным фагом, инфицирующим E. coli.
Исследователи разрабатывают эффективные вакцины для профилактического снижения количества случаев заражения патогенными штаммами E. coli по всему миру[9].
В апреле 2009 года исследователи Мичиганского университета заявили о том, что разработали вакцину для одного из штаммов E. coli. Подана заявка на патент[10].
Примечания[править | править код]
Ссылки[править | править код]
- Коли-инфекция на golkom.ru
- Коли инфекция на сайте doktorvirus.ru
Источник
При поражении кишечника или желудка одним из трех десятков инфекционных заболеваний больному ставят диагноз «кишечная инфекция». Все они вызваны патогенными бактериями, вирусами, простейшими.
Содержание:
- Что такое кишечная инфекция?
- Заболевания, относящиеся к кишечным инфекциям
- Классификация
- Симптомы кишечной инфекции
- Причины кишечной инфекции
- Осложнения и последствия
- Какие анализы сдают на кишечную инфекцию?
- Лечение кишечной инфекции
- Основные лекарственные средства от кишечной инфекции
- Нужны ли антибиотики и когда?
Что такое кишечная инфекция?
Кишечная инфекция – это поражение пищеварительного тракта микроорганизмами, вызывающими интоксикацию, диарею, рвоту, боль в животе, слабость и гипертермию. Одно из самых характерных проявлений кишечной патологии – воспаление слизистой оболочки желудка и кишечника.
Не существует возрастной категории, застрахованной от возникновения кишечной инфекции, но в силу особенностей иммунитета чаще всего от нее страдают дети, пожилые люди, и те, кто недавно перенес тяжелое заболевание. В развитых странах кишечная инфекция занимает второе место после ОРВИ по количеству обращений к врачу.
Заражение происходит из-за попадания в организм здорового человека возбудителей инфекции фекально-оральным или алиментарным путем: через воду, предметы быта, продукты питания. Эти микробы выделяются с калом, рвотными массами, слюной, мочой больными людьми или теми, кто перенес недавно кишечную инфекцию.
Заболевания, относящиеся к кишечным инфекциям
Примерно три десятка инфекционных заболеваний вызывают заражение пищеварительной системы патогенными микроорганизмами.
Инфекции, вызванные бактериями:
Дизентерия;
Холера;
Сальмонеллез;
Шигеллез;
Ботулизм;
Брюшной тиф;
Иерсиниоз;
Кампилобактериоз;
Стафилококковое пищевое отравление;
Эшерихиоз (кишечная палочка);
Инфекция, вызванная протеем;
Инфекция, вызванная клостридиями;
Инфекция, вызванная клебсиеллой;
Инфекция, вызванная синегнойной палочкой;
Паратиф a и b.
Кишечная инфекция, вызванная вирусами:
Ротавирус;
Аденовирус;
Коронавирус;
Реовирус;
Вирус группы норфолк;
Энтеровирус.
Кишечная инфекция, вызванная протозойными организмами:
Лямблиоз;
Шистосоматоз;
Амебиаз;
Криптоспоридиоз.
Классификация
Для разделения кишечных инфекций по видам существует два основания: клиническая патогенетическая, используемая на практике, и этиологическая классификация, применяемая в научных исследованиях.
Основания для классификации:
Для патогенетической – особенности течения заболевания;
Для этиологической – вид патогенной флоры, спровоцировавшей инфекцию.
Этиологическая классификация – виды кишечных инфекций:
Бактериальные – передаются фекально-оральным и алиментарно-бытовым путем (нарушение гигиены, некачественные продукты), вызываются патогенными и условно-патогенными микроорганизмами. Патогенные микробы попадают извне, условно-патогенные в норме находятся в организме человека в небольшом количестве, сдерживаемые полезной микрофлорой.
Вирусные – чаще представлены ротавирусной и энтеровирусной кишечной инфекцией, путь передачи не отличается от пути передачи бактериальной инфекции плюс воздушно-капельное заражение. Больной даже через 0,5-1 месяц остается источником заражения для окружающих.
Протозойные – диагностируются редко, поражает человека при попадании в организм воды из водоемов, имеют длительный период течения.
Патогенетическая классификация:
Инфекция вызвана неустановленным возбудителем – до 70% случаев;
Возбудитель инфекции установлен – до 20% случаев;
Бактериальная дизентерия – до 10% случаев.
Симптомы кишечной инфекции
Поскольку возбудители патологии нечувствительны к воздействию желудочного сока, они проникают в кишечник и внедряются в эпителиальные клетки (шигелла, сальмонелла) или вытесняют представителей полезной микрофлоры (кишечная палочка, холерный вибрион). Часть возбудителей (золотистый стафилококк) выделяют свои токсины вне человеческого организма, находясь еще на продуктах питания, откуда они попадают в кишечник.
Все эти микроорганизмы вызывают воспаление энтероцитов – клеток слизистой оболочки кишечника, нарушение пищеварения. Основной симптом заболевания – это диарея, или понос, проявляющийся неоднократно. Остальные проявления различаются в клинической картине разных заболеваний.
Другие симптомы:
Тошнота и рвота;
Гипертермия в течение нескольких часов или дней;
Жажда;
Боль в животе;
Нарушения аппетита;
Урчание в животе, вздутие;
Потеря веса;
Слабость;
Примесь крови в фекалиях;
Водянистая консистенция стула.
Во всех случаях проявляется кишечный синдром и синдром общей интоксикации, протекающие с разной степенью интенсивности.
Виды и симптоматика кишечного синдрома:
Гастритический синдром – боль в желудке, тошнота и рвота после еды и питья, однократный, реже 2-4 кратный понос, вызывается вирусами или золотистым стафилококком;
Гастроэнтеритический синдром – боль в проекции желудка и вокруг пупка, рвота, частый кашицеобразный, далее водянистый стул со слизью и остатками пищи, имеет коричневый или зеленоватый цвет, резкий неприятный запах;
Гастроэнтероколитический синдром – рвота, частый жидкий стул с болезненной дефекацией, содержит слизь и кровь, характерен для сальмонеллеза;
Энтероколический синдром – сильные боли, частые позывы с чередующимся выделением слизи или жидкого кала, характерен для сальмонеллеза или дизентерии;
Колитический синдром – боли внизу живота, частые дефекации с выделением жидкого кала с кровью и слизью, ложные позывы (тенезмы), короткое облегчение после дефекации, характерен для дизентерии.
Инфекционно-токсический синдром проявляется различным набором симптомов, он ощущается еще до наступления признаков поражения кишечника.
Чаще всего больной ощущает следующие симптомы:
Слабость;
Головная боль;
Высокая температура тела;
Отсутствие аппетита;
Ломота в теле;
Головокружение.
Все эти признаки вызваны увеличением количества токсинов, возникающих в результате роста колонии возбудителя.
Температура при кишечной инфекции

Диапазон температурных значений при этой патологии зависит от вида возбудителя. Она может повышаться на несколько часов, или держаться в течение нескольких дней. Резкие колебания температуры возникают при присоединении осложнений. Часто такой симптом – это повод для госпитализации в стационар.
Гипертермия – это первый признак инфицирования пищеварительного тракта. Он появляется раньше других симптомов (боль в животе, понос). Диарея в некоторых случаях возникает на фоне нормализации температуры, уже после ее снижения до обычных значений. Рекомендуется для профилактики обезвоживания не допускать повышения температуры, снижая ее жаропонижающими средствами.
Рвота
Этот симптом не всегда проявляется часто, рвота может быть однократной, многократной, отсутствовать совсем. Ее запрещается купировать противорвотными средствами, так как при этом нарушается выведение токсинов из организма.
Улучшению состояния поможет обильное питье для восполнения потерянной жидкости и микроэлементов. При неукротимой рвоте требуется госпитализация, частое питье мелкими глотками, инфузионное введение солевых растворов.
Причины кишечной инфекции
Источник заражения – больной человек или носитель инфекции, выделяющий во внешнюю среду возбудителей с калом, мочой, рвотными массами. Он способен на выделение возбудителей в течение всего заболевания и спустя 2-4 недели после его окончания.
Пути заражения:
Орально-фекальный;
Бытовой;
Воздушно-капельный.
Возбудители попадают в пищеварительную систему через ротовую полость, то есть алиментарным путем.
Причины заражения:
Несоблюдение правил гигиены во время еды и при ее приготовлении;
Нарушение правил соседства при хранении продуктов и их термической обработки;
Контакт с предметами быта, зараженными больным;
Питье некипяченой воды или случайное заглатывание ее во время купания;
Длительное хранение не предназначенных для этого продуктов.
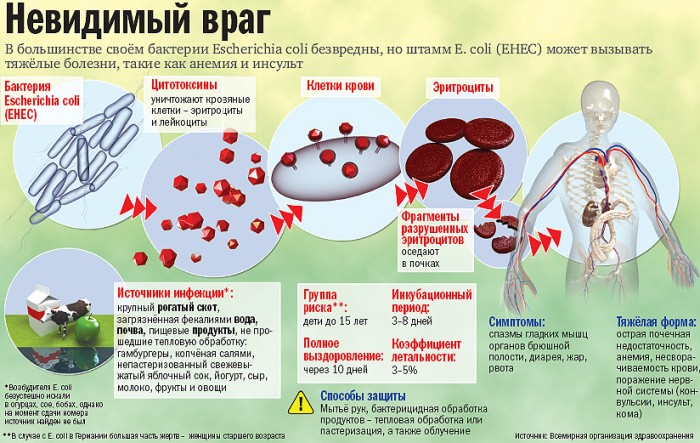
Связь между типом возбудителя кишечной инфекции и употребляемыми продуктами, обсемененными микробами:
Стафилококк – майонез, пудинг, заварной крем;
Холерный вибрион, кишечная палочка – некипяченая вода из зараженных водоемов, питье этой воды и мытье ею продуктов;
Клостридии – внутрибольничная инфекция;
Сальмонеллы – яйца и мясо птицы;
Иерсиния – мясо и молоко;
Парагемолитический вибрион – сырые и вареные морепродукты.
Вирусные инфекции передаются бытовым и воздушно-капельным путем, со слюной, через кожу, в рот и в кишечник. Это происходит при поцелуях, плевках, укусах. Наиболее восприимчивы к заражению дети, пожилые люди, лица, страдающие от алкоголизма, больные с патологиями ЖКТ.
Видео о причинах и симптомах распространенных кишечных инфекций:
Осложнения и последствия

Каждая патология инфицирования пищеварительного тракта протекает в острой форме, переход в хроническую патологию не происходит. Человек или излечивается полностью, или погибает от осложнений инфекционного процесса.
В первые 1-3 месяца после выздоровления у больного отмечаются расстройства пищеварения. Эти остаточные явления вызваны повреждением большого количества клеток слизистой оболочки пищеварительного тракта. Колики, эпизодический жидкий стул, метеоризм могут проявляться до тех пор, пока не восстановится структура кишечника. В течение этого времени требуется скрупулезное соблюдение правил гигиены
Кишечная инфекция опасна своими осложнениями:
Обезвоживание организма . Вследствие частого жидкого стула и рвоты организм теряет много жидкости и минеральных солей, что негативно влияет на обменные процессы. При потере более 10% жидкости наступает кома, с возможным летальным исходом.
Инфекционно -токсический шок. Возникает в начале заболевания из-за попадания в кровеносную систему большого количества токсинов, продуктов жизнедеятельности бактерий. Сопровождается высокой температурой.
Пневмония . Чаще возникает у детей, развивается на фоне частичного восполнения жидкости.
Острая почечная недостаточность .
При любой кишечной инфекции поражается слизистая оболочка пищеварительного тракта. Это состояние провоцирует расстройство пищеварения, рвоту и диарею.
Инфекция протекает в виде острой формы следующих заболеваний:
Гастрит – поражает слизистую желудка;
Энтерит – поражает слизистую тонкого кишечника;
Колит – поражает слизистую толстого кишечника;
Гастродуоденит – поражает слизистую желудка и 12-персной кишки;
Энтероколит – поражает слизистую всех отделов кишечника.
Лечение всех видов кишечной инфекции проходит по единому стандарту, локализация воспаления имеет значение для симптоматической терапии.
Какие анализы сдают на кишечную инфекцию?
Для определения стратегии лечения нужно знать, какие причины вызвали инфекцию пищеварительной системы, уточнить ее вид и возбудителя. Кроме этого, информация о возбудителе инфицирования может быть полезна для оценки эпидемической ситуации, осуществления срочных мер против распространения инфекции.
Для этого проводятся лабораторные исследования:
Экспресс-тест на ротавирусную инфекцию . Проводится путем погружения тест-полосок в каловую массу, оценка результатов выполняется через 10 минут.
Бактериологический посев . Фекалии и рвотные массы наносят на питательную среду, где через несколько дней вырастают колонии микроорганизмов. Их идентифицируют, выявляя возбудителей инфекции.
Серологические исследования: РА (реакция агглютинации), РПГА и РНГА (реакция прямой и непрямой гемагглютинации), ИФА (иммуноферментный анализ). Проводятся на основании анализа крови и выявления в нем антител к определенному возбудителю.
ПЦР, или метод полимеразной цепной реакции . Выявляет возбудителей на основании материала, взятого из кала, рвотных масс, из желудка в течение одних суток.
Присоединение признаков тяжелого поражения толстого кишечника – повод для проведения инструментального исследования пищеварительной системы: колоноскопии, ирригоскопии, ректороманоскопии. После выздоровления начинаются реабилитационные мероприятия.
Лечение кишечной инфекции

Основные направления терапии инфекционного заболевания – соблюдение диеты и профилактика обезвоживания. Для этого совершенно принимать лекарства, потому что организм человека может самостоятельно справиться с патогенной микрофлорой, так же, как он это делает при заражении ОРВИ. Важно выдержать время до момента выработки иммунитетом достаточного количества антител, способных уничтожить возбудителей инфекции.
Чтобы в это время поддержать организм, обеспечить его ресурсами для восстановления, достаточно много пить и составить оптимальный рацион питания. Обильное питье призвано компенсировать потерю жидкости, которая произошла из-за поноса и рвоты. Оптимальная диета способствует скорейшему восстановлению слизистой оболочки кишечника. При соблюдении этих условий иммунной системе человека достаточно 3-8 дней для полного купирования инфекции.
Регидратация – это восстановление потерянных организмом минеральных солей и жидкости, при дефиците которых невозможен обмен веществ.
Для успешной регидратации используют следующие средства:
Регидрон;
Гастролит;
Реосолан;
Гидровит;
Хумана Электролит;
Глюкосолан;
Цитраглюксолан;
Маратоник;
Орасан;
Регидрарь.
Эти препараты выпускаются в форме порошка для разведения чистой кипяченой или фильтрованной водой. При невозможности приобрести регидратационный раствор, его готовят самостоятельно.
Состав физиологического раствора – рекомендации ВОЗ:
Один литр воды;
Чайная ложка соли;
Столовая ложка сахара;
Чайная ложка соды пищевой.
Альтернатива приему регидратационных растворов – обильное питье чая, морса, компота, минеральной воды без газа, то есть употребление большого количества жидкости в течение дня. Каждый эпизод дефекации жидким стулом или рвоты компенсируется питьем 300-500 мл раствора для дегидратации. Их пьют медленно, по 4-6 столовых ложек каждые 5-15 минут. Для лучшего всасывания жидкости в кровь нужно пить теплый раствор, подогретый до температуры тела человека.
Важно своевременно начать мероприятия по компенсации обезвоживания, вызвать скорую медицинскую помощь при следующих симптомах:
Отсутствие мочеиспускания от 5-6 часов и более;
Сухость кожи, слизистых, языка;
Западание глазных яблок;
Понижение артериального давления;
Серый оттенок кожи.
В стационаре обезвоживание компенсируют внутривенной инфузией растворов солей. Особенно опасно появление обезвоживания у детей и пожилых пациентов, так как у них ухудшение жизненных параметров нарастает стремительно, может привести к летальному исходу.
Другие опасные симптомы инфекции кишечника, дающие основание для госпитализации:
Кровь в фекалиях;
Боль в животе;
Усиление рвоты на фоне прекращения поноса;
Скачки температуры;
Слабость;
Неукротимая рвота, не дающая возможности проводить профилактику обезвоживания;
Возраст менее года и старше 65 лет.
Важное терапевтическое средство – соблюдение диеты №4.
Ее основные правила:
В основе диеты лежат слизистые крупяные супы, некрепкий бульон, вареное нежирное мясо и рыба, каши на воде, омлет, сухари, постное печенье;
Запрещено есть копчености, консервы, использовать в блюдах специи и острые приправы, лук, чеснок, редис, пить молоко, алкоголь, газированные напитки, использовать в меню жирные продукты и жареные блюда;
Этой диете следует в течение 3-4 недель после стихания основных симптомов кишечного расстройства.
Полное восстановление функций пищеварительной системы происходит в течение 2,5-3 месяцев.
Основные лекарственные средства от кишечной инфекции
Фармацевтические группы препаратов, применяемые при лечении инфекций пищеварительного тракта:
Жаропонижающие обязательно имеют в своем составе Нимесулид, Ибупрофен, Парацетамол. Используют при необходимости, при температуре свыше 37,5°, так как ее подъем препятствует восстановлению потерянных солей и жидкости. К тому же, при высокой температуре с поверхности тела человека испаряется много жидкости, а это несет дополнительную нагрузку при обезвоживании.
Растворы для регидратации принимают в течение всего периода рвоты и жидкого стула для компенсации потери солей и жидкости.
Энтеросорбенты: активированный уголь, Полипефан, Энтеросгель, Лактофильтрум, Смекта, Полисорб. Препараты не обладают лечебным действием, но снижают интенсивность негативных симптомов, принимаются в течение всего периода проявления жидкого стула и рвоты.
Кишечные антисептики: Фуразолидон, Интерикс, Энтерофурил, Интестопан. Уничтожают патогенные микроорганизмы.
Пробиотики: Линекс, Бактисубтил, Энтерол. Помогают восстановить баланс кишечной микрофлоры.
?