Детские инфекционные больницы кишечные инфекции

Детская инфекционная больница № 4, Детские больницы г. Москвы
была открыта в 1953 году для обслуживания детей Тимирязевского района. В 1989 году проведен капитальный ремонт с реконструкцией. Больница скоропомощная, расчитана на 170 коек, профиль инфекционный – респираторно-вирусная инфекция.
В весенне-летнее время в больнице открывается санаторное отделение и соматическое отделение для детей с заболеваниями легких, почек и желудка.
При больнице имеется консультативно-диагностический центр для детей с гастро- и нефропатологией. Центр оснащен современной аппаратурой.
Консультационно-диагностический центр
Тел:154-03-33
125003, Москва, Большая Академическая ул., д. 28
Справочная служба: 154-31-50
Детская инфекционная клиническая больница № 5, детские больницы г. Москвы
Главный врач Золотавин Сергей Валентинович
Справочные телефоны:
Секретарь (495) 182-09-10
Стол справок (495) 182-09-01
Стационар с круглосуточным режимом работы.
Условия приёма: Принимаются дети , проживающие в любом районе города Москвы с кишечными инфекциями и респираторными заболеваниями в возрасте с 1 месяца до 15 лет, вирусными гепатитами с 1 года до 15 лет по направлению СС и НМП а также ЛПУ города Москвы.
Иногородние граждане и жители Московской области госпитализируются по талонам Департамента здравоохранения города Москвы.
129347, Москва, ул. Ротерта, д. 4
Справочная служба: (495) 182-09-01
Детская инфекционная клиническая больница № 6, детские больницы г. Москвы
Главный врач Дегтярева Елена Александровна – д.м.н., профессор, академик РАЕН, тел: 153-40-24
Телефоны:
Телефон для справок: 456-34-71, 153-40-51
Запись на консультацию: 153-43-39.
Тел. приемного отделения 154-43-39;
Тел. Дневного стационара154-44-59.
Зам. глав. врача по мед. части: Охлопкова Ксения Анатольевна, 153-34-53
Зам. глав. врача по экон. части: Переходкина Валентина Николаевна, 153-40-57
Зам. глав. врача по общим вопросам: Сорокина Вера Михайловна, 154-13-02
Детская инфекционная клиническая больница № 6 создана в 1971 г. Больница рассчитана на 300 коек круглосуточного пребывания (отделения для недоношенных детей, патологии новорожденных детей, детей грудного возраста, детей старшего возраста, первое в России отделение инфекционной кардиологии, терапевтическое отделение для кормящих матерей), 9 коек отделения реанимации и интенсивной терапии (в том числе 6 коек для новорожденных) и 20 коек дневного стационара (180 коек являются боксированными).
Если Ваш ребенок заболел инфекционным заболеванием и Вы боитесь, что его состояние ухудшится, то госпитализация в отделение нашей больницы обеспечит лечение и уход в соответствии с современными стандартами под наблюдением дипломированных врачей-специалистов. Основными заболеваниями, с которыми дети госпитализируются в ДИКБ 6, являются тяжелые формы респираторных вирусных инфекций и гриппа, инфекционные токсикозы, пневмонии, внутриутробная инфекция, сепсис, гнойные менингиты, врожденные и приобретенные кардиты, инфекция у детей с врожденными пороками сердца, у детей от матерей с ВИЧ-инфекцией и сифилисом.
Ежегодно в больнице получают квалифицированную помощь до 7200 детей г. Москвы, половина которых является новорожденными и недоношенными.
Условия приема: Госпитализация в больницу осуществляется из родильных домов и реанимационных отделений для новорожденных из других стационаров Москвы, также растет число иногородних детей.
125438, Москва, 3-ий Лихачевский пер., д. 2 “Б”
Справочная служба: 456-34-71, 153-40-51
Детская инфекционная больница № 8
Основана больница Главным Управлением здравоохранения Мосгорисполкома в 1969 году.
Главный врач Войнич Здислав Владимирович 246-45-50
Телефоны:
Приемное отделение: 246-04-01
Справочная служба: 246-04-01
119048, Москва, Лужнецкий пр., д. 15
Справочная служба: 246-04-01
Детская инфекционная больница № 12
Главный врач: Кобаль Елена Анатольевна
Здание больницы было построено в 1938 г. Во время войны 1941-1945 гг. в нём располагался госпиталь.
До 1961 г. больница называлась – детская городская инфекционная больница № 4, а с июля 1961 г. переименована в детскую инфекционную больницу № 30. В 1972 г. происходит слияние ДИБ № 30 с детской городской больницей № 18. С июня 1975 г. ДИБ № 30 переименована в Детскую инфекционную больницу № 12, где поликлиническое отделение являлось структурным подразделением.
Поликлиническое отделение обслуживает территориально прикреплённое население (7 тысяч детей).
На базе поликлинического отделения находится
- пункт медицинской помощи детям на дому (614-37-67, 614-81-03), обслуживающий население ДГП САО № 19 и № 39,
- молочно-раздаточный пункт (945-14-69)
- аптека (613-51-29).
В 1975 г, стационар ДИБ № 12 являлся клинической базой пульмонологии НИИ педиатрии и детской хирургии РФ под руководством профессора С.Ю. Каганова.
В течение многих лет на базе больницы работала профессор О. H. Мизерницкая – главный аллерголог-иммунолог г. Москвы, которая открыла аллергологическое отделение детей раннего возраста. На сегодняшний день в стационаре ДИБ № 12 работает отделение респираторных аллергозов детей от 1 года до 14 лет, проводящее полное обследование и лечение аллергозов.
С ноября 1999 г. при окружном аллергокабинете действует респираторно-образовательный центр, созданный под руководством главного аллерголога г. Москвы И. В. Сидоренко, согласно национальной программе “Бронхиальная астма у детей. Стратегия лечения и профилактика”.
125124, Москва, 1-ая ул. Ямского поля, д. 12
Справочная служба: (499) 257-04-22
Источник

Заведующая отделением Конунова Ю.С. и врач-педиатр отделения, к.м.н., доцент кафедры инфекционных заболеваний у детей СПб ГПМУ Субботина М.Д.
Инфекционно-боксовое отделение №1
Заведует отделением Конунова Юлия Сергеевна
Врач-педиатр высшей квалификационной категории, работает в отделении 17 лет, в том числе заведующей отделением 4 года.
Телефон: 321-87-17
В отделении оказывается медицинская помощь преимущественно детям раннего возраста с острыми кишечными инфекциями, в том числе в сочетании с респираторными инфекциями.
 Инфекционно-боксовое отделение №2
Инфекционно-боксовое отделение №2
Заведует отделением Новая Ирина Васильевна
Врач-педиатр первой квалификационной категории, работает в больнице 15 лет.
Телефон: 321-53-96
В отделении преимущественно лечатся дети раннего и дошкольного возраста с острыми респираторными инфекциями, в том числе осложненными пневмониями.
Инфекционное отделение №3
Заведует отделением врач-инфекционист Богачева Анна Юрьевна
Телефон: 321-90-97
Дети, больные острыми инфекционными заболеваниями, состояние которых угрожает жизни или развитием осложнений, госпитализируются по экстренным показаниям.
Госпитализация по экстренным показаниям осуществляется круглосуточно. Пациенты могут доставляться службой скорой медицинской помощи или инфекционным санитарным транспортом по направлению поликлиники. Граждане могут самостоятельно обратиться в приемное отделение за медицинской помощью, и при наличии соответствующих показаний больной ребенок будет госпитализирован для стационарного лечения. При отсутствии показаний к госпитализации, пациенту после осмотра врача будет отказано в госпитализации. При невозможности оказания помощи больному в ДИБ №3 организуется его перевод в соответствующее медицинское учреждение.

В инфекционной палате
В инфекционных отделениях нашей больницы преимущественно лечатся дети с острыми респираторными заболеваниями (временно в связи с распространением новой коронавирусной инфекции с апреля 2020 года дети с ОРЗ госпитализируются только в Детскую городскую клиническую больницу №5 им. Филатова), в том числе бронхитами и пневмонией, острыми кишечными инфекциями, вирусными гепатитами, а также с кишечными гельминтозами (глистными инвазиями).
Инфекционные отделения являются клинической базой кафедр детских инфекций и педиатрии Санкт-Петербургской Педиатрической медицинской академии, кафедры педиатрии СПб государственной медицинской академии им. И.Мечникова.
Собирая заболевшего ребенка в больницу приготовьте:
- документы: страховой медицинский полис, свидетельство о рождении или паспорт, СНИЛС ребенка, паспорт и результат флюорографического исследования органов грудной клетки (давностью не более 1 года) сопровождающего родителя
- средства личной гигиены: памперсы, туалетная бумага, зубная щетка и паста, мыло, расческа
- нательное белье и сменную моющуюся обувь
- для старших детей – игрушки моющиеся, настольные игры, бумагу, карандаши, фломастеры, книги
- в дорогу: питье, пеленку или полотенце на случай рвоты у ребенка.
Отсутствие документов при поступлении больного в стационар по экстренным показаниям не станет причиной отказа в госпитализации, однако в последующем вас будут просить представить эти документы.

Малыш в инфекционном отделении
К уходу за детьми до 4-х лет в отделение допускается мать (или другой взрослый член семьи по выбору родителей) при условии соблюдения правил пребывания в стационаре.
Интенсивная терапия больных осуществляется в отделении реанимации и интенсивной терапии. Показанием для интенсивной терапии при острых кишечных и респираторных заболеваниях обычно являются тяжелое состояние больного с обезвоживанием, токсикозом, дыхательной недостаточностью и т.п. При необходимости используется весь комплекс реанимационных мероприятий.
Посещение пациентов инфекционных отделений запрещено (основание: Инструкция по санитарно-противоэпидемическому режиму и охране труда персонала инфекционных больниц (отделений), утвержденная приказом Минздрава СССР от 04.08.1983 n 916).
Источник
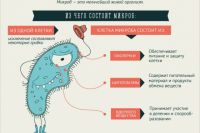
Заболеть в больнице не так сложно, как кажется. Несмотря на потенциальную стерильность помещений, внутрибольничные инфекции разнообразны и достаточно сильны. «В больнице огромное количество всего, чем можно заразиться, начиная от каких-то кишечных инфекций до внутрибольничных пневмоний. Особо неприятными являются больничные паразиты, потому что они уже получили устойчивость к различным препаратам, включая антибактериальные и антисептики разного плана», — говорит врач-иммунолог Анна Шуляева.
Почему внутрибольничные инфекции страшны
Специалисты буквально в один голос отмечают, что внутрибольничные инфекции страшнее и опаснее обычных, которые можно подцепить дома, на улице и в различных людных местах. Связано это с тем, что все вирусы, бактерии и грибки, а также паразиты циркулируют в замкнутой среде, постоянно мутируют и уже не реагируют на стандартное лечение, т. к. давно к нему привыкли.
«Занести инфекцию в больницу легко может пациент, который приходит, например, с признаками кишечной инфекции, — их же нельзя увидеть окружающим людям — а о своих симптомах и проблемах рассказывает только на приеме у врача», — отмечает Анна Шуляева. Кроме того, говорят специалисты, инфекции в стационар и поликлинику может приносить и персонал медучреждения. В результате ежедневно атмосфера пополняется новыми патогенными микроорганизмами, которые курсируют от пациента к пациенту.
Чем заражаются?
Притчей во языцех для российских больниц является золотистый стафилококк. Из-за этой бактерии даже регулярно закрывают родильные дома на так называемую мойку. По статистике, болезни, вызванные стафилококком, лидируют на фоне других. Бактерия приводит к гнойно-воспалительным инфекциям, справиться с которыми крайне сложно. Стафилококк вездесущ: он может поражать кожные покровы, приводя к развитию фурункулов, панарицеев и абсцессов. Также он негативно сказывается и на состоянии внутренних органов, становясь причиной пневмоний, эндокардитов, менингитов и т. д. Бактерия выделяет энтеротоксин, который легко провоцирует тяжелую пищевую интоксикацию.
В связи с его широкой распространенностью отмечают, что бактерия стафилококка устойчива к антибиотикам и различным неблагоприятным факторам окружающей среды, например, низким или высоким температурам, ветру и т. д. Кроме того, он уже не поддается различным антисептикам, даже тем, что изготовлены на основе этанола.
Передается он разными методами: контактным, воздушно-капельным, воздушно-пылевым. Так, например, он может перемещаться через нестерильные инструменты, руки, с молочными продуктами, во время инъекций и т. д.
ВИЧ-инфекция — редкий вариант, но все же, бывает, встречается. Зачастую ситуация заражения возникает при процедурах переливания крови. Если персонал больницы использует нестерильные инструменты, риски возрастают многократно. Проблема может возникнуть и в той ситуации, если пациенту влили зараженную кровь без должной проверки.
Отравление или прочие кишечные инфекции — еще один вариант болезней, которые могут настигнуть пациента внутри стационара. Частым явлением различные расстройства кишечника бывают в инфекционных отделениях, ведь сюда по определению привозят пациентов, которые получили патологию извне. Например, могли отравиться некачественной едой, водой и т. д. Ротавирусы довольно устойчивы и сильны, при этом заражение происходит мгновенно.
Дополнительно ухудшить ситуацию может несоблюдение другими пациентами личной гигиены: достаточно дотронуться до поверхности, к которой прикасался человек с кишечной инфекцией, как распространение патологии начинается в геометрической прогрессии.
Герпес — еще один вариант того, что можно принести из больницы. Стоит понимать, что герпетическая инфекция при заражении человека остается с ним навсегда. Она может присутствовать в организме в спящем состоянии, но регулярно будет рецидивировать при сопутствующих условиях: снижении иммунитета, ослаблении организма и т. д. Один из путей передачи вируса — воздушно-капельный. Поэтому им легко можно заразиться в условиях закрытого помещения стационара и большого количества людей.
Такая инфекция, как синегнойная палочка, чаще всего характерна для стационаров. Передается преимущественно через предметы ухода и руки персонала. Бактерия устойчива к антибиотикам в силу особенностей своего строения. Передается воздушно-капельным путем, контактно, пищевым путем, например, через плохо обработанные термически молоко, мясо или воду. Попадает в организм через поврежденную кожу или ранки на слизистых, пупочные ранки, конъюнктиву глаз, ЖКТ. Приводит к развитию таких болезней, как отит, цистит, пиелонефрит, уретрит, пневмония и другие.
Такая инфекция считается одной из самых опасных, т. к. извести ее практически невозможно. Врачам приходится прилагать немало усилий по подбору адекватного препарата, который сможет победить бактерию. Нередко те же антибиотики сначала назначают внутривенно, а потом уже, если есть эффект, начинают использовать внутримышечно. Также дополнительно применяют целый комплекс в виде назначений бактериофагов и прочих средств. Прибегают и к донорской плазме.

Сильны в больницах и детские инфекции: корь, краснуха, свинка и т. д. Они передаются в закрытых помещениях воздушно-капельным путем и поражают организм очень быстро. При этом взрослые переносят такие инфекции очень тяжело: с высокой температурой, серьезными болями в мышцах и прочими проявлениями.
Как защититься?
Естественно, на этом фоне возникает вопрос: как же можно по максимуму себя обезопасить от таких напастей? «Надо стараться чаще менять одежду, которую далее стирать на высоких температурах в машинке, по возвращении домой из стационара надо сразу же переодеваться. В больнице по возможности ходить в маске. Естественно, не стоит забывать и про личную гигиену: регулярно мыть руки и обрабатывать их дополнительно антисептиками. Кроме того, стоит быть аккуратнее с едой: контакты с пищей в больнице следует свести к минимуму. Причем питаться только проверенными продуктами, не оставлять открытыми баночки с тем же йогуртом и т. д. Перекусывать можно и на улице, если речь идет о том, чтобы съесть что-нибудь, помимо предлагаемого в стационаре питания. Предварительно перед выходом, естественно, надо помыть руки. Кроме того, стоит, если есть возможность, выходить на прогулки: многие бактерии под воздействием внешних температур, например, при -10 на улице, погибают довольно быстро», — отмечает иммунолог Шуляева.
Смотрите также:
- Враг дремлет. Когда вирус герпеса приводит к онкологии и как этого избежать →
- Вирус герпеса выгнать невозможно – нет лекарств. Как же с ним бороться? →
- С высокой чистотой. Можно ли заразиться гепатитом… от фруктов? →
Источник
Острые кишечные инфекции вирусной этиологии. Памятка для родителей.
Острая кишечная инфекция – это собирательное понятие. Сюда входят кишечные инфекции, вызванные вирусами (ротавирусная, астровирусная, аденовирусная и норовирусная инфекции) и бактериями (брюшной тиф, сальмонеллёз, дизентерия, холера и др.).
Источниками инфекции при вирусных и бактериальных кишечных инфекциях являются люди (с клиническими проявлениями заболевания и носители возбудителя) и животные.
Острые кишечные инфекции вирусной этиологии передаются от человека к человеку и имеют разнообразные пути передачи:
Водный – при употреблении некипяченой воды, инфицированной вирусами.
Контактно – бытовой: возможно заразиться через предметы обихода и грязные руки (возбудители заболеваний могут жить на различных предметах в течение 5-7 дней).
Пищевой – при употреблении в пищу инфицированных продуктов.
К сожалению, вакцин, защищающих от этих инфекций, пока не разработано.
Болеют острыми кишечными инфекциями люди любого возраста, но особенно высока заболеваемость детей до 7 лет.
Для ротавирусной инфекции характерна повышенная заболеваемость в зимнее время года, что объясняется лучшим сохранением вируса при низких температурах.
От момента заражения до начала появления клинических симптомов проходит от 1 до 5 дней. Наиболее часто у заболевших отмечается рвота, которая является многократной, продолжается до трёх дней, подъём температуры, понос. У многих детей выявлено сочетание кишечных расстройств с воспалением верхних дыхательных путей (заложенность носа, гиперемия зева, покашливание).
Астровирусной инфекцией круглый год болеют дети и подростки, но наиболее часто заболевание регистрируется у детей до года. Астровирус находится в организме до 9 дней. При этом заболевании больной часто жалуется на жидкий стул, снижение аппетита, повышение температуры. Дети из организованных детских коллективов имеют больший риск инфицирования, чем дети не посещающие их.
Аденовирусная инфекция наиболее часто регистрируется в лечебно-профилактических организациях, детских учреждениях. Болеют преимущественно дети. Инкубационный период заболевания – от 3 до 10 дней. Характеризуется более длительным течением в сравнении с ротавирусной инфекцией. Жидкий стул сохраняется от 6 до 23 дней, может сопровождаться рвотой и повышением температуры.
Норовирусыпоражают население всех возрастных групп, часто возникают вспышки норовирусного гастроэнтерита среди детей школьного возраста, взрослых и пожилых людей осенью, зимой и весной. Норовирусы обладают высокой устойчивостью по отношению к физическим и химическим воздействиям, могут длительно сохранять инфекционные свойства (до 28 дней и более) на различных видах поверхностей.
Источником инфекции является больной человек или бессимптомный носитель вируса. Инкубационный период составляет 12-48 часов, продолжительность заболевания – от 2 до 5 дней. Норовирус очень заразен, достаточно менее 10 вирусных частиц чтобы вызвать заболевание у здорового взрослого человека.
Факторами передачи норовирусов обычно служат необеззараженные руки пациентов, медицинских работников, заражённые поверхности, в учебных заведениях ими часто оказываются ручки дверей, клавиатура и «мышки» компьютеров. Кроме того, вирус может передаться через заражённые лицами с бессимптомной формой заболевания пищевые продукты, не проходящие термическую обработку. Пищевой лёд, бутилированая вода, вода закрытых и открытых водоёмов может служить также причиной заболевания.
Итак, если Вы заметили у Вашего ребёнка повышение температуры, общую слабость, разбитость, тошноту, рвоту. Малыша беспокоят схваткообразные боли в области живота, появляется жидкий многократный стул – немедленно обращайтесь к врачу.
Самолечение недопустимо. Заболевания кишечными инфекциями особенно тяжело протекает у детей, так как нарушается обмен веществ, поражается нервная система, происходит обезвоживание организма, истощение.
И конечно, не стоит забывать простые правила:
пить только кипячёную воду;
тщательно мойте овощи, фрукты, ягоды и зелень! Особенно те, которые могли контактировать с землёй, например клубнику, салат;
не покупайте продукты в местах несанкционированной торговли – они могут быть с истекшим сроком годности или изготовлены с нарушением санитарных норм и правил;
не приобретайте для питания овощи и фрукты в разрезанном виде, так как микробы с поверхности легко переносятся и размножаются в сочной мякоти;
не покупайте продукты с истекшим сроком годности;
больше внимания уделять личной гигиене;
если кто-либо из членов семьи болен и находится дома, требуется особо строго соблюдать правила личной гигиены: для больного выделить отдельную посуду, бельё. Для уборки мест общего пользования использовать дезинфицирующие средства.
чаще проводить уборку помещений (необходимо мыть ручки дверей, клавиатуру и «мышку» компьютера, различные виды поверхностей);
проветривать помещения.
Выполнение этих несложных правил поможет избежать заболеванием острой кишечной инфекцией и сохранит Ваше здоровье и здоровье Ваших близких!
Источник