Диарея после лучевой терапии как лечить
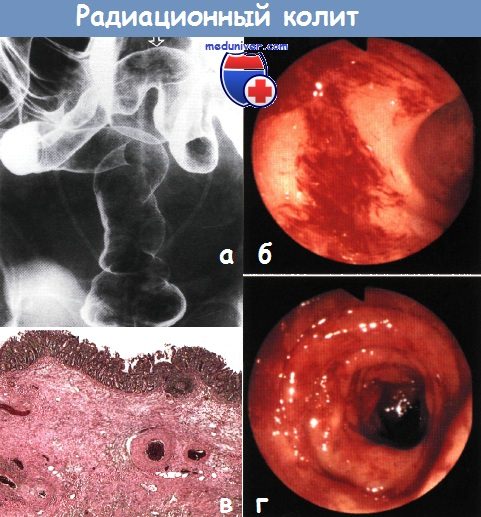
Воспаление кишки после лучевой терапии – лучевой проктит и энтеритОстрые и хронические побочные эффекты возникают после облучения таза, как правило, по поводу рака предстательной железы или женских половых органов. Обычные дозы: рак простаты – 64-74 Гр, рак шейки матки – 45 Гр, рак эндометрия – 45-50 Гр, рак прямой кишки – 25-50,4 Гр, рак мочевого пузыря – 64 Гр. Очаговое поражение прямой кишки может являться результатом брахитерапии: имплантации радиактивных зерен или внутриполостного облучения. Лучевое поражение может возникать в областях, располагающихся за пределами полей облучения: например, рассеянное облучение может привести к диффузному лучевому энтериту! Повреждения зависят от общей дозы (обычно > 40 Гр), энергии пучка и очаговой дозы, размера фракции и поля, времени подведения, пролиферации и оксигенации тканей. В развитии лучевых повреждений выделяют две фазы: Роль превентивных препаратов (балсалазид, мизопростол, сукральфат и т.д.) при назначении лучевой терапии остается спорной.
а) Эпидемиология: б) Симптомы воспаления кишки после лучевой терапии: • Острый проктит: диарея, отхождение слизи и крови со стулом, императивные позывы/инконтиненция, тенезмы, боль, перианальный дерматит. Системные явления нетипичны и чаще связаны с общими побочными эффектами лечения: анемия, анорексия, истощение/потеря веса. Острые симптомы разрешаются через 6-12 недель. • Хронический лучевой проктит: кровотечение (изъязвление, телеангиэктазии), диарея, отхождение слизи со стулом, императивные позывы/инконтиненция (уменьшение резервуарной функции и адаптационной способности прямой кишки), тенезмы, перианальный дерматит. Осложнения: кровотечение, обструкция (формирование стриктуры), образование свища (например, ректовагинального), инконтиненция (повреждение нервов, сфинктера, утрата резервуарной функции). Увеличение риска развития вторичных опухолей.
в) Дифференциальный диагноз: г) Патоморфология лучевого проктита и энтерита Макроскопическое исследование: Микроскопическое исследование: д) Обследование при воспалении кишки после лучевой терапии Дополнительные исследования (необязательные):
е) Классификация: ж) Лечение без операции воспаления кишки после лучевой терапии: – Острый лучевой проктит: временные меры (регуляция стула, антидиарейные препараты, уход за перианальной кожей) и терпение; местные лекарственные препараты (сукральфат, стероиды или клизмы с ацетилсалициловой кислотой), отключение кишки при тяжелом, плохо переносимом заболевании. – Хронические лучевые повреждения: лечение отсутствует, плохое состояние тканей => симптоматическая терапия: з) Операция при лучевом проктите и энтерите Показания: Хирургический подход: и) Результаты лечения воспаления кишки после лучевой терапии: к) Наблюдение. Частые визиты до тех пор, пока сохраняется симптоматика. В дальнейшем – обычное наблюдение. – Также рекомендуем “Ишемический колит – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник
Диарея после химиотерапии – частый побочный эффект лечения некоторыми цитостатиками (фторурацилом, фторпиримидином, метотрексатом, препаратами платины, топотеканом). Согласно статистике, это явление наблюдается 25-66% пациентов с первичными и вторичными опухолями кишечника.
В этой статье будет рассказано, в чём причины постхимиотерапевтической диареи, как необходимо скорректировать рацион при появлении этого побочного эффекта и как быстро избавиться от поноса после курса лечения.
Причины поноса во время противоопухолевой терапии
Диарея после химиотерапии необязательно является следствием действия самих противоопухолевых препаратов. К числу основных причин поноса во время противоракового лечения относятся:
- влияние цитостатических препаратов на слизистую ЖКТ;
- осложнения после операции на кишечнике;
- облучение нижней части тела (при неоплазиях органов малого таза, нижних отделов позвоночника, толстого и тонкого кишечника);
- развитие основного заболевания (онкологии кишечника, почек);
- усугубление сопутствующих болезней;
- кишечные инфекции и распространение патологической микрофлоры вследствие постхимиотерапевтической лейкопении и дисбактериоза;
- неправильное питание во время терапии;
- психологический фактор.
Наиболее частыми причинами развития диареи во время лечения считаются токсическое действие цитостатиков на эпителий кишечника и лучевая терапия. Неправильное питание может усугубить проявление симптома, тогда как соблюдение рекомендаций диетолога и гастроэнтеролога – напротив, остановить понос.
Применимость симптоматического лечения определяется степенью диареи. Если частота дефекаций превышает 6 раз в сутки, в кишечнике чувствуются сильные спазмы, а в выделениях присутствуют примеси крови, то пациента немедленно направляют в стационар. Компенсировать потерю жидкости на этом этапе необходимо с помощью капельниц, сильнодействующих препаратов и под наблюдением врача.
Не следует медлить и в том случае, если частота не превышает указанной (нижнего предела для III степени диареи). Обезвоживание и истощение организма может наступить в течение нескольких дней. Наиболее опасно это состояние для пожилых пациентов.
Для выяснения точной причины постхимиотерапевтической диареи больному нужно пройти ряд обследований: анализ крови (почечные и печёночные пробы), определение объёма плазмы и крови, ультразвуковую диагностику органов малого таза и живота, а также исследование кала на наличие яиц глистов, патогенной и условно-патогенной микрофлоры.
В некоторых случаях для диагностики необходима рентгенография пищеварительного тракта, анализ крови на стерильность и визуальный осмотр слизистой прямой и сигмовидной кишки с помощью специального прибора (ректороманоскопа).
Основные правила диеты при поносе после химиотерапии
Останавливать диарею на ранних стадиях рекомендуется с помощью симптоматической терапии (противодиарейных средств), поддерживающего лечения (восстановления концентрации электролитов и водных запасов организма) и специальной диеты.
В первую очередь, врачи советуют пить много жидкости (до 5 литров в день в зависимости от частоты дефекаций). Рекомендованные напитки – негазированная вода, слабый чай, раствор «Регидрона».
Пища в период проявления осложнения должна быть легкоусвояемой – пюреобразной или жидкой, приготовленной на пару или сваренной. Съедать её необходимо помалу, но часто, разделяя стандартную порцию на 2-3 приёма.
Из рациона полностью исключаются жирные блюда и молочные продукты. Такой диеты необходимо придерживаться в течение 2-х недель после завершения химиотерапии, после чего в меню можно постепенно вводить остальные привычные блюда.
Помимо молочных продуктов, под запретом на время диеты оказываются:
- овощи, раздражающие слизистую кишечника и провоцирующие метеоризм (брокколи, редис, бобы, соя, чеснок, лук);
- жирные сорта рыбы;
- острые, жирные, жареные блюда;
- кондитерские изделия, свежий хлеб, сдоба;
- грубоволокнистая пища (отрубной хлеб и др.);
- орехи;
- соленья, копчёности, маринованные овощи;
- кофеино- и спиртосодержащие напитки;
- газированная вода;
Объём порций овощных и крупяных блюд в рационе рекомендуется сократить и чаще употреблять продукты с низким содержанием клетчатки (сваренные вкрутую яйца, рис, чёрствый белый хлеб, яблоки в термообработанном виде). Перед употреблением фрукты и овощи необходимо очищать от кожуры или кожицы.
Очень важно, чтобы в рационе пациента присутствовало большое количество продуктов с высокой концентрацией К (бананы, картофель, реже – курага). Вместе с жидкостью организм теряет калий, который необходим для полноценного функционирования систем тела (например, сердечной мышцы).
Картофель лучше употреблять в растолчённом виде, а бананы – включать в меню второго завтрака, полдника и ужина, т.к. натощак они негативно влияют на баланс магния и калия в организме.
Примерное меню пациента
Рацион больного следует строить с учётом всех перечисленных выше принципов и выкладок. Примерное меню может быть таким:
Завтрак:
- 1 яйцо вкрутую, слабый чай.
- Жидкая рисовая каша на воде, 2-4 кураги.
Ланч:
- Банан.
- Печёное яблоко.
Обед:
- Овощной суп с несколькими фрикадельками из постного мяса.
- Картофельное пюре без молока и масла, паровые овощи (за исключением запрещённых), ломтик паровой нежирной рыбы.
Полдник:
- Печёные яблоки, отвар шиповника.
- Слабый чай с чёрствым хлебом.
Ужин:
- Жидкая гречневая каша на воде.
- Морковно-банановое пюре.
Второй ужин:
- Кисель из черники.
- Айвовый компот с тостом.
В первую неделю после окончания химиотерапии, даже при исчезновении неприятного симптома, желательно делить дневную норму пищи как минимум на 5-6 порций.
В дополнение к диетическому меню можно употреблять чаи и отвары, приготовленные по народным рецептам и обладающие вяжущим действием. К ним относятся настои на коре дуба, черничный и ромашковый чай, отвар зверобоя.
Медикаментозные и народные способы лечения диареи
Эффективное лечение диареи после химиотерапии, помимо диеты, обязательно включает лекарственные препараты. Таблетки, останавливающие потерю жидкости и оказывающие закрепляющее воздействие, нужно принимать с осторожностью и под контролем врача, точно следуя рекомендованной дозировке.
В лечении постхимиотерапевтической диареи применяются такие средства, как:
- Лоперамид (Имодиум и др.) – оказывает закрепляющее действие;
- Смекта (Диосорб) – укрепляет стенки кишечника;
- Неоинтестопан – выводит токсины и инфекционные агенты и уменьшает частоту дефекаций;
- Спазмолитики и анальгетики – снимают болевой синдром и кишечные спазмы.
При III-IV стадиях диареи назначаются препараты, необходимые для предотвращения шока, закрепления стула и восполнения дефицита витаминов и микроэлементов.
При тщательном соблюдении рекомендаций онколога и гастроэнтеролога диарея после химиотерапии не станет длительным состоянием. Задача пациента и врача после успешного химиотерапевтического лечения – восстановить организм и нормальную функциональность желудочно-кишечного тракта.
Источник
Лучевой проктит — это воспаление прямой кишки, которое возникает на фоне лучевой терапии опухолей органов малого таза. Сопровождается данное состояние болью в прямой кишке и в области заднего прохода, болезненными позывами на дефекацию, диареей, выделением из прямой кишки слизи и крови.
Вероятность лучевого повреждения стенки кишки и развития проктита напрямую связано с суммарной очаговой дозой, полученной при ЛТ. Оптимальная переносимая суммарная очаговая доза в области малого таза составляет 40-50Гр. В этом случае вероятность развития осложнений составляет около 3-5%. При повышении СОД до 65 Гр, лучевой проктит развивается уже у половины пациентов.
Причины воспаления кишки после лучевой терапии
Основе лучевых поражений кишки лежат следующие механизмы:
- Повреждение кишечного эпителия, которое развивается под действием ионизирующего излучения. Это приводит к его очаговому некрозу, десквамации (отшелушиванию) и атрофии.
- Развитие неспецифического воспаления слизистой оболочки и подслизистой основы. Ткани инфильтрируются нейтрофилами, наблюдается гиперемия, отечность, кровоточивость.
- Из-за трофических нарушений (повреждаются артериолы) ухудшается кровоснабжение пораженных участков слизистой кишки, что еще больше усугубляет ишемию и некроз. В результате прогрессируют атрофические изменения с развитием фиброза подслизистого слоя.
- На этом фоне начинает присоединяться патогенная флора, которая вызывает инфекционные осложнения, вплоть до сепсиса.
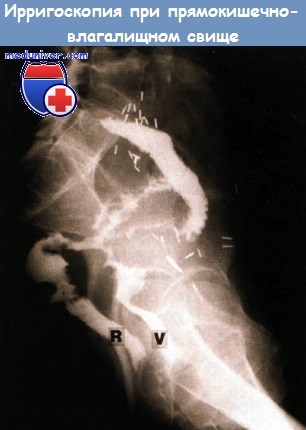
Конечным результатом длительных трофических нарушений стенки кишки и некрозов становится формирование стриктур (сужение просвета), образование свищевых ходов, формирование телеангиоэктазий и развитие кровотечения из них.
Фазы лучевых повреждений
В зависимости от сроков появления, выделяют ранние и поздние лучевые повреждения. Ранние дают о себе знать непосредственно во время проведения лучевой терапии, либо в течение 100 дней с момента ее окончания. Этот период (100 дней, или три месяца) является крайним сроком восстановления эпителия, находящимся в сублетальном повреждении. На этом этапе этиологическим фактором выступает повреждение эпителия кишки с развитием воспалительных реакций. Если доза облучения невелика, эпителий довольно быстро восстанавливается, и, соответственно, слизистая оболочка приходит в норму. В среднем на это уходит около 2-4 недель с момента последнего сеанса облучения.
Поздние лучевые поражения развиваются через 100 дней после окончания ЛТ. В этот период на первое место выходят сосудистые нарушения из-за повреждения эндотелия. Его клетки некротизируются, и чтобы их восстановить, начинают активно пролиферировать оставшиеся эндотелиоциты. Это приводит к облитерации просвета сосудов, развитию тромбозов, ишемии и трофических нарушений. В результате развиваются лучевые васкулиты с кровотечениями, атрофические процессы, фиброзные изменения, разрастание рубцовой ткани.
Классификация лучевого проктита
В зависимости от степени тяжести, выделяют следующие виды лучевых проктитов:
- Катаральный проктит. Во время осмотра обнаруживается гиперемированная рыхлая отечная стенка кишки. Может быть повышенное выделение слизи. Эта форма проктита считается легкой.
- Эрозивно-десквамативный проктит. Эта форма проявляется очагами деструкции эпителия с образованием эрозии — дефекта ткани в пределах эпителиального слоя.
- Язвенный проктит — деструкция распространяется на более глубокие слои ткани и вовлекает в процесс слизистую оболочку с подслизистой основой.
- Свищевой проктит. Образуется сквозная перфорация стенки кишки с выходом в полость малого таза или с вовлечением в процесс рядом расположенных органов, например, мочевого пузыря или влагалища.
Существует классификация лучевого проктита, основанная на ректоскопической картине:
- Имеется локальное покраснение и рыхлость слизистой оболочки кишки, отмечаются телеангиоэктазии расширенные кровеносные сосуды).
- На фоне гиперемии и отечной слизистой кишки обнаруживаются язвы, покрытые серым струпом.
- На фоне воспалительных поражений обнаруживаются стриктуры кишечной стенки.
- На фоне язвенного поражения обнаруживаются стриктуры и свищи или кишечная перфорация.
Симптомы лучевого проктита
Симптомы острого лучевого проктита развиваются в течение 1-2 недель после начала облучения. Это могут быть:
- Диарея.
- Боли в области прямой кишки или внизу живота.
- Болезненные позывы на дефекацию.
- Выделение слизи из анального канала или ее примесь в стуле.
- Анальная инконтиненция.
- Кровотечение. У ряда пациентов кровотечения бывают обильными и приводят к острой геморрагической анемии, которая требует гемотрансфузии.
Если симптомы острого лучевого проктита отсутствуют, это не значит, что не возникнут отдаленные последствия. Частота поздних постлучевых проктитов составляет около 10% от общего числа случаев. При этом присутствует латентный период, который длится несколько месяцев или даже лет. Клиническая картина характеризуется следующими симптомами:
- Боли в правой подвздошной области или в прямой кишке.
- Частый стул, тенезмы.
- Наличие примесей крови в кале.
- При образовании стриктур могут отмечаться запоры и явления частичной кишечной непроходимости.
- При форсировании свищей, отмечаются патологические влагалищные выделения мутного цвета, пневматурия (примеси воздуха в моче), жидкий стул с примесями непереваренной пищи.
В зависимости от тяжести течения, выделяют несколько степеней заболевания:
1 степень — проктит с легким течением. Сопровождается слабо выраженной диареей, менее 5 раз в сутки, может присутствовать выделение небольшого количества слизи и крови.
2 степень — проктит с управляемым течением. Диарея умеренно выраженная, более 5 раз в сутки. Выделяется большое количество слизи, имеются кровотечения.
3 степень — проктит с тяжелым течением. Имеются стриктуры и кровотечения из прямой кишки, требующие хирургического вмешательства.
4 степень это жизнеугрожающее течение, которое требует немедленного вмешательства. Оно сопровождается кишечной непроходимостью, свищами, обильными кровотечениями.
Как диагностируют лучевой проктит
Диагностика заболеваний не представляет труда. Ключевым моментом здесь является наличие в анамнезе лучевой терапии и ее влияние на органы малого таза, учащение стула, и наличие в нем патологических примесей.
При затяжном течении рекомендуется проводить осмотр прямой кишки с помощью ректоскопа или эндоскопа. Это позволит обнаружить множественные эрозии, рубцовую деформацию, атрофические изменения и телеангиоэктазии и решить вопрос о необходимости эндокопического или хирургического лечения.
Как лечат лучевой проктит
При развитии симптомов лучевого проктита во время лучевой терапии, требуется пересмотр схемы облучения. При легком поражении достаточно увеличить интервалы между сеансами. В более тяжелых случаях встает вопрос об уменьшении суммарной очаговой дозы или даже отмене лучевой терапии. Помимо этого, требуется лечение, которое включает в себя несколько направлений:
- Диетическое питание. Важную часть лечения постлучевого проктита занимает диетическое питание. Пища должна содержать повышенное количество белка, достаточное количество макро и микронутриентов. Также она должна быть химически и физически щадящей, т. е. следует отказаться от острых, маринованных, консервированных продуктов. Кроме того, следует избегать грубой растительной клетчатки, чтобы она не травмировала и без того поврежденную стенку кишки.
- Консервативные методы — это медикаментозная терапия, лечебные клизмы, свечи и др. В рамках самостоятельного лечения используется только при легкой и умеренной патологии, в остальных случаях применяется в рамках комплексного лечения совместно с другими методами лечения.
- Эндоскопические методы — радиочастотная аблация, коагуляция аргоновой плазмой и др. В настоящее время эти методы являются золотым стандартом лечения хронических форм заболевания и в основном применяются для устранения кровотечений.
- Хирургические методы — удаление прямой кишки с выведением стомы или наложением колоанального анастомоза. Применяются в тяжелых случаях, когда имеется угроза жизни пациента. Хирургические операции применяются для устранения стриктур, свищей и перфораций стенки кишки.
Медикаментозная терапия лучевого проктита
Для лекарственной терапии используются следующие группы препаратов:
- Глюкокортикостероиды — это основная группа препаратов, применяемых при среднетяжелом и тяжелом течении проктита. ГКС оказывают мощное противовоспалительное действие.
- Анальгетики. Используются разные группы препаратов, в том числе наркотические.
- 5-аминосалициловая кислота (месалазин) — оказывает противовоспалительное и протективное действие, тем самым защищая пораженную слизистую и стимулируя ее восстановление.
- Антидиарейные препараты. Применяются обволакивающие и вяжущие средства, спазмолитики.
- Антибактериальные препараты. Их назначают для лечения или профилактики бактериальных осложнений проктитов.
Учитывая то, что прямая кишка является терминальным отделом пищеварительного тракта, многие препараты местного действия оказываются недостаточно эффективными при применении в формах, предназначенных для перорального приема. Поэтому отдается предпочтение формам для локального применения — свечи, клизмы, порошки и т. д. Они действуют непосредственно на стенку кишки и оказывают эффект в кратчайшие сроки.
Хирургическое лечение лучевого проктита и лучевых поражений прямой кишки
Хирургическое лечение направлено на устранение конкретных симптомов или осложнений постлучевого проктита. Это могут быть непрекращающиеся кровотечения, свищи и перфорации кишечной стенки, стрикруты. Очень редко хирургия применяется для устранения неконтролируемой боли.
Перед планированием операции важно учитывать, что радиационные повреждения снижают регенеративные возможности ткани, поэтому есть высокие риски развития осложнений, в том числе кровотечений, плохого заживления раны, присоединения инфекций и ее генерализация, а также долгосрочные отрицательные эффекты типа грубого рубцевания или несостоятельности анального сфинктера.
Таким образом, классические хирургические вмешательства в остром периоде являются рискованными, они не позволяют полностью контролировать кровотечение и могут привести к тяжелым, жизнеугрожающим осложнениям. Поэтому их в основном применяют для устранения отдаленных последствий лучевых проктитов.
Эндоскопические методы лечения
Более безопасными являются эндоскопические методы лечения. В их основе лежит деструкция пораженного отдела слизистой кишки с последующим ее некрозом и замещением здоровым эпителием. С этой целью используется в частности используется радиочастотная аблация. В основе метода лежит локальное контролируемое нагревание тканей с целью получения термального ожога. Источником энергии здесь выступают волны радиочастотного диапазона.
Во время процедуры в прямую кишку пациента вводят специальный катетер, который будет излучать волны и нагревать ткани. Стандартная глубина некроза составляет несколько десятых миллиметра, поэтому для обработки одного участка слизистой необходимо 1-3 импульса. Интенсивность энергии регулируется в автоматическом режиме с учетом текущей температуры обрабатываемой ткани. Это позволяет избежать «перегрева» и глубокого ожога.
Преимуществом эндоскопического лечения является его бескровность, высокая степень контроля при выполнении вмешательства, быстрый результат. Наибольшую эффективность оно оказывает при кровотечениях. Уже с помощью одной процедуры можно коагулировать все патологические кровеносные сосуды и остановить даже обильное кровотечение. Как правило, для максимального результата процедуру проводят 2-3 раза с интервалом в несколько месяцев.
Прогноз и профилактика лучевого проктита
Профилактика лучевого проктита сводится к усовершенствованию технологий проведения лучевой терапии:
- Применение технологий, позволяющих более детально планировать поля облучения, без вовлечения в процесс «незаинтересованных органов».
- Снижение суммарной дозы облучения.
- Замена дистанционной лучевой терапии на внутритканевую или брахитерапию.
- Применение во время лечения радиопротекторов.
В подавляющем большинстве случаев при лучевом проктите прогноз благоприятный — при адекватном лечении заболевание проходит и не сказывается на дальнейшей жизни человека. У 10% пациентов могут развиться тяжелые осложнения в виде свищей, перфораций, некупируемого болевого синдрома, требующие хирургического вмешательства. В ряде случаев необходима экстирпация прямой кишки с наложением анастомоза или выведением колостомы. Последний вариант приводит к инвалидности. Но даже в этом случае есть возможность в отдаленном периоде провести реконструктивную операцию по восстановлению непрерывности кишечника.
Необходимо учитывать, что лучевой проктит может стать препятствием для прохождения полного курса лучевой терапии. В этом случае необходим подбор других методов противоопухолевого лечения.
Источник