Диарея после резекции тонкого кишечника

Синдром короткой кишки после операции на кишечнике. СтадииРезекция значительного объема тонкой кишки может привести к развитию синдрома мальабсорбции. Как правило, резекция тощей кишки переносится лучше, чем подвздошной. Резекция значительной части тощей кишки может привести к непереносимости лактозы, что, однако является саморазрешающимся процессом. Резекция дистального отдела подвздошной кишки часто ведет к дефициту витамина В12, солей желчных кислот с последующим снижением всасывания жиров. Кроме того, при резекции подвздошной кишки нарушается «тормозной механизм подвздошной кишки», вследствие чего снижается время прохождения пищи по кишечной трубке. Это может вызвать развитие профузной диареи и выраженного нарушения электролитного баланса. В уменьшении объема стула важную роль играет также илеоцекальный клапан, который замедляет прохождение пищи по кишечнику. После резекции кишечника вследствие снижения всасывающей поверхности тонкой кишки развивается синдром короткой кишки. В этот симптомокомплекс входят диарея, метаболический ацидоз, снижения уровней Са2+, Mg2+, Zn2+, дефицит витамина В12, железа, жирорастворимых витаминов, нарушение всасывания углеводов, белков, жиров, гиперсекреция желудочного сока, образование холестериновых камней в желчном пузыре и оксалатных камней в почках, выраженная дегидратация. Раньше синдром короткой кишки определяли как результат резекции более 50% тонкой кишки. В последнее время «синдромом короткой кишки» называется нарушение всасывания у взрослых пациентов, связанное с оставлением менее 200 см тощей и подвздошной кишки. Доля травматических повреждений у молодых людей с синдромом короткой кишки составляет 8%. Развитие синдрома короткой кишки включает три стадии: Острая стадия начинается в ближайшем послеоперационном периоде и может длиться 1-3 месяца. Эта стадия характеризуется снижением всасывания практически всех макро- и микроэлементов. При наличии стомы отделяемое из нее может превышать 5 л/сутки в течение первых дней после обширной резекции кишечника. Внутривенное введение больших объемов жидкости и электролитов проводится с целью предотвращения угрожающего жизни обезвоживания и электролитного дисбаланса.
Адаптация кишечника, проявляющаяся улучшением всасывания веществ в кишечнике, начинается в подострой стадии. Этот адаптационный процесс, длящийся месяцы и годы, заключается в дилатации оставшегося участка кишки, улучшении транспортной функции клеток и увеличении времени прохождения пищи по кишечнику. Адаптация кишечника может быть опосредована факторами роста и питательными веществами, в частности, гормоном роста человека, инсулиноподобным фактором роста, эпидермальным фактором роста, трансформирующим фактором роста и глюкагоноподобными пептидами. Для обеспечения питательными веществами из просвета кишечника с целью адаптации необходимо перейти на энтеральное питание. Согласно результатам недавно проведенного исследования, применение гормона роста, глютамина и питательных веществ для улучшения адаптации кишечника привело к выраженному снижению числа молодых пациентов с синдромом короткой кишки, нуждающихся полностью в белковой пище. Разнообразие хирургических методов, направленных на снижение времени продвижения пищевого комка по кишечнику и/или на увеличение длины кишечника имели ограниченный успех в лечении синдрома короткой кишки. Восстановление непрерывности оставшейся части толстой кишки может быть целесообразным в том случае, если толстая кишка возьмет на себя функцию всасывания путем использования энергии при расщеплении коротких жирных кислот и увеличения времени продвижения пищи, особенно при сохранившемся илеоцекальном клапане. Однако требуется по крайней мере, около 1 м оставшейся части тонкой кишки для предотвращения диареи и перианальных осложнений. К другим процедурам относятся хирургическое сужение дилатированного нефункционального сегмента кишечника и операции по удлинению кишки. К последним достижениям хирургического удлинения кишечника относится последовательная продольная энтеропластика. Трансплантация кишечника является последней альтернативой для пациентов, не способных к компенсации и адаптации после резекции кишечника. Трансплантация кишечника может быть также предложена пациентам, находящимся на полностью белковой пище для поддержания массы тела, а также у пациентов с невозможностью парентерального питания вследствие ограничения доступа для внутривенного введения веществ или заболеваний печени. Отдаленные коэффициенты выживаемости у пациентов после трансплантация кишечника в результате его травмы были одинаковыми по сравнению с пациентами без травматических повреждений. История повреждений живота богата интересными вопросами и важными наблюдениями. Уместно вспомнить любопытное издание военного времени «Ранения живота в Ливийской пустыне» Ogilvie Wh., 1944. Примечательно, что смертность при отрицательной эксплоративной лапаротомии составляла 23,8%, в то время как при резекции кишечника с формированием анастомоза вследствие повреждения тонкой кишки смертность была 42,8%. Представленные результаты по сравнению с современными ожидаемыми показателями заболеваемости и смертности в военной и гражданской хирургии являются поразительными. Это историческое знание дает весомые виды на будущее. Откровенные статистические данные и занимательный стиль работы Ogilvie заслуживают внимания всех, кто интересуется историей ранений живота. – Также рекомендуем “История лечения травм двенадцатиперстной кишки, поджелудочной железы. Этапы” Оглавление темы “Травма кишечника, поджелудочной железы”:
|
Источник
Синдром короткой кишки характеризуется развитием мальабсорбции вследствие обширной резекции тонкой кишки (как правило, более двух третей длины тонкой кишки). Симптоматика зависит от длины и функционального состояния сохранившейся части, однако часто развиваются выраженная диарея и дефицит нутриентов. Лечение подразумевает прием пищи малыми порциями, назначение антидиарейных средств, в ряде случаев полное парентеральное питание или трансплантацию тонкой кишки.
Поскольку тощая кишка – место, где протекают процессы пищеварения и всасывания большинства питательных веществ, резекция ее ведет к уменьшению всасывающей поверхности и существенному нарушению усвоения нутриентов. При этом наблюдается адаптивная реакция со стороны подвздошной кишки – увеличение длины и абсорбирующей способности ворсинок, что постепенно улучшает всасывательную способность кишечника.
Подвздошная кишка – место всасывания витамина B12 и желчных кислот. Тяжелая диарея и мальабсорбция желчных кислот наблюдается после резекции > 100 см подвздошной кишки. При этом не наблюдается адаптивных реакций со стороны тощей кишки (в отличие от ситуаций, когда подвздошная кишка берет на себя функции резецированной тощей кишки). Соответственно, развивается мальабсорбция жира, жирорастворимых витаминов и витамина B12. Помимо этого, поступление невсосавшихся желчных кислот в толстую кишку провоцирует секреторную диарею. При сохраненной толстой кишке потеря воды и электролитов существенно уменьшается. Резекция терминального отдела подвздошной кишки с илеоцекальным клапаном может предрасполагать к избыточному бактериальному росту.
Полное Парентеральное Питание
Возможно пероральное питание при сохранении > 100 см тощей кишки
Антидиарейные средства, холестирамин, ингибиторы протонной помпы, препараты витаминов
В ближайшем послеоперационном периоде диарея, как правило, значительно выражена и ведет к сушественной потере электролитов. Обычно возникает необходимость в полном парентеральном питании и тщательном контроле водно-солевого обмена (в т. ч. кальция и магния). Изоосмолярный раствор натрия и глюкозы для перорального приема (сходный по составу с раствором для регидратации, рекомендованным Всемирной организацией здравоохранения (ВОЗ) – Оральная регидратация) медленно вводят в послеоперационном периоде после того, как состояние пациента стабилизируется и объем стула уменьшится до < 2 л/день.
При расширенной резекции (остаточный отрезок тощей кишки < 100 см) и тяжелой потере жидкости и электролитов по жизненным показаниям проводят полное парентеральное питание.
Пациенты, у которых остаточная длина тощей кишки составляет > 100 см, могут обеспечить адекватный уровень питания при пероральном приеме пищи. Жир и белок в составе пищи, как правило, хорошо переносятся, в отличие от углеводов, которые представляют существенную осмотическую нагрузку. Прием пищи небольшими порциями снижает осмотическую нагрузку. Желательно, чтобы 40% от общей калорийности пищи обеспечивалось жирами.
При развитии диареи после приема пищи показаны антидиарейные средства (например, лоперамид) за 1 час до еды. Прием холестирамина 2–4 г во время еды способствует разрешению диареи, связанной с мальабсорбцией желчных кислот после резекции подвздошной кишки. Следует проводить ежемесячные инъекции витамина B12 внутримышечно при документированном дефиците его. Большей части пациентов показан дополнительный прием витаминов, кальция и магния.
Характерно развитие гиперсекреции соляной кислоты, что снижает активность панкреатических ферментов; поэтому большинству пациентов назначают блокаторы H2-рецепторов или ингибиторы протонной помпы.
При невозможности проведения длительного полного парентерального питания и отсутствии признаков кишечной адаптации оправданна трансплантация тонкой кишки.
Для взрослых пациентов, нуждающихся в парентеральном питании, может быть полезено применение тегуглутида (аналог глюкагоноподобного пептида-2 [ГПП-2]). Рекомендуемая доза составляет 0,05 мг/кг массы тела подкожно 1 раз в день.
Источник
Длина тонкого кишечника у здорового человека примерно 6 метров. Общая площадь поверхности слизистой тонкой кишки огромна – около 500 м2, что соизмеримо с площадью корта для большого тенниса; толстой кишки – 4 м2 – равна площади стола для настольного тенниса. При удалении большой части кишечника его функции значительно снижаются, что приводит к кишечной недостаточности и появлению синдрома короткой кишки. Особенно тяжело протекает восстановление в случае сохранения менее 2 метров кишечника.
Основные причины, по которым проводится обширная резекция кишечника:
- тромбоз и эмболия сосудов кишечника (30-90 %);
- болезнь Крона (50 %);
- синдром Гарднера (20 %);
- узелковый периартериит (15 %);
- опухоли кишечника (1-16 %);
- постлучевой энтерит (10 %);
- ангиоматоз кишечника (4 %).
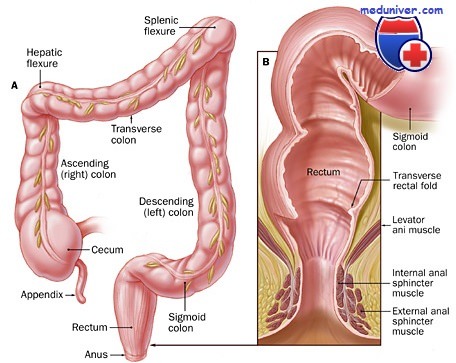
Анатомия кишечника
Пища из желудка попадает в тонкий кишечник, состоящий из трех отделов, которые отличаются по выполняемым функциям. Далее комок переваренной пищи – химус – попадает в толстый кишечник, состоящий также из трех отделов. Между ними находится илеоцекальный клапан, выполняющий роль заслонки. Нижний отдел толстого кишечника – прямая кишка – служит для скопления кала, заканчивается анальным отверстием.
Варианты операции
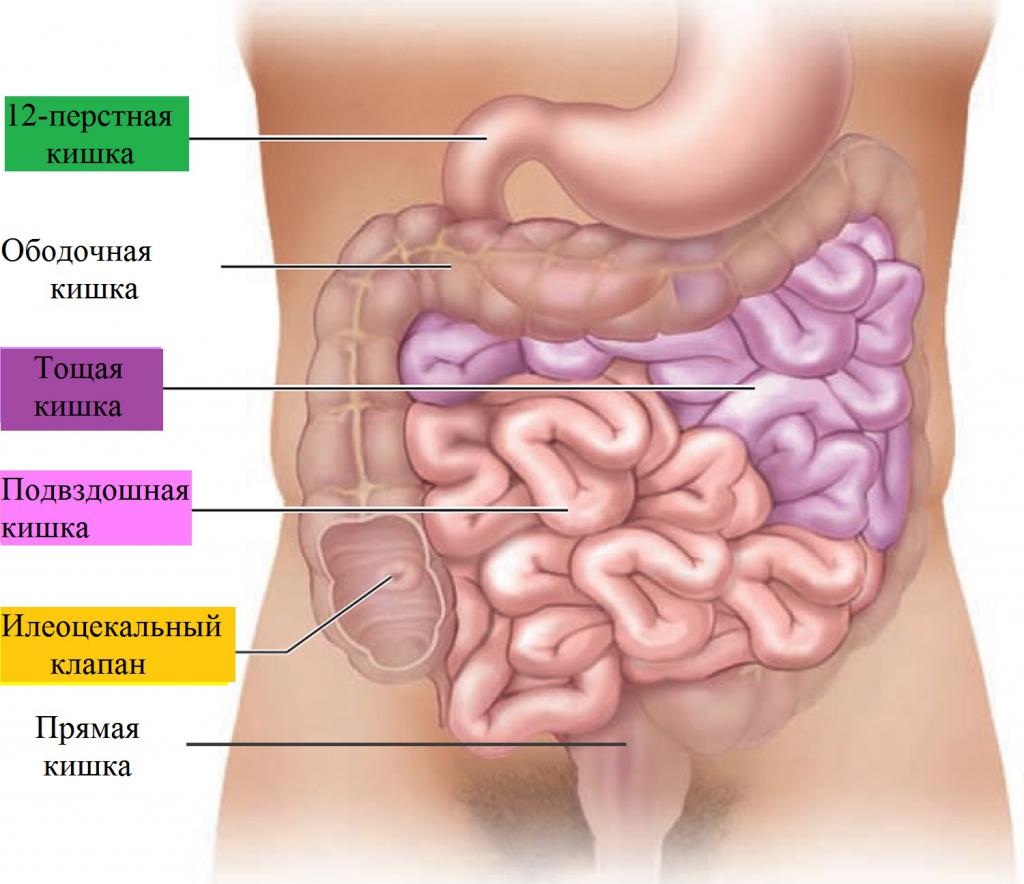
В зависимости от локализации патологии, из-за которой проводится операция, может быть удалена часть или весь тонкий кишечник, часть толстой или прямая кишка. Различают три типа резекции.
- Удаление части тонкой кишки с сохранением части подвздошной, илеоцекального клапана и толстого отдела кишечника. У таких пациентов редко встречаются серьезные послеоперационные расстройства.
- Удаление части тощей, всей подвздошной кишки и илеоцекального клапана с созданием соединения (анастомоза). У таких пациентов будут присутствовать стеаторея, недостаточность питательных веществ и другие расстройства. Однако со временем возможна адаптация организма к новым условиям.
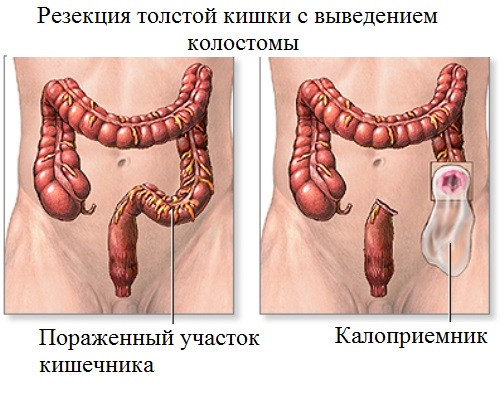
- Резекция толстого кишечника (колэктомия) с созданием искусственного свища из тощей (еюностома) или подвздошной (илеостома) кишки через брюшную стенку наружу. Через созданное отверстие будут выводиться каловые массы, поэтому его называют противоестественным задним проходом. У таких пациентов не наблюдается адаптации кишечника. Возможен постоянный прием физраствора, глюкозы, антидиарейных препаратов, у ряда пациентов – парентеральное питание.
Особенности послеоперационных расстройств в зависимости места резекции
В зависимости от того, какую часть органа удалили, преобладают те или иные симптомы.
В тонком кишечнике происходит переваривание всех видов питательных соединений, здесь же всасывается подавляющая часть гидролизированных веществ, витаминов, микроэлементов и воды. Резекция тонкого кишечника приводит к:
- дефициту всех видов питательных веществ в организме при их нормальном поступлении в пищеварительный тракт;
- диарее из-за резкого снижения всасывания воды.
Каждый отдел тонкого кишечника выполняет свою работу, поэтому резекция разных частей кишки проявляется разными симптомами.
Вода и питательные вещества всасываются преимущественно в верхнем отделе кишечника (тощая кишка). Вырабатываемые в пищеварительном тракте секреты, желчь, ферменты, всасываются в основном в нижнем отделе (подвздошная кишка), здесь же всасывается часть воды. Поэтому:
- Резекция тощей кишки не сопровождается диареей, поскольку всасывание жидкости берет на себя оставшаяся подвздошная кишка.
- Удаление подвздошной кишки вызывает тяжелую диарею, так как секретам, произведенным в предыдущих отделах тракта, всосаться негде, они разжижают химус, вызывая тем самым водянистый частый стул. Кроме того, при отсутствии подвздошной кишки не всасываются желчные и жирные кислоты, которые проходят в толстый кишечник, где притягивают на себя воду, усугубляя диарею.
Илеоцекальный клапан, закрывающий проход между тонким и толстым кишечником, имеет большое значение в пищеварении. Удаление этой заслонки при обширной резекции тонкого кишечника:
- ускоряет прохождение химуса, что приводит к снижению всасывания электролитов, питательных веществ и жидкостей;
- способствует проникновению микрофлоры из толстого кишечника в тонкий, что приводит к появлению избыточного роста бактерий.
В толстом кишечнике всасывается часть воды и электролитов, формируются каловые массы. Микрофлора этой части органа синтезирует витамины группы В и витамин К. Здесь идет окончательная ферментация жиров до коротких жирных кислот, которые являются важными энергетическими субстратами, а также обладают противомикробным действием.
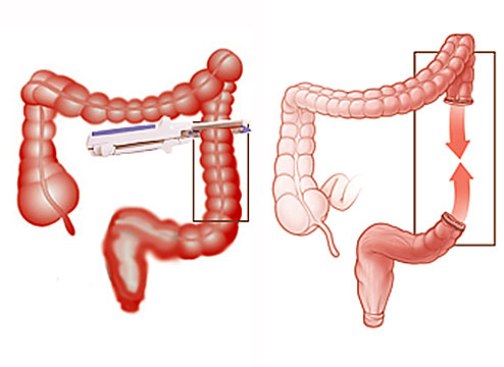
Резекция толстого кишечника приводит к потере части воды и минеральных веществ, к недостатку витаминов. Каловые массы не успевают сформироваться. Сохранение толстой кишки значительно компенсирует нарушения всасывания углеводов и жиров, а также жидкости.
Совокупность всех расстройств, возникающих вследствие резекции кишечника, объединяют под общим названием – синдром короткой кишки. Все возникающие расстройства обусловлены:
- нарушением переваривания;
- нарушением всасывания;
- трофологической недостаточностью;
- вовлечением других органов в патологический процесс.
Восстановление после удаления кишечника
Изменения в организме после операции резекции кишечника идут в три этапа.
- Послеоперационный этап – продолжается от недели до нескольких месяцев. Характеризуется водной диареей (до 6 л в сутки), сопровождающейся потерей натрия, калия, хлоридов, магния, бикарбонатов. Это вызывает дегидратацию и выраженную электролитную недостаточность, развитие тяжелых расстройств метаболизма, нарушение белкового, водного, электролитного и витаминного обмена.
- Фаза субкомпенсации – продолжается в течение года после резекции кишечника. Происходит постепенная адаптация пищеварительной системы: снижается частота стула, нормализуются обменные процессы. При этом всасывание питательных веществ не восстанавливается. Поэтому отмечаются недостаточность витаминов и анемия, проявляющиеся общей слабостью, дерматитами, нарушениями чувствительности (онемения, «мурашки», покалывания), сухостью кожи, ломкостью ногтей. Почти у всех пациентов отмечается дефицит массы тела.
- Фаза адаптации – начинается примерно через два года после резекции кишечника. Для ее начала необходима компенсационная структурная перестройка тонкой кишки. Если кишечник адаптируется, состояние больного стабилизируется. Снизятся проявления диареи, восстановится масса тела. Но могут возникнуть осложнения в виде синтеза камней в желчном и мочевом пузыре, появления язв желудка. Анемия может сохраняться.

После резекции кишечника восстановление функций возможно, если обеспечивать максимально ранние:
- нормализацию содержания белков, жиров, углеводов, витаминов в организме;
- начало стимуляции пищеварения;
- начало процессов всасывания;
- восстановление кишечной микробиоты.
Самый эффективный способ запустить процессы адаптации в кишечнике – заставить его работать. Без поступления питательных веществ орган не начнет восстанавливаться. Поэтому важно как можно раньше начать энтеральное питание. Контакт питательных веществ с энтероцитами запускает синтез гормонов и ферментов кишечника и поджелудочной железы, что стимулирует процессы адаптации. Большую роль играет и характер питания. В рационе должны быть пищевые волокна, глутамин, короткие жирные кислоты.
Принципы питания в послеоперационном периоде
В послеоперационном периоде резекции кишечника для сохранения жизни пациента первостепенными являются мероприятия по предотвращению осложнений: дегидратации, гиповолемии, гипотензии, электролитных нарушений. Когда эти состояния устранены, на 2-3 день после операции, начинают налаживать парентеральное (минуя пищеварительный тракт) питание с введения энергетических субстратов. Внутривенно вводят большие объемы глюкозы, изотонические растворы хлорида натрия, солей кальция, калия, магния.
Когда состояние пациента стабилизировано, диарея взята под контроль, назначают энтеральное (с использованием пищеварительного тракта) питание. После небольшой резекции кишечника питание назначают на 3-5 день, после обширной – через зонд через 2-4 недели. Возможно усиление диареи после начала энтерального питания. Однако прекращать его нельзя, нужно уменьшить скорость введения препаратов.
Постепенно при улучшении состояния пациента переходят на нормальное пероральное (через рот) питание. Обычно назначают последовательно диеты № 0а, 1а, 1, 1б.
Диета 0а имеет низкую энергетическую ценность, поэтому пациент испытывает недостаток в питательных веществах. Особенно опасен недостаток белков. Процессы катаболизма начинают преобладать над процессами синтеза, восстановительные механизмы тормозятся, что чревато неблагоприятным исходом, особенно, если метаболические процессы уже были нарушены перед операцией. Поэтому назначают комбинированное питание с парентеральным и энтеральным введением питательных веществ. Общая калорийность значительно повышена и составляет до 3500 ккал в сутки.
В случае хорошей переносимости нулевой диеты, через 2-3 дня пациенту назначают диету № 1а (другое название – 0б). Как правило, больной остается на этом варианте диеты после резекции кишечника до выписки из медучреждения.
Принципы питания после выписки
Назначение правильной диеты и ее неукоснительное соблюдение являются важнейшими условиями выздоровления.
Через две недели после резекции кишечника диету меняют с № 1а на 1 хирургическую. Но в течение 3-4 недель рекомендуется протирать всю пищу. Необходимо соблюдать принцип термического и механического щажения. Блюда готовят на пару или отваривают, вся пища тщательно измельчается до жидкой или кашицеобразной консистенции, фрукты протираются, из них готовят кисели и компоты. Исключают продукты, усиливающие гниение и брожение – консервы, копчености, пряности.

Если такой рацион хорошо переносится, можно постепенно переходить на непротертый вариант диеты № 1 хирургической. Это означает ежедневное сокращение блюд с максимальной механической и термической обработкой. Хорошая переносимость нового блюда говорит о формировании компенсаторных реакций пищеварительного тракта, нормализации его функций, что позволяет расширять рацион. Такой переход должен занимать не менее 2 недель, а иногда доходить и до 5-6.
В непротертом варианте диеты пищу можно отваривать, после отваривания можно запекать куском. Разрешается более широкий выбор овощных и фруктовых пюре, компотов. Прием пищи должен быть дробным – не менее 6 раз в сутки.
К последствиям резекции кишечника относится повышение чувствительности пищеварительного тракта к некоторым продуктам. В первую очередь речь идет о цельном молоке, а также жирных продуктах, в том числе растительном масле, крепких бульонах, отварах, свежих овощах и фруктах, кислых продуктах. Непереносимость молока отмечается у 65 % больных после резекции кишечника, питание в таком случае нужно изменять, не нужно практиковать «тренировку» неокрепшего органа молочными продуктами. Цельное молоко нужно заменить соевым или другим растительным на несколько месяцев или даже лет, пока не пройдет непереносимость лактозы.
Диеты в первый месяц после операции
В первый месяц после резекции и тонкого, и толстого кишечника назначают одинаковое питание.
Диета 0а.
Назначается на два-три дня. Пища жидкая или желеобразная. Калорийность рациона 750-800 ккал. Можно выпить около 2 л свободной жидкости.
Разрешены: слабый мясной бульон без жира, рисовый отвар со сливочным маслом, процеженный компот, жидкий кисель, отвар шиповника с сахаром, не более 50 мл свежеприготовленного сока из фруктов или ягод, разведенного в 2 раза водой. На третий-четвертый день при стабилизации состояния можно добавить яйцо всмятку, сливочное масло или сливки.

Исключают: плотную пищу, цельное молоко и сливки, сметану, соки из овощей, газированные напитки.
Диета 1а хирургическая.
Калорийность 1500-1600 ккал, жидкость – до 2 л, приемов пищи – 6. К уже введенным блюдам добавляют протертые жидкие каши из геркулеса, рисовой, гречневой крупы, приготовленные на мясном бульоне или на воде пополам с молоком; слизистые супы из круп на овощном бульоне; омлет из белков на пару, паровые пюре или суфле из мяса или рыбы (без фасций и жира), сливки (до 100 мл), желе, муссы из некислых ягод.
Диета 1б хирургическая.
Является более расширенной версией предыдущей диеты и служит для подготовки пищеварительного тракта пациента к переходу на полноценное питание. Калорийность рациона повышается до 2300, приемов пищи остается 6. Блюда должны быть не горячими (не более 50 °С) и не холодными (не менее 20 °С).
Добавляются супы в виде пюре или крема, блюда на пару из протертого отварного мяса, рыбы или курицы; свежий творог, протертый со сливками до консистенции густой сметаны, блюда на пару из творога, кисломолочные продукты, запеченные яблоки, пюре из овощей и фруктов, белые сухари. Каши варят на молоке, молоко можно добавлять и в чай.
Диета после резекции тонкой кишки
При резекции кишечника рекомендуется следующий перечень блюд и продуктов:
- Вчерашний пшеничный хлеб.
- Супы на слабом бульоне – мясном или рыбном, с фрикадельками, вермишелью или разваренными крупами.
- Котлеты или фрикадельки из говядины, телятины, кролика, курицы, индейки. Рыба нежирных сортов, приготовленная на пару или отварная.
- Картофель и морковь в виде отдельного блюда или гарнира – отваренные и протертые. Исключают капусту, свеклу, редис, репу, помидоры, чеснок, щавель, грибы.
- Каши (кроме перловой и пшенной) на воде с добавлением трети молока, блюда из бобовых, макарон.
- Яйцо вареное или паровой омлет из двух белков.
- Разрешены в небольшом количестве молоко (только в составе каш), сметана и сливки (в качестве добавки к блюдам). Разрешен свежий творог, запеченные или паровые творожные пудинги. При появлении непереносимости молока придется надолго (иногда навсегда) отказаться от использования молока. Молочные продукты заменяют соевыми, которые к тому же являются богатым источником белка.
- Кисели, протертые компоты, желе, яблоки только печеные.
- Отвар шиповника, чай, черный кофе.
Для поддержки пациентов с обширной резекцией кишечника в послеоперационный период часто применяют питательные смеси, которые используют как дополнение к рациону или основное питание. Подобные смеси, разработанные за рубежом и в нашей стране, широко представлены в аптеках и магазинах. Они позволяют значительно увеличить калорийность рациона, обеспечить пластические и энергетические потребности, при этом не перегружая ферментные системы пищеварительного тракта.
Диета после резекции толстой кишки
Особое питание должно быть у пациентов после резекции толстого кишечника и выведением противоестественного заднего прохода. Такие больные должны соблюдать три главных параметра питания:
- количество съедаемого;
- качество продуктов, обеспечивающих либо разжижение, либо сгущение кала;
- время приема пищи.
Количество съедаемой твердой пищи всегда должно быть в одинаковой пропорции с выпитой жидкостью. Например, на завтрак пациент всегда съедает одну тарелку каши и выпивает один стакан чая. Каша может быть из разной крупы, а чай – разной степени заварки. Обед, ужин и другие приемы пищи также должны включать стабильное количество плотной пищи и жидкости. Так можно будет контролировать плотность стула.
При необходимости сгущения кала каши варят более густыми, из риса и гречи, манную и гороховую исключают. Отменяют все, что способствует перистальтике и газообразованию: кислые молочные продукты, свежие фрукты, кофе с молоком, компот из слив.
Для разжижения кала увеличивают пропорцию жидкости в рационе, уменьшают порцию пищи, снижают количество соли, в рацион вводят чернослив, фрукты, простоквашу, овощные супы без мяса.
Третьим условием нормального стула является прием пищи в определенные, установленные раз и навсегда часы.
Реабилитация пациентов
После резекции кишечника реабилитация включает в себя физиотерапию и кинезитерапию – лечение физическими нагрузками.
После операции у пациентов возникают расстройства, связанные с самим заболеванием, оперативным вмешательством, наркозом, недостаточностью движений. Например, боли в месте разреза приводят к уменьшению объема вдоха, больной может вообще не задействовать диафрагму. Кроме того, залеживание и наркоз вызывают спазмы мелких бронхов, закупорке их слизью. Поэтому после операции, особенно если пациент долго находится на постельном режиме, необходимы дыхательные упражнения, которые задействуют весь объем легких, позволят легким расправиться.
В послеоперационном периоде физические упражнения позволяют:
- предупредить осложнения – застойную пневмонию, ателектаз, атонию кишечника, тромбозы;
- улучшить деятельность сердечно-сосудистой и дыхательной систем;
- улучшить психоэмоциональное состояние,
- предупредить появление спаек,
- сформировать эластичный, подвижный рубец.
Противопоказания к лечебной физкультуре: тяжелое состояние, острая сердечно-сосудистая недостаточность, перитонит.
При отсутствии противопоказаний упражнения начинаются с первых часов после операции – дыхательная гимнастика, разминка для пальцев, стоп и кистей, массаж грудной клетки.
Постельный режим необходимо соблюдать 1-6 суток после операции в зависимости от состояния больного. Назначают дыхательную гимнастику, легкие упражнения для мышц брюшного пресса, задания на диафрагмальное дыхание, сокращение мышц промежности (снижение застойных явлений в органах малого таза), повороты туловища.
На 6-12 сутки заниматься можно в положении лежа, сидя и стоя.
На 12-14 сутки выбор видов физической активности значительно расширяется, можно применять гимнастические снаряды, малоподвижные игры, разрешена дозированная ходьба.
Через месяц после операции необходимо выполнять общетонизирующие упражнения, задания на укрепление мышц брюшного пресса для профилактики послеоперационных грыж. Рекомендуются ходьба, элементы спортивных игр, ближний туризм, ходьба на лыжах.
Источник