Диарея при инфекционном мононуклеозе

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
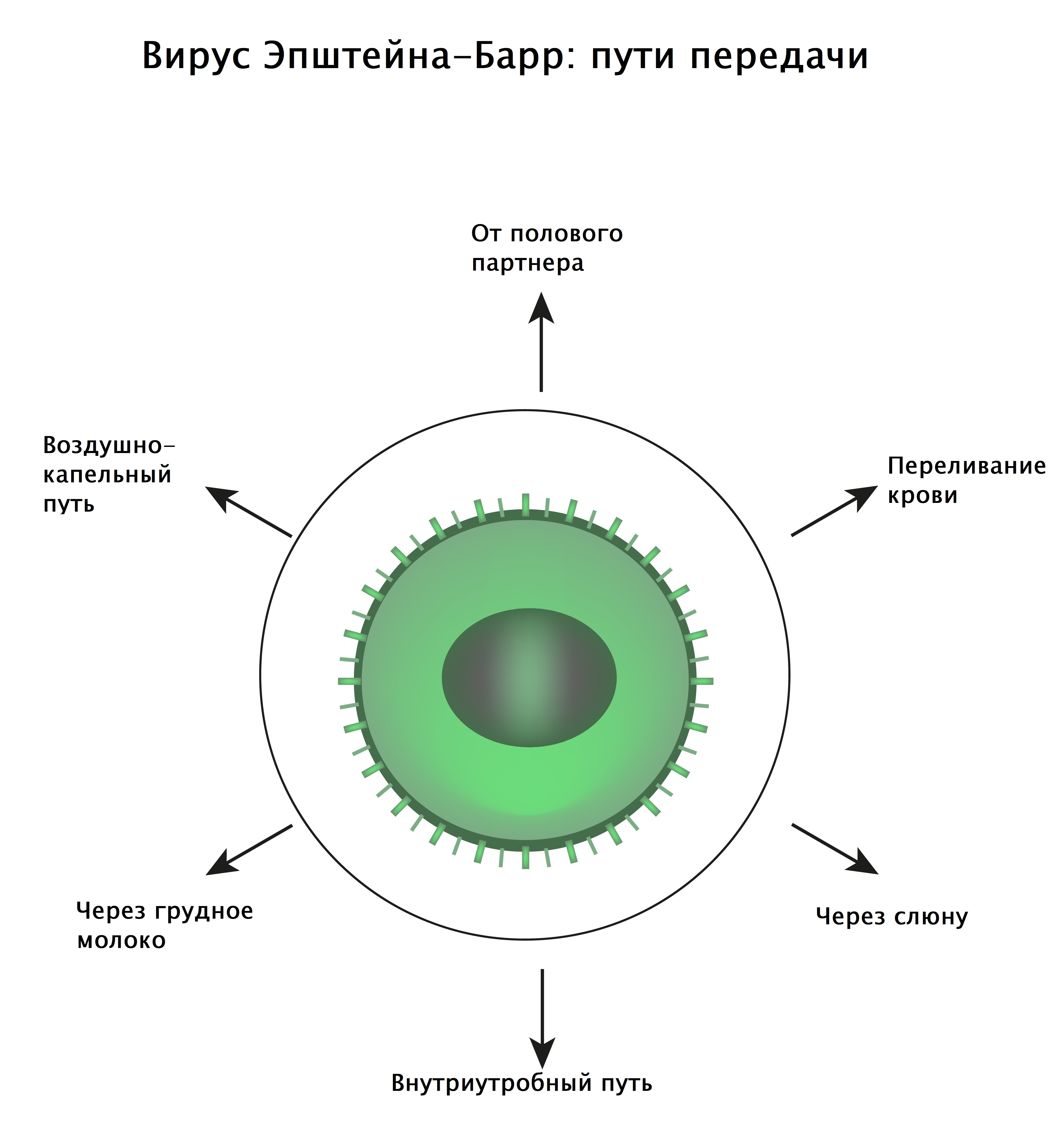
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
По типу:
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.
- Атипичный – стертая клиника, бессимптомное течение.
По длительности течения:
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Также выделяют легкую, среднетяжелую и тяжелую формы инфекционного мононуклеоза. Отдельно отмечают, как протекает само заболевание – с осложнениями (например, с присоединением другой вирусной или бактериальной инфекции) или без них, с обострением хронических заболеваний или без, с наличием или отсутствием рецидивов инфекционного мононуклеоза.
Симптомы инфекционного мононуклеоза
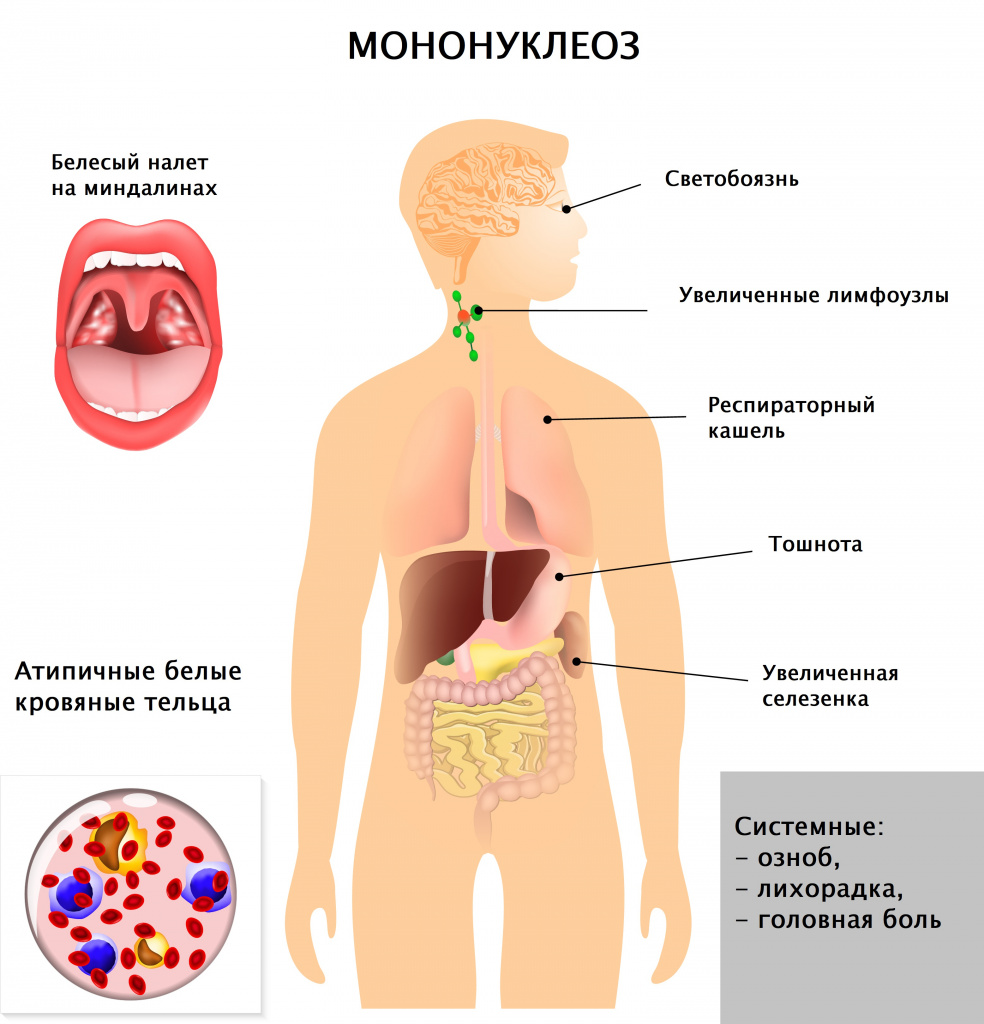
После внедрения в организм вируса Эпштейна–Барр в течение месяца или полутора никаких симптомов не возникает, этот период называют инкубационным. Затем пациента начинают беспокоить слабость, повышенная утомляемость, чувство общего недомогания, свойственные любой вирусной инфекции. В течение полутора недель все эти симптомы постепенно уменьшаются. Затем на фоне, казалось бы, полного выздоровления возникают сильная боль в горле, высокая лихорадка, слабость, увеличение лимфатических узлов. Эти симптомы могут беспокоить несколько недель, а недомогание и слабость – более месяца. Клиническая картина (боль в горле при глотании, увеличение лимфатических узлов) практически идентична таковой при ангине. Для постановки диагноза «инфекционный мононуклеоз» назначают анализ крови, при котором выявляются изменения, свойственные только этой болезни. У 10% больных в этот период на теле появляется сыпь (ее наличие или отсутствие не несет никакого прогностического значения). Из-за увеличения печени и селезенки возможно ощущение дискомфорта в животе, в подреберных областях.
 Диагностика инфекционного мононуклеоза
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Вирус Эпштейна–Барр поражает В-лимфоциты (разновидность лейкоцитов – белых кровяных телец, отвечающих за иммунитет, в частности, вырабатывающих антитела), в ответ в крови появляются клетки, характерные только для такого поражения и носящие название «атипичные мононуклеары», а общее количество лимфоцитов преобладает над количеством других лейкоцитов, возможно повышение или снижение общего количества белых кровяных телец, снижение гранулоцитов (подгруппы лейкоцитов, внутри которых есть специфические гранулы, где вырабатываются вещества для реализации иммунитета). К гранулоцитам относят, например, нейтрофилы, эозинофилы, базофилы. Все эти характерные для инфекционного мононуклеоза изменения выявляются при проведении клинического анализа крови.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
В биохимическом анализе крови возможно изменение уровня АСТ, АЛТ, креатинина, мочевины, общего белка, холестерина, однако эти показатели не являются специфичными для данной патологии.
Креатинин (в крови) (Creatinine)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креа…
300 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Общий белок (в крови) (Protein total)
Синонимы: Общий белок, общий белок сыворотки крови. Total Protein, Serum Тotal Protein, Total Serum Protein, TProt, ТР.
Краткая характеристика определяемого вещества Общий белок в крови
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество…
310 руб
Холестерин общий (холестерин, Cholesterol total)
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total.
Краткая характеристика определяемого вещества Холестерин общий
Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%…
305 руб
Золотым стандартом диагностики является проведение полимеразной цепной реакции с выявлением ДНК вируса Эпштейна–Барр в крови, в сыворотке крови – особенно актуально у новорожденных в связи с отсутствием у них антител, в соскобе со слизистой носа и ротоглотки, а также в слюне.
Вирус Эпштейна-Барр, определение ДНК (Epstein Barr virus, DNA) в крови
Определение ДНК вируса Эпштейна-Барр в крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Вирус Эпштейна – Барр (ВЭБ) является причиной инфекционного мононуклеоза. С вирусом Эпштейна-Барр связывают также этиологию некоторых онкологических…
560 руб
Вирус Эпштейна-Барр, определение ДНК (Epstein Barr virus, DNA) в слюне
Определение ДНК вируса Эпштейна-Барр в слюне методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Вирус Эпштейна – Барр (ВЭБ) является причиной инфекционного мононуклеоза. С вирусом Эпштейна – Барр связывают также этиологию некоторых онкологических,…
395 руб
Также проводится серологическое исследование крови на содержание иммуноглобулинов класса М и G.
При развитии осложнений в виде поражения ЦНС прибегают к исследованию спинномозговой жидкости. В случаях, когда в общем анализе крови выявляется снижение тромбоцитов, определяют показатели коагулограммы.
Если инфекционный мононуклеоз не развивается или течение его клинически стерто, прибегают к определению иммуноблота к вирусу Эпштейна–Барр для подтверждения или опровержения инфицирования организма этим вирусом.
Для подтверждения вовлечения в процесс лимфатических узлов, увеличения селезенки и/или печени выполняют УЗИ соответствующих органов.
УЗИ лимфатических узлов одной группы
Ультразвуковое сканирование группы лимфатических узлов для оценки их размеров и структуры с целью выявления воспалительных или онкологических заболеваний.
УЗИ селезенки
Ультразвуковое сканирование для оценки состояния селезенки и выявления наличия патологий.
УЗИ печени
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
При подозрении на присоединение синусита (воспаления слизистой оболочки придаточных пазух носа, расположенных в верхней челюсти, лобной кости и т.д.) проводится рентгенография или КТ придаточных пазух носа, а при наличии клинической картины пневмонии – рентгенография или КТ органов грудной клетки.
При подозрении на вовлечение в процесс сердца (появление шумов, нарушений ритма его сокращений) требуется ЭКГ с последующей ее расшифровкой или ЭхоКГ.
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого – регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Расшифровка ЭКГ
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Для дифференциальной диагностики осложнений инфекционного мононуклеоза и самостоятельных болезней ЦНС необходим осмотр невролога, а также проведение и расшифровка ЭЭГ, КТ или МРТ головного и/или спинного мозга. В тяжелых случаях нужна спинномозговая пункция с последующим анализом ликвора (спинномозговой жидкости).
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
К каким врачам обращаться
При появлении симптомов, напоминающих клинику ангины или инфекционного мононуклеоза, независимо от вызвавших их причин, следует обратиться к врачу-
терапевту
,
педиатру
, отоларингологу или инфекционисту.
Лечение инфекционного мононуклеоза
В схему лечения инфекционного мононуклеоза включены антибиотики, противовирусные препараты, а также средства симптоматического лечения – жаропонижающие, дезинтоксикационные. Также применяют интерфероны.
Осложнения
Осложнения болезни Филатова можно условно разделить на часто развивающиеся и редкие. К часто развивающимся относятся такие состояния как:
- Поражение нервной системы (как периферической, так и центральной): энцефалит (воспаление головного или спинного мозга), параличи и множество прочих неврологических патологий.
- Разрыв селезенки – жизнеугрожающее состояние, требующее оперативного лечения.
- Обструкция дыхательных путей – сужение бронхов, ведущее к появлению одышки, чувству нехватки воздуха, дефициту в организме кислорода.
- Пневмония.
- Присоединение бактериальной инфекции.
- Аутоиммунная гемолитическая анемия – снижение уровня гемоглобина из-за разрушения эритроцитов, также требующее медицинской помощи в условиях стационара.
- Тромбоцитопения – снижение уровня тромбоцитов (кровяных пластинок, отвечающих за свертываемость крови), при котором существенно возрастает риск кровотечений.
- Гранулоцитопения – снижение гранулоцитов – элементов крови, участвующих в иммунном ответе. При этом состоянии любая инфекция может стать жизнеугрожающей и требует комплексного лечения и постоянного врачебного контроля.
К редким осложнениям относятся поражения сердца, печени, почек, желудка и сосудов.
Профилактика инфекционного мононуклеоза
Принципами профилактики инфицирования вирусом Эпштейна–Барр являются соблюдение правил личной и половой гигиены, использование индивидуальных масок при контакте с лихорадящими по неясным причинам больными, обработанных должным образом маникюрных и педикюрных принадлежностей и медицинского оборудования.
Источники:
- Инфекционные болезни у детей / Под ред. Д. Марри. М.: Практика, 2006. 928 с.
- ВЭБ-инфекция (этиология, патогенез, клиника, диагностика, лечение): учебное пособие / Д.М. Собчак и соавт. – Нижний Новгород: Изд-во НижГМА, 2010. 72 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Демодекоз
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Конъюнктивит
Конъюнктивит: причины появления, классификация, симптомы, диагностика и способы лечения.
Источник
Инфекционным мононуклеозом называют инфекционное заболевание вирусной природы, которое поражает печень, селезенку и лимфоидную ткань. Наиболее склоны к данному виду инфекции дети от 3 до 10 лет, но взрослые также могут заболеть.
Инфекционный мононуклеоз в большинстве случаев протекает в легкой форме, а его симптомы напоминают ангину или простуду, поэтому не всегда удается своевременно поставить диагноз. Но наиболее сложным в плане диагностики является атипичный мононуклеоз у детей, поскольку его симптомы могут маскироваться под другие заболевания.
Опасность инфекционного мононуклеоза кроется в его осложнениях, которые при несвоевременном выявлении могут привести к летальному исходу.
Чтобы помочь вам уберечь своего ребенка от данной болезни, предлагаем рассмотреть более подробно ее первые признаки, симптомы, лечение и эффективные методы профилактики. Также мы продемонстрируем познавательные фото и видео по данной теме.
Что вызывает инфекционный мононуклеоз?
 Вирус Эпштейн-Барра 4 типа принадлежит к семейству герпесвирусов и является возбудителем инфекционного мононуклеоза.
Вирус Эпштейн-Барра 4 типа принадлежит к семейству герпесвирусов и является возбудителем инфекционного мононуклеоза.
Данный вирус содержит генетический материал, который представленный двухнитевой ДНК. Размножение вируса происходить в В-лимфоцитах человека.
Антигены возбудителя представлены капсидным, ядерным, ранним и мембранным типами. На ранних стадиях заболевания в крови ребенка можно выявить капсидные антигены, поскольку другие антигены появляются в период разгара инфекционного процесса.
На вирус Эпштейн-Барра пагубно действуют прямые солнечные лучи, нагревание и дезинфицирующие вещества.
Как передается мононуклеоз?
Источник инфекции при мононуклеозе – больной типичной или атипичной формой, а также бессимптомный носитель вируса Эпштейн-Барра 4 типа.
Для инфекционного мононуклеоза характерный воздушно-капельный путь распространения, то есть он расширяет свое присутствие при чихании, кашле, поцелуе.
Также вирус может передаваться бытовым и гематогенным путями.
Поскольку возбудитель инфекционного мононуклеоза передается в основном через слюну, то данный недуг часто называют «поцелуйной болезнью».
Чаще болеют дети, которые проживают в общежитиях, интернатах, детских домах, а также те, кто ходит в детский сад.
В чем заключается механизм развития инфекционного мононуклеоза?
Инфекция проникает в организм человека через слизистую верхних дыхательных путей (рот, нос и горло), что приводит к отеку миндалин и локальных лимфатических узлов. После этого возбудитель распространяется по всему организму.
Для инфекционного мононуклеоза характерна гиперплазия лимфоидной и соединительной тканей, а также появление в крови атипичных мононуклеаров, которые являются специфическим маркером данной болезни. Кроме того, происходит увеличение печени, селезенки и лимфатических узлов.
Вылечить инфекционный мононуклеоз можно, но даже после выздоровления вирус остается в организме ребенка и может при неблагоприятных условиях снова начать размножаться, что чревато рецидивом болезни.
Какие выделяют формы мононуклеоза у детей?
Инфекционный мононуклеоз может иметь острое и хроническое течение. Также принято выделять типичные и атипичные формы заболевания. Типичный мононуклеоз, в свою очередь, делят по степени тяжести: легкая, среднетяжелая и тяжелая.

Атипичный мононуклеоз может протекать со стертой симптоматикой, бессимптомно или только с признаками поражения внутренних органов.
Если классифицировать заболевание в зависимости от наличия осложнений, то инфекционный мононуклеоз может быть неосложненным и осложненным.
Сколько длится инкубационный период при инфекционном мононуклеозе?
Инкубационный период – это начальный этап инфекционного мононуклеоза, который в основном занимает от 1 до 4 недель при остром течении и от 1 до 2 месяцев при хроническом течении заболевания. Эта стадия необходима для размножения вируса, которое происходит в В-лимфоцитах.
Сказать точно, сколько продлится данный этап болезни у конкретного ребенка, нельзя, поскольку длительность напрямую зависит от состояния иммунитета больного.
Как проявляется инфекционный мононуклеоз у детей?
Клинические проявления инфекционного мононуклеоза зависят от его течения, поэтому рассмотрим каждую форму заболевания отдельно.
Острый мононуклеоз
У детей симптомы острого мононуклеоза появляются резко. Инкубационный период заболевания заканчивается подъемом температуры тела до высоких цифр (38-39 °С).
 При мононуклеозе у детей присутствуют следующие симптомы:
При мононуклеозе у детей присутствуют следующие симптомы:
- лимфаденопатия, в первую очередь, шейных заушных лимфоузлов;
- боли в области увеличенных лимфоузлов;
- отек слизистой горла, что выражается затрудненным дыханием;
- гиперемия горла;
- боли в горле;
- заложенность носа;
- общая слабость;
- озноб;
- нарушение аппетита;
- боли в мышцах и суставах;
- белый налет на слизистых языка, неба, миндалинах и задней стенке глотки;
- спленомегалия (увеличение селезенки);
- гепатомегалия (увеличение печени);
- мелкая, красная и густая сыпь в области лица, шеи, груди или спины;
- отек век;
- светобоязнь и другие.
Отвечая на вопрос, сколько в данном случае опасен больной для окружающих, можно сказать, что выделение вируса во внешнею среду происходит во время инкубационного периода и в первые 5 дней разгара заболевания. То есть ребенок является заразным даже тогда, когда у него еще не проявляются симптомы инфекционного мононуклеоза.
Хронический мононуклеоз
Определить достоверно причину хронизации мононуклеоза специалистам пока не удалось.
 Но можно выделить ряд факторов, которые этому способствуют:
Но можно выделить ряд факторов, которые этому способствуют:
- иммунодефицит;
- нездоровое питание;
- вредные привычки;
- малоподвижный образ жизни;
- частые психоэмоциональные потрясения;
- гормональные изменения во время полового созревания;
- умственное и физическое переутомление и другие.
Для хронического мононуклеоза у детей характерны симптомы острого течения заболевания, только их выраженность менее интенсивна.
Лихорадка при хроническом течении инфекции бывает редко, а селезенка и печень, если и гипертрофируются, то незначительно.
У детей наблюдается ухудшение общего состояния, которое выражается общей слабостью, сонливостью, быстрой утомляемостью, снижением активности и т. д. Также могут появиться нарушение стула в виде запора или поноса, тошнота, редко – рвота.
Чем опасен мононуклеоз?
В основном течение инфекционного мононуклеоза легкое и неосложненное. Но в редких случаях могут возникнуть следующие осложнения:
- бронхообструкция;
- миокардит;
- воспаление мозговых оболочек и тканей головного мозга;
- присоединение бактериальной флоры (бактериальная ангина, воспаление легких и другие);
- гепатит;
- иммунодефицит и другие.
Но самым опасным осложнением инфекционного мононуклеоза является разрыв капсулы селезенки, для которого характерны следующие симптомы:
- тошнота;
- рвота;
- головокружение;
- потеря сознания;
- выраженная общая слабость;
- сильная боль в животе.
Лечение данного осложнения заключается в экстренной госпитализации и проведении оперативного вмешательства – удаления селезенки.
Как проводится диагностика инфекционного мононуклеоза у детей?
Алгоритм диагностики инфекционного мононуклеоза у детей состоит из нескольких шагов.
Субъективные методы диагностики:
- опрос больного;
- сбор анамнеза заболевания и жизни.
Объективные методы исследования больного:
- осмотр пациента;
- пальпация лимфатических узлов и живота;
- перкуссия живота.
Дополнительные диагностические методы:
- лабораторная диагностика (общий анализ крови, биохимический анализ крови, исследование крови для определения антител к вирусу Эпштейна-Барра);
- инструментальная диагностика (ультразвуковое обследование органов брюшной полости, в том числе печени и селезенки).
При опросе больного обращают внимание на симптомы интоксикации, боли в горле и за челюстью, а также уточняют, не было ли контакта с больными инфекционным мононуклеозом детьми.
При осмотре больных мононуклеозом зачастую наблюдается увеличение заушных лимфатических узлов, а у маленьких детей хорошо видно увеличенную печень или даже селезенку. При осмотре горла определяется его зернистость, покраснение и отекшая слизистая.
При пальпации определяются увеличенные и болезненные лимфоузлы, печень и селезенка.
 В крови больного можно выявить такие показатели, как незначительный лейкоцитоз, увеличение скорости оседания эритроцитов, присутствие широкоплазменных лимфоцитов.
В крови больного можно выявить такие показатели, как незначительный лейкоцитоз, увеличение скорости оседания эритроцитов, присутствие широкоплазменных лимфоцитов.
Специфическим признаком инфекционного мононуклеоза является появление в крови атипичных мононуклеаров – гигантских клеток с большим ядром, которое состоит из множества ядрышек. Атипичные мононуклеары могут держаться в крови выздоровевшего ребенка до четырех месяцев, а иногда и дольше.
Но самый информативный анализ крови при мононуклеозе – это выявление антител к возбудителю или определение генетического материала самого вируса. Для этого проводят иммуноферментный анализ (ИФА) и полимеразную цепную реакцию (ПЦР).
Для чего нужно проведение и расшифровка ИФА и ПЦР? Расшифровка перечисленных анализов крови необходима, чтобы идентифицировать вирус и подтвердить диагноз.
Диагностикой и лечением инфекционного мононуклеоза занимается врач-инфекционист. Но также пациенты могут быть направлены на консультацию к смежным специалистам, например, врачу-отоларингологу, врачу-иммунологу и другим.
При неясности диагноза лечащий доктор рассматривает необходимость проведения теста на ВИЧ, поскольку это заболевание может вызвать рост атипичных мононуклеаров в крови.
Ультразвуковое обследование органов брюшной полости позволяет определить степень гепато- и спленомегалии.
Как лечить инфекционный мононуклеоз? Что рекомендует доктор Комаровский?
Инфекционному мононуклеозу у детей Комаровский в своей книге посвятил статью, где подробно описывает симптомы и лечение данного заболевания.
Известный телеврач, как и большинство специалистов, утверждает, что специфическое лечение мононуклеоза пока не разработано и в принципе оно и не нужно, поскольку организм в силах самостоятельно справиться с инфекцией. В данном случае большую роль играет адекватная профилактика осложнений, симптоматическое лечение, ограничение нагрузок и питание.
Лечить инфекционный мононуклеоз у детей можно в домашних условиях под руководством врача-педиатра и врача-инфекциониста. В тяжелых случаях больного госпитализируют в инфекционное отделение или больницу.
Показаниями к стационарному лечению является:
- температура выше 39,5°С;
- выраженный отек верхних дыхательных путей;
- сильная интоксикация;
- появление осложнений.

В лечении инфекционного мононуклеоза Комаровский рекомендует придерживаться следующих принципов:
- постельный режим;
- диета;
- жаропонижающая терапия при температуре тела выше 38,5 градусов, а также, если ребенок плохо переносит лихорадку. В таких случаях назначают Нурофен, Эффералган, Ибупрофен и другие;
- при выраженном воспалительном процессе в горле применяют местные антисептики – Септефрил, Лисобакт, Оросепт, Люголь, а также препараты местной иммунотерапии, такие как Иммудон, ИРС-19 и другие;
- витаминотерапия комплексными витаминными препаратами, которые обязательно содержат витамины группы В, а также аскорбиновую кислоту;
- при нарушении работы печени применяют желчегонные средства и гепатопротекторы;
- иммунотерапия, которая заключается в назначении интерферонов или их индукторов, а именно: Виферон, Циклоферон, Имудон, человеческий интерферон, Анаферон и другие;
- противовирусная терапия: Ацикловир, Видабарин, Фоскарнет и другие. Ацикловир при мононуклеозе назначают в дозе 5 мг/кг веса каждые 8 часов, Видабарин – по 8-15 мг/кг/сут, Фоскарнет – 60 мг/кг каждые 8 часов;
- антибиотики при мононуклеозе ребёнку могут быть назначены только при присоединении вторичной бактериальной флоры (стрептококковая ангина, пневмония, менингит и т. т.). Запрещается при мононуклеозе применять антибиотики пенициллинового ряда, поскольку они у многих детей вызывают аллергию. Также ребенку обязательно назначаются пробиотики, такие как Линекс, Бифи-форм, Аципол, Бифидумбактерин и другие;
- гормонотерапия показана детям с выраженной интоксикацией. Для этого применяют Преднизолон.
Период реконвалисценции при инфекционном мононуклеозе занимает от двух недель до нескольких месяцев, его длительность зависит от тяжести заболевания и от того, были ли последствия.
Состояние больного улучшается буквально через неделю после нормализации температуры тела.
Во время лечения и 1,5 месяца после выздоровления ребенок освобождается от каких-либо физических нагрузок, чтобы не допустить развития такого последствия, как разрыв капсулы селезенки.
Во время периода реконвалисценции рекомендуется полноценное и сбалансированное питание, о котором дальше мы расскажем более подробно.
Если держится температура при мононуклеозе, то это может свидетельствовать о присоединении вторичной бактериальной флоры, поскольку в период выздоровления она не должна превышать 37,0°С.
Посещать садик после мононуклеоза можно тогда, когда в крови нормализуются показатели, то есть пропадут атипические мононуклеары.
Какой нужно придерживаться диеты после мононуклеоза у детей?
Как во время лечения инфекционного мононуклеоза, так и после выздоровления больным следует придерживаться диеты, особенно если была поражена печень.
 Питание должно быть сбалансированным и легкоусвояемым, чтобы не перегружать печень. При гепатомегалии назначают стол № 5 по Певзнеру, который предполагает ограничение жиров животного происхождения, исключение острых приправ, пряностей, маринадов, сладостей и шоколада.
Питание должно быть сбалансированным и легкоусвояемым, чтобы не перегружать печень. При гепатомегалии назначают стол № 5 по Певзнеру, который предполагает ограничение жиров животного происхождения, исключение острых приправ, пряностей, маринадов, сладостей и шоколада.
Меню больного должно состоять из жидких супов, полужидких каш, нежирных сортов мяса, птицы и рыбы. При приготовлении пищи рекомендуется использовать щадящие методы термической обработки, например, отваривание, запекание или на пару.
Диету после инфекционного мононуклеоза нужно соблюдать от 3 до 6 месяцев, в зависимости от тяжести заболевания. После этого периода меню можно расширить и разнообразить.
Помогают восстановить клетки печени лекарственные травы, такие как ромашка, расторопша, кукурузные рыльца, лимонник и другие, которые употребляются в виде чая.
Также важно при инфекционном мононуклеозе соблюдать достаточный питьевой режим соответственно возрасту.
Какие существуют методы профилактики инфекционного мононуклеоза у детей?
Специфическая профилактика инфекционного мононуклеоза не разработана. Предотвратить развитие заболевания можно путем укрепления иммунитета с помощью следующих методов:
- активный и здоровый образ жизни;
- соблюдение ребенком рационального режима дня;
- исключение умственной и физической перегрузок;
- дозированные спортивные нагрузки;
- достаточное время пребывание на свежем воздухе;
- здоровое и сбалансированное питание.
Несмотря на то что от инфекционного мононуклеоза не умирают, не стоит относиться к нему несерьезно. Само по себе заболевание не смертельное, но может вызвать опасные для жизни последствия – менингит, воспаление легких, бронхообструкцию, разрыв селезенки и т. д.
Поэтому при первых признаках инфекционного мононуклеоза у вашего ребенка настоятельно рекомендуем обратиться к врачу-педиатру в ближайшую поликлинику или сразу к врачу-инфекционисту и ни в коем случае не заниматься самолечением.
Источник