Диарея при жировом гепатозе


Жировой гепатоз – это патологический процесс, заключающийся в отложении жировых капель в клетках и межклеточном пространстве печени. Является первым этапом неалкогольной жировой болезни печени (НЖБП).
Частота возникновения жирового гепатоза в составе НЖБП колеблется от 10 до 40% с тенденцией к неуклонному росту среди населения среднего возраста. Патология может встретиться у любого человека, но чаще всего к ней склонны женщины в возрасте от 40 лет с признаками нарушения обмена веществ. По статистическим данным, максимальному риску возникновения жировой дистрофии подвержены лица, страдающие сахарным диабетом 2 типа и ожирением.
Классификация
 Жировой гепатоз является одним из видов патологических изменений ткани печени при НЖБП и входит в ее классификацию как первый этап заболевания:
Жировой гепатоз является одним из видов патологических изменений ткани печени при НЖБП и входит в ее классификацию как первый этап заболевания:
- Жировой стеатоз печени.
- Неалкогольный стеатогепатит.
- Неалкогольный стеатогепатит с фиброзом.
- Фиброз печени.
Этиология
Главная причина стеатоза печени кроется в нарушении жирового обмена (наблюдается повышение содержания жиров и последующее их накопление). Этиологические факторы, служащие «пусковым крючком», подразделяются на следующие:
- первичные (сахарный диабет 2 типа, ожирение, гиперлипидемия (повышенный уровень липидов в крови));
- вторичные (неправильное питание, прием некоторых лекарственных препаратов, хронические заболевания желудочно-кишечного тракта, резкое снижение массы тела, болезнь Коновалова-Вильсона, некоторые синдромы с побочным поражением ткани печени).
Механизм развития заболевания
Накопление жировых капель в клетках печени может происходить тремя путями:
-
 Избыточное поступление свободных жирных кислот в печень. Клетки органа не справляются большим объемом жира и он начинает откладываться внутри них, либо в межклеточном пространстве.
Избыточное поступление свободных жирных кислот в печень. Клетки органа не справляются большим объемом жира и он начинает откладываться внутри них, либо в межклеточном пространстве. - Снижение выработки веществ, необходимых для выведения жиров из печени.
- Повышенная выработка жирных кислот непосредственно клетками печени.
В дальнейшем это приводит к формированию гепатоза. Ткань печени, страдающая от накопления жировых капель, воспаляется – формируется стеатогепатит. Если этот процесс активно продолжается, то пораженные участки органа начинают заменяться соединительной тканью (развивается фиброз).
Симптомы жирового гепатоза
Это заболевание не имеет специфических клинических проявлений. Очень часто его обнаруживают только при проведении инструментальных методов диагностики. Больные могут не догадываться о наличии патологии и первоначально обратиться к врачу по поводу иного заболевания.
На ранних этапах жировая дистрофия протекает незаметно, не вызывая никаких жалоб. При жировом гепатозе могут наблюдаться следующие симптомы:
- Признаки желудочно-кишечной диспепсии. Речь идет о тошноте, отрыжке, изжоге, чувстве тяжести после приема еды. Возможно появление вздутия живота, склонность к диарее или, наоборот, запорам.
-
 Чувство дискомфорта в правом подреберье. Тупые, ноющие боли в области печени часто возникают после употребления жирной и острой пищи.
Чувство дискомфорта в правом подреберье. Тупые, ноющие боли в области печени часто возникают после употребления жирной и острой пищи. - Гепатомегалия (увеличение размеров печени) без изменений со стороны селезенки. Закругленный край органа может немного выступать из-под реберной дуги. Поверхность печени обычно гладкая, мягко-эластической консистенции (в отличие от цирроза). Как правило, пальпация не вызывает болевых ощущений.
- Слабость, повышенная утомляемость. При жировой дистрофии печени возникает нечасто, в большей степени свидетельствует о переходе гепатоза в стеатогепатит.
- Внешние признаки, косвенно указывающие на нарушение липидного и углеводного обмена. Страдающие жировым гепатозом – это, как правило, люди с ожирением. На кожном покрове могут обнаруживаться ксантомы (участки накопления липидов в виде небольших желтых пятен).
Методы диагностики
Установить диагноз «жировой гепатоз» помогают следующие исследования:
- лабораторные анализы (признаки нарушения жирового обмена – повышенный уровень холестерина, триглицеридов, изменение соотношения липопротеидов высокой и низкой плотности; реже – небольшое повышение активности сывороточных трансаминаз, щелочной фосфатазы);
- УЗИ органов брюшной полости (наблюдается увеличение эхогенности всей паренхимы печени, снижение четкости отображения сосудистого рисунка);
-
 компьютерная томография (диффузное уменьшение рентгенплотности органа за счет отложения жировых капель в ткани);
компьютерная томография (диффузное уменьшение рентгенплотности органа за счет отложения жировых капель в ткани); - пункционная биопсия (используется редко, только в случае крайней необходимости).
Принципы лечения
Жировой гепатоз – это обратимый этап неалкогольной жировой болезни печени, который можно успешно лечить консервативным путем.
Немедикаментозная терапия
Принципы:
- Лечение основного заболевания, послужившего пусковым фактором. Коррекции подвергается уровень глюкозы крови. Обязательно требуется снижение массы тела, если она повышена.
- Из рациона исключается жирная еда. Рекомендуется прием пищи, богатой белком.
- Умеренное увеличение физической активности. Полезна лечебная физкультура, пешие прогулки на свежем воздухе.
Медикаментозная терапия
Назначение лекарственных средств и выбор дозировки определяется строго индивидуально. Для лечения жирового гепатоза применяют:
-
 препараты, снижающие уровень холестерина;
препараты, снижающие уровень холестерина; - стимуляторы утилизации свободных жирных кислот;
- гепатопротекторы;
- антиоксиданты.
Профилактика
Риск появления жировой дистрофии печени заметно снизится при соблюдении следующих мер:
- Своевременное лечение основного заболевания.
- Регулярный контроль уровня холестерина и глюкозы в крови.
- Поддержка нормальных показателей массы тела.
- Правильное питание.
- Активный образ жизни (избегание гиподинамии).
Жировой гепатоз – это обратимая патология, которая хорошо поддается терапии, если ее своевременно выявить. Однако лучше предупредить заболевание еще до его возникновения, чем тратить время и средства на лечение. При наличии признаков жировой дистрофии печени необходимо обратиться к врачу. Он поможет уточнить диагноз и грамотно подберет терапию.
GuberniaTV, передача «Школа здоровья» на тему «Жировой гепатоз: кому грозит ожирение печени»:
Источник
Описание
Жировой гепатоз – это заболевание, которое характеризуется жировым перерождением печени вследствие нарушения обменных процессов.
Выделяют алкогольный гепатоз, возникающие из-за систематического злоупотребления алкоголем, и неалкогольную жировую болезнь печени, развитие которой связано с иными причинами. Несмотря на различие двух форм заболевания по своему этиологическому фактору, механизм развития патологического процесса одинаковый в обоих случаях. Он заключается в накоплении в гепатоцитах (клетках печени) капель жира. Это приводит к снижению функций печени.
Встречается заболевание как среди мужчин, так и среди женщин, однако чаще жировым гепатозом страдают женщины. Как правило, развитие болезни приходится на период 40 – 60 лет. Считается, что общая распространенность заболевания среди населения составляет приблизительно 30%, но стоит отметить, что среди людей, страдающих ожирением, этот показатель достигает 90%. Этот факт позволяет сделать вывод, что успех лечения зависит не только от лекарственных средств, но также от изменения режима дня и питания, что необходимо для достижения должной массы тела. Стоит отметить, что любое употребление спиртных напитков приводит к поражению печени. В данном случае важно обратить внимание, что у людей, злоупотребляющих алкоголем, значительно повышается риск развития цирроза печени.
Предрасполагающими факторами к развитию жирового гепатоза являются:
- злоупотребление алкоголем;
- ожирение;
- нарушение обмена веществ при сахарном диабете;
- некоторые лекарственные средства (например, обезболивающие препарата);
- нарушение питания (использование жестких диет с элементами голодания);
- нарушение баланса кишечной микрофлоры (больше характерно для причины прогрессирования заболевания);
- генетическая предрасположенность.
Жировой гепатоз без должного лечения постепенно прогрессирует и приводит к развитию цирроза печени. Это достаточно тяжелое осложнение, требующее во многих случаях трансплантацию. Также было доказано, что сопутствующее наличие жирового гепатоза осложняет течение сахарного диабета и увеличивает риск осложнений со стороны сердечно-сосудистой системы.
Симптомы
Фото: npktermo.ru
Зачастую долгое время заболевание никак себя не проявляет, выявляется случайно после исследований, назначенных по причине других состояний. Изредка в клинике заболевания могут присутствовать диспептические явления в виде изжоги, а также тяжесть и дискомфорт в правом подреберье. С прогрессированием заболевания возникает цирроз печени, который по своим симптомам достаточно многообразен. Пациенты в таком случае предъявляют жалобы на повышенную утомляемость, похудание, снижение аппетита, сонливость, сопровождающую в течение всего дня и не проходящую после ночного отдыха, вздутие живота, отечность голеней, зуд различной степени интенсивности. Со временем человек начинает замечать, что его склеры приобретают желтушный оттенок, кал становится бесцветный, на коже появляются сосудистые телеангиоэктазии («звездочки», «паучки»). Кроме того, возможны различные кровотечения (носовые, желудочно-кишечные, маточные, геморроидальные), а также кровоточивость десен, подкожные кровоизлияния.
Диагностика
Фото: sursadesanatate.ro
Так как жировой гепатоз зачастую протекает бессимптомно, необходимо с особым вниманием относиться людям с ожирением, у которых обязательно будет присутствовать повышение содержания липидов в биохимическом анализе крови, а также людям, систематически употребляющим спиртные напитки. Также не стоит забывать о возможности развития такого заболевания людям с сахарным диабетом или с таким явлением, как нарушение толерантности к глюкозе. В этих случаях для подтверждения диагноза врач назначает УЗИ печени. Данное исследование поможет в уточнении степени прогрессирования заболевания.
Также врач осматривает кожные покровы для выявления расчесов, которые возникают вследствие зуда. Кроме того, на теле могут появляться сосудистые телеангиоэктазии, преимущественно локализованные в области живота. Осматриваются склеры и слизистая полости рта. При развитии желтухи в первую очередь изменяет окрас слизистая ротовой полости, затем уже желтеют склеры. Уточняется цвет кала, наличие отечности голеней, а также выясняется, были ли эпизоды кровотечений. Чаще всего пациенты отмечают повышенную кровоточивость десен, такие явления, как желудочно-кишечные, маточные, геморроидальные кровотечения встречаются крайне редко. Данные перечисленные проявления свидетельствуют о развитии тяжелейшего осложнения жирового гепатоза – цирроза печени.
Лечение
Фото: keckmedicine.org
Лечение жирового гепатоза начинается с изменения образа жизни. Большое внимание следует уделить физической активности и своему рациону питания. В качестве физической нагрузки подойдут занятия в бассейне или аэробные упражнения. Эти варианты наиболее щадящие, поэтому трудности в выполнении не должны возникать у пациентов разных возрастов и разной физической подготовки. Регулярные занятия спортом способствуют уменьшению уровня стеатоза печени, а также повышают чувствительность тканей к действию инсулина.
Диета при лечении жирового гепатоза подбирается строго индивидуально. Однако существуют некоторые общие рекомендации. Прежде всего, следует нормализовать массу тела. Но необходимо помнить, что быстрое снижение веса неблагоприятно воздействует на состояние организма, поэтому рекомендуется в неделю снижать массу тела не более, чем на 700 – 800 гр.. Прием пищи должен быть частым и небольшими порциями. Следует уменьшить содержание в своем рационе таких продуктов, как жирные сорта мяса, острые и пряные продукты, мучные изделия. Важно абсолютно исключить употребление алкоголя.
Из медикаментозного лечения назначаются гепатопротекторы. Действие данной группы препаратов направлено на защиту клеток печени (гепатоцитов) от повреждения. Таким образом, сохраняются функции и структура печени.
Для снижения уровня холестерина назначаются гиполипидемические средства. К данной группе относятся статины, фибраты, никотиновая кислота, секвестранты желчных кислот, однако чаще встречается использование статинов.
Так как на фоне жирового гепатоза развивается инсулинорезистентность, то есть ткани перестают быть чувствительными к действию инсулина, как следствие наблюдается повышение уровня глюкозы в крови, назначаются препараты, снижающие сахар в крови.
Важно помнить, что прием медикаментов без нормализации массы тела и углеводного обмена не окажет должного эффекта в лечении жирового гепатоза, поэтому необходимо не только соблюдать все правила по приему лекарственных средств, но также не забывать о самостоятельной заботе о своем здоровье.
Лекарства
Фото: farmaciavieitez.com
Самыми распространенными лекарственными средствами в лечении жирового гепатоза являются гепатопротекторы. Эта группа препаратов, которые стимулируют клетки печени, восстанавливают ее структуру и способствуют нормализации основных функций печени. К данной группе относятся:
- гепатопротекторы природного происхождения (Гепабене, Силимар, Карсил, Гепатофальк);
- эссенциальные фосфолипиды (Эссенциале Форте Н);
- аминокислоты;
- витамины (А, Е, С).
Считается, что гепатопротекторы природного происхождения являются самыми лучшими. Эти препараты созданы на основе расторопши, которая содержит силимарин. В свою очередь силимарин оказывает сильное антиоксидантное действие и способствует росту новых клеток печени.
Эссенциальные фосфолипиды проникают в липидный слой поврежденных гепатоцитов, тем самым улучшают структуру клеток. Кроме того, данные препараты увеличивают ферментативную активность печени, улучшают качество желчи. Возможно применение среди беременных женщин и кормящих грудью.
Аминокислоты зарегистрированы не во всех странах, во многих считаются БАДами. Несмотря на это, их применение способствует регенерации печени.
Витамины укрепляют стенку гепатоцита, а урсодезоксихолевая кислота обладает желчегонным действием, поэтому, помимо лечения заболеваний печени, используется в лечении заболеваний желчевыводящих путей.
Для снижения уровня холестерина предпочтение отдается статинам (аторвастатину, симвастатину, розувастатину, ловастатину). Данные препараты никак не воздействуют на холестерин непосредственно, они взаимодействуют с печенью, угнетая секрецию фермента, который участвует в производстве холестерина. Самым распространенным побочным эффектом является повышение печеночных ферментов. В случае, когда это произошло, производится отмена препарата, поэтому важно периодически сдавать биохимический анализ крови для контроля.
Для коррекции уровня глюкозы в крови используются гипогликемические средства. Наиболее часто используется метформин, который способен не только снижать концентрацию глюкозы в крови, но также нормализует липидный состав плазмы крови, то есть уменьшает содержание холестерина, триглицеридов и ЛПНП, стабилизирует или уменьшает массу тела. Препарат достаточно хорошо переносится пациентами разных возрастов. Из возможных побочных эффектов выделяют диарею, которая обычно проходит в течение 2х дней, реже затягивается до недели. Также возможно появление металлического привкуса во рту, метеоризма, тошноты. Если побочные эффекты длительно присутствуют и не проходят самостоятельно, производится замена препарата на представителя другой группы.
Народные средства
Фото: boleznius.ru
Многие растения благоприятно воздействуют на клетки печени за счет своих антиоксидантных свойств. Например, использование чеснока при приготовлении различных блюд способствует улучшению функционального состояния печени. Этот эффект достигается благодаря содержанию в чесноке витаминов С и В6, а также одного из самого мощнейшего антиоксиданта – селена. Кроме того, чеснок способен понижать уровень холестерина, что является немаловажным фактом при данном заболевании.
Многие из нас ежедневно не обходятся без чая. Те люди, которые предпочитают зеленый чай, сами того не зная, каждый день защищают свою печень от воздействия токсических веществ. Также этот уникальный напиток чрезвычайно богат антиоксидантами.
С наступлением лета в рационе любого человека появляется значительное количество фруктов и овощей. Каждый фрукт и овощ по-своему полезен и богат витаминами и минералами, но в отношении печени особенно полезны свекла и капуста. Эти продукты достаточно легко вписываются в рацион каждого человека, так как существует масса рецептов с использованием этих овощей. Употребление свеклы не только стимулирует работу печени, но также оказывает благоприятное воздействие на организм в целом. Капуста, в свою очередь, благодаря большому содержанию хлорофилла, помогает печени в нейтрализации токсинов. Из фруктов рекомендуется отдавать предпочтение цитрусовым, например, апельсинам, грейпфруту, лайму, лимону, так как они богаты витамином С, который является одним из антиоксидантов.
Считается, что настой из ягод шиповника помогает вывести лишние жиры из организма. Для приготовления этого рецепта понадобится 50 гр. ягод, которые заливаются 0.5 л кипятка и настаиваются. По истечению 12 часов настой готов к употреблению. Рекомендуется принимать трижды в день по 200 мл.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Ваши отзывы и комментарии о лечении
Источник
Гепатоз представляет собой токсико-аллергический ответ ткани печени на различные повреждающие факторы. Как результат этого ответа возникают дегенеративные изменения в печеночных клетках (в отличие от воспалительного процесса при гепатите). Характерно появление таких симптомов, как общее недомогание, дискомфорт в правом подреберье, снижение аппетита и диспепсия. Наиболее эффективно лечение при раннем выявлении заболевания. Если не обращаться за медицинской помощью, то гепатоз может привести к циррозу печени или гепатиту.
Классификация
Гепатоз может протекать остро или хронически. К острой форме относится холестатический гепатоз беременных. Обычно он развивается в третьем триместре беременности и является относительно редким вариантом заболевания.
Гораздо чаще диагностируют хронический гепатоз. Эксперты выделяют следующие его типы:
- жировой;
- пигментный.
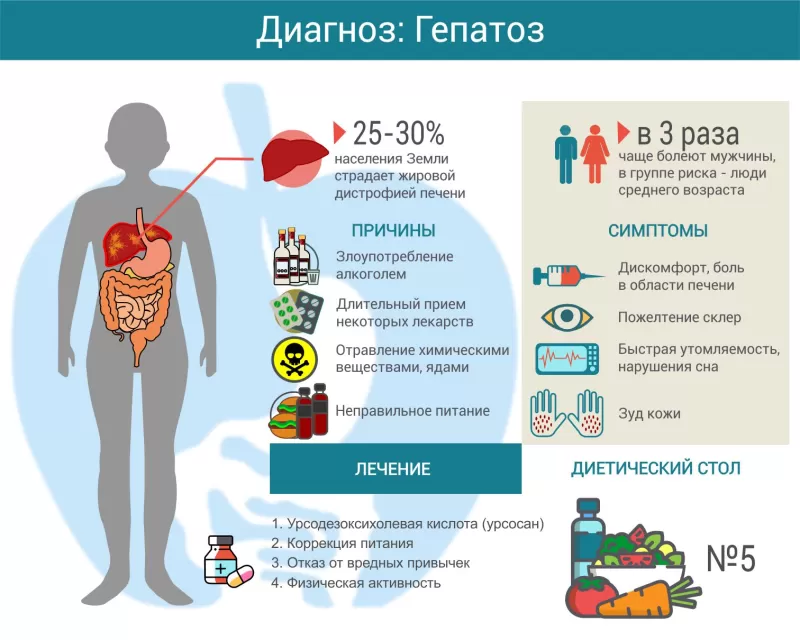
Наиболее распространен стеатогепатоз – жировая дистрофия печени. По статистике он диагностируется у 25-30 % населения. Большая часть таких больных – это люди среднего и пожилого возраста. У мужчин встречается в 2,7 раза чаще, чем у женщин.
Пигментные гепатозы относятся к редким патологиям. Это генетически обусловленные заболевания, связанные с нарушением обмена билирубина: синдром Жильбера, болезнь Криглера-Найяра и др.
Причины
Наиболее частые причины гепатоза следующие:
- неправильное питание (большое количество жирной пищи, синтетических добавок);
- длительный прием определенных лекарств (антидепрессанты, нейролептики, некоторые антибиотики, антидиабетические препараты, гормональные средства);
- злоупотребление алкоголем;
- обменные нарушения (сахарный диабет, заболевания щитовидной железы);
- беременность (острый гепатоз беременных).
Механизм развития дистрофических изменений в печени зависит от этиологии. Так, например, при стеатогепатозе в печеночных клетках происходит избыточное отложение триглицеридов (производных холестерина). Из-за нарушения антиоксидантных систем повреждаются клеточные структуры, в частности, митохондрии. Данные изменения становятся причиной воспалительных реакций и нарушения функций гепатоцитов.
Симптомы
Гепатоз может иметь различную выраженность симптомов, что зависит от его причины, характера течения и стадии. В частности, жировая дистрофия печени протекает в виде трех последовательных фаз:

Дискомфорт в правом подреберье – один их признаков гепатоза
Фото: shutterstock.com
- стеатогепатоз;
- стеатогепатит;
- цирроз печени.
На начальной стадии заболевания симптомы выражены незначительно и носят неспецифический характер:
- быстрая утомляемость;
- нарушение сна;
- дискомфорт в правом подреберье;
- небольшое увеличение печени;
- ожирение;
- зуд кожи;
- артериальная гипертензия и др.
У некоторых пациентов нет совершенно никаких симптомов, признаки дистрофических изменений выявляют случайно во время УЗИ. Нередко стеатогепатоз сочетается с патологией желчного пузыря, особенно с желчнокаменной болезнью. В этом случае ведущие жалобы – это болевые приступы в проекции печени, диспепсические явления (тошнота, рвота, отрыжка, вздутие живота). Иногда гепатозу сопутствуют другие патологии желудочно-кишечного тракта: язвы или эрозии слизистой, колит, панкреатит и др.
По мере прогрессирования заболевания на стадии стеатогепатита и цирроза присоединяются симптомы печеночной недостаточности и портальной гипертензии:
- пожелтение кожи и склер;
- отеки;
- увеличение живота и асцит;
- повышенная кровоточивость (геморрагический синдром);
- снижение памяти и внимания.
Диагностика
Лечением и диагностикой гепатоза занимается терапевт или гастроэнтеролог. После общего осмотра и анализа жалоб врач назначит дополнительные исследования:
- общий и биохимический анализ крови (трансаминазы, щелочная фосфатаза, ГГТ и др.);
- ультразвуковое исследование (УЗИ) печени и органов брюшной полости.
По показаниям для уточнения диагноза проводят другие обследования:
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- радионуклидную гепатографию;
- биопсию печени.
Чтобы исключить другие заболевания печени (вируснsq или аутоиммуннsq гепатит, гемохроматоз и др.), нужны специальные биохимические исследования. Например, врач может назначить исследование крови на HBs-AG, церрулоплазмин, уровень железа и пр.
Лечение
Современный подход к терапии гепатоза предусматривает, прежде всего, устранение этиологических факторов. Больному нужно отказаться от употребления алкоголя, бесконтрольного приема лекарственных препаратов. Если пациенту нужен постоянный прием медикаментов, то пересматривают их дозировки или меняют на другие, не оказывающие вредного воздействия на печень.
Потребуется правильно составить рацион с учетом потребностей больного. Положительный эффект оказывают физические нагрузки.
Диета
Важное (едва ли не главное) место в лечение гепатоза занимает специальная диета. Рацион должен быть составлен с учетом следующих принципов:

- 1 г белка на 1 кг массы тела;
- большое количество водорастворимых витаминов (аскорбиновая кислота, В1, В6, В12, фолиевая кислота и др.);
- максимальное снижение количества животных жиров, быстроусвояемых углеводов, раздражающих слизистую ЖКТ блюд.
В таблице приведены разрешенные и запрещенные продукты:
Более развёрнутый список продуктов, а также рецепты на каждый день представлены в бесплатном мобильном приложении Стол №5. Доступно на iPhone и Android.
Питание должно быть дробным: небольшими порциями и с промежутком в 2-3 часа. Готовить блюда нужно на пару или отваривать. Разрешается запекать без жира в духовке. Пища должна быть обязательно теплой. Холодные блюда (кефир из холодильника, мороженое) усиливают спазм сфинктеров желчевыводящих путей и могут спровоцировать боль.
Медикаментозное лечение
Для скорейшего восстановления печени рекомендованы урсодезоксихолевая кислота (удхк) и антиоксиданты. Для лечения сопутствующих заболеваний желудочно-кишечного тракта назначают препараты: гастропротекторы (Ребагит) при наличии язв или эрозий желудка и двенадцатиперстной кишки, ферменты (Мезим, Панкреатин), пробиотики, лекарства, снижающие кислотность в желудке (Омепразол, Нольпаза) и др.
Прогноз и профилактика
Наиболее благоприятный прогноз при раннем начале лечения. В этом случае коррекция образа жизни, назначение гепатопротекторов и антиоксидантов приводят к восстановлению функции печени.
К неблагоприятным прогностическим показателям относятся:
- существенные изменения показателей функциональных проб печени (трансаминазы, щелочная фосфатаза);
- участки фиброза в печеночной ткани;
- признаки холестаза;
- портальная гипертензия.
При запущенной форме гепатоза требуются длительное лечение и регулярные посещения врача. Контроль биохимических показателей печени повторяют каждые три месяца, раз в полгода делают УЗИ.
Профилактика гепатоза – это ограничение потребления алкоголя, сбалансированное питание и здоровый образ жизни. Любые лекарственные средства нужно принимать по назначению врача и под его контролем. Только в этом случае удастся избежать заболеваний ЖКТ и сохранить здоровую печень.
Источник