Диатез на фоне дисбактериоза
Родители читают книги, педиатры советуют, как вводить прикормы, дефицита детского
питания не заметно. Детям всячески разнообразят диету и … у ребенка “вылезает”
диатез.
Из всех высыпаний на коже, неинфекционной природы (то есть не ветряной оспы,
кори и др.), только 15 процентов являются истинно аллергическими. Остальные
85 % высыпаний у детей мы назовем диатезом. Диатез может вызываться разными
причинами, но у большинства детей диатез возникает следующим образом.
Обычно грудным детям начинают вводить прикормы по 1/4 чайной ложке, по капельке,
по несколько грамм, между едой или докармливая, после грудного молока. И даже
если не совершается грубых ошибок, когда ребенку дают сразу большой объем новой
пищи или вводят продукт не по возрасту (введение детского кефира в месяц, когда
на упаковке написано – с 6 месяцев), ребенок покрывается диатезом. Не говоря
о “фильмах ужасов”, когда детям до 6 месяцев дают котлетку, колбаску
и супчик.
Никто не виноват – родители следовали советам из приличных книг, педиатры –
инструкциям и учебникам, а ребенок в диатезе. Это аллергия? Скорее всего – нет.
Книги, учебники и инструкции писались давно, с тех пор из-за экологии, образа
жизни человека, новорожденные дети стали немножко другими.
Теперь вводить новые продукты детям до года надо гораздо осторожнее, чем это
делали бабушки или вы старшим детям.
Более осторожное введение прикорма нисколько не повредит Вашему ребенку, никакого
недостатка в продуктах, витаминах и т.п. он (она) испытывать не будет. Зато,
если Вы осторожно будете вводить новую пищу, то сведете к минимуму риск развития
диатеза у Вашего ребенка, а впоследствии возможно избежите и аллергий, и экзем,
и других болезней, вплоть до бронхиальной астмы.
Диатез на введение прикорма возникает тогда, когда организм ребенка, его ферментативные
системы не готовы переварить новый продукт. “Не зная”, как переварить
яблоко, кашу, Малютку или кефир, поджелудочная железа “напрягается”,
пытаясь выработать необходимые ферменты в нужном количестве. “Перенапряжение”
поджелудочной железы приводит к небольшому “воспалению” (на УЗИ она
у таких детей обычно увеличена). Иммунная система ребенка должна реагировать
на любое воспаление и излечить его, но у ребенка все системы еще недозрелые,
несформированные и неадекватная реакция иммунной системы “вылезает”
на кожу в виде диатеза.
Как же уберечься от диатеза?
Потребности ребенка.
Для нормального развития (прибавки в весе, росте, прорезывании зубов и т.д.)
ребенку до 6 месяцев достаточно только материнского молока (если рацион питания
мамы полноценный). От 6 месяцев до 1 года для нормального развития достаточно
кормить ребенка только адаптированной молочной смесью (Пилти, Бона, Тутели,
Нан, Ням-ням и др.), в ней содержатся все необходимые белки, жиры, углеводы,
микроэлементы и витамины. Остальная пища (соки, фруктовые и овощные пюре, мясо,
творог, кефир, малютка, каши) нужна только для тренировки ферментативных систем
кишечника (поджелудочной железы, печени и т.д.) и моторики желудочно – кишечного
тракта. Такая тренировка нужна для того, чтобы постепенно, после года перевести
ребенка на “взрослый” стол. Поэтому торопиться с введением соков,
малютки, пюре, каш и пр. не нужно. Генетически ребенок, родившись, умеет переваривать
и утилизировать только материнское молоко и остальные продукты для него почти
“ядовиты”. Поэтому вводить “этот яд” надо предельно осторожно,
оставляя организму ребенка время адаптироваться, привыкнуть к новой пище. Можно
выделить три основных правила осторожного введения прикормов.
Не более одного нового продукта в 1-2 недели.
Если ребенок негативно отреагировал на новый продукт, Вы будете точно знать
на какой, кроме этого нагрузка на организм “одним продуктом” меньше,
чем несколькими, и ребенку легче адаптироваться. Негативная реакция на введение
новой пищи может выражаться в диатезе, запорах, поносах, других изменениях стула
(запах, слизь, зелень) и др. В этих случаях надо отменить вводимый продукт,
недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм,
вызвавший негативную реакцию ребенка можно попробовать дать снова месяца через
два, когда организм уже чему-то научится на других прикормах. Следует помнить,
что негативная реакция может быть и не на новый прикорм, а на другие “жизненные
факторы”, но и с ними ребенку лучше справляться без дополнительной нагрузки
в виде новой пищи. Если же ребенок “плюется” новым продуктом, то его
следует отменить, потому, что ребенку не вкусно. Подрастет, вкусы изменятся
и станет есть все или почти все. Постарайтесь не оценивать вкус детского питания
– то, что вкусно новорожденному, Вам может казаться большой гадостью. Это нормально,
так как вкус детей до года очень сильно отличается от вкуса взрослых.
Новую еду давать в конце кормления, по возможности смешивая со “старой”
(знакомой ребенку) пищей.
Новый прикорм следует давать ребенку в конце кормления, по возможности смешивая
со “старой” (знакомой ребенку) пищей. По аналогии с физической тренировкой:
сначала мышцы “разогревают”, а потом дают нагрузку. Ферментативным
системам, кишечнику тоже надо “разогреться”, начать активно работать,
переваривая “знакомую пищу”. Вводя прикорм в конце кормления, Вы “не
застанете врасплох” организм ребенка и не навредите ему. Побочным положительным
эффектом такого введения новой пищи будет более легкое привыкание ребенка к
новым вкусовым ощущениям, а значит ребенок не будет плеваться в Вас новой едой.
Чем меньше первоначальная доза, чем медленнее она увеличивается, тем меньше
вероятность возникновения диатеза.
Это правило можно так же проиллюстрировать “физкультурным” примером.
Для того, чтобы не “сорвать мышцы”, а эффективно “накачивать”,
надо постепенно увеличивать нагрузку. В отношении введения прикормов это произойдет
следующим образом. Если материнского молока хватает и ребенок не голоден, после
кормления грудью, надо вводить прикормы, как написано ниже, если же грудного
молока нет или мало, или неожиданно кончается, то введение прикормов так, как
написано ниже надо начать раньше, как только начались проблемы, обязательно
постоянно советуясь с врачом. Итак, если всего хватает, то до 4 месяцев желательно
кормить ребенка только грудным молоком. С четырех до шести месяцев надо ввести
адаптированную молочную смесь (Бону, Пилти, Тутели и т.д., но не Малютку с молочной
кухни, она не адаптирована и не заменит молоко). Вводить заменители грудного
молока нужно для того, чтобы ребенок не испытывал нехватки витаминов, микроэлементов
и других компонентов материнского молока, количество которых в грудном молоке
после 6 месяцев быстро уменьшается, хотя по другим параметрам мамино молоко
остается полезным и прекращать кормить им ребенка не стоит. Смеси вводятся осторожно,
постепенно, “никуда не торопясь”. После того, как ребенок отпустил
грудь, наевшись маминого молока, ему надо из пипетки капнуть в рот буквально
одну каплю смеси. День за днем, не спеша, надо по капельке увеличивать дозировку
– сегодня одну каплю, завтра две, послезавтра три и т.д. Остальные продукты
надо вводить так же постепенно, начиная с минимально возможных дозировок и медленно-медленно
их увеличивая.
Эти правила выглядят излишне жесткими, однако если Вы начнете кормить ребенка
по этим правилам, то введя десяток продуктов, Вы начнете “следующий”
десяток вводить быстрее, начиная с 1/8 чайной ложки, ежедневно увеличивая дозу,
возможно уже в геометрической прогрессии.
Желательно, начиная вводить соки, пюре, каши и т. д., пользоваться готовыми
продуктами из магазинов “Детское питание”, так как они лучше переработаны
и стерилизованы, подобраны под возраст, чем Вы сможете сделать дома самостоятельно.
Покупное детское питание никаких “вредных для ребенка консервантов”
не содержит. Помня о желании любой фирмы продавать больше, вводите очередную
баночку не с того возраста, который указан на ней, а “опаздывая”,
вводите на пару месяцев позже. Не покупайте питание фирм, название которых видите
впервые, не покупайте питание не в магазинах, старайтесь покупать питание, сделанное
в развитых странах, а не в бывшем соцлагере.
Мамино молоко
Материнское или, при его отсутствии, донорское молоко желательно 1 раз в 3
– 4 месяца проверять на стерильность (микробиологическую чистоту с определением
чувствительности микробов к антибиотикам и бактериофагам), чтобы не кормить
ребенка микробами и не подвергать его дополнительному риску. Если в мамином
молоке “вырастут” какие-нибудь микробы, не надо торопиться с отменой
материнского молока, в нем содержаться абсолютно незаменимые иммуноглобулины
– антитела, защищающие грудничка от всевозможных вирусов и других микробов,
предотвращающих во многих случаях развитие дисбактериоза или ОРЗ у малыша. Для
того, чтобы антибиотик, которым будут лечить маму не повредил малышу, которого
она будет продолжать кормить, следует во-первых подобрать антибиотик из специального
“разрешенного” списка (ампициллин, пенициллин, оксациллин и др.),
во-вторых назначить ребенку профилактическое лечение от дисбактериоза, который
может появиться от применения антибиотиков и вряд ли появится, если параллельно
с маминым антибиотиком ребенок будет получать препараты типа бифидумбактерина,
лактобактерина, примадофилюса, когда эти лекарства дают малышу, то дисбактериоз
от антибиотиков ему почти не угрожает. А отменять материнское молоко – это самое
последнее дело.
Еще одним последствием неправильного введения прикормов может стать дисбактериоз.
“Перенапряженная” поджелудочная железа, механически грубая пища изменяют
моторику кишечника, улучшаются условия для размножения “плохих” микробов
и ухудшаются условия для “хороших”, полезных организму бактерий. Дисбактериоз,
а точнее большое количество плохих микробов может также привести к возникновению
диатеза.
Дисбактериоз и диатез (Справка)
Дисбактериоз кишечника – нарушение равновесия в качественном и(или) количественном
составе флоры кишечника. В кишечнике живут “хорошие” бактерии, помогающие
организму переваривать пищу, вырабатывать витамины и т.п. Но если иммунная система
организма не в порядке или хороших бактерий маловато, то в кишечник могут проникнуть
и размножиться “плохие” микроорганизмы (стафилококк, кандида и др.).
Дети особенно чувствительны к такому неблагоприятному фону, как дисбактериоз
кишечника. В последние 10 лет увеличилась частота таких форм дисбактериоза,
которые сопровождаются псевдоаллергическими реакциями на пищу, расстройствами
пищеварительной системы.
Это связано с ухудшением экологической обстановки, часто встречающейся патологией
беременности, ранним переходом на искусственное вскармливание и неправильным
питанием детей до 1 года, а также нерациональным использованием во время беременности
матери и с первых дней жизни ребенка различных медикаментозных средств (в том
числе антибиотиков).
Дисбактериоз кишечника, возникший на первом году жизни, может привести к формированию
в более старшем возрасте таких заболеваний как дискинезия желчевыводящих путей
и кишечника, хронические гастродуоденит, колит, проктосигмоидит, атопический
дерматит, нейродермит, бронхиальная астма. За счет ослабления иммунной системы
ребенок с дисбактериозом кишечника может часто и длительно болеть.
Дисбактериоз кишечника требует коррекции. Нарушения микрофлоры легче корригируются
в грудном возрасте и за счет устранения неблагоприятного фона осуществляется
не только лечение имеющихся дисфункциональных расстройств, но и профилактика
развития тех заболеваний, о которых говорилось выше.
Диагноз дисбактериоза ставится по данным анализа на дисбактериоз и жалобам.
Для лечения применяют КИП (комплексный иммуноглобулиновый препарат), бактериофаги,
бифидумбактерин, ацилакт, бификол, лактобактерин, примадофилюс, линекс и др.
Если у ребенка отмечаются кожные проявления (атопический дерматит, крапивница,
пиодермия), то, наряду с общим лечением (ферменты, стабилизаторы мембран тучных
клеток) и коррекцией дисбактериоза кишечника, применяется местное лечение.
При правильном вскармливании и уходе риск развития и рецидивов дисбактериоза
кишечника значительно уменьшается (соответственно уменьшается и риск развития
хронических заболеваний, возникающих на фоне дисбактериоза).
Мы рекомендуем, по возможности, как можно дольше сохранять грудное вскармливание.
Если по каким-то причинам это невозможно, то переход на искусственные адаптированные
смеси должен осуществляться постепенно. Также постепенно вводится прикорм.
Другим важным фактором в питании ребенка грудного возраста является стабильность.
Учитывая несовершенство пищеварительной функции детей до 1 года, каждое новое
блюдо в их рационе является стрессовым фактором, требующим адаптации. Поэтому
частые необоснованные изменения питания могут вызывать развитие дисбактериоза.
Желательно сдать анализ кала на дисбактериоз при появлении неблагоприятных
стрессовых факторов: любое заболевание, ослабляющее иммунную систему (корь,
ветряная оспа, грипп, скарлатина, кишечные инфекции и т.д.); изменение характера
питания; переезд в другую климатическую зону; пищевые отравления; использование
антибиотиков, сульфаниламидов, гормональных препаратов; плановые оперативные
вмешательства; сильные психо-эмоциональные воздействия. Также желательно сделать
анализ при появлении запоров, поносов, плохого аппетита или сна, болях в животе,
кожных “аллергических” высыпаний.
Подготовлено при участии
врачей КДЦ МНИИЭМ им.Г.Н.Габричевского
Соколова А.Л. и Копанева Ю.А.
По материалам – https://www.med2000.ru
Смотрите также:
У нас также читают:
Источник
Диатез является спорным понятием. В современной отечественной педиатрии и терапии данное понятие уже не используется в повседневной практике. Диатез – это по сути предрасположенность организма к развитию определенных патологических реакций. Диатезы еще называют аномалиями конституции. Ранее выделяли три вида диатезов: экссудативно–катаральный, лимфатико–гипопластический, нервно–артритический. Каждый из них включал в себя определенные критерии. Экссудативно–катаральный диатез характеризуется склонностью человека к аллергии и развитию инфекционных заболеваний. Лимфатико–гипопластический диатез характеризуется избыточным весом, увеличенными лимфоузлами, увеличенными миндалинами и аденоидами. Такие дети часто болеют респираторными заболеваниями, а также склонны к аллергии. Нервно–артритический диатез характеризуется изменениями со стороны обмена веществ, вызванные повышенной возбудимостью нервной системы. У таких людей часто отмечается болезненность в коленях и спине, недержание мочи, ночные страхи, сниженный аппетит, эмоциональная неустойчивость, заикание. Стоит подчеркнуть, что наиболее характерным симптомом данного заболевания является циклически возникающая рвота (так называемый ацетонемический синдром у детей). Описанные симптомы диатезов чаще возникают именно в детском возрасте, поэтому данные проявления менее выражены у взрослого человека.
Используя термин «диатез» в настоящее время, педиатры и терапевты зачастую имеют в виду экссудативно–катаральный диатез, который имеет более современное понятие – «атопический дерматит». Поэтому дальнейшее рассмотрение данной тематики будет уделено именно этому заболеванию.
Диатез и его причины
Атопический дерматит (диатез) – это самое частое кожное аллергическое заболевание у ребенка и взрослого, которое характеризуется воспалением, зудом, а также хроническим рецидивирующим течением. Атопический дерматит, как правило, имеет различные кожные проявления в зависимости от возраста человека. Более подробно рассмотрим далее.

Атопический дерматит (диатез) – это самое частое кожное аллергическое заболевание.
Причины диатеза
Особую роль в развитии заболевания играет наследственно обусловленная способность к развитию аллергических заболеваний.
Также в основе заболевания лежат и другие причины, которые можно разделить на внутренние и внешние. К внутренним относятся особенности самого организма. К внешним относят причины, с которыми человек контактирует извне.
Внутренние причины
- Наследственно – обусловленная способность организма к повышенной выработке IgE (иммуноглобулин, ответственный в большинстве случаев за аллергию).
- Повышенная, чрезмерная реакция кожи на раздражители (аллергены).
- Увеличение сухости кожи.
- Нарушение эпидермального барьера.
Внешние причины
- У детей первых лет жизни – пищевая аллергия, а также дисбиоз кишечника, вакцинация (АКДС). Важно подчеркнуть, что вакцинация не у каждого ребенка приведет к развитию атопического дерматита. Имеется лишь более высокая вероятность развития данного заболевания у детей с отягощенным аллергическим фоном.
- У детей дошкольного возраста – бытовые и грибковые аллергены. Нередко причиной могут явиться гельминтозы.
- В подростковом возрасте – стрессы, эмоциональные переживания.
- Причинами диатеза у взрослых является комбинация вышеописанных факторов. Это может быть пищевая аллергия, аллергия на цветение растений, контактная аллергия (при контакте аллергенов с кожей), стрессы, эмоциональные переживания.
Симптомы диатеза у ребенка и взрослого
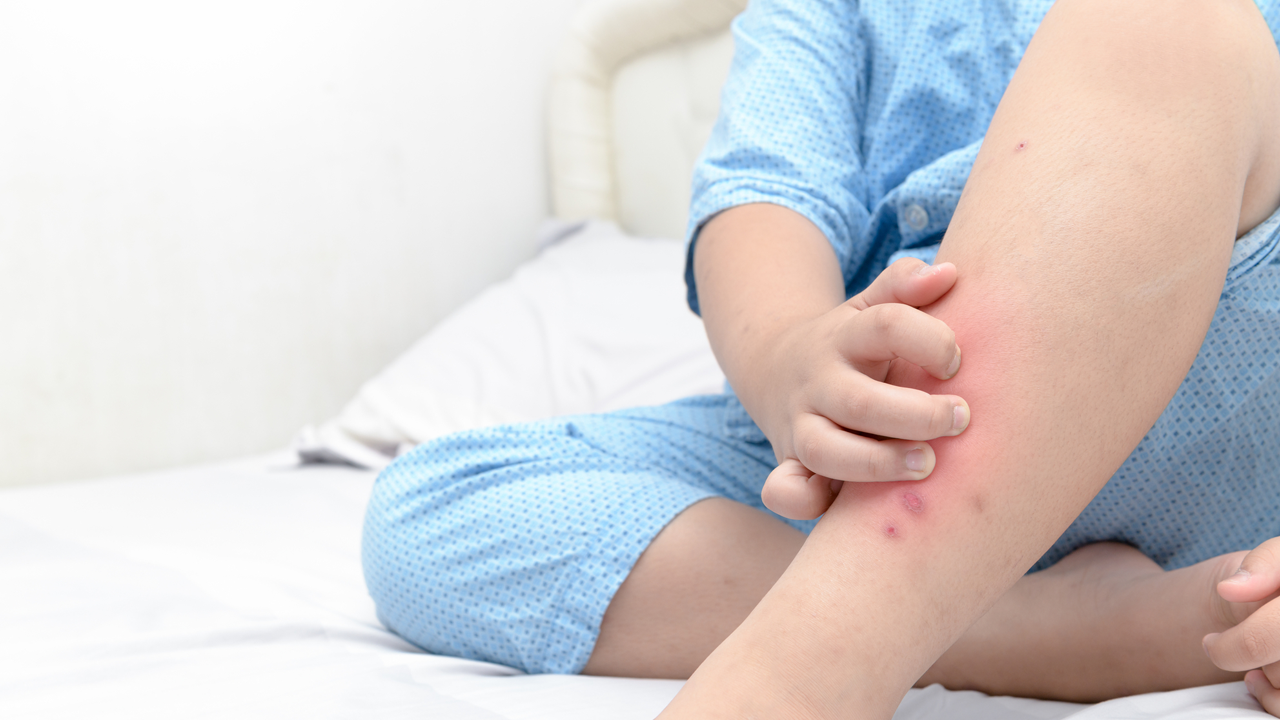
Диатез может проявиться в любом возрасте. Основное проявление – постоянный сильный зуд в сочетании с местными, кожными проявлениями. Заболевание характеризуется рецидивирующим течением.

Диатез может проявиться в любом возрасте.
Первые признаки заболевания появляются еще в раннем возрасте. Им предшествует появление чешуек на волосистой части головы и бровей (гнейс). Одними из основных и главных проявлений дерматита у детей раннего возраста являются покраснение и сухость кожи щек. Характерной особенностью является то, что носогубной треугольник и нос остаются не тронутыми аллергическими высыпаниями. Если родители не предпринимают никаких мер, то процесс прогрессирует. Очаги поражения появляются и на других участках тела: волосистая часть головы, уши, туловище, разгибательные поверхности конечностей. Нередко сыпь может располагаться на ягодицах, вокруг ануса. Без лечения процесс прогрессирует, и на фоне красноты и отечности кожи появляются маленькие пузырьки, которые быстро разрушаются. Вследствие этого появляются ранки, которые покрываются корочкой и чешуйками. После отслоения корочек на местах поражения остается гладкая кожа ярко-розовой окраски. Иногда на фоне описанной сыпи могут также появляться и мелкие узелки на коже, которые возвышаются над уровнем кожи. Очаги поражения на коже, как правило, размещаются симметрично.
С возрастом у многих пациентов наблюдается клиническая трансформация кожных высыпаний. У взрослых они выглядят по-другому и располагаются в других местах. Очаги поражения имеют вид уплотнения и сухости кожи. Они располагаются на шее, локтевых и подколенных сгибах, на тыльной поверхности кистей, в подмышечных и паховых складках, иногда вокруг рта, глаз и в области половых органов. Характерен интенсивный зуд кожи, который больше усиливается ночью. Из-за этого нарушается сон, человек становится раздражительным, капризным. Постоянный зуд приводит к тому, что ребенок или взрослый расчесывает сухие участки кожи и появляется раневая поверхность, которая покрывается корочками.
Диагностика диатеза
Для того, чтобы поставить диагноз атопического дерматита, необходимо иметь:
- Отягощенность по аллергии.
- Типичную сыпь, которая располагается в типичных местах.
- В клиническом анализе крови – эозинофилию (повышение уровня клеток, ответственных за аллергию).
- Повышение в крови уровня аллергенспецифических IgE-антител, которые также повышаются при аллергии.
- Положительные кожные пробы с аллергенами (так называемые «прик-тесты»). Являются золотым стандартом в подтверждении аллергии. Суть метода состоит в том, что медработник наносит на кожу пациента небольшие проколы с аллергенами и оценивает реакцию. При появлении реакции тест можно считать положительным.
Диагноз атопического дерматита выставляется только на основании комплекса обследований и симптомов.
Лечение диатеза у взрослых и детей
Многие пациенты при визите к врачу часто задают одни и те же вопросы: «Как быстро избавиться от диатеза? Как вылечить диатез?». Мы не будем рассматривать лечение диатеза гомеопатическими или народными средствами. Подойдем к этому вопросу согласно протоколу по лечению атопического дерматита.
Лечение диатеза у взрослых и детей должно быть комплексным и включать в себя:
- Диету. Необходимо исключить из рациона подозреваемый продукт. После дополнительного аллергологического обследования необходимо полностью исключить все причинно-значимые аллергены (продукты). Что касается диеты грудного ребенка, то тут все зависит от вида вскармливания малыша. При грудном вскармливании – исключение из диеты матери таких продуктов, как коровье (козье) молоко и продукты на его основе, яйца, рыбы, орехов, глютена, морепродукты. Все эти продукты относятся к группе «облигатных» аллергенов. Иными словами, наиболее часто вызывающие аллергические реакции. При искусственном вскармливании ребенка – использование смесей на основе полного гидролизата молочного белка, казеина («Альфаре», «Нутрилон пепти аллергия», «Фрисопеп АС»).

- Уменьшение контакта с аллергеном. Полностью исключить контакт с аллергеном не получится, но возможно ограничить контакт с ним. Чаще всего, для этого будет достаточно выполнять ряд рекомендаций:
- Регулярная стирка постельного белья (1-2 раза в неделю). Температура воды должна быть высокой, около 50-60 градусов. Такая температура позволяет уничтожить клещей, которые являются основным бытовым аллергеном.
- Стирка подушек и одеял горячей водой более 50 градусов.
- Хорошая вентиляция жилища, что позволяет удерживать влажность комнаты на определенном уровне, и тем самым предотвращать рост количества грибков и клещей.
- При уборке помещения использовать вакуумные пылесосы.
- Заменить ковры на линолеум или паркет.
- Гардины заменить на жалюзи, которые можно протереть от пыли.
- Тканевую мебель заменить на кожаную или виниловую.
- Убрать мягкие игрушки из спальни.
- При уборке помещения использовать противоклещевые средства.
Местное лечение. Местные глюкокортикостероиды (МГК) – основные препараты в лечении атопического дерматита. Позволяют убрать местное аллергическое воспаление кожи. К препаратам данной группы относятся: элоком, целестодерм, локоид, кутивейт, дермовейт и др. Длительность применения МГК следует минимизировать настолько, насколько позволяет клиническая ситуация. Непрерывный курс терапии МГК у детей не должен превышать 2 недели.При присоединении бактериальной или грибковой инфекции, что часто бывает при диатезе, можно использовать МГК в комбинации с антибактериальными и противогрибковыми препаратами.
Второй группой препаратов, применяющихся при атопическом дерматите, являются топические ингибиторы кальциневрина. К ним относятся: пимекролимус, такролимус. Они разрешены для длительной терапии и имеют меньше побочных эффектов. Могут применяться в комбинации с МГК.

Выбор препаратов для лечения необходимо предоставить врачу.
Третьей, не менее важной, группой являются увлажняющие средства лечебной косметики. Их еще называют эмолентами. Они позволяют удерживать влагу кожи и предотвращают сухость кожи. Обычно выпускаются в виде линейки средств, включающих в себя шампуни, гели, крема, лосьоны и прочее. Наиболее популярными являются: Uriage, CeraVe, Bioderma, La Roshe-Posay, Weleda, Eucerin.
Системная терапия. Заключается в применении антигистаминных препаратов. К препаратам данной группы относят: лоратадин, супрастин, тавегил и др. В более редких и тяжелых случаях коротким курсом могут применяться системные глюкокортикостероиды (гормоны).
Атопический дерматит является заболеванием, которое хорошо поддается лечению. Для того, чтобы контролировать данное состояние, необходимо выполнять все рекомендации лечащего врача. Лишь совместное желание врача и пациента добиться желаемого результата в лечении позволит справиться с данным недугом. Не занимайтесь самолечением, а при появлении первых признаков болезни проконсультируйтесь с врачом.
Источник
