Динамическая кишечная непроходимость прогноз
Кишечная непроходимость — это острое состояние, которое возникает из-за нарушения движения кишечного содержимого. Оно может появиться из-за сниженной моторной функции желудочно-кишечного тракта или вследствие появления механического препятствия. Чаще кишечную непроходимость диагностируют у мужчин 40-60 лет1, женщины болеют чуть реже. Весной и летом обращений к доктору становится больше из-за повышения количества грубой клетчатки в пище. Пациенты с кишечной непроходимостью составляют до 5% среди экстренно госпитализированных в хирургическое отделение.
Классификация кишечной непроходимости
По происхождению заболевание может быть врожденным и приобретенным. Врожденная кишечная непроходимость возникает из-за неправильного формирования кишечной трубки.
По функциональным изменениям кишечная непроходимость классифицируется как:
- Динамическая — вызванная нарушением нормальной моторики:
- спастическая;
- паралитическая.
- Механическая — вызванная препятствием для движения каловых масс:
- обтурационная — перекрытие просвета кишки извне или изнутри;
- странгуляционная — вызванная заворотом или ущемлением кишечной петли, с нарушением кровоснабжения пораженного отдела кишки;
- смешанная (например, при спайках в брюшной полости).
По уровню нахождения препятствия:
- тонкокишечная;
- толстокишечная.
Причины кишечной непроходимости
К развитию кишечной непроходимости предрасполагают некоторые анатомические особенности организма: долихосигма (удлиненная сигмовидная кишка), мегаколон (расширение ободочной или всей толстой кишки). Кроме того, появлению патологии способствуют:
- спайки и новообразования брюшной полости;
- опухоли и инородные тела кишечника;
- желчнокаменная болезнь;
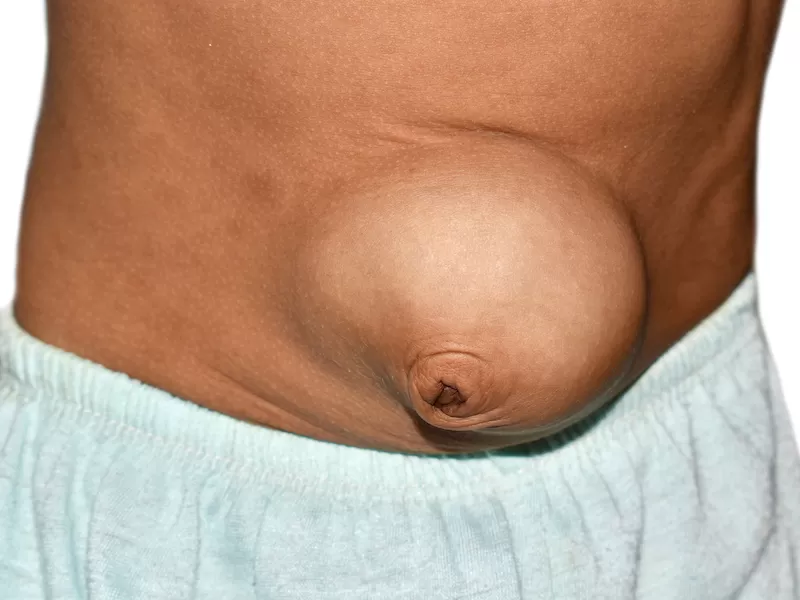
- грыжи передней стенки живота;
- глистные инвазии;
- несбалансированное питание.
Пусковым фактором для кишечной непроходимости может стать:

Одна из частых причин кишечной непроходимости — ущемление грыжи
Фото: shutterstock.com
- переедание;
- непривычная физическая нагрузка;
- расстройство моторной функции кишечника (спазм, запор);
- резкое повышение внутрибрюшного давления (кашель, поднятие тяжестей, натуживание);
- длительный запор с формированием каловых камней;
- сдавление кишечника опухолью извне, либо рост новообразования в просвет кишки;
- попадание инородного тела.
Кроме того, динамическая кишечная непроходимость может развиться при таких патологиях, как:
- черепно-мозговая травма;
- травма позвоночника;
- ишемический инсульт;
- интоксикации при тяжелой почечной, печеночной недостаточности;
- кетоацидоз при декомпенсированном сахарном диабете;
- перитонит;
- острый инфаркт миокарда;
- острый панкреатит;
- сочетанная травма;
- почечная колика;
- отравление солями тяжелых металлов, никотином;
- кишечные инфекции;
- тромбозы брыжеечных артерий (снабжающих кровью кишечник).
Во всех этих случаях нарушается нормальная нервная регуляция кишечника, что приводит к его параличу и, как следствие, нарушению движения содержимого.
Страдает и функция слизистой оболочки кишки. В норме в просвет кишечника выделяется до 10 литров пищеварительных соков, но большая их часть всасывается обратно. При кишечной непроходимости обратное всасывание жидкого содержимого кишечника нарушается и оно скапливается в просвете кишки. В организме начинает нарастать обезвоживание.
В самой же пораженной кишке повышается давление, начинаются бродильные и гнилостные процессы, провоцирующие повышенное газообразование. Из-за этого сдавливаются сосуды и страдает кровообращение слизистой оболочки, которая становится проницаемой для скопившихся в просвете кишечника токсинов. Собственно, с обезвоживанием и интоксикацией и связаны основные симптомы заболевания.
Симптомы кишечной непроходимости
Проявления кишечной непроходимости можно разбить на 3 стадии.
Начальная фаза. Продолжается от 2 до 12 часов.
На этой стадии преобладает внезапно возникшая сильная боль. Если просвет кишечника перекрыт, боли схваткообразные, с интервалом в 2-3 минуты (это связано с прохождением перистальтической волны). При странгуляционной непроходимости боли постоянные, очень сильные, вплоть до развития шока.
По мере развития застоя возникает рвота, сначала съеденной пищей, потом гнилостными массами с каловым запахом. Чем ближе к желудку участок непроходимости, тем раньше начинается рвота.
Также для этого периода характерна задержка стула и газов. При тонкокишечной непроходимости возможны поносы, так как организм рефлекторно пытается освободиться от кишечного содержимого. Однако отхождение стула не приносит облегчение пациенту.
На этом этапе перистальтика кишечника часто усилена, вплоть до того, что видна через стенку живота, а звуки кишечной деятельности слышны на расстоянии. Температура нормальная или пониженная.
Фаза мнимого благополучия (до 36 часов от начала непроходимости)
В этот период боль из схваткообразной становится постоянной. При этом ее интенсивность снижается, что расценивается пациентами как улучшение. На самом деле в это время начинается омертвение стенки кишки на фоне нарушенного кровообращения. Перистальтика кишечника ослабевает, живот вздувается, часто выглядит асимметрично. Отхождение стула и газов прекращается полностью.
Терминальная стадия или фаза перитонита
Живот резко вздут, крайне болезненный, твердый. Температура повышена до 38-39 градусов. На первый план выходят проявления тяжелой интоксикации и обезвоживания, резко падает артериальное давление, из-за чего нарушается кровоснабжение жизненно важных органов и развивается полиорганная недостаточность (нарушение деятельности сердца, почек, мозга).
Диагностика
Диагностика начинается с данных анамнеза (опроса больного) и его осмотра. Из расспроса можно узнать о перенесенных пациентом операциях на брюшной полости, переедании, наличии рыж и грубой растительной пищи в рационе.
При осмотре заметно вздутие живота: на ранних стадиях часто асимметричное, на поздней — равномерное. Также можно обнаружить ущемленную грыжу. Во время болевой схватки нередко видна перистальтическая волна и вздутые петли кишечника.
Основной метод диагностики кишечной непроходимости — рентгенография брюшной полости. Она позволяет увидеть горизонтальные уровни жидкости в петлях кишечника и скопления воздуха над ними (этот признак называется чаши Клойбера). Также бывают видны растянутые, заполненные воздухом участки кишечника и складки слизистой оболочки.
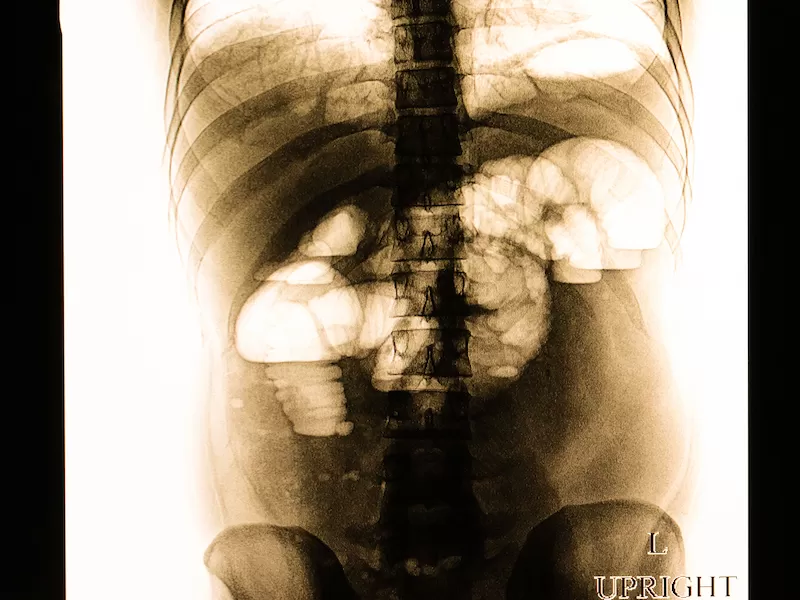
Рентгенографические признаки кишечной непроходимости: растянутые петли кишечника, чаши Клойбера
Фото: shutterstock.com
В случаях, когда состояние больного не слишком тяжелое и есть вероятность самопроизвольного разрешения кишечной непроходимости (например, после ручного удаления каловых камней из прямой кишки или в случае так называемого «заворота кишок» для контроля движения каловых масс назначают рентгенографию кишечника с контрастом). Это метод исследования позволяет оценить состояние кишечника в динамике.
При толстокишечной непроходимости может быть назначена колоноскопия. Она позволяет обнаружить острый процесс и при необходимости провести интубацию толстой кишки, восстановив движение ее содержимого. После нормализации общего состояния больного удаление опухоли проходит более благоприятно.
Если по каким-то причинам сделать рентгенографию кишечника нельзя, может быть рекомендовано ультразвуковое исследование брюшной полости. Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови.
Лечение кишечной непроходимости
Пациента с подозрением на это заболевание нужно немедленно госпитализировать в хирургический стационар.
Если кишечная непроходимость странгуляционная (например, при ущемлении грыжи), необходима экстренная операция.
При обтурационной кишечной непроходимости возможна консервативная терапия.
Она включает:
- аспирацию (отсасывание) желудочного и кишечного содержимого — при динамической непроходимости нормализация давления в кишечнике может способствовать восстановлению нормальной моторики;
- сифонную клизму — позволяет вывести каловые камни, газы и кишечное содержимое;
- внутривенное введение растворов электролитов для коррекции обезвоживания;
- спазмолитики.
Если консервативная терапия неэффективна в течение двух часов, рекомендуется операция для восстановления проходимости кишечника.
После коррекции острого состояния назначают симптоматическую терапию (обезболивающие и гастропротекторы, способствующие восстановлению слизистой оболочки кишечника).
Прогноз и профилактика кишечной непроходимости
Прогноз заболевания серьезный — смертность составляет около 8%. Многое зависит от сроков госпитализации пациентов. Если на ранних стадиях процесса прогноз в целом благоприятный, то после развития перитонита летальность резко увеличивается.
Профилактика кишечной непроходимости состоит в правильном сбалансированном питании, предупреждении запоров, своевременном лечении грыж брюшной стенки.
[1] И.В Маев, Е.А. Войновский, О.Э Луцевич и соавт. Острая кишечная непроходимость (методические рекомендации). Доказательная гастроэнтерология, 2013.
Источник
Динамическая кишечная непроходимость (функциональная непроходимость кишечника) – заболевание, которое заключается в значительном снижении или полном прекращении активности поражённого органа без механического препятствия для продвижения. Во время развития недуга зачастую наблюдается застой содержимого кишечника. Среди других форм кишечной непроходимости, данная встречается у каждого десятого пациента. Поражает людей любой возрастной группы, поэтому нередко диагностируется у детей.
Клиническое проявление динамической кишечной непроходимости носит индивидуальный характер. Для установления правильного диагноза требуется комплексная диагностика, которая заключается в тщательном осмотре и выполнении лабораторно-инструментальных обследований.
Выбор тактики лечения болезни обуславливается причинами её формирования. Таким образом, оно может быть консервативным или хирургическим. Если терапия проводилась при помощи операции, то требуются дополнительные меры восстановления, в особенности у детей.
Основные факторы формирования этого заболевания остаются невыясненными. Специалисты из области гастроэнтерологии сходятся во мнении, что причинами могут быть нарушение кровообращения и изменения возбудимости некоторых нервных аппаратов. Другими предрасполагающими источниками подобного расстройства могут быть:
- хроническое протекание заболеваний ЖКТ;
- осложнения после врачебного вмешательства – основная причина появления болезни у детей;
- травматизация живота — что может вызвать кровотечение;
- переломы тазовых костей;
- закупорка кровеносных сосудов;
- протекание острого воспалительного процесса, например, перитонита;
- раздражение стенок кишки инородными предметами;
- острая интоксикация организма – зачастую при проникновении в организм химических элементов. Является самым редким предлогом к формированию этого расстройства.
В основную группу риска входят люди с наличием той или иной стадии ожирения, а также лица пожилого возраста.

Формы кишечной непроходимости
В области гастроэнтерологии принято различать несколько типов динамической кишечной непроходимости – спастическую и паралитическую, каждая из которых имеет свою клиническую картину и способы лечения.
Первый тип недуга встречается довольно редко и происходит из-за локального спазма. Это может быть обусловлено повреждением стенок кишечника посторонним предметом, повышенной возбудимостью организма или хроническим отравлением. Основными признаками такого типа заболевания являются:
- кратковременные приступы сильной и резкой боли;
- незначительное повышение температуры;
- однократная рвота;
- длительное отсутствие позывов к опорожнению.
При этом следует отметить, что состояние человека остаётся удовлетворительным. В большинстве случаев устранение болезни выполняется консервативными методиками.
Вторая разновидность заболевания – паралитическая. Формируется на фоне перитонита и протекания инфекционных процессов. Кроме этого, такой тип недуга является наиболее частым осложнением после врачебного вмешательства на органах брюшной полости. Подобное расстройство никогда не бывает самостоятельным, а, наоборот, считается наиболее частым осложнением при непроходимости кишечника. Симптоматика при этом выражается в следующих признаках:
- увеличение размеров живота;
- равномерное распространение болезненности по передней стенке брюшной полости;
- частые приступы рвоты;
- не отхождение каловых масс и газов.
Основной способ лечения – хирургическая операция, поскольку консервативные способы не дают должного эффекта.
Несмотря на индивидуальное протекание болезни, в некоторых случаях бессимптомное, динамическая непроходимость кишечника выражается в следующих признаках:
- болевой синдром. В зависимости от формы заболевания может быть постоянным и схваткообразным, или же проявляться резкими приступами. Нередко болезненность может распространяться на спину или область поясницы;
- нарушение в отхождении каловых масс и газов – наблюдаются не у всех пациентов, а только при течении паралитической формы;
- увеличение размеров живота;
- редкая рвота. Частой она может быть, только если причиной формирования заболевания стал перитонит. Рвотные массы могут иметь примеси ярко-зелёной слизи;
- чрезмерная сухость в ротовой полости.
Непроходимость кишечника у детей сопровождается сильной слабостью и возрастанием показателей температуры тела. В случаях спастической непроходимости газообразование остаётся нормальным.
Установлению точного диагноза способствует проведение лабораторных анализов и инструментальных медицинских мероприятий. Но перед их назначением, специалисту необходимо ознакомиться с анамнезом и историей болезни пациента. После этого выполняется тщательный опрос и осмотр, взрослого или ребёнка, который обязательно включает пальпацию передней стенки брюшной полости. Эти мероприятия помогут специалисту выявить возможные источники появления недуга, а также определить наличие и степень интенсивности проявления симптоматики.
Лабораторные исследования включают в себя осуществление общего и биохимического анализа крови для выявления изменений её состава, способности к свёртываемости и для оценки состояния внутренних органов. Помимо этого, выполняется ректальное исследование, во время которого определяется наличие тёмной крови и слизи.
Основу диагностики динамической кишечной непроходимости составляют инструментальные исследования:
- рентгенография органов брюшной полости – даёт возможность распознать заболевание и отличить его от других расстройств со схожей клинической картиной;
- УЗИ;
- ирригография – основная методика диагностики, которая заключается в рентгеновском исследовании толстого кишечника, при помощи введения в организм контрастного вещества и воздуха. Такая процедура даёт возможность определить инвагинацию;
- колоноскопия – эндоскопическое исследование поражённого органа.

Ирригография
Если пациентом является ребёнок, необходима дополнительная консультация такого специалиста, как детский хирург.
Цель проведения диагностики заключается в том, чтобы определить вид кишечной непроходимости. В отличие от динамической, механическая форма патологического процесса требует немедленного проведения операции.
Вне зависимости от разновидности динамической кишечной непроходимости терапия направлена на устранение источников формирования заболевания. Лечение спастической формы в большинстве случаев проводится консервативными способами, которые включают в себя:
- медикаментозную терапию – для устранения симптомов и основной причины недуга;
- физиотерапию;
- назначение очистительных клизм.
Этого бывает вполне достаточно для ликвидации недуга, особенно, что касается детей.
Лечение паралитической непроходимости заключается в выполнении хирургических операций. Для этого осуществляют лапаротомию с ручным расправлением инвагинанта или иссечение поражённого участка. Кроме этого, необходимо постоянное зондирование для удаления застойного содержимого.
После проведения какой-либо операции, рекомендуется обеспечение правильного питания. В случаях осуществления дезинвагинации, через шесть часов после процедуры можно пить тёплый чай. Со второго дня назначают диетическое питание. При иссечении омертвевшего участка, употреблять жидкость рекомендуется со второго дня с момента проведения вмешательства.
При отсутствии своевременного и адекватного лечения, болезнь может привести к развитию нескольких тяжёлых осложнений:
- развитие перитонита – при условии, что он не был причиной формирования болезни. Его появлению способствует некроз стенок поражённого органа;
- инвагинация – внедрение одной части кишечника в просвет другой;
- заражение крови, которое может возникать на фоне операбельного вмешательства.
Предотвратить такое развитие патологического процесса можно, если при первых же симптомах обращаться за компетентной медицинской помощью, а не заниматься самолечением.
Специфических профилактических мероприятий касательно динамической непроходимости кишечника не существует. Для предупреждения подобных патологий необходимо придерживаться нескольких правил:
- вести здоровый образ жизни;
- своевременно устранять болезни, которые могут привести к формированию кишечной непроходимости;
- при обнаружении первых признаков нарушения стула, как можно скорее обращаться за помощью к специалистам;
- правильно питаться, в соответствии с возрастной категорией и особенностями организма;
- следить за массой тела, не допускать ожирения;
- регулярно проходить профилактические осмотры у гастроэнтеролога.
Прогноз при таком недуге полностью зависит от сроков развития болезни и эффективности лечения. Неблагоприятный исход наступает при формировании осложнений.
Источник
Дата публикации 28 декабря 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Кишечная непроходимость (от латинского іleo — обёртывать, завёртывать) относится к числу наиболее тяжёлых неотложных патологий органов брюшной полости.
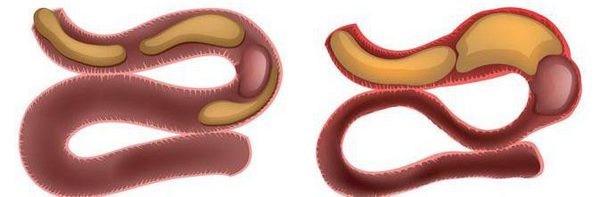
Острая кишечная непроходимость (ОКН) — это симптомокомплекс (синдром), возникающий в результате нарушения пассажа по кишечнику от рта до ануса механического или динамического характера.
Частота ОКН составляет от 1,2 до 3,5-4% от общего числа хирургических стационарных больных и до 9,4% среди неотложных заболеваний органов брюшной полости. На 10000 городского населения заболеваемость составляет 1,6 случаев. Чаще встречается в возрасте 30-60 лет, у мужчин — в два раза чаще, чем у женщин. Из общего числа пациентов с ОКН в 88% встречается механическая, а у 12% динамическая непроходимость. Послеоперационная летальность при ОКН составляет 5-12%.[9] При неоказании первой медицинской помощи в первые 4-6 часов летальный исход составляет 90%.
Причины развития кишечной непроходимости:
- спаечный процесс в брюшной полости;
- доброкачественные и злокачественные опухоли толстого кишечника, приводящие к обтурационной непроходимости;
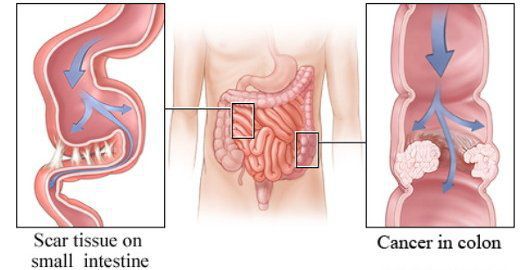
- индивидуальные особенности строения кишечника — долихосигма (удлинённая сигмовидная кишка), подвижная слепая кишка, дополнительные карманы и складки в брюшной полости;
- грыжи передней брюшной полости;
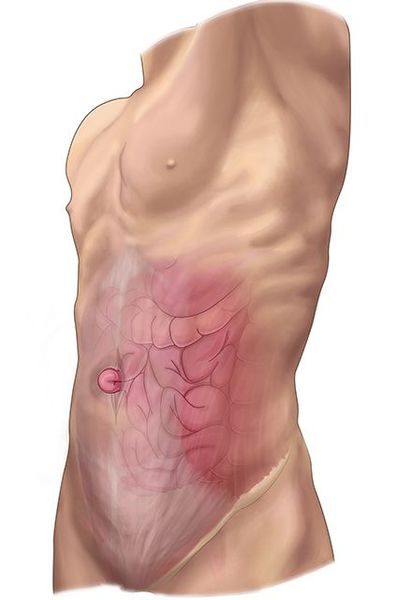
- сдавление кишечной трубки опухолью из соседних органов;
- сужение просвета кишечника в результате перифокальной опухолевой или воспалительной инфильтрации.[10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы кишечной непроходимости
- схваткообразные боли в животе — совпадают с перестальтической волной, могут сопровождаться симптомами шока (тахикардия, гипотония, бледность кожи, холодный пот);
- синдром нарушения пассажа — сопровождается задержкой стула и газов;
- вздутие живота — принято включать в классическую триаду самых важных симптомов ОКН;
- понос с кровью — следствие внутреннего кровоизлияния;
- многократная рвота — имеет цвет и запах желудочных масс, не приносит облегчения;
- визуально неправильная форма живота;
- усиленная перистальтика петель.
Все эти симптомы сопровождаются обезвоживанием.
Стихание болей в животе может быть следствием некроза (отмирания) стенки кишечника с последующим развитием перитонита — воспаления брюшины.
При низкой кишечной непроходимости происходит задержка стула и газов.
При высокой непроходимости некоторое время может быть стул, так как часть кишечника расположенна ниже препятствия опорожняется.
При инвагинации (внедрение одной части кишки в другую) наблюдаются кровянистые выделения из заднего прохода.
При неоказании помощи через несколько суток у человека с ОКН начнет развиваться общая интоксикация организма:
- обезвоживание организма;
- учащение ЧДД;
- нарушение мочеотделения;
- септический процесс;
- повышение температуры тела.
Интоксикация может привести к летальному исходу.
Если пациент обратился на ранней стадии процесса, то на фоне правильной диагностики и комплексного лечения исход будет благоприятным. На поздних стадиях всё зависит от возраста и правильно подобранной хирургической тактики. Большое значение имеет антибактериальная терапия. Если она подробна неправильно, то распространение септического процесса продолжится.
Патогенез кишечной непроходимости
Существует несколько патогенетичех механизмов кишечной непроходимости.
Основными звеньями патогенеза ОКН являются гиповолемия (снижение объёма циркулирующей крови) и обезвоживание, приводящие к снижению антидиуретического гормона, который отвечает за удержание воды в организме и сужение сосудов. В результате снижения этого важного гормона происходит задержка мочи, внутриклеточный и метаболический ацидоз (увеличение кислотности — pH).
Другим немаловажным механизмом ОКН является эндотоксикоз — образование и накопление в организме токсичных соединений. Вследствие застоя содержимого в кишечнике происходит процесс гниения этого содержимого с последующим всасыванием продуктов распада через кишечную стенку и путём циркуляции в кровеносном русле, что является одной из основных причин смерти
Также при ОКН происходит нарушение моторной и секреторно-резорбтивной функций кишечника. Это приводит к нарушению барьерной функции и снижению иммуннинтета.
Развитие ОКН становится пусковым механизмом для различных патологических процессов, которые затрагивают все органы и системы. Патологический каскад изменений начинается в тонком кишечнике, так как именно он является первичным источником интоксикации.
В результате активного перерастяжения кишечных петель и нарушения микроциркуляции нарушаются функции тонкого кишечника, что приводит к расстройству гомеостаза (поддержания жизнедеятельности органа).
Нарушение кровообращения стенки кишки, по причине которого орган не получает достаточное количество крови и кислорода, негативно сказывается на барьерной функции слизистой, нарушая её. Вследствие этого бактерии и продукты их жизнедеятельности через неполноценный слизистый барьер проникают в систему воротной вены и лимфоток, что приводит к интоксикации.
Изменения в организме, возникающие при ОКН, наиболее выражены в случае ущемлённой формы непроходимости. Бактерии значительно быстрее преодолевают слизистый барьер кишечника и раньше оказываются в кровотоке, хотя при этом некроза участка кишки может и не быть.
В первую очередь происходят расстройства, связанные с нарушением движения крови по сосудам. Приток артериальной крови сокращается, а отток венозной — снижается, так как сосуды сдавливаются брыжейкой кишки. В связи с этим происходит высвобождение особых белков, нарушающих проницаемость сосудистой стенки. Такой процесс приводит к возникновению интерстициального отёка, который усугубляется расстройством коллоидно-осмотических и ионно-электролитных взаимоотношений плазмы крови и интерстициальной жидкости. После такого угнетения нарушается пассаж кишечника с секвестрацией жидкости и волемическими нарушениями.
Возникшая ишемия при воздействии микробных и тканевых эндотоксинов приводит к патологическим изменениям стенки кишечника.[1][19]
Классификация и стадии развития кишечной непроходимости
По происхождению ОКН бывает:
- врождённой
- приобретённой.
По механизму возникновения ОКН делится на:
- динамическую:
- паралитическую — образуется чаще всего, связана со снижением мышечного тонуса кишечника;
- спастическую — встречается редко, связана с повышенным тонусом кишечника;
- механическую:
- обтурационную — характерна закупорка просвета кишки изнутри опухолями, каловыми камнями, аскаридами и другими факторами, а также сдавливание кишечника извне опухолями и пакетами увеличенных лимфоузлов;
- странгуляционную — возникает по причине заворотов, узлообразования и ущемления грыжы;
- смешанные формы — инвагинация и некоторые формы спаечной непроходимости.
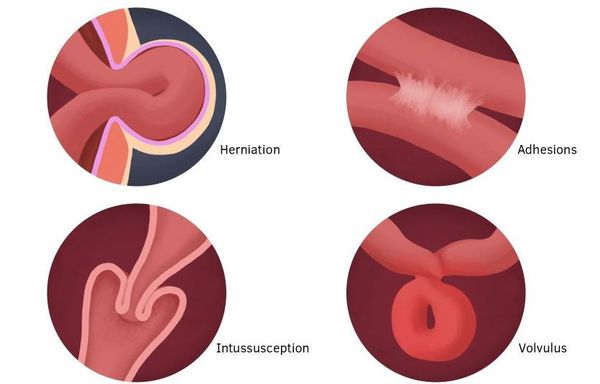
По уровню (локализации) обструкции выделяют два типа кишечной непроходимости:
- тонкокишечная непроходимость:
- высокая (тощая кишка);
- низкая (подвздошная кишка);
- толстокишечная непроходимость.
По клиническому течению ОКН бывает:
- частичной;
- полной:
- острой;
- подострой;
- хронической рецидивирующей.
В развитии патологического процесса выделяют три стадии синдрома:
- I стадия — стадия острого нарушения кишечного пассажа;
- II стадия — стадия острых расстройств гемоциркуляции в стенке кишки;
- III стадия — стадия перитонита.
Одной из редких форм КН является синдром Огилви — ложная толстокишечная непроходимость. Этот синдром проявляется клинической картиной толстокишечной непроходимости, но при проведении операции обнаруживается отсутствие какого-либо механического препятствия в толстой кишке.
Осложнения кишечной непроходимости
Самым жизнеопасным осложнением является некроз с последующей перфорацией кишечной стенки. В свою очередь, это приводит к перитониту — более грозному осложнению, нередко приводящему к летальному исходу.[17]
Большое значение имеет правильное послеоперационное ведение пациента (его нужно “вынянчить”). Это связано с риском несостоятельности кишечного анастомоза (места соединения двух частей кишечника). Как правило несостоятельность кишечного анастомоза чаще бывает в месте первого или последнего стежка. Поэтому необходимо проводить целый комплекс действий для его предотвращения и использовать современный шовный материал (викрил, ПДС и другие). В настоящее время одним из эталонов кишечного шва является однорядный или рецензионный кишечные швы.
Также после больших операций возникает спаечный процесс. Профилактика этого процесса предполагает :
- брюшной диализ;
- интенсивная антибактериальное лечение до и посоле операции;
- стимуляция моторики кишечника (например, с помощью прозерина и “Нейромидина”);
- использование фибринолитических препаратов — фибринолизин, трипсин, химотрипсин, урокиназа и стрептокиназа;[18]
- применение антикоагулянтов — гепарина, “Фраксипарина” и преднизолона с новокаином.
Парез кишечника — одно из сложнейших осложнений в послеоперационном периоде. Он может произойти из-за пересечения нервных сплетений в забрюшинном пространстве. Для того, чтобы избежать его, необходимо как можно меньше наносить повреждений брыжейке кишечника и минимально резецировать её с целью сохранения адекватного кровоснабжения кишечника.
Для предупреждения развития инфекционных осложнений и ускорения процессов регенерации должна проводиться тщательная обработка послеоперационных ран антисептиками.
Диагностика кишечной непроходимости
Основные диагностические критерии ОКН:
- иногда через брюшную стенку можно видеть глубокую перистальтику приводящей петли кишки, которая вызывает шум плеска (симптом Склярова);
- быстро нарастает обезвоживание организма, заостряются черты лица, западают глазные яблоки, учащается пульс до 120 ударов в минуту;
- перкуссия живота определяет неравномерно распределённый тимпанический звук, который чередуется с участками притупления — тупость в отлогих местах живота (симптом Гангольфа);
- при ректальном исседовании ампула кишки пустая, раздута газом, сфинктер иногда расслаблен (симптом Обуховской больницы);
- перкуторно над раздутой петлёй отмечается высокий тимпанический звук, при более низноком — над соседними участками (симптом Валя).
Огромное знначение имеет пальцевое исследование прямой кишки. Оно производится в положении на боку, в коленно-локтевом положении или на корточках. При ректальном исследовании определяется симптом Обуховской больницы (расширенная ампула прямой кишки) . Также этот метод диагностики позволяет определить каловый завал, инородное тело прямой кишки, опухоли и воспалительные инфильтраты, которые являются причиной непроходимости, а также низко расположенную головку инвагината. При инвагинации и опухолях, распадающихся на вытянутом пальце, часто обнаруживается кровь.[3]
Лабораторные исследования (анализ крови и мочи) в определённой степени свидетельствуют об обезвоживании организма и не являются точным критерием для диагностики непроходимости кишечника.
Лабораторные признаки ОКН:
- кровь в кале;
- выраженный эритроцитоз;
- повышение процентного содержания гемоглобина;
- относительно незначительный лейкоцитоз;
- завышенные показатели гематокрита;
- анемия;
- увеличение СОЭ;
- белок и цилиндры в общем анализе мочи.
Для более точной диагностики необходимо проведение МРТ и рентгенологического исследования с контрастированием (чаще используется барий).[4] Для проведения последнего пациент выпивает контраст с барием, который будет виден при рентгенологическом исследовании во время прохождения по желудочно-кишечному тракту. Его наибольшее скопление будет в месте закупорки кишечника. Данная методика позволяет определить уровень непроходимости кишечника и правильно подобрать тактику оперативного лечения.
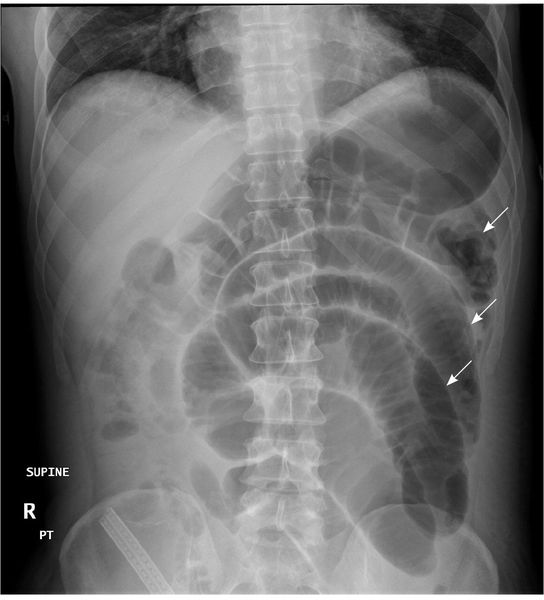
Рентгенологические признаки ОКН:
- чаши Клойбера;
- симптом перистости;
- кишечные аркады.
Новые технические возможности и накопленный опыт позволили широко использовать для диагностики ОКН ультразвуковую аппаратуру. Применение ультразвуковых методов расширяет спектр диагностических возможностей и позволяет поставить правильный диагноз до появления изменений на рентгенограммах.
Сонографические признаки ОКН:[1][2][5][6]
- гиперпневматоз кишечника — на эхограммах газ в кишечнике выглядит как гиперэхогенная полоса с выраженной акустической тенью;
- секвестрация жидкости в просвете кишечника;
- усиление кишечной перистальтики с интенсивным перемешиванием содержимого в просвете кишки по типу броуновского движения или “снежной бури”;
- увеличение высоты крекинговых складок и расстояния между ними — данный симптом обусловлен перерастяжением кишки;
- изменение стенки кишки — сопровождается нарушением лимфо- и гемоциркуляции кишечника с изменением структуры кишки (её утолщение):
○ при утолщении кишки более, чем на 6 мм выраженная неоднородность её структуры и появление ленточных анэхогенных структур свидетельствуют о деструктивных изменениях стенки;
○ утолщение, неоднородность и отсутствие перистальтики свидетельствуют о нарушении гемоциркуляции.[14]
В тех случаях, когда все диагностические возможности, имеющиеся в распоряжении врача, исчерпаны, а диагноз остаётся неясным, не исключается возможность непроходимости кишечника, поэтому оправдана диагностическая лапаротомия. Она тем более обоснована, когда есть очевидная картина острой хирургической патологии, а топическая диагностика (определение локализации) затруднена.[11]
Лечение кишечной непроходимости
Правильная диагностика и тактика врача играют большую роль в лечении кишечной непроходимости. Лечение предполагает:
- своевременность инфузионной терапии;
- выявление причины патологического процесса;
- выбор метода снятия компрессии;
- определение объёма оперативного вмешательства;
- профилактика послеоперационных осложнений и реабилитация пациента.
Задачи и содержание оперативного вмешательства
Декомпрессия кишечника (оперативное устранение его сдавления) разделяется на закрытый и открытым методы.
Закрытый метод заключается во введение 80-100 см назогастрального зонда с множеством боковых отверстий диаметром 0,3-0,4 см — интубация кишечника. Продолжительность дренирования кишечника составляет 2-5 суток.
К открытым методам декомпрессии относятся энтеротомия, еюностомия и колоностомия.
Менее эффективными способами декомпрессии являются:
- интубация кишечника (70-80 см ниже связки Трейца) через микрогастростому;
- концевая илеостома — должна выполняться на расстоянии 25-30 см от слепой кишки;
- подвесная энтеросто?