Дисбактериоз мочевого пузыря у женщин

Дисбактериоз (кандидоз) — это нарушение бактериального фона микрофлоры на слизистой оболочке. Самый распространенный вид данного недуга напрямую связан с кишечником и характерными проявлениями в виде диареи. Но существует множество других нарушений подобного рода, среди которых — дисбактериоз мочевого пузыря.
Симптомы кандидоза мочевого пузыря.
Само понятие «кандидоз» происходит от возбудителей данного заболевания, — дрожжеподобных грибков кандида. Данные микроорганизмы при здоровом состоянии иммунитета могут быть частью нормальной микрофлоры человека. Лакто- и бифидобактерии не позволяют грибкам кандида колонизировать участки слизистой оболочки, к тому же данный вид принимает участие в важнейших процессах, — пищеварительном и синтезирующем. Конкурентное сожительство условно-патогенных и благотворных бактерий помогает осуществлять процессы впитывания и усвоения витаминов и питательных веществ.
Дисбактериоз мочевого пузыря в большинстве случаев поражает женскую половину населения и является запущенной формой дисбактериоза влагалища. Симптоматически данный недуг проявляется в виде жжения в наружной части половых органов и частых позывов к мочеиспусканию. Такие позывы как правило обманчивы, и нестерпимое желание на деле не соответствует количеству жидкости. Моча при этом имеет мутный оттенок, а в некоторых случаях и примесь крови.
Но несмотря на частичность появления болезни у женщин, подобный сценарий развития может происходить и у мужчин. Грибки кандида передаются половым путем (в случае предрасположенности микрофлоры к данным микроорганизмам) и способны спровоцировать развитие уретрита. Также развитию недуга способствует несоблюдение элементарных правил гигиены. Запущенная степень уретрита может спровоцировать появление дисбактериоза мочевого пузыря.

Дополнительные симптомы схожи на развитие инфекционного заболевания, — повышение температуры (до 37,5 градусов) и головная боль. В дальнейшем позывы к мочеиспусканию приобретают болезненный характер как до самого процесса, так и во время его. По многим симптомам дисбактериоз мочевого пузыря проявляется как цистит, но в более легкой форме.
Причины появления и способы лечения дисбактериоза мочевого пузыря.
Независимо от очага образования, дисбактериоз считается системным заболеванием и требует всестороннего подхода в лечении. Основная причина развития недуга сводится к запущенным стадиям дисбактериоза влагалища и уретры. Но при этом, есть ряд причин возникновения подобных нарушений, зная которые, можно обезопасить себя в дальнейшем.
Существует ряд первичных причин появления недуга:
- При низком уровне иммунитета снижается способность благотворных микроорганизмов к сдерживанию развития условно-патогенной части микрофлоры. Из-за этого происходит колонизация очагов слизистой вредоносными микроорганизмами, среди которых преобладают грибки кандида.
- Неправильное питание и диеты могут спровоцировать нарушение бактериального фона, что в свою очередь усугубляет защитные функции лакто- и бифидобактерий.
- Прием большого количества антибиотиков уничтожает вместе с патогенной частью микрофлоры и благотворные бактерии. Оставшаяся патогенная часть провоцирует воспалительные реакции и характерные нарушения.
В случае дисбактериоза мочевого пузыря лечение может занимать от недели до нескольких месяцев. Такой период зависит от степени развития болезни, а также от состояния иммунитета больного. Сложность ситуации в том, что в большинстве случаев лечения приходится применять антибиотики, которые воздействуя на патогенную микрофлору, лишают организм большей части благотворных микроорганизмов. В данном случае специалисты советуют обратить внимание на пробиотики. Они повышают общий уровень иммунитета и способствуют обогащению микрофлоры необходимыми лакто- и бифидобактериями.
Источник
Содержание:
- Симптомы бактериального цистита
- Причины бактериального цистита
- Лечение бактериального цистита
- Диета и профилактика
Бактериальный цистит – это заболевание мочевого пузыря, сопровождающееся воспалением его слизистой оболочки. Болезнь вызывается попаданием внутрь органа патологических бактерий и их активным ростом. Это приводит к развитию воспаления и возникновению характерного комплекса симптомов.
Бактериальная форма болезни является наиболее распространенной разновидностью цистита. Заболевание чаще всего поражает женщин детородного возраста, хотя мужчины и дети не застрахованы от развития патологии.
Симптомы бактериального цистита
Среди распространенных симптомов болезни выделяют:
Непрекращающиеся позывы к мочеиспусканию. Они могут возникать очень часто, иногда до 6 раз в течение часа.
Для того, чтобы опорожнить мочевой пузырь, человеку потребуется определенное усилие. Выйти из канала может всего несколько капель.
Во время акта мочеиспускания, человек испытывает жжение и боль. Она продолжает мучить его и в перерывах между походами в туалет, но меняется её характер. Если во время мочеиспускания боль резкая, то в остальное время – тянущая и ноющая. Болит преимущественно низ живота, надлобковая область, иногда с иррадиацией в крестец и промежность.
При бактериальном заражении может наблюдаться повышение температуры тела, возникает рвота. Особенно часто это происходит при поражении почек.
В моче может обнаруживаться гной и кровь, что говорит об острой форме болезни. В этом случае обращение за врачебной помощью должно быть незамедлительным.
Причины бактериального цистита

Эта форма болезни развивается по причине того, что в полость мочевого пузыря попадает патологическая бактерия. В то время как у здорового человека орган является стерильным. Среди микобактерий, которые способствуют развитию заболевания, выделяют:
Кишечная палочка. Она всегда присутствует в кишечнике человека, не вызывая заболевания. Это связано с тем, что её рост сдерживают бифидобактерии и лактобактерии. Но при попадании в мочевой пузырь, полость которого стерильна, кишечная палочка начинает активно размножаться. На этом фоне возникает воспаление и развивается заболевание. Способствует этому ряд факторов: падение иммунных сил организма, переохлаждение, регулярное пренебрежение правилами личной гигиены.
Сапрофитный стафилококк хотя и вызывает болезнь намного реже, но является более опасной бактерией, чем кишечная палочка. Это связано с тем, что этот вид стафилококка имеет высокую устойчивость к антибиотикам. Бактерия способна вызывать частые рецидивы и становится причиной развития серьезных осложнений. Попадая на неповрежденную слизистую, бактерия не приводит к её воспалению. Болезнь стартует лишь в том случае, если поверхность мочевого пузыря или мочеиспускательного канала повреждена. Это часто происходит в результате трения, во время полового акта. Опасным «родственником» сапрофитного стафилококка является золотистый стафилококк. Особенно опасен больничный цистит, который развивается, когда человек находится в условиях стационара и его организм вдвойне ослаблен.
Протеи. Они также обитают в кишечнике и способны вызвать болезнь лишь при попадании в полость мочевого пузыря, где им некому противостоять. Протеи часто становятся причиной пиелонефрита. К тому же их биохимическая активность способствует образованию камней.
Клебсиеллы. Они обитают в кишечнике, на коже и в испражнениях человека. Болезни вызывают лишь при наличии располагающих факторов. Цистит на фоне заражения клебсиеллой развивается нечасто – примерно в 3,5% случаев.
Энтерококки. В норме они всегда присутствуют в кишечнике. Болезнь энтерококки способны вызвать, лишь выйдя оттуда. Становятся причиной развития цистита редко, не более, чем в 4% случаев.
Лечение бактериального цистита

Для лечения болезни необходимо проведение предварительного исследования бактериального посева мочи. Он покажет, каким именно микроорганизмом заражен пациент, к какому препарату он имеет чувствительность. Иногда для устранения бактерии может потребоваться приём нескольких препаратов из разных антибактериальных групп.
Для терапии заболевания используются:
Амоксициллин;
Монурал;
Ампициллин;
Левомецитин;
Нолицин;
Невиграмон;
Фурагин;
Фурадонин;
Сульфамидетоксин;
Уросульфан;
Нитроксолин и пр.
Большинство врачей назначают пациентам препарат Монурал, так как именно он обладает широким бактерицидным действием. После его приема, больной испытывает значительное облегчение уже спустя несколько часов. Поэтому его часто назначают во время острой стадии заболевания.
Снять боли и спазмы помогут такие препараты, как: Нимесил, Диклофенак, Папаверин, Но-шпа. Облегчить состояние могут сидячие ванны с теплой водой. Достаточно 15 минут, чтобы боли утихли. Медикаментозный курс зависит от тяжести процесса, и чаще всего длится около 3 недель.
По теме: Обзор лекарств и препаратов от цистита у женщин и мужчин
Диета и профилактика
Важна для полноценного и скорейшего выздоровления диета. Она сводится к употреблению растительной и молочной пищи. Важно устранить из меню все соленое, острое и жареное. Такие блюда способствуют раздражению воспаленной поверхности органа и усложняют процесс выздоровления.
Под абсолютный запрет попадает алкоголь. Необходим усиленный питьевой режим. Для этого подходит чистая вода, негазированная минеральная вода, ягодные морсы. Интимная жизнь во время лечения возможна, но при этом необходимо использование презерватива. Подробнее о диете при цистите – что можно есть и что нельзя?
При хронической форме болезни целесообразно проводить профилактическое лечение. Курсы проводятся несколько раз в год. Схема подбирается индивидуально и может не содержать антибактериальных препаратов.
При своевременном и адекватном лечении, прогноз на выздоровление благоприятный. Чтобы не допустить перехода цистита в хроническую форму, необходимо обращаться за квалифицированной помощью при появлении первых признаков болезни. Именно самолечение антибиотиками часто приводит к развитию устойчивости бактерий. Это в дальнейшем может привести к формированию серьезных осложнений.
Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Источник
Лечением данного заболевания занимается Гинеколог
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
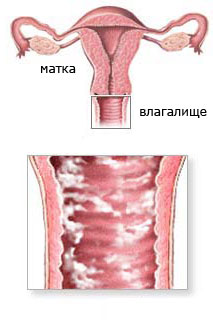 Дисбиоз (дисбактериоз) влагалища – это нарушение нормальной микрофлоры влагалища. Этим заболеванием в той или иной степени страдает большая часть женщин. Чаще всего проявления его незначительны, но иногда дисбиоз влагалища приводит к очень серьезным проблемам.
Дисбиоз (дисбактериоз) влагалища – это нарушение нормальной микрофлоры влагалища. Этим заболеванием в той или иной степени страдает большая часть женщин. Чаще всего проявления его незначительны, но иногда дисбиоз влагалища приводит к очень серьезным проблемам.
Вагинальный дисбиоз, или дисбактериоз влагалища – это наиболее точный термин, он как раз и переводится как нарушение микрофлоры влагалища.Частными случаями дисбоза влагалища являются бактериальный вагиноз (гарднереллеза) и кандидоз («молочница»). В первом случае нарушение микрофлоры влагалища связано с чрезмерным размножением бактерии гарднерелла (Gardnerella vaginalis), во втором с преобладанием грибов рода Кандида. Однако традиционно женщины, да и многие врачи называют «молочницей» любые выделения из влагалища, толком не разобравшись в их природе.
В норме во влагалище у женщины обитает так называемая нормальная микрофлора. Она состоит примерно на 90% из лактобактерий (так называемых палочек Дедерляйна), чуть меньше чем на 10% – из бифидобактерий, и меньше 1% составляют так называемые «ключевые клетки влагалища». К ним относятся гарднерелла, мобилункус, грибы рода кандида, лептотрикс и некоторые другие бактерии.Нормальная микрофлора находится в постоянном равновесии между собой и с окружающей средой. Она не допускает появление никакой другой инфекции, и не допускает изменение соотношения возбудителей, живущих во влагалище в норме.
При нарушении микрофлоры изменяется равновесие между бактериями-нормальными обитателями влагалища. При этом снижается количество лакто- и бифидобактерий и увеличивается количество какого-то другого возбудителя. Этим другим возбудителем может быть одна из ключевых клеток (тогда развиваются гарднереллез, кандидоз и т.д.), может быть одна из половых инфекций (трихомониаз, хламидиоз), или же может быть любой сапрофитный возбудитель (кишечная палочка, протей, стрептококки, стафилококки и т.д.).
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Симптомы дисбактериоза влагалища
При развитии дисбиоза появляются выделения из влагалища беловато-желтоватой окраски с неприятным запахом. Больше никакими симптомами дисбактериоз влагалища сам по себе не проявляется, все остальные симптомы (зуд, нарушения мочеиспускания, боли) связаны уже с его осложнениями.
Причины нарушения микрофлоры влагалища
Причин дисбиоза влагалища существует великое множество. Едва ли не любое воздействие на организм женщины может привести к нарушению микрофлоры. Перечислим лишь некоторые факторы.
- переохлаждение организма. Как однократное сильное переохлаждение, так и постоянное замерзание. Все это ведет к снижению общего и местного иммунитета, что сказывается и на вагинальной микрофлоре.
- изменения и нарушения гормонального фона. Сюда можно отнести нерегулярную половую жизнь, беременность, роды, аборты, любые виды нарушений цикла, половое созревание, предклимакс и климакс и т.д.
- смена климатической зоны. Случаются обострения дисбиоза влагалища во время поездок в теплые страны.
- стрессы, как однократный сильный стресс, так и хроническая стрессовая ситуация.
- беспорядочная половая жизнь, большое количество половых партнеров, пренебрежение средствами контрацепции.
- любые инфекционно-воспалительные заболевания органов малого таза.
- инфекции передающиеся половым путем.
- лечение антибиотиками, особенно продолжительное или многократное.
- заболевания кишечника, хронические проблемы со стулом, дисбактериоз кишечника. Микрофлора влагалища очень тесно связана с микрофлорой кишечника.
- неправильное использование тампонов при месячных. Тампоны следует менять строго каждые 2 часа и днем, и ночью. Это достаточно неудобно, но иначе во влагалище создаются хорошие условия для роста инфекции.
Разумеется, все эти факторы приводят к нарушению микрофлоры влагалища далеко не всегда. Иммунная система поддерживает нормальную микрофлору, и помогает ей восстанавливаться в случае незначительного нарушения. Однако всех этих факторов так много, встречаются они так часто, что в большинстве случаев дисбактериоз влагалища у женщины все-таки развивается.
Нахождение во влагалище большого количества патогенных бактерий рано или поздно вызовет воспаление стенки влагалища и воспаление шейки матки – тех органов, с которыми они находятся в постоянном контакте. Это проявляется резким увеличением количества выделений из влагалища, появлением неприятных ощущений в половых органах (зуд, резь, жжение, боль) и болей во время полового акта. Одним из первых симптомов воспаления нередко становится отсутствие достаточного количества смазки во время полового акта.
Кроме того, бактерии из влагалища постоянно инфицируют матку, что может привести к развитию эндометрита, и придатки матки, с перспективой развития аднексита. Также при дисбиозе влагалища идет постоянное инфицирование мочеиспускательного канала и мочевого пузыря, что может привести к появлению симптомов уретрита и цистита.
Диагностика дисбактериоза влагалища
 В «СМ-Клиника» проводится полноценная диагностика нарушений микрофлоры влагалища, которая помимо обычного осмотра, включает в себя лабораторные анализы:
В «СМ-Клиника» проводится полноценная диагностика нарушений микрофлоры влагалища, которая помимо обычного осмотра, включает в себя лабораторные анализы:
- общий мазок на флору,
- ПЦР-диагностика половых инфекций,
- посев выделений из влагалища,
- специальное исследование микрофлоры влагалища.
Мазок дает общее представление о состоянии микрофлоры влагалища и позволяет выявить степень нарушения и выраженности воспалительного процесса. Диагностика половых инфекций и посев позволяют выяснить, за счет каких именно возбудителей произошло нарушение микрофлоры, а также определить чувствительность бактерий к антибиотикам. Без этих анализов никогда нельзя начинать антибактериальную терапию.
Лечение дисбактериоза влагалища
В «СМ-Клиника» применяется комплексный подход к лечению дисбактериоза влагалища, включающий в себя несколько этапов:
- устранение или подавление бактерий, находящихся во влагалище.
- население нормальной микрофлоры влагалища.
- восстановление иммунитета стенки влагалища с тем, чтобы она снова взяла под свой контроль вагинальную микрофлору.
Подавление нарушенной микрофлоры
 Если дисбиоз влагалища связан с половой инфекцией, то задачей лечения является полное устранение возбудителя заболевания, передающегося половым путем (ЗППП) из организма женщины. В этом случае лечение обязательно включает в себя курс антибактериальной терапии, одновременно или после которой проводятся все прочие мероприятия.
Если дисбиоз влагалища связан с половой инфекцией, то задачей лечения является полное устранение возбудителя заболевания, передающегося половым путем (ЗППП) из организма женщины. В этом случае лечение обязательно включает в себя курс антибактериальной терапии, одновременно или после которой проводятся все прочие мероприятия.
Если речь о половых инфекциях не идет, то прием антибиотиков не является обязательным компонентом лечения. Как правило, в этом случае используется или очень короткий курс антибактериальной терапии (3-5 дней), либо лечения антибиотиками вовсе не проводится.
Значительно эффективнее бывает применение местных процедур. Они позволяют сочетать в себе одновременно все задачи лечения – и подавление патогенной флоры, и население нормальных обитателей влагалища, и местную иммунокоррекцию. Применение антисептиков при местных процедурах значительно более эффективно, нежели использование антибиотиков. Спектр действия антисептиков шире, а резистентности (невосприимчивости) к ним у бактерий практически никогда не возникает.
Население нормальной микрофлоры влагалища
Это самая главная часть лечения. Все остальные мероприятия проводятся лишь для того, чтобы создать условия для приживления и роста нормальной флоры. Население нормальной микрофлоры влагалища проводится большей частью во второй стадии курса, когда обитавший во влагалище возбудитель максимально подавлен. Для этого применяются массивные дозы эубиотиков (препаратов, содержащие живые бактерии) как общего, так и местного действия.
Применение для восстановления микрофлоры влагалища одних лишь эубиотиков неоправданно и как правило бесполезно. Пока во влагалище женщины живет в большом количестве, скажем, кишечная палочка, женщина может съесть килограмм лактобактерий, но ни одна из них не приживется во влагалище. Обязательно нужно сначала подавить ту бактерию (или бактерии), которые вызвали заболевание, а лишь потом населять нормальную микрофлору влагалища.
Восстановление иммунитета стенки влагалища
Иммунная система вагинальной стенки контролирует микрофлору влагалища, не позволяя расти другим бактериям. Нарушение микрофлоры влагалища всегда связано со снижением иммунитета его стенки. Поэтому местная иммунокоррекция обязательно должна являться частью лечения, иначе все прочие мероприятия окажутся неэффективными.
В простых случаях для иммунокоррекции можно ограничиться применением местных иммуномодуляторов. При запущенных формах заболевания восстановление иммунитета требует более серьезных мероприятий, а иногда в очень сложных ситуациях курс иммуномодулирующей терапии следует проводить перед всем остальным лечением.
Как правило лечение дисбиоза влагалища занимает 3 недели. Перед этим пациентка тщательно обследуется, при необходимости обследуется и ее половой партнер. После лечения проводится контрольный осмотр и делаются контрольные анализы. Если никаких симптомов болезни не обнаруживается, то лечение можно считать оконченным и в дальнейшем лишь заниматься профилактикой дисбиоза влагалища.
Профилактика нарушения микрофлоры влагалища
Всем пациенткам, прошедшим курс восстановления микрофлоры влагалища, желательнопосещать клинику каждые 3 месяца в течение 1 года после лечения. Во время этих посещений женщина рассказывает о своем состоянии, проводится осмотр, при необходимости берутся анализы. Это позволяет оценить состояние микрофлоры влагалища, проследить изменения по сравнению с моментом окончания лечения.
Если обнаруживается тенденция к нарушению микрофлоры, то проводится небольшой профилактический курс лечения. Восстановить микрофлору влагалища на начальных этапах ее нарушения достаточно просто.
Если в течение первого года после лечения никаких проблем не отмечается, дальнейшие наблюдения проводятся реже, раз в полгода-год. Такая схема позволяет оценить и проконтролировать тенденции к рецидиву заболевания и не допустить его развития вновь.
Наши преимущества:
Более 22 ведущих гинекологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Цены
| Наименование услуги | Цена (руб.)* |
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Источник