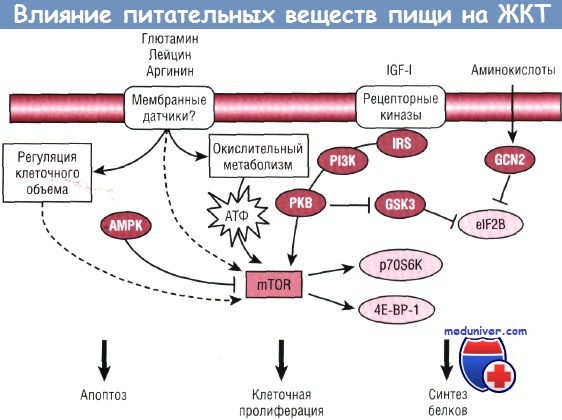
Факторы влияющие на желудочно кишечный тракт

Факторы роста органов желудочно-кишечного трактаДругой класс молекул, являющихся ключевыми факторами роста кишечника новорожденных, можно отнести к полипептидам, которые секретируются локально и влияют на рост и функции клеток посредством паракринного или аутокринного механизма. Некоторые из этих факторов роста присутствуют в крови, секрете ЖКТ и амниотической жидкости и могут действовать через эндокринный механизм (например, инсулиноподобный фактор роста I). Более важно, однако, что многие из этих факторов роста присутствуют в грудном молоке и, возможно, влияют на рост кишечника новорожденных. Наиболее хорошо известен EGF, член семейства пептидов, включающего в себя трансформирующий фактор роста а, гепаринсвязывающий эпидермальный фактор роста, амфирегулин, эпирегулин, бетацеллюлин, нейрегулин. Большинство EGF семейства пептидов имеют трофическое влияние на кишечник. Они стимулируют пролиферацию клеток и подавляют апоптоз, а также модулируют ряд других физиологических функций, включая стимуляцию прорезывания зубов, уменьшение секреции желудочного сока, увеличение секреции слизи и кровотока в желудке, снижение скорости опорожнения желудка и увеличение транспорта натрия и глюкозы. Также было обнаружено влияние EGF на увеличение роста слизистой кишки, функциональную адаптацию после резекции кишки или полного парентерального питания, снижение заболеваемости ЯНЭК. В последних работах показано, что концентрация EGF в слюне, сыворотке крови и моче у недоношенных детей, имеющих ЯНЭК, ниже, чем у здоровых. Показано, что гепаринсвязывающий эпидермальный фактор роста, другой член семейства EGF, снижает заболеваемость ЯНЭК у новорожденных крыс и риск повреждения кишечника в результате ишемии/реперфузии у взрослых крыс. Механизм, при котором эти два фактора роста защищают от ЯНЭК, заключается в стимуляции пролиферации клеток, восстановлении эпителиальных клеток и ингибировании апоптоза. Энтеральное питание стимулирует гастроинтестинальную секрецию, в результате EGF выделяется слюнной и поджелудочной железой в просвет кишечника, где он и выполняет свою защитную роль. Многие исследования новорожденных животных показали, что назначение EGF энтерально улучшает рост и функциональное развитие кишечника. Эти результаты в сочетании с последними данными, полученными на трансгенных мышах, поддерживают мысль, что EGF, как локально продуцирующийся, так и поступающий в организм с молоком, влияет на рост и развитие кишечника новорожденных. IGF семейства пептидов включают инсулин, IGF-I и IGF-II. Секреция инсулина в основном связана с поджелудочной железой, но IGF-I и IGF-II имеются во всем организме, включая кишечник. Вместе с тем в слизистой оболочке кишечника экспрессия IGF-I и IGF-II, скорее всего, локализована в субэпителиальных миофибробластных клетках, хотя эпителиальные клетки тоже могут продуцировать IGF-II. IGF-I также участвует в росте подслизистого и мышечного слоев кишечника. Наиболее высокий уровень IGF-I и IGF-II в кишечнике наблюдается во внутриутробном периоде и периоде новорожденности, а с возрастом снижается.
Инсулин и рецепторы IGF-I присутствуют в эпителиальных клетках, больше всего их на базолатеральной мембране, в отличие от апикальной, и больше в пролиферирующихся клетках крипт, чем в дифференцирующихся энтероцитах. IGF-I, по-видимому, стимулирует рост гладкомышечных клеток кишечника и предотвращает истончение подслизистого слоя у мышей, вызванное действием дексаметазона. Подавление выделения IGF-I может играть определенную роль в спонтанной перфорации подвздошной кишки у новорожденных с низкой массой тела, получивших при рождении дексаметазон. Многочисленные исследования показали, что системное назначение IGF или увеличение его экспрессии локально (как у трансгенных мышей) стимулирует рост и функцию кишечника у здоровых животных, а также в условиях ППП, резекции кишки, терапии дексаметазоном, сепсиса и лучевой терапии. Некоторые исследования плодов и новорожденных животных, получавших перорально фармакологические дозы инсулина и IGF-I, установили стимуляцию роста кишки, дисахаридазной активности и транспорта глюкозы. Другие исследования показали лишь ограниченное воздействие на кишку в неонатальном периоде, что, возможно, свидетельствует о том, что перорально введенный IGF не имеет физиологического значения у новорожденных. В тканях кишечника присутствуют VEGF, фактор роста гепатоцитов, фактор роста кератиноцитов, которые могут играть определенную роль в ангиогенезе, росте и восстановлении слизистой оболочки. Фактор роста эндотелия сосудов выделяется в тонкой кишке в эндотелии сосудов и тучных клетках. Рецептор для изоформы 165 аминокислоты VEGF (FLT-1) присутствует в клетках эпителия кишечника, но VEGF не стимулирует пролиферацию этих клеток. Рецептор VEGF также был найден в колонии эндотелиальных клеток человека. VEGF также можно обнаружить в грудном молоке женщины, снижение его концентрации стимулирует лактацию. Роль VEGF в кишечнике остается неясной, но Anderson и соавт. показали, что меченый VEGF не абсорбировался из кишечника в системный кровоток, и предположили, что действие VEGF ограничено только кишечником. Было также показано, что VEGF увеличивает миграцию моноцитов, что, возможно, влияет на защитную роль для кишечника. В недавнем исследовании на мышах показано, что VEGF снижает скорость апоптоза клеток крипт, вызванного тотальной лучевой терапией. VEGF вовлекается в процессы ангиогенеза во время восстановления кишечника. Фактор роста гепатоцитов выделяется мезенхимными, но не эпителиальными клетками, тогда как рецептор фактора роста гепатоцитов (c-met) находится в эпителиальных клетках и локализован на базолатеральной мембране. Исследования культуры кишечных эпителиальных клеток показали, что фактор роста гепатоцитов стимулирует клеточную пролиферацию, заживление ран, но уменьшает трансэпителиальное сопротивление. Фактор роста гепатоцитов найден в мононуклеарных клетках грудного молока женщин, участвует в оказании грудным молоком стимулирующего эффекта на пролиферацию клеток кишечника. Исследования на крысах показали, что фактор роста гепатоцитов, назначаемый системно или перорально, увеличивает рост кишки и транспорт питательных веществ после массивной резекции тонкой кишки. Увеличение локальной экспрессии фактора роста кератиноцитов было обнаружено у пациентов с воспалительными заболеваниями кишечника, а назначение фактора роста кератиноцитов улучшало репарацию слизистой у крыс после индукции у них колита. Исследования на мышах показали, что системное назначение фактора роста кератиноцитов предотвращало апоптоз в кишечнике у мышей, получающих ППП, и активировало адаптацию кишечника после массивной резекции тонкой кишки. Тканевые факторы роста в грудном молоке и вырабатываемые локально в слизистой оболочке кишечника1. Эпидермальный фактор роста: 2. Гепаринсвязывающий эпидермальный фактор роста: 3. Инсулиноподобный фактор роста: 4. Фактор роста эндотелия сосудов: 5. Фактор роста кератиноцитов: – Также рекомендуем “Причины нарушения оттока желчи (холестаза) у новорожденных детей” Оглавление темы “Физиология роста и развития желудочно-кишечного тракта (ЖКТ)”:
|
Источник
Заболевания пищеварительной системы не только актуальны для всех групп населения, но и являются одними из самых распространенных по сравнению с заболеваниями других органов. Так, язвенной болезнью (которая встречается у людей любого возраста) страдают 5-7% населения нашей страны, а общий процент заболеваемости органов пищеварения составляет не меньше 9-10%! Кроме того, не оправдывается расхожее мнение о том, что заболевания пищеварительной системы относятся скорее к неприятным, но при этом не очень опасным для жизни болезням: за прошедший год от заболеваний этой группы умерло более 5 тысяч человек. Немалую долю в общей статистике онкологических заболеваний также составляет смертность от злокачественных опухолей толстого кишечника и желудка – по 12% от общего количества смертей от онкозаболеваний соответственно. Такие неутешительные показатели свидетельствуют о том, что соблюдение правил здорового образа жизни необходимо: именно этот фактор является решающим для здоровья пищеварительной системы.
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
• Гастрит. Гастритом страдает 50—80% всего взрослого населения; с возрастом вероятность заболевания гастритом увеличивается.
• Язвенная болезнь желудка. Наблюдается у 5-10% взрослого населения; городские жители страдают язвенной болезнью чаще, чем сельские.
• Желчнокаменная болезнь. До 10% взрослого населения нашей страны страдает желчнокаменной болезнью, а после 70 лет она встречается у каждого третьего.
• Панкреатит. Заболеваемость хроническим панкреатитом составляет в среднем 0,05% от общего количества населения.
• Рак толстого кишечника. Смертность от злокачественных новообразований толстого кишечника составляет около 2,5 тысяч людей в год – это 12% от общего количества смертей от онкологических заболеваний. 
ФАКТОРЫ РИСКА
Факторы риска можно разделить на две разновидности в соответствии с эффективностью их устранения: неустранимые и устранимые. Неустранимые факторы риска – это данность, то, с чем нужно считаться, то, что вы не можете изменить. Устранимые факторы риска – это, напротив, то, что вы можете изменить, приняв соответствующие меры или внеся коррективы в свой образ жизни.
НЕУСТРАНИМЫЕ
• Возраст. Риск заболевания раком пищеварительной системы повышен у мужчин старше 50 лет, риск заболевания язвенной болезнью повышен у мужчин в возрасте 20-40 лет, риск заболевания желчнокаменной болезнью повышен у женщин старше 40 лет.
• Пол. Рак желудка в 2 раза чаще развивается у мужчин, в то время как желчнокаменная болезнь развивается в 3-5 раз чаще у женщин.
• Наследственность. Если у ваших родителей или других ближайших кровных родственников была в прошлом язвенная болезнь или рак желудка и толстого кишечника, то и в вашем случае риск развития соответствующих заболеваний увеличивается.
УСТРАНИМЫЕ
• Избыточный вес.Антропометрическая карта Наиболее сильно избыточный вес влияет на развитие таких заболеваний, как панкреатит, рак желчного пузыря и желчнокаменная болезнь. Что характерно, риск развития болезней пищеварения значительно повышается даже при небольшом превышении нормального значения индекса массы тела.
• Злоупотребление алкоголем.Тест на алкогольную зависимость Такая пагубная привычка, как болезненное пристрастие к алкоголю, удваивает риск развития язвенной болезни желудка и рака желудка. Алкоголизм также является прямой дорожкой к панкреатиту, гепатиту и циррозу печени. В целом, алкоголь разрушительно влияет на всю пищеварительную систему и является катализатором всех сопутствующих болезней.
• Курение.Тест Фагерстрема (степень никотиновой зависимости) Однозначно один из решающих факторов развития язвы желудка. При уже существующей язвенной болезни лечение не дает значительных результатов, если человек продолжает курить.
• Неправильное питание. Обилие в рационе жирного и жареного, красного мяса, фаст фуда, переизбыток углеводов (особенно простых), копченого и соленого мяса и рыбы, маринадов, консервантов – все это значительно повышает риск развития рака желудка и прочих заболеваний пищеварительной системы.Тест – оценка пищевого поведения (EAT-26)
• Нарушение режима питания. Отказ от завтрака, длительные перерывы в питании (более 4-5 часов), объедение перед сном, употребление газировок на голодный желудок и прочие нарушения режима питания способствуют развитию всех видов заболеваний пищеварения – от относительно безобидных гастритов до рака желудка.
• Стресс.Оценка стрессоустойчивости В организме, испытывающем стресс или нервное перенапряжение, происходит спазм капилляров – в данном случае, капилляров желудка. Это препятствует выделению слизи, защищающей слизистую оболочку. Желудочный сок разъедает слизистую и ткань желудка, что приводит к образованию язвы – и, следовательно, к развитию язвенной болезни. Кроме того, стресс вызывает нарушение баланса микрофлоры кишечника, а значит, дисбактериоз.
• Сахарный диабет. У 50% больных сахарным диабетом развиваются различные заболевания пищеварительной системы. Наиболее характерны для больных диабетом такие заболевания, как хронический гастрит, гастродуоденит, колит, гиперсекреция с повышенной кислотностью, ахилия, дисбактериоз. Специфическими для больных сахарным диабетом являются диабетическая энтеропатия, диабетическая гепатопатия и диабетический нейрогенный желчный пузырь.
• Злоупотребление кофе и газированными напитками. В кофе содержатся хлорогеновые кислоты, которые могут вызывать изжогу, раздражение слизистой желудка. Что касается злоупотребления газированными напитками (превышением дозы считается употребление более 1 л напитка в день), то тут негативный эффект проявляется в раздражающем воздействии диоксида углерода на стенки желудка, что, в свою очередь, приводит к развитию гастрита, язвы и т.д.
• Низкая физическая активность. Недостаток движения, а следовательно, и отсутствие тонуса усложняет организму задачу борьбы с негативными факторами. Это касается и вопросов общей формы, иммунитета, и конкретных проблем – например, слабости мышц брюшной стенки.
• Переедание. При употреблении слишком большого объема пищи желудок не в состоянии выработать достаточное количество желудочного сока, поэтому пища обрабатывается и усваивается неполноценно. Это приводит к проблемам, а затем и заболеваниям пищеварительной системы.
ПРОФИЛАКТИКА
• Приведите в порядок свой режим питания. Ешьте чаще, но более мелкими порциями, обязательно завтракайте, не пропускайте приемы пищи. Обязательно тщательно мойте руки и все продукты, не подвергающиеся тепловой обработке, перед едой, чтобы обезопасить свой организм от попадания болезнетворных бактерий.
• Питайтесь правильно. Снизьте употребление жирной, копченой, жареной, пересоленной еды, копченостей, пейте как можно меньше газированных напитков. Наоборот, увеличьте в рационе дозу клетчатки (каши, хлеб с отрубями, овощи, фрукты), ешьте как можно больше свежих салатов, грубоволокнистой пищи, солите еду в меру, старайтесь при готовке использовать поменьше уксуса и подобных компонентов.
• Не переедайте. Ешьте в меру; помните, что стандартная порция не превышает 400 мл (300 мл для женщин) еды, если представить ее в жидком виде. Не заставляйте себя голодать, питайтесь правильно и упорядочено.
• Контролируйте свой вес. Если у вас есть избыточный вес, попытайтесь похудеть, только делайте это правильно (снижение веса должно протекать с интенсивностью потери килограммов не более 0,5 (для женщин) и 1 (для мужчин) кг в неделю), чтобы не нанести пищеварительной системе еще больший вред.
• Откажитесь от алкоголя или снизьте его потребление до минимума. Максимально безопасная доза потребления алкоголя составляет 20 мл этанола (для женщин) и 30 мл этанола (для мужчин) в день. Помните, что некачественный алкоголь, содержащий различные химические компоненты, красители, избыточный сахар, ароматизаторы или консерванты, крайне пагубно влияет на пищеварительную систему! Употребляйте только максимально натуральный, качественный и чистый алкоголь, а лучше откажитесь от него вовсе.
• Бросьте курить. В случае с курением не существует «нормальной» дозы. Чтобы реально снизить уровень вредного воздействия никотина и смол на пищеварительную систему, откажитесь от курения.
• Научитесь контролировать стресс. Больше двигайтесь, старайтесь не нервничать, научитесь справляться со стрессом, гуляйте, высыпайтесь, отдыхайте. Такие меры не только косвенно влияют на здоровье пищеварительной системы, но и укрепляют ваше здоровье в целом.
• Если вы больны диабетом, контролируйте свое заболевание. Выполняйте все рекомендации вашего лечащего врача, питайтесь правильно, внимательно следите за своим самочувствием, контролируйте уровень сахара в крови. При возникновении болезненных ощущений в органах пищеварения немедленно проконсультируйтесь со своим врачом во избежание осложнений.
• Ограничьте потребление кофе и газированных напитков. Норма безопасного употребления кофе в день составляет 300-400 мл готового натурального кофе (2-3 кофейные чашки). Пейте как можно меньше газированных напитков: желательно ограничиваться одним стаканом в день или вовсе отказаться от их употребления.
• Больше двигайтесь. Норма двигательной активности для взрослого человека составляет 150 минут в неделю; если вы не дотягиваете до этого показателя, постарайтесь повысить уровень своей двигательной активности.
МЕДИЦИНСКИЙ КОНТРОЛЬ
Кроме самостоятельной профилактики заболеваний пищеварительной системы, важным элементом мониторинга состояния здоровья в данной области является своевременный и профессиональный медицинский контроль. Чтобы не упустить начавшую развиваться болезнь или даже просто ухудшение состояния, чтобы держать под контролем свои хронические заболевания, вам стоит регулярно проходить следующие виды медицинских исследований:
– Осмотр врача-терапевта 1 раз в год.
– При каждом посещении врача – определение индекса массы тела (ИМТ).
– Определение уровня холестерина 1 раз в 5 лет (или чаще по усмотрению врача).
– В возрасте старше 50 лет – скрининг рака толстой кишки.
Источник