Формирование кишечной культи по мойнигену
1)
по способу Дуайена (рис.85) – формирование
культи с помощью кисетного шва состоит
из следующих этапов:
–
раздавливание энтеротрибом кишки в
поперечном направлении;
–
перевязка шелковой лигатурой кишки на
пережатом участке;
–
накладывание кисетного шва, отступя
1/2 см от места перевязки;
–
пересечение кишки между двумя зажимами;
–
выведение конца кишки, подлежащего
удалению, из брюшной раны с предварительным
окутыванием его в целях асептики марлевой
салфеткой;
–
прижигание культи йодной настойкой;
–
погружение культи с затягиванием
кисетного шва;
–
накладывание Z – образного шва
(необязательно).
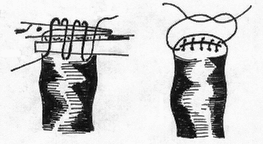
Рис.85.
Формирование кишечной культи по Дуайену:
1
– наложены поперечная лигатура и
кисетный шов;
2
– пересечение кишки по зажиму; 3 –
погружение культи;
4
– формирование культи закончено.
2)
по способу Мойнигена (рис.86). Состоит из
следующих этапов:
–
кишка пересекается между двумя зажимами,
скользя ножом по зажиму;
–
окутывание одного конца кишки марлевой
салфеткой;
–
накладывание на втором конце кишки
серозно-мышечных швов Ламбера через
два наложенных друг на друга зажима;
–
последовательное удаление обоих зажимов,
растягивание концов нитей в сторону и
завязывание двумя узлами;
–
накладывание Z – образного шва поверх
предыдущей лигатуры.
Рис.86.
Формирование кишечной культи по
Мойнигену.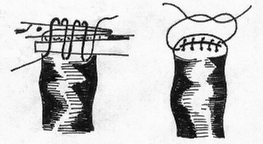
Гастростомия губовидная и клапанно- трубчатая (троповер, Депаж-Джаневей)
Губовидная
гастростомия по Топроверу
Левым
верхним трансректальным разрезом
послойно вскрывают брюшную полость.
Переднюю стенку желудка ближе к кардии
выводят в операционную рану и 3-мя
кисетными швами, расположенными друг
от друга на расстоянии 1–2 см, формируют
конус. Концы нитей этих швов не завязывают,
а берут на зажимы. Между держалками
рассекают ножницами стенку желудка на
протяжении 1 см и в просвет его вводят
толстую трубку. Затем поочередно
затягивают и завязывают кисетные швы,
начиная с 1-го. В результате стенка
желудка образует вокруг трубки цилиндр
с циркуляр-ными складками слизистой
оболочки в виде клапанов, препятствующих
вытеканию желудочного содержимого.
Образованный цилиндр из стенки желудка
подшивают к краям разреза передней
брюшной стенки в верхнем или нижнем
углу раны. Стенку желудка на уровне
нижнего кисетного шва подшивают рядом
серозно-мышечных узловых швов к
париетальной брю-шине. Края разреза
париетальной брюшины на оставшемся
протяжении раны зашивают наглухо. На
уровне 2-го кисетного шва стенку желудка
подшивают к прямой мышце живота и ее
влагалищу. Оставшуюся рану прямой мышцы
и ее влагалища зашивают узловыми швами.
Наконец, 3-м рядом узловых швов подшивают
стенку желудка к коже. Вокруг трубки
формируется гофрированный цилиндр из
стенки желудка высотой около 4 см,
выстланный слизистой оболочкой. Разрез
кожи выше и ниже свища зашивают наглухо.
После того как кожа ушита, трубку удаляют
и вставля-ют затем только на время
кормления.
Операция
Депаж — Джаневея. Оперативный доступ
— верхний срединный разрез.
Оперативный
прием.
1.
Выкраивание из передней стенки желудка
четырехугольного лоскута размером 4 —
6 см (в зависимости от величины желудка)
с основанием, обращенным кверху — к
малой кривизне.
2.
На основании лоскута со стороны серозной
оболочки накладывается расширитель
Гегара № 10, 11 или 12.
3.
Накладываются серозно-мышечные швы над
расширителем с образованием хорошо
выраженной складки слизистой оболочки,
которая в дальнейшем будет играть роль
клапана.
4.
Из образованного лоскута длинной
кетгутовой нитью сшивается трубка; один
конец нити используется для формирования
трубки, а вторым концом ушивается дефект
желудка.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
Источник
1)
по способу Дуайена (рис.85) – формирование
культи с помощью кисетного шва состоит
из следующих этапов:
–
раздавливание энтеротрибом кишки в
поперечном направлении;
–
перевязка шелковой лигатурой кишки на
пережатом участке;
–
накладывание кисетного шва, отступя
1/2 см от места перевязки;
–
пересечение кишки между двумя зажимами;
–
выведение конца кишки, подлежащего
удалению, из брюшной раны с предварительным
окутыванием его в целях асептики марлевой
салфеткой;
–
прижигание культи йодной настойкой;
–
погружение культи с затягиванием
кисетного шва;
–
накладывание Z – образного шва
(необязательно).
Рис.85.
Формирование кишечной культи по Дуайену:
1
– наложены поперечная лигатура и
кисетный шов;
2
– пересечение кишки по зажиму; 3 –
погружение культи;
4
– формирование культи закончено.
2)
по способу Мойнигена (рис.86). Состоит из
следующих этапов:
–
кишка пересекается между двумя зажимами,
скользя ножом по зажиму;
–
окутывание одного конца кишки марлевой
салфеткой;
–
накладывание на втором конце кишки
серозно-мышечных швов Ламбера через
два наложенных друг на друга зажима;
–
последовательное удаление обоих зажимов,
растягивание концов нитей в сторону и
завязывание двумя узлами;
–
накладывание Z – образного шва поверх
предыдущей лигатуры.
Рис.86.
Формирование кишечной культи по
Мойнигену.
Гастростомия губовидная и клапанно- трубчатая (троповер, Депаж-Джаневей)
Губовидная
гастростомия по Топроверу
Левым
верхним трансректальным разрезом
послойно вскрывают брюшную полость.
Переднюю стенку желудка ближе к кардии
выводят в операционную рану и 3-мя
кисетными швами, расположенными друг
от друга на расстоянии 1–2 см, формируют
конус. Концы нитей этих швов не завязывают,
а берут на зажимы. Между держалками
рассекают ножницами стенку желудка на
протяжении 1 см и в просвет его вводят
толстую трубку. Затем поочередно
затягивают и завязывают кисетные швы,
начиная с 1-го. В результате стенка
желудка образует вокруг трубки цилиндр
с циркуляр-ными складками слизистой
оболочки в виде клапанов, препятствующих
вытеканию желудочного содержимого.
Образованный цилиндр из стенки желудка
подшивают к краям разреза передней
брюшной стенки в верхнем или нижнем
углу раны. Стенку желудка на уровне
нижнего кисетного шва подшивают рядом
серозно-мышечных узловых швов к
париетальной брю-шине. Края разреза
париетальной брюшины на оставшемся
протяжении раны зашивают наглухо. На
уровне 2-го кисетного шва стенку желудка
подшивают к прямой мышце живота и ее
влагалищу. Оставшуюся рану прямой мышцы
и ее влагалища зашивают узловыми швами.
Наконец, 3-м рядом узловых швов подшивают
стенку желудка к коже. Вокруг трубки
формируется гофрированный цилиндр из
стенки желудка высотой около 4 см,
выстланный слизистой оболочкой. Разрез
кожи выше и ниже свища зашивают наглухо.
После того как кожа ушита, трубку удаляют
и вставля-ют затем только на время
кормления.
Операция
Депаж — Джаневея. Оперативный доступ
— верхний срединный разрез.
Оперативный
прием.
1.
Выкраивание из передней стенки желудка
четырехугольного лоскута размером 4 —
6 см (в зависимости от величины желудка)
с основанием, обращенным кверху — к
малой кривизне.
2.
На основании лоскута со стороны серозной
оболочки накладывается расширитель
Гегара № 10, 11 или 12.
3.
Накладываются серозно-мышечные швы над
расширителем с образованием хорошо
выраженной складки слизистой оболочки,
которая в дальнейшем будет играть роль
клапана.
4.
Из образованного лоскута длинной
кетгутовой нитью сшивается трубка; один
конец нити используется для формирования
трубки, а вторым концом ушивается дефект
желудка.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
Источник
Поджелудочная железа проецируется на переднюю брюшную стенку в пределах собственно надчревной и левой подреберной областей. Железа расположена в забрюшинном пространстве поперечно на уровне тел I–II пояс-ничных позвонков.
В поджелудочной железе выделяют следующие части: головка, тело и хвост. Головка расположена справа от тела I поясничного позвонка и окружена сверху, справа и снизу, соответственно, верхней горизонтальной, нисходящей и нижней горизонтальной частями 12-перстной кишки. Она имеет:
???? переднюю поверхность, покрытую париетальной брюшиной, к ко-торой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже — петли тонкой кишки;
???? заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий желчный проток и нижняя полая вена, воротная и верхняя брыжеечные вены.
Тело железы расположено спереди от тела I поясничного позвонка и имеет:
???? переднюю поверхность, покрытую пристеночной брюшиной задней стенки сальниковой сумки, к которой прилегает задняя стенка желудка;
???? заднюю поверхность, к которой прилегают аорта, селезеночная и верхняя брыжеечная вена;
???? нижнюю поверхность, к которой снизу прилегает 12-перстно-тощекишечный изгиб.
Хвост имеет:
???? переднюю поверхность, к которой прилегает дно желудка;
???? заднюю поверхность, прилежащую к левой почке, ее сосудам и надпочечнику.
Слева хвост соприкасается с воротами селезенки.
Проток поджелудочной железы (ductus pancreaticus, вирсунгов проток) проходит вдоль всей железы, ближе к задней поверхности ее, и открывается на слизистой оболочке нисходящей части 12-перстной кишки совместно с общим желчным протоком на большом сосочке. Реже проток поджелудочной железы открывается в 12-перстную кишку самостоятельно, при этом место впадения его располагается ниже устья общего желчного протока. Часто на-блюдается добавочный проток поджелудочной железы (ductus pancreaticus accessories или санториниев проток), который ответвляется от основного протока и открывается на слизистой оболочке 12-перстной кишки несколько выше (примерно на 2 см) главного протока на papilla duodeni minor.
Желудочно-поджелудочная связка образуется при перехо- де брюшины с верхнего края поджелудочной железы назаднюю стенку тела, кардии и днажелудка; содержит левую желудоч- ную артерию.
Взаимоотношения кровеносных сосудов и фасций ( три закона пирогова)
История изучения фасциальных футляров мышц, сосудов и нервов начинается с работ гениального русского хирурга и топографоанатома Н.И. Пирогова, который на основании исследования распилов замороженных трупов выявил топографоанатомические закономерности строения сосудистых фасциальных влагалищ, сведенные им в три закона:
1. Все магистральные сосуды и нервы имеют соединительно-тканные влагалища.
2. На поперечном срезе конечности эти влагалища имеют форму трехгранной призмы, одна из стенок которой одновременно является задней стенкой фасциального влагалища мышцы.
3. Вершина сосудистого влагалища прямо или косвенно связана с костью.
Практическое значение этих законов:
1. Наличие сосудистого фасциального футляра следует учитывать при операции обнажении сосудов при их проекции. При перевязке сосуда нельзя накладывать лигатуру, пока не вскрыт его фасциальный футляр.
2. Наличие смежной стенки между мышечным и сосудистым фасциальными футлярами следует учитывать при проведении внепроекционного доступа к сосудам конечности.
3. При ранении сосуда края его фасциального футляра, заворачиваясь внутрь, могут способствовать самопроизвольной остановке кровотечения.
Формирование кишечной культи по дуайену, Мойнигену
1) по способу Дуайена (рис.85) – формирование культи с помощью кисетного шва состоит из следующих этапов:
– раздавливание энтеротрибом кишки в поперечном направлении;
– перевязка шелковой лигатурой кишки на пережатом участке;
– накладывание кисетного шва, отступя 1/2 см от места перевязки;
– пересечение кишки между двумя зажимами;
– выведение конца кишки, подлежащего удалению, из брюшной раны с предварительным окутыванием его в целях асептики марлевой салфеткой;
– прижигание культи йодной настойкой;
– погружение культи с затягиванием кисетного шва;
– накладывание Z – образного шва (необязательно).
Рис.85. Формирование кишечной культи по Дуайену:
1 – наложены поперечная лигатура и кисетный шов;
2 – пересечение кишки по зажиму; 3 – погружение культи;
4 – формирование культи закончено.
2) по способу Мойнигена (рис.86). Состоит из следующих этапов:
– кишка пересекается между двумя зажимами, скользя ножом по зажиму;
– окутывание одного конца кишки марлевой салфеткой;
– накладывание на втором конце кишки серозно-мышечных швов Ламбера через два наложенных друг на друга зажима;
– последовательное удаление обоих зажимов, растягивание концов нитей в сторону и завязывание двумя узлами;
– накладывание Z – образного шва поверх предыдущей лигатуры.
Рис.86. Формирование кишечной культи по Мойнигену.
Источник
Требования к кишечному шву:
- Герметичность (основана па свойстве брюшины склеиваться, обеспечивается соединением сероза к серозе).
- Прочность (на 80% зависит от того, прошит ли подслизистый слой).
- Гемостатичность (достигается прошиванием подслизистой, в которой расположены кровеносные сосуды).
- Адаптационность (достигается прошиванием всех слоев и сопоставлением их друг другу).
- Стерильность (если прошита слизистая, то не стерильный).
Классификация:
1. По глубине захвата ткани:
• Серозно-серозный;
• Серозно-мышечный;
• Серозно-мышечно-подслизистый;
• Сквозной.
2. По стерильности:
• Чистый (стерильный);
• Грязный (инфецированный).
3. По рядности:
• Однорядный;
• Двухрядный;
• Трехрядный.
4. По особенностям выполнения:
• Краевой;
• Вворачивающийся.
5. По способу выполнения:
• Ручной;
• Механический;
• Смешанный.
Характеристика кишечных швов:
- Шов Ломбера: серозно-мышечный чистый шов (герметичный, но не негемостатичный ), выполняется шелком или другим нерассасывающимся материалом.
- Шов Мультановского: сквозной грязный шов (прочный, адаптационный, гемостатичный, но инфицированный), выполняется кетгутом.
- Шов Шмидена (елочный, скорняжный): сквозной грязный шов, прокалывается изнутри кнаружи.
- Кисетный и Z-образный: серозно-мышечные чистые швы.
- Шов Матешука: серозно-мышечно-подслизистый, отвечает всем требованиям к кишечному шву.
Патоморфология кишечного шва.
В первые 3 суток вся прочность будет определяться только прочностью шовного материала, который в первые часы пропитывается выпадающим фибрином. В дальнейшем по ходу прокола нитей образуются клетки инородных тел (4-6 суток), увеличивается отверстие, резко снижается прочность (критический период). Созревание соединительной ткани происходит не ранее 7 суток, когда прочность обеспечивается спайками.
Классификация желудочно-кишечных анастомозов:
• Конец в конец (недостаток: возможность сужения в области анастомоза, развития кишечной непроходимости).
• Бок в бок (недостаток: в слизистой оболочке слепых мешков м.б. эрозии, кровотечения).
• Конец в бок.
• Бок в конец.
Резекция тонкого кишечника.
Бывает;
- Пристеночная (пересекаются терминальные сосуды, не затрагивается брыжейка).
- Клиновидная (иссечение клином вместе с брыжейкой, при опухолях). Особенность – тонкую кишку резецируют под углом 45° кнаружи (чтобы не было сужения в области анастомоза).
Способы обработки культи:
- Способ Дуайена – накладывают раздавливающий зажим, кишку перевязывают толстым кетгутом, перерезают. Культя погружается в кисетный шов.
- Способ Шмидена – накладывается вворачивающий шов Шмидена, поверх – шов Ламбера.
- Шов Мойнигена – сквозной обвивной шов поверх зажимов, который погружается в серозно-мышечный кисетный.
Техника выполнения анастомоза бок в бок.Тонкая кишка: задняя губа (Л, М), передняя губа (Ш, Л). На толстый кишечник накладывают 2 линии шва Ламбера (много патогенных микроорганизмов), жировые привески дополнительно прикрывают линию выполнения анастомоза.
Толстая кишка:задняя губа (Л, Л, М), передняя губа (Ш, Л. Л). Особенность имеется pars nuda (участок не покрыт брюшиной),требует обработки.
Формирование кишечных трансплантатов в пластических целях. Из тонкой кишки можно произвести пластику мочеточника, пищевода.
Учитываются 2 момента:
- При заборе трансплантата не д.б. натяжения в области сосудистой ножки.
- Необходимо забирать участки, имеющие хороший венозный отток. Верхняя брыжеечная артерия дихотомически делится, отдавая 18-20 ветвей. Для создания подвижной сосудистой ножки при пластике пищевода пересекают и перевязывают аркады с 1 стороны клиновидно резецируемого участка.
Аппендэктомия.
Показания:о. аппендицит, хр. аппендицит в стадию ремиссии.
Ориентиры:т. Мак-Бурнея, т. Ланца.
Доступы:основной косо-переменный доступ по Мак-Бурнею-Волковичу-Дьяконову (перпендикулярно линии, соединяющей пупок и передневерхнюю ость, через т. Мак-Бурнея, 1/3 сверху, 2/3 снизу, 8-10 см), другие параректальный доступ по Леннандеру, надлобковый доступ по Пфанненштилю.
Выполнение доступа:разрезают кожу, п/ж/к, апоневроз наружной косой мышцы, тупо раздвигают наружную, внутреннюю косую и поперечные мышцы, рассекают поперечную фасцию и париетальную брюшину.
Признаки слепой кишки: отсутствие жировых привесок, tenii, гаустры. Аппендикс находят по tenia libera в месте соединения 3 полос.
Варианты расположения:
- Переднее.
- Латеральное.
- Медиальное.
- Восходящее.
- Нисходящее.
- Ретроцекальное.
- Ретроперитонеальное.
Методы удаления:прямой (антеградный), ретроградный (если имеются спайки, ретроперитонеальное расположение).
Ход операции:На брыжейку накладывают зажим Кохера, отсекают и перевязывают. Отступя 1-1,5 см на отросток накладывают кисетный шов, 2 зажима Кохера. По уровню наложения первого зажима перевязывают, отсекают по нижнему краю второго зажима. Культю обрабатывают йодом, погружают в кисетный шов, поверх – Z-образный. После – ревизия брюшной полости.
Операции на толстом кишечнике.
Особенности:
- Толстая стенка, патогенное кишечное содержимое.
- Отдельные отделы мезоперитониально (pars nuda).
- Имеются критические зоны с плохим кровоснабжением (печеночный угол, селезеночный угол, переход сигмовидной кишки в прямую).
При небольших ранениях можно положить кисетный шов. При резекции критические зоны удаляются т.е. половина толстой кишки (например правосторонняя гемиколэктомия).
Подвесная илеостомия по Юдину. При наличии перитонита для устранения источника инфицирования, санирования.
Ход операции: срединная лапаротомия, на стенку кишки накладывается кисетный шов, производят отверстие, через которое вставляют трубку, кисетный топ затягивают, дополнительно трубку привязывают. По наружному краю прямой мышцы живота троакаром выполняют отверстие.
(Visited 1 403 times, 1 visits today)
Источник