Гемиколэктомия левосторонняя при кишечной непроходимости
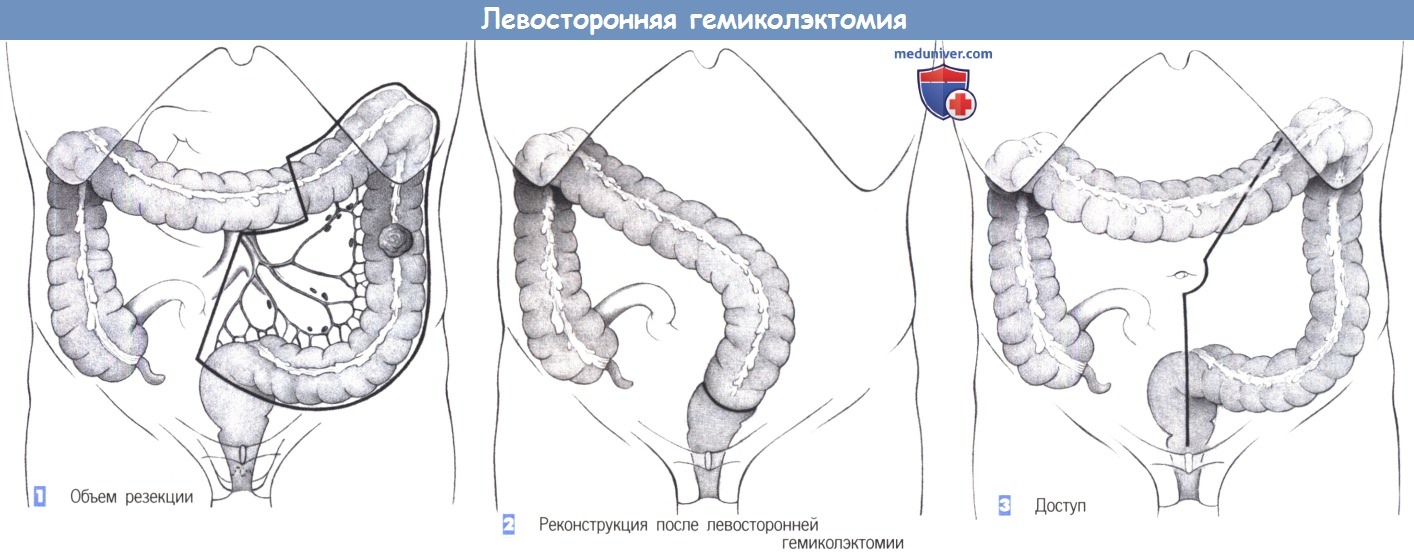
Методика левосторонней гемиколэктомии
Принцип левосторонней гемиколэктомии – онкологическая резекция левой половины ободочной кишки с перевязкой сосудистой ножки и соответствующей лимфаденэктомией.
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Лапароскопический доступ.
• Расширенная правосторонняя гемиколэктомия (включающая оба изгиба и часть нисходящей кишки).
• Субтотальная резекция или колэктомия (включающая часть или всю сигмовидную кишку).
• Операция Гартмана с длинной культей и концевая илеостома.
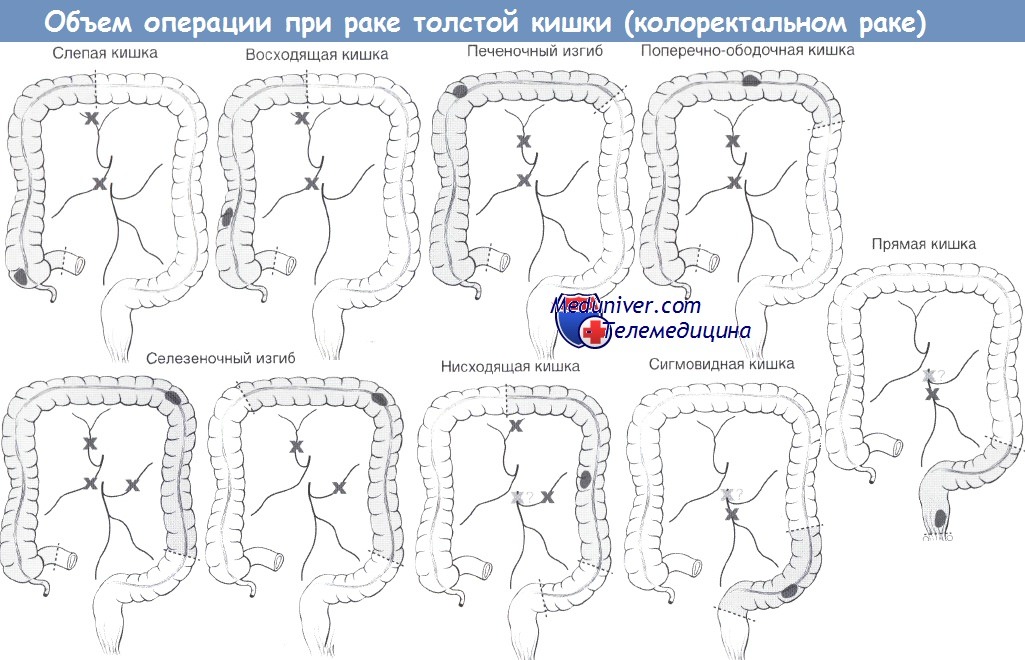
в) Показания для левосторонней гемиколэктомии: рак/полипы левых отделов ободочной кишки (селезеночный изгиб, нисходящая кишка).
г) Подготовка:
• Полное обследование толстой кишки во всех плановых случаях, желательна маркировка (татуаж) мелких новообразований.
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменений (например, при воспалении).
• Маркировка места наложения стомы.
• Антибиотикопрофилактика.
д) Этапы операции при левосторонней гемиколэктомии:
1. Положение пациента: модифицированное положение для промежностного камнесечения (по предпочтению хирурга).
2. Лапаротомия: среднесрединная.
3. Установка абдоминального ранорасширителя и ручных зеркал для экспозиции левых отделов ободочной кишки.
4. Ревизия брюшной полости: местная резектабельность, вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
5. Определение границ резекции: середина поперечно-ободочной кишки (левая ветвь средней ободочной артерии), селезеночный изгиб, нисходящая кишка с/без резекции сигмовидной кишки (перевязка левой ободочной или нижнебрыжеечной артерии).
6. Мобилизация левой половины ободочной кишки от забрюшинного прикрепления: от сигмовидной кишки вдоль белой линии Тольдта, затем – вдоль латерального канала до селезеночного изгиба. Анатомические ориентиры: мочеточник, яичниковые/яичковые сосуды, сальник, селезенка (избегать травмы!).
7. Рассечение сальниковой сумки: онкологические принципы резекции требуют выполнения, по крайней мере, гемиоментэктомии со стороны опухоли; разделение желудочно-ободочной связки проводится в несколько этапов (альтернативно при доброкачественном заболевании: сальник можно сохранить, отделив его от поперечно-ободочной кишки.
8. Идентификация левой ветви средней ободочной артерии.
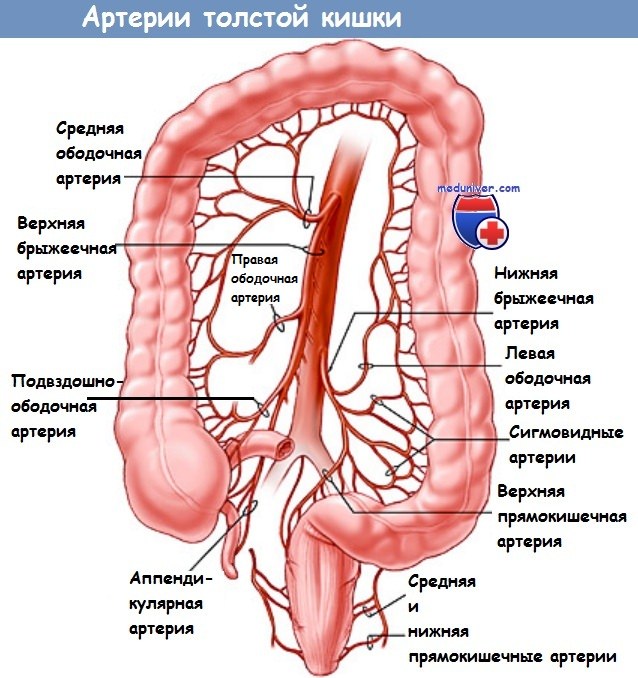
9. Онкологическая перевязка (перевязка с прошиванием) сосудов левой половины ободочной кишки: возможная перевязка НБА у места отхождения от аорты, а нижнебрыжеечной вены – у нижнего края поджелудочной железы или перевязка только левой ободочной артерии с сохранением верхнепрямокишечной артерии. Внимание: перед пересечением тканей необходимо убедиться в безопасности мочеточника.
10. Формирование трансверзосигмоидного (сигмовидная кишка сохранена) или трансверзоректального анастомоза: предпочтительнее «конец в конец» (механический или ручной); функциональный анастомоз «конец в конец» («бок в бок») не оправдан для левой половины ободочной кишки, т.к. в результате формируется «гигантский дивертикул», который может послужить причиной запоров/ камнеобразования и затрудняет в дальнейшем выполнение колоноскопии.
11. Удаление и макроскопическое исследование препарата: верификация патологических изменений и границ резекции.
12. Укрепление скрепочного шва отдельными узловыми швами.
13. Ушивание окна в брыжейке.
14. Дренирование обычно не показано. Необходимость в НГЗ отсутствует.
15. Ушивание раны.
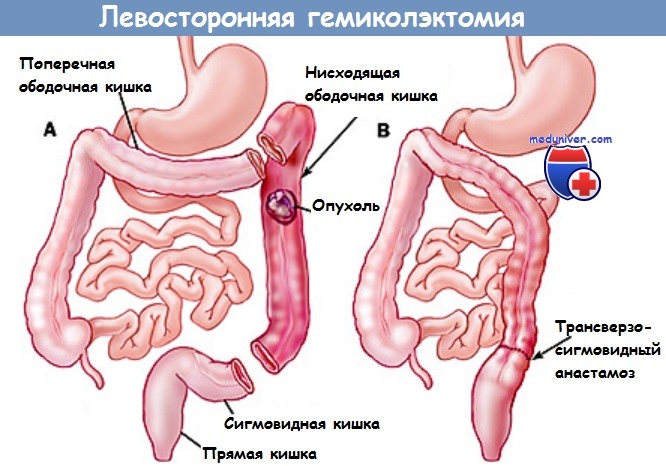
Левосторонняя гемиколэктомия:
А – резекция нисходящей ободочной кишки с селезеночным углом,
В – наложение трансверзосигмовидного анастамоза.
е) Анатомические структуры, подверженные риску повреждения: левый мочеточник, яичковые/яичниковые сосуды, селезенка, хвост поджелудочной железы, средняя ободочная артерия.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости.
з) Осложнения левосторонней гемиколэктомии:
• Кровотечение (связанное с хирургическим вмешательством): тракции за селезенку, неадекватное лигирование сосудистой ножки, средняя ободочная артерия.
• Несостоятельность анастомоза (2%): технические ошибки, натяжение, неадекватное кровоснабжение.
• Повреждение мочеточника (0,1-0,2%).
– Также рекомендуем “Методика правосторонней гемиколэктомии”
Оглавление темы “Методы операций на кишечнике”:
- Методика резекции сигмовидной кишки
- Методика левосторонней гемиколэктомии
- Методика правосторонней гемиколэктомии
- Методика субтотальной колэктомии
- Методика колэктомии с концевой илеостомой
- Методика проктоколэктомии с J-резервуарным илеоанальным анастамозом
- Методика мукозэктомии в анальной переходной зоне (АПЗ)
- Методика стриктуропластики кишки по Гейнике-Микуличу, Финнею
- Методика разделения спаек брюшной полости
- Принципы и показания для лапароскопической операции на кишечнике
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Гемиколэктомия – это операция удаления правой или левой половины толстого кишечника. Это самая распространенная операция при раке толстой кишки. Кроме онкологических показаний, гемиколэктомию могут делать и при других заболеваниях: неспецифическом язвенном колите с кровотечением, болезни Крона, распространенном полипозе, дивертикулезе с осложнениями, кишечной непроходимости.
При локализации патологического очага в терминальном отделе подвздошной кишки, в слепой кишке, в восходящем отделе ободочной кишки, в правой половине поперечно-ободочной кишки выполняется правосторонняя гемиколэктомия.

При расположении патологии в левом отрезке поперечно-ободочной кишки, в нисходящем отделе ободочной кишки, в верхнем отделе сигмовидной кишки выполняется левосторонняя гемиколэктомия.
Почему удаляется именно половина кишечника?
Почему даже при небольшой по размерам злокачественной опухоли, расположенной далеко от средней линии ободочной кишки, принято удалять всю половину кишечника? Почему недостаточно резецировать только участок с опухолью?
Это объясняется несколькими причинами:
-
 Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника.
Особенностями кровоснабжения. Правая и левая половины толстого кишечника кровоснабжаются разными ветвями: правая половина – из верхней брыжеечной артерии, левая половина – из нижней брыжеечной. При перевязке одной из ветвей из кровоснабжения выключается вся половина кишечника. - Кишечный анастомоз будет максимально надежным при формировании его на участке с подвижным отделом толстой кишки, покрытым со всех сторон брюшиной. Таким участком является поперечно-ободочная кишка. А восходящий и нисходящий отделы толстого кишечника брюшиной покрыты не полностью.
- При раке необходимо максимальное удаление регионарных лимфоузлов единым блоком с опухолью. Лимфоузлы находятся в брыжейке по ходу кровеносных сосудов, а также в забрюшинной клетчатке.
Предварительная подготовка к операции
Гемиколэктомия при раке кишечника относится к радикальным операциям, проводимым по жизненным показаниям. Она не проводится пациентам с множественными отдаленными метастазами. Абсолютными противопоказаниями также является:
- Общее тяжелое состояние.
- Декомпенсация сердечной недостаточности.
- Тяжелая форма сахарного диабета с множественными осложнениями.
- Почечная и печеночная недостаточность.
- Острое инфекционное заболевание.
При подготовке к операции назначается определенный объем обследования:
- Анализы крови общий и биохимический.
- Анализ мочи.
- Исследование свертывающей системы.
- Исследование электролитного баланса.
- Маркеры инфекционных заболеваний (ВИЧ, гепатиты, сифилис).
- Рентгенография органов грудной клетки.
- УЗИ или КТ органов брюшной полости.
- Осмотр терапевта и специалистов по профилю при наличии хронического заболевания.
Анемия, истощение, нарушение водно-солевого обмена часто сопровождают онкопатологию. Однако эти состояния не являются противопоказанием к гемиколэктомии. Они могут быть откорректированы в ходе предоперационной подготовки. Это несколько отсрочит операцию, но позволит подойти к ней с минимальным риском послеоперационных осложнений.
Таким пациентам может быть проведено переливание крови или эритроцитарной массы при анемии, переливание солевых растворов при электролитном дисбалансе, плазмы и растворов аминокислот при истощении и гипоальбуминемии. Назначаются также метаболические препараты, улучшающие обменные процессы в тканях.

При наличии признаков нарушения сердечной деятельности проводится лечение для улучшения гемодинамики (назначаются сердечные гликозиды при сердечной недостаточности, антиаритмические препараты для коррекции аритмии, гипотензивные препараты для нормализации АД).
Пациенты с сахарным диабетом осматриваются эндокринологом, подбираются схемы инсулинотерапии, максимально удобные для коррекции уровня сахара в послеоперационном периоде.
Необходима также максимально возможная компенсация дыхательной недостаточности у больных с ХОБЛ. Настоятельно рекомендуется отказ от курения.
Мужчины с аденомой предстательной железы осматриваются урологом.
При наличии варикозно расширенных вен или тромбофлебита в анамнезе необходимо эластичное бинтование конечностей перед операцией.
Питание больных перед гемиколэктомией должно быть полноценным и состоять из продуктов, содержащих легкоусвояемые белки и витамины (отварное мясо, протертые супы, творог, яйца, фруктовые и овощные пюре, соки). Не допускаются продукты с высоким содержанием клетчатки (сырые овощи и фрукты, бобовые, черный хлеб, орехи).
Необходима также психологическая подготовка, пациенту разъясняется суть операции, возможные осложнения, правила поведения в послеоперационном периоде. Больной также должен потренироваться отправлять свои физиологические надобности в лежачем положении.
Накануне операции
Очень важный момент при подготовке любых операций на кишечнике – это очищение его накануне операции от содержимого, а также подавление патогенных микробов.
В разных клиниках применяются разные схемы предоперационной подготовки кишечника. Обычно за два дня до назначенной операции назначается солевое слабительное (раствор сульфата магния) несколько раз в день, только жидкая пища, вечером – очистительная клизма.
В день накануне операции разрешается только легкий завтрак, солевое слабительное 2 раза или лаваж кишечника. Лаваж – это более современный метод очищения кишечника, достаточно эффективный и удобный. Суть его заключается в приеме накануне операции 3-4 литров специального сбалансированного осмотического раствора. Основой для раствора являются такие препараты, как Макрогол, Фортранс, Колайт, Голитель. Они выпускаются в пакетах, предназначенных для разведения водой.
Кроме этого, накануне операции пациенту дается однократно или несколько раз в день невсасывающийся антибиотик для подавления кишечной микрофлоры – неомицин, канамицин, эритромицин.
Некоторые клиники практикуют внутривенное введение антибиотика за 1 час до начала операции (цефокситин или метронидазол).
В день операции нельзя есть и пить.
Ход операции
Операция гемиколэктомия проводится под общей анестезией. Обычно это интубационный наркоз с применением миорелаксантов.
1. Разрез. Проводится срединный разрез или боковой право- или левосторонний параректальный. Разрез должен обеспечивать максимальный доступ к операцинному полю и по возможности, не нарушать функцию брюшного пресса.
2. Ревизия брюшной полости. Определяется операбельность, наличие другой патологии в брюшной полости, наличие метастазов, объем резекции.
3. Мобилизация кишечника.
При правосторонней гемиколэктомии мобилизуется часть подвздошной кишки (длиной 10-15 см), слепая, восходящая ободочная и поперечно-ободочная кишка (правая ее половина). Мобилизовать кишку – это значит выключить ее из кровоснабжения путем перевязки сосудов и придать ей подвижность путем пересечения брыжейки и тупого отделения от забрюшинной клетчатки на местах, не покрытых брюшиной.

на рисунке слева: правосторонняя гемиколэктомия, на рисунке справа: левосторонняя гемиколэктомия
При левосторонней гемиколэктомии аналогичная операция проводится с поперечно-ободочной кишкой, нисходящей ободочной и сигмовидной кишкой. Пересекается также правая кишечно-диафрагмальная связка для беспрепятственного низведения правой половины толстой кишки и создания анастомоза.
4. Непосредственно резекция. На поперечно-ободочную кишку накладывается два зажима, между которыми кишка пересекается. Резецируемая часть толстой кишки выводится в рану и удаляется единым блоком с брыжейкой, частью большого сальника, забрюшинной клетчаткой и региональными лимфоузлами. Пересеченные концы кишки обрабатываются антисептиком.
5. Создание анастомоза. При правосторонней гемиколэктомии накладывается анастомоз между подвздошной кишкой и поперечно-ободочной кишкой по типу «бок в бок» или «конец в бок». При удалении левой половины кишки накладывается анастомоз между поперечно-ободочной и сигмовидной кишкой «конец в конец». Стенки кишечника при этом сшиваются двухрядным или трехрядным швом или же специальным сшивающим аппаратом.
6. На месте анастомоза устанавливается дренаж. Рана ушивается.
Не всегда удается операцию провести одномоментно. У тяжелых и ослабленных больных, особенно при проведении левосторонней гемиколэктомии, часто накладывается разгрузочная цекостома (искусственный свищ сигмовидной кишки) или колостома. Это необходимо для отведения кишечного содержимого наружу, чтобы уменьшить нагрузку на анастомоз. После заживления анастомоза колостома ушивается.
При раке, осложненном кишечной непроходимостью, выполняется трехмоментная операция: 1-й этап – наложение разгрузочной колостомы, 2-й этап – гемиколэктомия после подготовки, 3-й этап – ушивание колостомы.
Послеоперационный период
После операции пациент несколько суток находится в отделении интенсивной терапии под постоянным наблюдением. Питание в этот период только парентеральное. Через нос в кишечник выше анастомоза помещается зонд, через который проводится отсасывание кишечного содержимого.
На 2-е сутки пациенту разрешено вставать и ходить для профилактики спаек. В это же время разрешается питье.
С 3-х суток разрешается жидкая пища без шлаков – овощные отвары, бульоны, протертые супы, жидкая манная каша. На таком питании пациент остается в течение 6-7 суток. Для разжижения каловых масс применяются дюфалак, касторовое масло в капсулах, вазелиновое масло.
Диета постепенно расширяется. Пациент при благоприятном течении выписывается на 14-16 день. Однако ограничения по питанию остаются на длительное время. Период ранней адаптации и выраженных функциональных нарушений кишечника после операции длится до 2-х месяцев, период полной адаптации – до 4-6 месяцев, иногда – до года.
Лапароскопическая гемиколэктомия
Лапароскопическая гемиколэктомия – это аналог открытой операции, но проводимая с помощью современного эндоскопического оборудования, без больших разрезов брюшной стенки.

Преимущество лапароскопической операции в том, что она протекает с меньшей травматизацией тканей, после нее проходит быстрее период восстановления. Этот метод более предпочтителен у ослабленных пациентов.
Через 4-5 проколов в брюшную полость вводятся лапароскоп и троакары с инструментами. Основные этапы операции не отличаются от аналогичных при открытом методе. При лапароскопическом методе более распространено наложение швов с помощью специальных сшивающих аппаратов, которые также вводятся через проколы в брюшной стенке.
При левосторонней гемиколэктомии для создания анастомоза «конец в конец» одна часть аппарата вводится в просвет культи ободочной кишки, вторая часть – через задний проход в культю сигмовидной кишки. Создается циркулярный шов, после чего аппарат извлекается перанально.
Удаляемый отрезок кишки извлекается из брюшной полости через разрез длиной 3-4 см.
Иногда чисто лапароскопическую операцию выполнить не удается. При больших опухолях или невозможности по каким-либо причинам выполнения анастомоза внутри брюшной полости, хирурги производит расширение лапароскопического разреза, кишка выводится в рану и производится анастомоз открытым способом. Такой метод вмешательства считается комбинированным.
Послеоперационные осложнения
Ранние осложнения:
- Кровотечение.
- Несостоятельность анастомоза.
- Перитонит.
- Парез кишечника с развитием паралитической кишечной непроходимости.
- Тромбоэмболические осложнения.
Поздние осложнения:
- Спаечная болезнь.
- Послеоперационные грыжи.
- Язвы анастомоза.
- Рубцовые сужения кишки.
- Нарушения функции опорожнения кишечника.
Так как онкологические больные часто входят в операцию уже ослабленными, восстановительный период протекает у них достаточно тяжело. Зачастую он еще осложняется необходимостью проведения химиотерапии. Поэтому очень важен здесь уход и психологическая поддержка родных и близких.
В раннем адаптационном периоде обычно наблюдается потеря массы тела, анемия, нарушение функции кишечника (запоры, поносы или их чередование), диспепсические расстройства, проявления авитаминоза, астено-невротические расстройства. Однако все эти нарушения поддаются коррекции как немедикаментозными, так и медикаментозными методами. Здесь важно регулярное наблюдение врача.
Обычно через полгода наступает период стойкой адаптации: организм приспосабливается к новым условиям пищеварения, пациент успокаивается психологически, полностью привыкает к новой диете и режиму питания. Происходит прибавка массы тела, нормализуются физиологические показатели.
При отсутствии отдаленных метастазов в течение пяти лет пациент считается радикально излеченным.
Источник
Показания, этапы, техника гемиколэктомии слева
а) Показания для гемиколэктомии слева:
– Плановые: патологическое поражение ободочной кишки между селезеночным изгибом и прямой кишкой.
– Альтернативные операции: суб-/тотальная колэктомия, резекция сигмовидной кишки. Лапароскопическая операция.
б) Предоперационная подготовка:
– Предоперационные исследования: эндоскопия с биопсией, рентгеноконтрастное исследование; исключение отдаленных метастазов злокачественной опухоли: ультразвуковое исследование, компьютерная томография, возможно урологическое обследование.
– Подготовка пациента: ортоградный лаваж кишки, катетеризация центральной вены, периоперационная антибиотикотерапия, катетеризация мочевого пузыря.
в) Специфические риски, информированное согласие пациента:
– Несостоятельность анастомоза (менее 5% случаев)
– Травма селезенки (менее 5% случаев)
– Повреждение мочеточника (менее 1% случаев)
– Расхождение раны (менее 5% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, возможно модифицированное литотомическое положение по Ллойду-Дэвису (позволяет использовать сшивающий аппарат).
е) Оперативный доступ при гемиколэктомии слева. Срединная лапаротомия. Возможно продление разреза выше пупка косо к левому реберному краю для мобилизации селезеночного изгиба. Может быть выполнена лапароскопическая мобилизация селезеночного изгиба, сопровождаемая резекцией прямой кишки во время открытой операции.
ж) Этапы операции:
– Объем резекции
– Реконструкция после левосторонней гемиколэктомии
– Доступ
– Мобилизация сигмовидной кишки
– Диссекция корня брыжейки
– Высокое пересечение сосудов
– Мобилизация проксимальных отделов прямой кишки
– Рассечение мезоректум
– Мобилизация селезеночного изгиба I
– Мобилизация селезеночного изгиба II
– Разделение желудочно-ободочной связки
– Дистальное пересечение
– Скелетизация брыжейки
– Проксимальное пересечение
– Дилатация проксимальной кишки
– Аппаратный шов I
– Срабатывание сшивающего устройства
– Аппаратный шов II
– Дистальное пересечение
– Скелетизация брыжейки
– Проксимальное пересечение
– Дилатация проксимальной кишки
– Аппаратный шов I
– Срабатывание сшивающего устройства
– Аппаратный шов II
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Пути лимфатического дренирования нисходящей ободочной кишки проходят вдоль нижней брыжеечной артерии и вены; поэтому при злокачественных опухолях нижняя брыжеечная артерия должна быть лигирована у места ее отхождения от аорты, а нижняя брыжеечная вена – у нижнего края поджелудочной железы.
– Мобилизация селезеночного изгиба ободочной кишки.
Предупреждение: избегайте повреждения капсулы селезенки вследствие тракции ободочной кишки во время диссекции.
– Дистальный край резекции – на уровне крестцового мыса.
– Серозная оболочка на краях резекции для анастомоза должна быть полностью циркулярно очищена от жировой ткани на расстоянии около 1 см.
– Убедитесь в правильной ориентации концов кишки, которые будут анастомозированы: расположите ободочную кишку так, чтобы ее брыжейка лежала справа от анастомоза («брыжейка к брыжейке»).
– Натяжение на анастомозе должно отсутствовать.
– Чтобы подтвердить водонепроницаемость, выполните тест с красителем.
и) Меры при специфических осложнениях. Несостоятельность анастомоза: если место операции хорошо дренируется, примените выжидательную тактику при парентеральном питании до самопроизвольного закрытия свища; при любых признаках перитонита выполните релапаротомию и создайте отводящую стому или снимите анастомоз, закройте прямую кишку как слепую культю, и наложите концевую коло-стому (операция Гартмана).
к) Послеоперационный уход:
Медицинский уход: удалите назогастральный зонд на 1-3-й день и дренажи на 7-8-й день. Возможно продолжение периоперационной антибиотикотерапии.
Возобновление питания: разрешите глотки жидкости с 3-4-го дня, твердая пища после первого послеоперационного стула, приблизительно с 7-го дня.
Функция кишечника: могут быть назначены умеренные пероральные слабительные средства в течение первых недель после восстановления функции кишечника Физиотерапия: дыхательные упражнения.
Период нетрудоспособности: 2-3 недели.
л) Этапы и техника гемиколэктомии слева:
1. Объем резекции
2. Реконструкция после левосторонней гемиколэктомии
3. Доступ
4. Мобилизация сигмовидной кишки
5. Диссекция корня брыжейки
6. Высокое пересечение сосудов
7. Мобилизация проксимальных отделов прямой кишки
8. Рассечение мезоректум
9. Мобилизация селезеночного изгиба I
10. Мобилизация селезеночного изгиба II
11. Разделение желудочно-ободочной связки
12. Дистальное пересечение
13. Скелетизация брыжейки
14. Проксимальное пересечение
15. Дилатация проксимальной кишки
16. Аппаратный шов I
17. Срабатывание сшивающего устройства
18. Аппаратный шов II

1. Объем резекции. Обширные опухоли сигмовидной и нисходящей ободочной кишки требуют левосторонней гемиколэктомии, то есть, резекции от середины поперечно-ободочной кишки до проксимальных отделов прямой кишки с включением всех лимфатических путей вдоль нижней брыжеечной артерии. Также удаляется левая половина большого сальника, но описание этого этапа операции будет опущено как очевидное.
2. Реконструкция после левосторонней гемиколэктомии. Восстановление непрерывности после левосторонней гемиколэктомии требует обширной мобилизации поперечно-ободочной кишки, в некоторых случаях до печеночного изгиба.
3. Доступ. Эффективна нижняя срединная лапаротомия с возможным продлением разреза вокруг пупка к левому верхнему отделу брюшной полости и, в зависимости от анатомической ситуации, до реберного края.
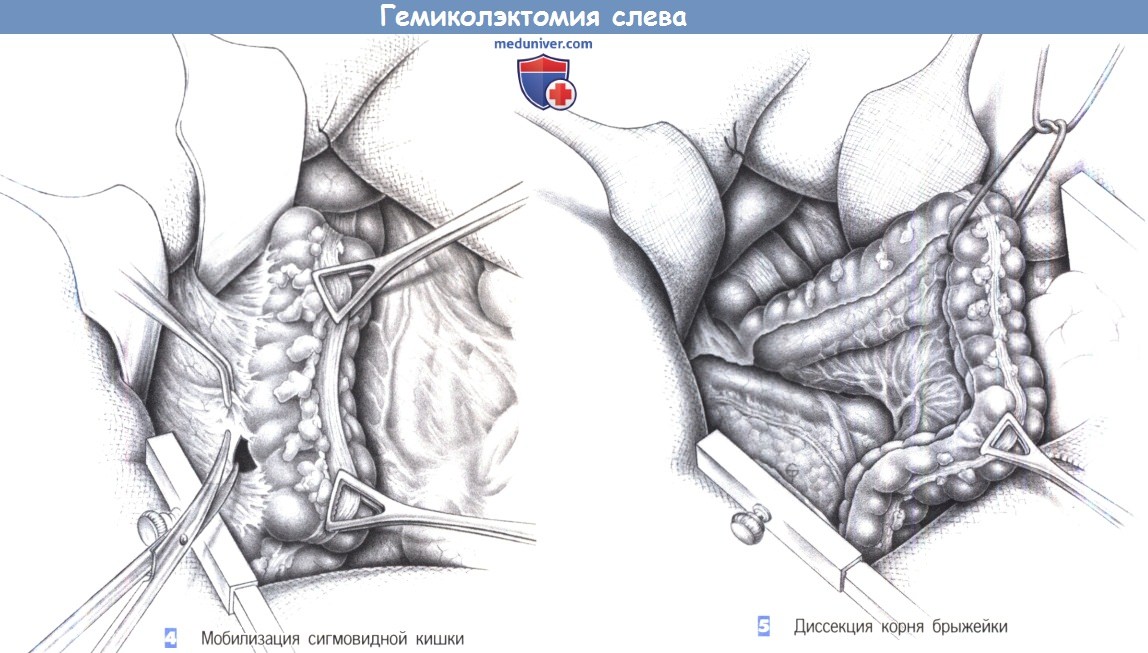
4. Мобилизация сигмовидной кишки. После вскрытия брюшной полости вводится рамка Голайера, дающая хорошую визуализацию операционного поля. Сигмовидная ободочная кишка захватывается либо двумя зажимами Дюваля, либо руками и смешается медиально. Боковые прикрепления сигмовидной кишки к брюшной стенке разделяются ножницами и пинцетом вдоль так называемой белой линии. Диссекция производится здесь в основном в бессосудистом слое; сосудистые структуры забрюшинного пространства остаются нетронутыми.
5. Диссекция корня брыжейки. Содержащий опухоль сегмент кишки перекрывается проксимально и дистально затянутыми резиновыми петлями, чтобы предотвратить внутрипросветное распространение опухолевых клеток. Корень брыжейки мобилизуется вдоль сосудов до места их отхождения от аорты. Мочеточник, который пересекает подвздошные и яичниковые/семенные сосуды спереди, должен быть обнаружен и защищен.
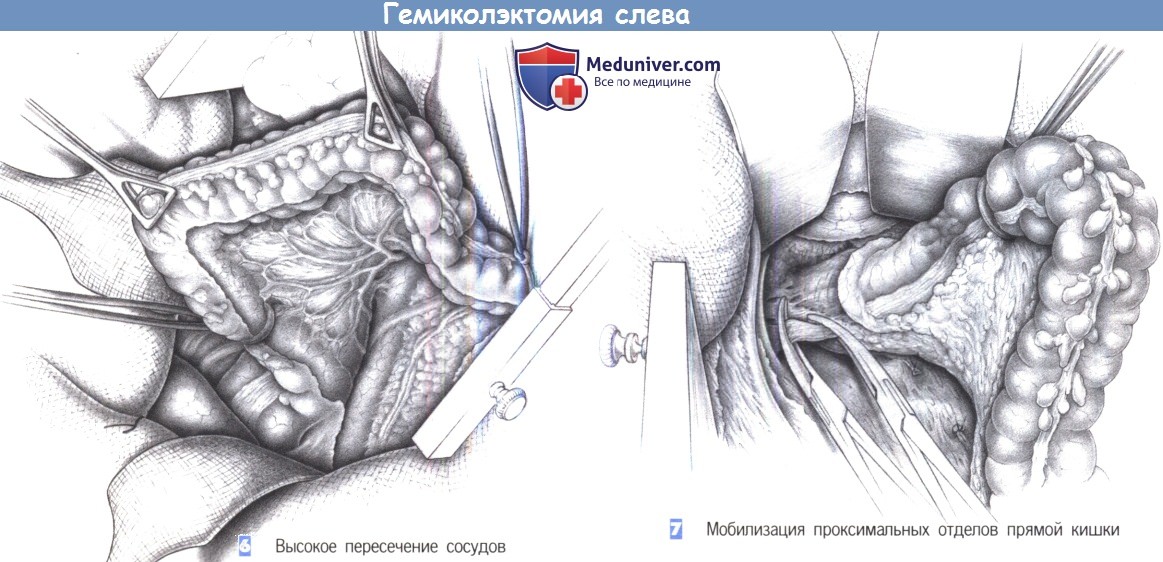
6. Высокое пересечение сосудов. Полная мобилизация брыжейки позволяет определенно идентифицировать место отхождения нижней брыжеечной артерии и проследить нижнюю брыжеечную вену до нижнего края поджелудочной железы. Оба сосуда пересекаются между зажимами Оверхольта и перевязываются с прошиванием. Обработка этих сосудов сопровождается рассечением париетальной брюшины до малого таза и далее кпереди между задней стенкой мочевого пузыря и передней стенкой прямой кишки.
7. Мобилизация проксимальных отделов прямой кишки. После завершения кругового рассечения брюшины дна таза краниальные части боковых связок рассекаются между зажимами Оверхольта и перевязываются с прошиванием.
При необходимости прямая кишка может быть также частично отделена от стенок таза. Диссекция ведется при тщательной защите предкрестцовых вен и нервных сплетений в бессосудистом слое.
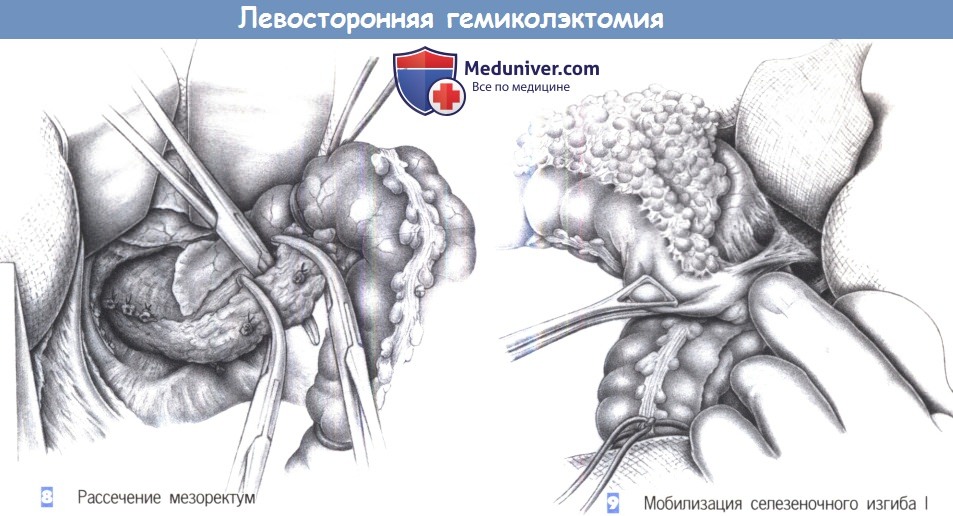
8. Разделение мезоректум. Мезоректум также захватывается между зажимами Оверхольта и поэтапно пересекается. Только тщательная диссекция позволит, с одной стороны, добиться хорошего бескровного операционного поля, а с другой стороны, не нарушит кровоснабжения сегмента кишки, который предполагается использовать для анастомоза.
9. Мобилизация селезеночного изгиба I. Мобилизация селезеночного (левого) изгиба требует разделения диафрагмально-ободочной связки, при этом нужно избегать повреждения нижнего полюса селезенки. Чтобы обеспечить точную экспозицию этой области, необходим дополнительный ретрактор. Для реконструкции без натяжения необходимо полностью освободить и сместить медиально селезеночный изгиб ободочной кишки.
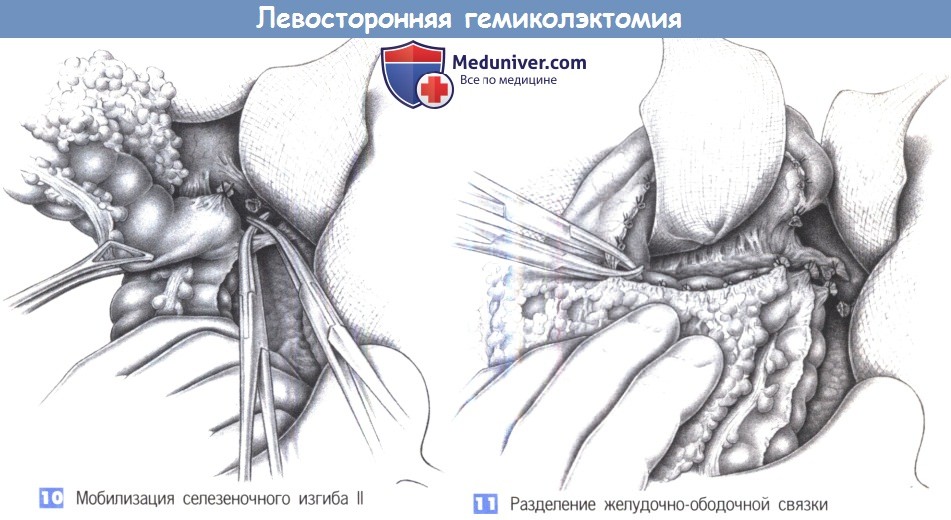
10. Мобилизация селезеночного изгиба II. Чтобы обнаружить связочные структуры в области селезеночного изгиба, пересечь их между зажимами Оверхольта и перевязать, нисходящая ободочная кишка и левая половина поперечно-ободочной кишки должны быть смещены в медиальном направлении.
11. Разделение желудочно-ободочной связки. Для обнажения и пересечения левой желудочно-ободочной связки требуется осторожная тракция левой части поперечноободочной кишки в каудальном направлении. Особую осторожность следует соблюдать, чтобы не повредить селезенку и хвост поджелудочной железы. По завершении этой диссекции мобилизованной оказывается вся левая половина ободочной кишки от середины ободочной кишки до прямой кишки.
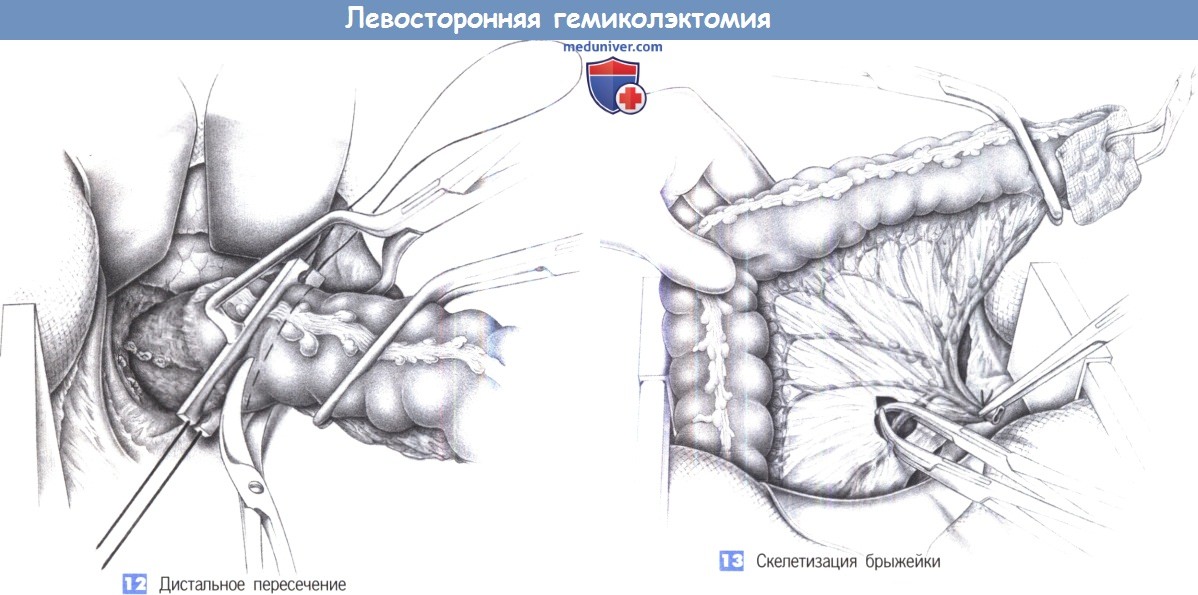
12. Дистальное пересечение. Если предполагается наложение аппаратного анастомоза, накладывается кисетный шов. После наложения зажима для кисетного шва и изогнутого под прямым углом зажима проксимальнее него кишка ниже границы препарата обкладывается брюшными тампонами, смоченными дезинфицирующим раствором и пересекается изогнутыми ножницами. Для ручного анастомоза пересечение производится между раздавливающим (проксимальным) и нераздавливающим (дистальным) зажимами.
13. Скелетизация брыжейки. Степень скелетизации брыжейки определяется требуемым объемом резекции. Основным ориентиром является место пересечения нижней брыжеечной артерии. Мочеточник и забрюшинные сосуды должны тщательно предохраняться.
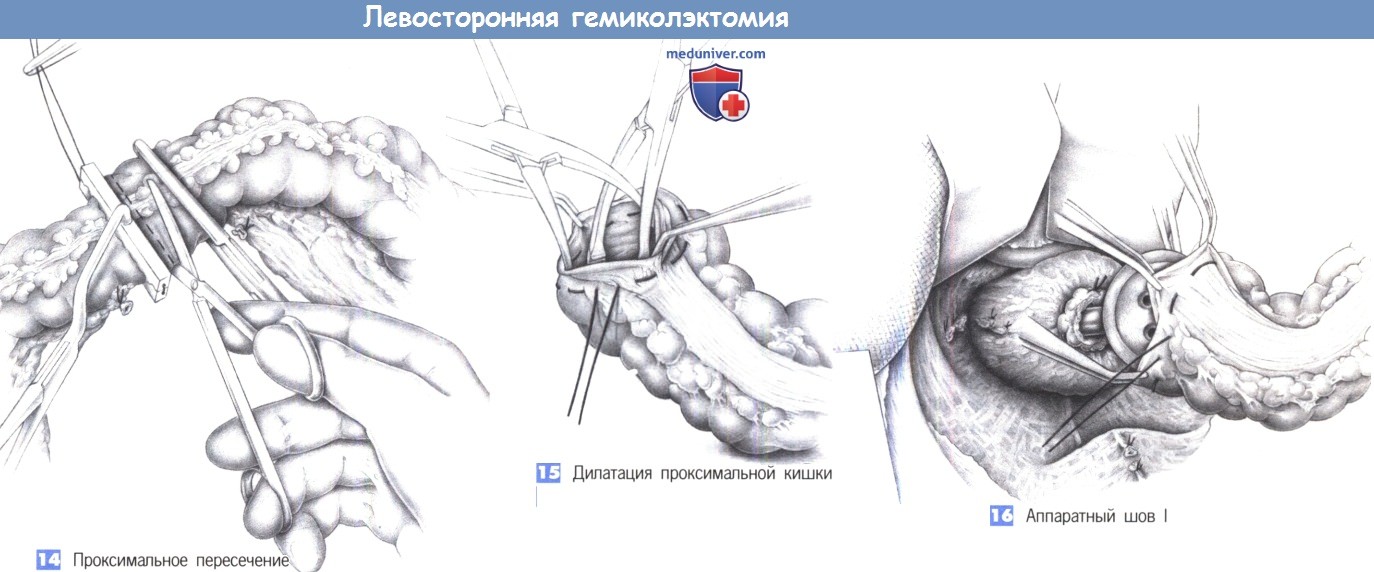
14. Проксимальное пересечение. После проксимального наложения зажима для кисетного шва просвет части кишки, которая будет резецирована, перекрывается зажимом Кохера и пересекается прямыми ножницами. Кишку не следует пересекать непосредственно по зажиму для кисетного шва, необходимо оставить манжету ткани высотой 2-3 мм. Ввести прямую иглу в зажим для кисетного шва трудно, если зажим не закрыт полностью. Также возможно наложение ручного анастомоза. В этом случае проксимальный просвет кишки закрывается нераздавливающим зажимом, а резецируемая часть – раздавливающим зажимом.
15. Дилатация проксимальной кишки. Проксимальная часть кишки достаточно широко расширяется двумя корнцангами, так чтобы головка циркулярного сшивающего аппарата могла быть введена без затруднений. Кисетный шов должен проверяться и, при необходимости, подкрепляться.
16. Аппаратный шов I. Перед трансанальным введением сшивающего устройства ассистентом, находящимся между ног пациента, анальный сфинктер должен быть осторожно расширен на два-три поперечных пальца. Сшивающее устройство вводится в закрытом состоянии и открывается только в культе прямой кишки. Вначале на центральной штанге аппарата завязывается кисетный шов прямой кишки, затем на головку наковальни натягивается открытый конец поперечно-ободочной кишки, кисетный шов на которой завязывается и обрезается.
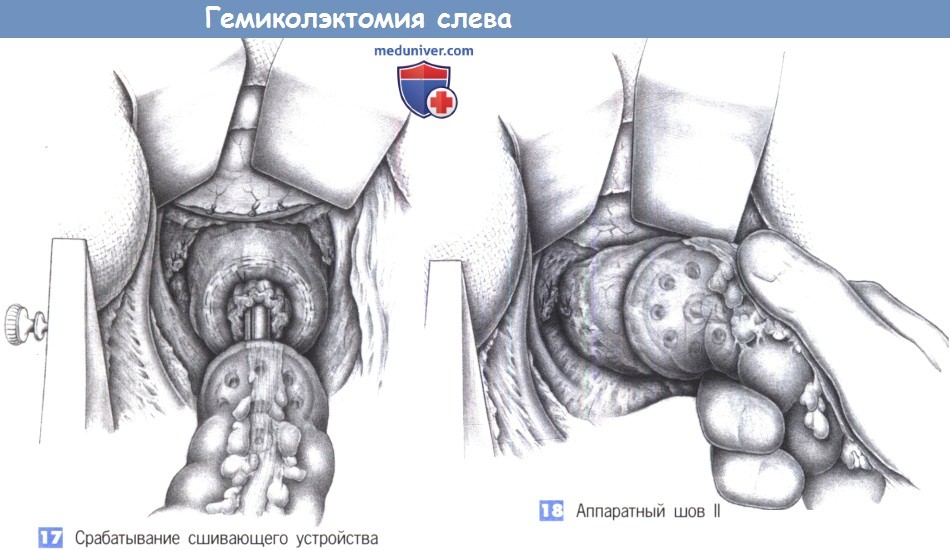
17. Срабатывание сшивающего устройства. Сшивающее устройство активируется при достаточном натягивании проксимальной кишки и, в то же время, при управляемом усилии на рукоятках инструмента. В ходе этого маневра хирург должен быть уверен в том, что сегменты кишки правильно ориентированы для анастомоза. После того как помощник сообщил о полном закрытии сшивающего аппарата, область вокруг анастомоза еще раз исследуется для выявления интерпозиции смежных структур или дефектов, которые, возможно, возникли на этом этапе операции.
18. Аппаратный шов II. После прошивания устройство частично открывается на два полуоборота и извлекается осторожными вращательными движениями, сопровождаемыми управляемой противотягой на проксимальном конце кишки. За этим следует повторный осмотр области анастомоза. Водонепроницаемость анастомоза подтверждается введением в прямую кишку раствора повидон-йодина. С этой целью хирург рукой закрывает просвет кишки с проксимальной стороны, после чего вводится 100-200 мл раствора до появления в области анастомоза выпуклости.
Любые утечки закрываются отдельными швами. Может быть выполнена интраоперационная эндоскопия. Операция завершается введением двух дренажей, послойным закрытием брюшной стенки и установкой активного дренажа в подкожную клетчатку.
– Также рекомендуем “Показания, этапы и техника передней резекции прямой кишки”
Оглавление темы “Этапы и техника операций на кишечнике”:
- Показания, этапы и техника радикальной резекции сигмовидной кишки
- Показания, этапы и техника лапароскопической резекции сигмовидной кишки
- Показания, этапы и техника гемиколэктомии слева
- Показания, этапы и техника передней резекции прямой кишки
- Показания, этапы и техника брюшно-промежностной резекции прямой кишки
Источник