Хроническая диарея болезнь крона
Болезнь Крона — это хроническое, тяжелое воспалительное заболевание желудочно-кишечного тракта, при котором может наблюдаться поражение любого его отдела, начиная полостью рта и заканчивая прямой кишкой. Клинически оно проявляется воспалением всей толщи стенки пищеварительной трубки, образованием язв и рубцов.
Болезнь Крона в цифрах и фактах:
- В 70% случаев патологический процесс развивается в тонкой кишке, в 25% случаев — в толстой кишке, в 5% случаев — в пищеводе, желудке или области ануса.
- Болезнь Крона может начинаться в любом возрасте. Чаще всего — в 20-50 лет.
- Мужчины и женщины болеют примерно одинаково часто.
- Точных данных о том, насколько распространено заболевание, нет. На территории Великобритании на 1500-1800 человек приходится 1 больной.
Почему возникает болезнь Крона?
Причины возникновения болезни Крона точно не установлены. Имеется несколько теорий на этот счет. Наиболее популярная из них гласит, что значительная роль принадлежит неправильной работе иммунной системы. Она начинает воспринимать в качестве чужеродных агентов компоненты пищи, полезные для организма вещества, бактерии, входящие в состав нормальной микрофлоры. В результате белые кровяные тельца, — лейкоциты, — накапливаются в стенке кишечника, развивается воспалительный процесс.
Однако, ученые затрудняются сказать, является ли изменение работы иммунной системы причиной или следствием болезни Крона.
Другие возможные причины заболевания:
- Генетические нарушения: у 5-10% пациентов есть близкие родственники, у которых тоже диагностирована болезнь Крона.
- Нарушения работы иммунной системы, в том числе аллергии, аутоиммунные реакции и заболевания. Кроме того, причиной развития болезни Крона могут стать перенесенные ранее бактериальные или вирусные инфекции, которые могут спровоцировать нарушение иммунного ответа.
- Курение. По данным статистики, у курильщиков болезнь Крона развивается в 2 раза чаще, чем у некурящих людей. Если пациенты продолжают курить, то заболевание протекает у них тяжелее.
- Образ жизни. Чаще всего данная патология регистрируется в экономически развитых странах, причем рост заболеваемости отмечается с 50-х годов ХХ века, когда началось общее улучшение благосостояния стран Европы и США.
Признаки болезни Крона
Симптомы болезни Крона определяются местом локализации поражения, тяжестью заболевания, его продолжительностью и наличием рецидивов. Симптомы болезни Крона делятся на три группы:
- Кишечные.
- Общие.
- Внекишечные.
Кишечные признаки болезни Крона:
- Диарея более 6 раз в сутки. При тяжелом течении заболевания диарея может мешать нормальной жизни и даже полноценному сну.
- Боли. Их локализация будет зависеть от пораженного отдела ЖКТ. В ряде случаев абоминальная боль напоминает картину острого аппендицита.
- Потеря аппетита.
- Снижение веса.
- Кровотечения. Они возникают при изъязвлении стенки пищеварительной трубки. При поражении верхних отделов органов ЖКТ, кровотечения могут носить скрытый характер и обнаруживаться при проведении теста на скрытую кровь в кале. При поражении терминальных отделов толстой кишки, в кале обнаруживаются прожилки крови или темные сгустки. При хроническом тяжелом течении заболевания, такие кровотечения могут вызвать развитие среднетяжелой и тяжелой анемии.
Общие симптомы болезни Крона:
- Повышенная утомляемость.
- Слабость.
- Бледность кожных покровов (при развитии анемии).
- Периодические повышения температуры.
Внекишечные проявления болезни Крона:
- Образование свищей. При длительном течении воспалительного процесса в кишечной стенке, он может привести к образованию свищевых ходов, открывающихся в брюшную полость, влагалище, мочевой пузырь, перианальную область. Это чревато развитием серьезных инфекционных осложнений вплоть до перитонита и сепсиса.
- Артриты.
- Поражение глаз — эписклериты, увеиты.
- Поражение кожи — эритемы, пиодермии, гнойничковые поражения.
- Заболевания печени.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
Лечение болезни Крона
Так как причина болезни Крона до настоящего времени неизвестна, эффективных методов лечения не существует. Однако, есть препараты, при помощи которых можно контролировать заболевание, обеспечить длительную ремиссию.
Пациентам назначают противовоспалительные препараты, глюкокортикоиды (препараты гормонов коры надпочечников), иммунодепрессанты, антидиарейные средства.
При тяжелом течении болезни Крона может быть проведено хирургическое лечение. Во время операции удаляют пораженный участок кишки. Но это приводит не к излечению, а лишь к облегчению состояния. Через некоторое время воспаление развивается в соседнем участке кишки.
Некоторым больным требуется несколько операций. Иногда бывает целесообразно удалить большой отрезок кишечника. Если после этого не удается восстановить целостность кишки — хирург накладывает колостому.
Возможные осложнения. Болезнь Крона — предраковое заболевание
Болезнь Крона может осложниться состояниями, которые требуют хирургического лечения, такими как: кишечная непроходимость, нагноение, кишечные кровотечения, перитонит, образование свищей (патологических сообщений петель кишки между собой, с соседними органами, кожей).
Одно из самых тяжелых осложнений болезни Крона — злокачественное перерождение. Причем, если не применяются специальные методы диагностики, опухоль может долго никак себя не проявлять. Она начнет давать симптомы только на поздних стадиях, при этом зачастую обнаруживаются метастазы, прорастание в соседние органы.
Эффективным методом ранней диагностики предраковых заболеваний и злокачественных опухолей толстой кишки является колоноскопия. Это эндоскопическое исследование назначают пациентам с длительными болями в животе, когда их причина неизвестна, при подозрениях на болезнь Крона, неспецифический язвенный колит, онкологические заболевания. Также колоноскопию рекомендуется регулярно проходить всем людям старше 50 лет.
При болезни Крона в активной стадии колоноскопию проводить нельзя.
Вы можете пройти колоноскопию в клиниках «Евроонко» в Москве и Санкт-Петербурге — у нас это исследование выполняют опытные специалисты на современном оборудовании. После процедуры вы получите видеозапись с камеры колоноскопа, с которой в будущем можете обратиться к любому врачу. Для уменьшения дискомфорта колоноскопию можно провести в состоянии медикаментозного сна.
Источник
Болезнь Крона – это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях – хирургическое вмешательство.
Общие сведения
Болезнь Крона – хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона – если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.

Болезнь Крона
Причины
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Симптомы болезни Крона
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение, при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз (эписклерит, увеит), кожи (пиодермия, узловатая эритема), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.
Диагностика
 Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта – пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Лечение болезни Крона
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона – консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики – диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание – частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов – противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины – факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию – антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов (вскрытие абсцессов и их санация, ликвидация свищей), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания (резекция пораженного участка кишечника).
Прогноз и профилактика
Способов полного излечения болезни Крона на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
По мнению специалистов в сфере клинической гастроэнтерологии ключевыми моментами профилактики обострений являются диетотерапия, сбалансированность питания, применение витаминных комплексов и необходимых микроэлементов; избегание стрессов, развитие стрессоустойчивости, регулярный отдых и здоровый режим жизни; умеренная физическая активность; отказ от курения и злоупотребления алкоголем.
Источник
За последние десятилетия распространенность болезни Крона возрастала. Ранее она диагностировалась довольно редко, но сегодня имеет тенденцию к росту у лиц преимущественно трудоспособно возраста, делая данную медицинскую проблему социально значимой.
В данной публикации рассмотрим одно из самых загадочных воспалительных заболеваний кишечника, которое было описано еще в 1932 году американским врачом Баррилом Кроном. Что вызывает данное заболевание и какие симптомы для него характерны? Какие варианты медикаментозного лечения существуют? Нужна ли операция при болезни Крона?
Что такое болезнь Крона?
Исследованием данной медицинской патологии врачи интересуются уже около века, но до сих пор она остается не до конца разгаданной, оставляя много вопросов и у исследователей, и упациентов.
Болезнь Крона – это хроническое воспалительное заболевание желудочно-кишечного тракта. Часто его определяют как пожизненное неизлечимое аутоиммунное заболевание.
Главной мишенью воспаления является кишечник, но и другие органы могут быть затронуты, начиная от ротовой полости до заднего прохода. Чаще всего болезнь Крона встречается в повздошной кишке и других отделах тонкого и толстого кишечника.
Течение воспаления по Крону характеризуется обострениями и ремиссиями на протяжении всей жизни очень индивидуально у каждого пациента. Некоторые люди имеют длительные периоды бессимптомного протекания болезни, которые иногда длятся годами, а другие – испытывают вспышки несколько раз в год. Невозможно предсказать, когда наступит ремиссия, а когда возникнет вспышка. В тяжелых случаях человек страдает от болезни постоянно, непрерывно в течение жизни.
Заболевание может появиться в любом возрасте, но чаще всего диагностируется в возрасте 20-30 лет. Второй пик заболеваемости приходится на возраст 60-70 лет. У женщин и мужчин встречается с примерно одинаковой частотой и имеет наследственную тенденцию.
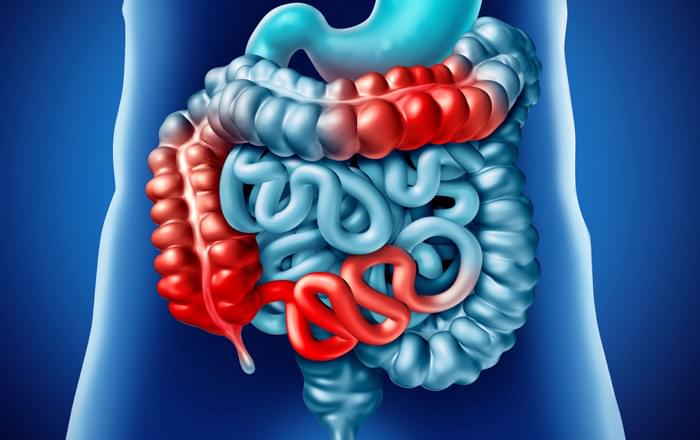
Болезнь Крона: классификация
Воспаление кишечника по Крону подразделяют на 3 основных вида:
- Преимущественно воспалительный;
- Преимущественно стенотический или обструктивный;
- Преимущественно с образованием перфораций или фистул.
По локализации воспаления выделяют следующие типы болезни Крона:
- Подвздошная кишка (классическая форма). Характеризуется чаще скрытым началом развития, чем острым. Может быть схожей с острым аппендицитом. Наблюдается постоянная боль в животе и диарея.
- Толстый кишечник. Жалобы пациентов напоминают язвенный колит. В половине случаев пациентами отмечается диарея и боли в животе как первые симптомы болезни Крона.
- Ротовая полость. Отмечаются язвы на слизистой оболочке ротовой полости.
- Пищевод. При поражении пищевода отмечаются трудности при глотании и боль при продвижении комка пищи.
- Желудок и двенадцатиперстная кишка. Характерна боль в животе, рвота, симптомы, напоминающие язву.
- Задний проход. Болезнь проявляется в виде язв, анальных трещин, гнойных воспалений тканей и свищей кишечника.
Каковы симптомы при болезни Крона?
Заболевание характеризуется большим разнообразием симптомов и индивидуальностью у каждого пациента. В различные фазы симптомы также отличаются. Они могут варьироваться от очень слабых до чрезвычайно тяжелых, могут развиваться постепенно или появляться внезапно, без какого-либо предварительного нарушения в состоянии здоровья.
Симптомы зависят от локализации заболевания в кишечнике и его тяжести.
Признаки болезни Крона могут сильно напоминать другие заболевания ЖКТ.
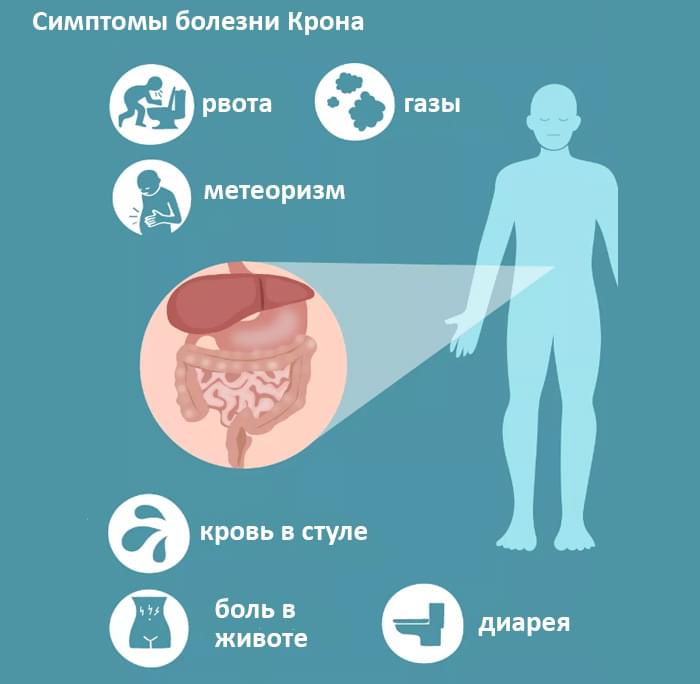
Среди списка симптомов беспокоить может один или комбинация:
- Диарея с кровью или без;
- Боль и спазмы в животе, особенно в нижней правой области;
- Живот при пальпации болезненный;
- Запор;
- Ректальное кровотечение;
- Анальные трещины;
- Потеря веса;
- Высокая температура;
- Боль в суставах;
- Усталость, слабость;
- Потеря аппетита;
- Инфекции печени;
- Инфекции глаз;
- Образование камней в почках.
Признаки болезни Крона могут сильно напоминать другие проблемы с ЖКТ. Лабораторные тесты крови могут обнаружить анемию и повышенный уровень воспаления (высокий уровень седиментации крови). У детей наблюдается задержка роста, низкий рост или задержка полового развития. Эти признаки могут быть единственным проявлением заболевания.
Осложнения
Болезнь Крона может привести к осложнениям, которые включают непроходимость кишечника. Другие осложнения включают заболевания заднего прохода, абсцессы и свищи (нарушение целостности кишечника, которое создает канал в другую полость). Примерно 90% пациентов склонны к развитию рака толстой кишки. Это является основной причиной смертности от данного заболевания. Тромбоэмболические осложнения (поражение венозной системы), особенно во время активной стадии колита, также могут привести к смерти. Болезнь Крона и ее осложнения приводят к инвалидности около 10% пациентов.
Причины болезни Крона
Существует несколько гипотез о причинах болезни Крона, но ни одна из них не была доказана. Наиболее распространенная теория гласит о том, что некоторые посторонние факторы, такие как вирус или бактерии, влияют на иммунную систему организма и вызывают воспалительную реакцию в стенке кишечника. Иммунная система начинает атаковать собственный кишечник без необходимости. До сих пор неизвестно, являются ли такие аутоиммунные проблемы причиной заболевания, но собрано достаточно доказательств в пользу этого предположения.
Как диагностируется болезнь Крона?
Людям, которые испытывали несколько приступов боли в животе, диареи, высокой температуры без симптомов, резкую потерю веса и анемию, рекомендуется пройти обследование на болезнь Крона.
- Анализ крови позволит выявить анемию из-за кровопотери в кишечнике, а также количество лейкоцитов и седиментацию, характеризующих тяжесть воспалительного процесса.
- Анализ микрофлоры кала (бакпосев) для поиска аномальных бактерий в пищеварительном тракте, которые могут вызвать диарею и другие проблемы.
- Гастроскопия – процедура, позволяющая врачу осмотреть ткани пищевода, желудка и двенадцатиперстной кишки с помощью эндоскопа. Во время исследования тонкая гибкая трубка с видеокамерой на конце проталкивается в пищевод, желудок и двенадцатиперстную кишку.
- Колоноскопия – процедура обследования всей длины толстой кишки. Осуществляется с помощью гибкой трубки. Колоноскоп позволяет врачу увидеть внутренний слой толстой кишки, выявить опухоль, воспаление, раздраженную ткань, язву, кровотечение, а также взять ткани для биопсии.
- Биопсия – взятие образца ткани для исследования с помощью микроскопа.
- Бариева клизма (ирригоскопия) – диагностический тест для исследования толстой кишки. После введения в прямую кишку контрастной жидкости с барием делается ряд рентгеновских снимков, позволяющих увидеть закупорку кишечника и другие проблемы. Данный метод используются все реже, уступая место эндоскопическим исследованиям.
- Другие методы визуализации (МРТ, КТ, УЗИ) также имеют диагностическую ценность для выявления болезни Крона.

Лечение болезни Крона
В настоящее время не существует единого универсального метода лечения, способного избавить навсегда от воспаления кишечника такого типа, поскольку достоверно неизвестно, что именно его вызывает. Поэтому целью лечения является уменьшение воспалительного процесса и стабилизация состояния пациента.
Медикаментозное лечение болезни Крона
Лечение болезни Крона в большинстве случаев основано на приеме лекарственных препаратов. При правильном их подборе удается поддерживать удовлетворительное качество жизни и адаптивные возможности у большинства пациентов. Несмотря на это, следует ожидать рецидивы заболевания через некоторое время.
Цели медикаментозной терапии болезни Крона включают:
- Восполнение дефицита питательных веществ и электролитов, регулярно теряемых вследствие диареи;
- Уменьшение воспалительного процесса в тканях кишечника;
- Облегчение болей и спазмов в животе;
- Устранение диареи или запоров.
Так же как отличается протекание заболевания, отличается и схема лечения медикаментами. Она определяется лечащим врачом на основании возраста, состояния здоровья, степени и фазы болезни. На сегодняшний день разработано много препаратов для контроля болезни Крона, направленных на исчезновение и предотвращение вспышек (поддерживающая терапия).
ПРОТИВОВОСПАЛИТЕЛЬНАЯ ТЕРАПИЯ
- Глюкокортикостероиды назначают в острую фазу и постепенно уменьшают дозу в течение 2-3 месяцев до полной отмены. Преднизолон при этом показывает большую эффективность, однако будесонид обладает меньшим количеством побочных эффектов.
- Аминосалицилаты предназначены для лечения легкой и средней степени тяжести заболевания в острой фазе.
- Иммуносупрессанты применяются при неэффективности или непереносимости глюкокортикостероидов. Подавляют деятельность иммунной системы вместе с воспалительными процессами. К ним относят препараты на основе азатиоприна, меркаптопурина, метотрексата.
- Биологические иммунодепрессанты (анти-ФНО) на основе антител могут быть использованы в качестве терапии второй линии после кортикостероидов и даже в качестве терапии первой линии взамен кортикостероидов.
- Антибиотики назначают в случае инфекционных проявлений в перианальной области. Место антибиотиков при болезни Крона было доказано без тени сомнения. Было показано, что метронидазол эффективен при заживлении поражений вокруг заднего прохода, а также ободочной кишки и в поддержании ремиссии после операции. Антибиотики на основе ципрофлоксацина также эффективны во время обострения или поражениях вокруг заднего прохода.
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ
- Обезболивающие и спазмолитики. При постоянной боли назначают метамизол (Анальгин, Баралгин, Реналган, Пенталгин, Спазмалгон) или опиоиды с небольшим влиянием на моторику. При кишечных коликах рекомендуются антихолинергические препараты (Но-шпа, Дротаверин, Домрид, Белластезин, Дуспаталин, Энтероспазмил).
- Антидиарейные препараты на основе лоперамида (Имодиум, Лоперамид, Стопердан) при необходимости. При диарее, связанной с резекцией подвздошной кишки и, как следствием, нарушением абсорбции желчных кислот принимают холестирамин во время еды.
2479,15845,2262
ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ
При тяжелой форме заболевания необходимо продолжать прием иммуносупрессантов (азатиоприна), если ремиссия была достигнута с их помощью. Отмену можно рассматривать после устойчивого улучшения на протяжении 4-х лет. При эффективности терапии инфликсимабом и адалимумабом поддерживающая терапия основывается на этих препаратах.
После удаления части тонкого кишечника и лечения перианальных свищей также применяют иммунодепрессанты, необходимые для предотвращения рецидивов.
Применение противовоспалительных препаратов в период ремиссии не актуально.
Нужна ли операция при болезни Крона?
Большинству пациентов с воспалением по Крону потребуется как минимум одна операция в течение жизни. Это, как правило, страдающие поражением тонкой кишки и около половины – поражением только толстой кишки.
Показания к операции включают:
- Невосприимчивость к медикаментозному лечению;
- Непроходимость кишечника;
- Неизлечимый свищ с помощью лекарственной терапии;
- Абсцесс (гнойные поражения);
- Рак толстой кишки или дисплазия прямой кишки как предраковое состояние;
- Обструкция толстой кишки;
- Обильное кровотечение.
Хирургическое лечение при болезни Крона
Абдоминальная хирургия на сегодняшний день возможна открытым методом и лапароскопическим (малоинвазивным).
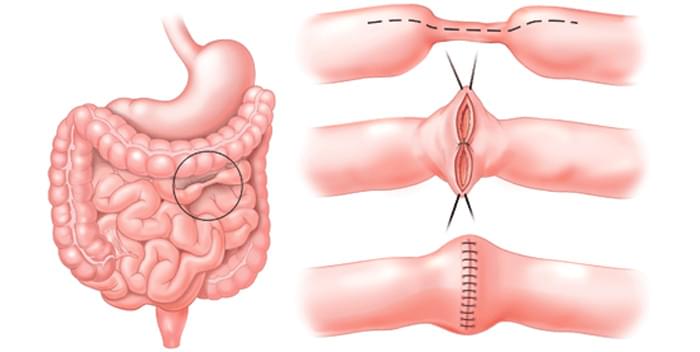
- Варианты хирургического вмешательства в тонком кишечнике включают резекцию пораженного участка или расширение/сужение кишечника.
- Варианты оперативного вмешательства на толстом кишечнике включают удаление части толстой кишки, иногда большей ее части или полную резекцию. В этом случае требуется временная или постоянная стома.
Хирургическое лечение рекомендуется при абдоминальных и аноректальных осложнениях болезни Крона. При перфорации кишечника или кишечной непроходимости может потребоваться экстренная операция. Оба этих состояния могут быть опасными для жизни. Такие операции будут выполнены, скорее всего, открытым способом под общим наркозом.
Абдоминальная хирургия фокусируется на удалении рубцов и фистул в кишечнике, являющихся продуктом воспаления. После резекции участка больной кишки две части кишечника соединяются друг с другом если это возможно.
Операция в ректальной (аноректальной) области проводится для вскрытия и дренирования аноректальных абсцессов (гнойников). Иногда в области операции временно остается небольшой дренаж до полного излечения инфекции. Операция также предназначена для лечения свищей в области прямой кишки.
После хирургической манипуляции пациент должен оставаться под медицинским наблюдением, чтобы составить соответствующий план лечения, который поможет максимально контролировать болезнь и предотвратить дальнейшие вспышки.
Таким образом, жизнь с болезнью Крона предполагает постоянный режим медикаментозного лечения, а в некоторых случаях и оперативное вмешательство. Важным фактором при установлении такого диагноза является изменение образа жизни и питания. Поскольку характер заболевания и частоту обострений сложно предсказать, пациентам необходимо строго придерживаться рекомендаций врачей.
Здоровье бесценно – берегите себя!
Моя Аптека – с любовью и заботой.
Источник