Хроническая кишечная непроходимость код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Кишечная непроходимость.
Кишечная непроходимость
Описание
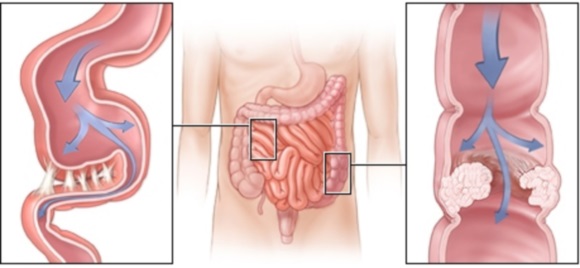
Кишечная непроходимость – нарушение прохождения кишечного содержимого — пищевых масс и кишечных соков. Различают полную и частичную непроходимость; по течению — острую, с внезапным нарушением проходимости кишечника, и хроническую, развивающуюся постепенно или проявляющуюся повторными приступами относительной непроходимости вследствие частичного нарушения проходимости при спаечной болезни и (реже) при обтурации кишки медленно растущей опухолью. По механизму кишечная непроходимость может иметь динамический и механический характер.
Симптомы
Всем видам механической кишечной непроходимости, независимо от ее уровня и характера, свойственны боль, рвота, задержка стула и газов. Основной начальный симптом остро возникшей кишечной непроходимости — внезапная сильная, нередко жестокая боль. При непроходимости она, как правило, имеет схваткообразный характер и совпадает с очередной перистальтической волной. В интервалах между схватками пациент может чувствовать себя совершенно здоровым, характерная начальная картина непроходимости вырисовывается именно во время очередной болевой схватки.
При сдавлении не только кишки, но и ее брыжейки даже в интервале между схватками больные ощущают тупые боли, однако во время очередной схватки они нестерпимо усиливаются. Интенсивность боли во время очередной схватки вызывает резкое беспокойство. Лицо искажается, а некоторые больные принимают разнообразные вынужденные, иногда причудливые (коленно-локтевое, на корточках) положения в постели. Женщины обычно сравнивают боли с родовыми схватками. Характерен так называемый илеусный периодический стон, постепенно нарастающий и также постепенно стихающий по окончании болевой схватки. На высоте болевого синдрома возможно появление симптомов шока: кожа бледная, покрывается холодным потом, пульс становится частым, малого наполнения. Внезапное ослабление болей, не сопровождающееся отхождением кала и газов, может указывать на некроз кишечной петли (хотя нередко сильная боль продолжается и при развившемся некрозе). При обтурационной непроходимости прекращение болевых приступов и переход схваткообразных болей в постоянные свидетельствуют о снижения тонуса кишки выше препятствия и развитии пареза кишечника. При кишечной непроходимости после обманчивого затишья неизбежно развивается перитонит.
Рвота при непроходимости отличается рядом особенностей, позволяющих распознать ее истинный характер. При высокой кишечной непроходимости рвота повторяется через короткие промежутки времени, всегда бывает многократной. Если вначале рвотными массами являются остатки пищи, то в дальнейшем они представляют собой обильное жидкое содержимое, проникающее в желудок из кишечника и интенсивно окрашенное желчью. Чем выше располагается препятствие, тем интенсивнее рвота. При тонкокишечной непроходимости, в отличие от пищевой интоксикации, рвота не приносит больному облегчения, и он продолжает ощущать позывы. Обилие рвотных масс, состоящих из желчи и кишечных соков без примеси пищи, также чрезвычайно характерно для высокой кишечной непроходимости. Количество кишечных соков достигает ежесуточно 10 — 12 л, чем и объясняются многократность рвоты и обилие рвотных масс. Все это усугубляется постоянным при непроходимости образованием геморрагического выпота в брюшной полости и быстро приводит к значительному обезвоживанию, прогрессирующей потере организмом белка и электролитов, нарастающей интоксикации. В связи с этим у больных с высокой кишечной непроходимостью нередко наблюдается сгущение крови, проявляющееся относительным увеличением гемоглобина, эритроцитов и значительным лейкоцитозом вследствие уменьшения объема плазмы.
Повторная и обильная рвота характерна только для непроходимости, локализующейся в верхнем отделе тонкой кишки. При остальных видах кишечной непроходимости ее может не быть или она отмечается 1—2 раза.
В более позднем периоде кишечной непроходимости, при развитии перитонита, сопровождающегося парезом кишечника и полным прекращением его перистальтики, возникает чрезвычайно тягостная для больного рвота кишечным содержимым, подвергшимся гнилостному распаду и имеющим отвратительный запах (так называемая каловая рвота). Обильные рвотные массы с каловым запахом представляют собой застойное содержимое верхних отделов кишечника. Чем выше расположено препятствие, тем скорее появляется каловая рвота. При очень низком расположении непроходимости в толстой кишке каловой рвоты может не быть совсем.
Характерный симптом кишечной непроходимости — задержка стула и прекращение отхождения Газов. При низкой, толстокишечной, в основном опухолевой, непроходимости, несмотря на многодневное отсутствие стула, пальцевое исследование ампулы прямой кишки не обнаруживает в ней кала. Прямая кишка пуста и растянута. При высокой тонкокишечной непроходимости задержки стула нередко не наблюдается, имеет место самостоятельное или с помощью клизмы опорожнение нижележащего кишечного резервуара. Из-за наличия стула порой отрицается кишечная непроходимость; подобная ошибка является нередкой.
Общее состояние больного при низкой (особенно обтурационной) непроходимости в течение 2 — 3 дней может оставаться удовлетворительным, но быстро ухудшается при странгуляционной непроходимости, при высоком уровне препятствия, а также при динамической непроходимости вследствие тромбоза сосудов брыжейки. Пульс в начале заболевания несколько учащен, при ухудшении состояния тахикардия достигает 120 уд/мин; по мере развития заболевания снижается АД. Температура тела обычно остается нормальной.
Наиболее ранним объективным симптомом кишечной непроходимости является усиленная перистальтика. Усиленную перистальтику раздутых кишечных петель иногда удается видеть у худых пациентов (симптом видимой перистальтики), однако гораздо чаще пальпаторно можно уловить оплотневающий во время болевой схватки (с ее окончанием возвращается к прежней консистенции) отрезок кишки. Аускультативно в зоне оплотневающей кишки на высоте болевой схватки определяются резко усиленные кишечные шумы. Иногда громкое урчание слышно на расстоянии.
В начальной стадии кишечной непроходимости брюшная стенка бывает мягкой и податливой, нередко совершенно безболезненной при пальпации, перитонеальные симптомы отсутствуют. К сожалению, почти постоянное отсутствие характерных для острого живота симптомов (напряжение мышц передней брюшной стенки и резкая болезненность при пальпации, симптомы раздражения брюшины) в первые часы кишечной непроходимости часто приводит к роковому для больного отрицанию медицинским работником острой катастрофы, требующей экстренной операции. При появлении же этих симптомов (т. Е. При развитии перитонита) операция нередко оказывается запоздалой и безуспешной.
Вздутие живота — характерный объективный симптом нарушенной проходимости кишечника. В отличие от равномерного вздутия при паралитической непроходимости вздутие при механическом препятствии почти всегда бывает ограниченным и обусловлено контурирующейся через брюшную стенку растянутой кишечной петлей. При ослаблении перистальтики и потере тонуса мускулатуры развиваются расширение и вздутие кишечной петли выше препятствия. Это уже более поздний симптом кишечной непроходимости. При бимануальном покачивании участка брюшной стенки над вздутой кишкой определяется характерный «шум плеска» жидкости из-за скопления в атоничной кишечной петле большого количества пищеварительных соков.
Иногда удается пальпировать фиксированную и растянутую петлю кишечника (симптом Валя), при перкуссии над которой определяется тимпанический звук с металлическим оттенком (положительный симптом Кивуля). В поздние сроки заболевания при выраженном растяжении кишки выявляется характерная ригидность брюшной стенки с консистенцией надутого мяча (положительный симптом Мондора).
Важное значение в диагностике имеют ректальное и влагалищное исследования, при которых можно обнаружить воспалительный инфильтрат или опухоль в полости малого таза, обтурацию прямой кишки каловым камнем или опухолью и При завороте сигмовидной кишки определяют зияние сфинктера заднего прохода и пустую ампулу прямой кишки.
Ассоциированные симптомы: Билирубинурия. Боль в животе. Боль в кишечнике. Боль по всему животу. Гиперкалиемия. Горькая отрыжка. Запор. Запор у взрослых. Запор у детей. Запор у пожилых. Икота. Каловая рвота. Неприятный запах изо рта. Отрыжка воздухом. Рвота. Рвота желчью. Тошнота.
Кишечная непроходимость
Причины
При динамической непроходимости нет механического препятствия продвижению кишечных масс. Она обусловлена резким замедлением или полным прекращением кишечной перистальтики (парез кишечника); некроза стенки кишки при этом обычно не происходит. Динамическая непроходимость (паралитический илеус) является постоянным симптомом далеко зашедшего разлитого перитонита любой этиологии. Та или иная степень пареза кишечника нередко сопровождает приступы почечной колики, часто осложняет переломыпозвоночника, костей таза с обширными забрюшинными гематомами, травмы живота с кровоизлияниями в брыжейку, может развиться после оперативного вмешательства на органах брюшной полости. Характерный признак паралитической кишечной непроходимости — равномерно вздутый, без кишечной перистальтики, «немой живот». Реже встречается динамическая спастическая непроходимость (например, при отравлениях свинцом).
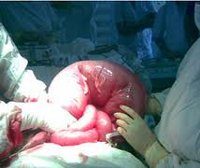
В практической работе гораздо чаще встречается механическая кишечная непроходимость, обусловленная наличием препятствия в том или ином отделе желудочно-кишечного тракта. Важную роль в характере клинических проявлений и течении кишечной непроходимости играет вид механической непроходимости (обтурационная или странгуляционная). При обтурационной непроходимости закрывается просвет кишки, а брыжейка ее остается незатронутой, кровоснабжение кишки не нарушается. К этому виду относятся непроходимость при растущей в просвете кишки (обычно толстой) опухоли, сдавлении кишки опухолевым или воспалительным конгломератом извне, закупорка просвета кишки клубком аскарид, каловым или желчным камнем. Обтурационная непроходимость развивается обычно постепенно, с момента появления первых признаков до выраженных явлений непроходимости проходит иногда 3 — 7 дней. Странгуляционная непроходимость протекает гораздо тяжелее, некроз кишечной стенки может возникнуть уже через 4 — 6 ч от начала заболевания. В этом случае происходит сдавление кишечной петли и ее брыжейки с быстро наступающими расстройствами ее кровоснабжения. Характерными формами странгуляционной непроходимости являются ущемление кишки с брыжейкой рубцовым тяжом от предшествующих операций, заворот кишок и их узлообразование. Сочетанная механическая непроходимость возникает при инвагинации — наряду с закупоркой просвета внедрившейся кишкой (обтурацией) происходит сдавление сосудов брыжейки инвагинировавшейся петли (странгуляция).
Помимо вида механической непроходимости, большое значение имеет уровень возникшего по ходу кишечного тракта препятствия. Чем выше возникает непроходимость, тем тяжелее она протекает, тем более энергичных лечебных мероприятий она требует. Тонкокишечная непроходимость всегда тяжелее, чем толстокишечная; непроходимость верхних отделов тощей кишки много тяжелее и опаснее, чем конечных петель подвздошной кишки.
Лечение
Больной, у которого диагностирована или заподозрена кишечная непроходимость, нуждается в экстренной госпитализации в хирургическое отделение. Вследствие быстро наступающего, прогрессирующего, нередко катастрофического обезвоживания при высокой тонкокишечной непроходимости требуется незамедлительная терапия, направленная на компенсацию огромных потерь жидкости и электролитов (вливание в вену 1,5 — 2 л изотонического раствора хлорида натрия, 5% раствора глюкозы, полиглюкина); такая терапия должна проводиться по возможности и во время транспортировки больного. До осмотра врачом нельзя давать слабительные средства, вводить обезболивающие препараты, выполнять клизмы и промывания желудка.
В стационаре при отсутствии выраженных признаков механической непроходимости проводят комплекс консервативных мероприятий: отсасывание желудочно-кишечного содержимого через тонкий зонд, введенный через нос; при усиленной перистальтике вводят спазмолитики. При механической непроходимости в случае неэффективности консервативной терапии выполняется экстренная операция (рассечение спаек, раскручивание заворота, деинвагинация, резекция кишки при ее некрозе, наложение кишечного свища для отведения кишечного содержимого при опухолях толстой кишки). В послеоперационном периоде продолжают мероприятия, направленные на нормализацию водно-солевого и белкового обмена (внутривенные вливания солевых растворов, кровезаменителей), противовоспалительную, антикоагулянтную терапию, стимуляцию моторно-эвакуаторной функции желудочно-кишечного тракта и.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
В этой статье мы рассмотрим патологический синдром кишечной непроходимости, расскажем о причинах, симптомах у людей и что делать, как лечить этот недуг взрослым и пожилым, так же рассмотрим, как заболевание классифицируется в международной классификации болезней (МКБ 9, МКБ 10).
Кишечная непроходимость (илеус) представляет собой затруднение продвижения перевариваемого содержимого по кишечнику. Она провоцируется закупоркой просвета кишечника, спазмами, нарушениями иннервации и кровоснабжения.
Если поставлен диагноз “кишечная непроходимость”, симптомы, как у взрослых, так у пожилых людей проявляются в форме резкого болевого синдрома, задержки выведения кала и газов, рвоты.
Целью лечения этого состояния является восстановление нормальной проходимости кишечника и отведения каловых масс из организма.
Особенности состояния кишечной непроходимости
Непроходимость кишечника, или илеус, представляет собой скорее комплекс симптомов, а не самостоятельную нозологическую единицу. Гастроэнтерологи и колопроктологи говорят о том, что кишечная непроходимость сопровождает множество патологических процессов.
При этом состоянии затруднено продвижение химуса по тонкому и толстому кишечнику. Непроходимость кишечника является полиэтиологическим состоянием, то есть ее могут спровоцировать разнообразные причины. Формы состояния также многообразны. Ч
ем раньше выявлено состояние, тем более щадящие меры терапии применяются и тем больше вероятность успешного лечения.
Классификация непроходимости кишечника

Есть несколько классификаций состояния, которые учитывают клинические механизмы, патогенез и анатомические особенности. Исходя из этих факторов можно поставить верный диагноз и подобрать корректные способы терапии, подходящие в конкретном случае.
Исходя из морфофункциональный причин различают такие виды непроходимости:
- Динамическая. В качестве ее подвидов можно выделить паралитическую и спастическую.
- Механическая. Здесь выделяют три формы, к ним относятся странгуляционная (ущемление, завороты, образование узлов), обтурационная (экстра- и интраинтестинальная), а также смешанная (инвагинации, спаечный процесс).
- Сосудистая. Провоцируется инфарктным состоянием кишечника.
Уровень локализации препятствия при перемещении перевариваемой пищи определяет разделение непроходимости на такие состояния, как:
- высокая тонкокишечная непроходимость;
- низкая тонкокишечная непроходимость;
- толстокишечная непроходимость.
Степень нарушения движения перевариваемой пищи определяет разделение состояния на непроходимость полного или частичного характера.
Клинические формы непроходимости бывают острыми, подострыми и хроническими. Также существует разделение состояния на врожденное (спровоцированное пороками развития) и приобретенное, или вторичное.
Код МКБ-10 и МКБ-9
Код по мкб 10:
- K31.5 – Непроходимость двенадцатиперстной кишки;
- K56.0 – Паралитический илеус;
- K56.1 – Инвагинация;
- K56.3 – Илеус, вызванный желчным камнем;
- K56.7 – Илеус неуточненный;
- P75* – Мекониевый илеус при кистозном фиброзе (E84.1+);
- P76.1 – Преходящий илеус у новорожденного.
Код по мкб 9:
- 537.2 – Хроническая дуоденальная непроходимость;
- 560.1 – Паралитическая кишечная непроходимость;
- 560.31 – Желчнокаменная кишечная непроходимость;
- 777.1 – Мекониальная илеус у плода или новорожденного;
- 777.4 – Временный илеус у новорожденного.
Стадии кишечной непроходимости
Для непроходимости кишечника характерно стадийное течение. В число стадий входят:
- Стадия “илеусного крика”. Ее продолжительность составляет от 2 часов до 14 часов. В симптоматике выделяют резкую болезненность.
- Интоксикационная стадия. Продолжается от 12 часов до 36 часов. Ее основу составляет “мнимое благополучие”, при этом снижается выраженность болевых ощущений и ослабляется кишечная перистальтика. Также проявляются такие симптомы непроходимости кишечника, как: задержка выведения кала и газов, вздутие.
- Терминальная стадия. Наступает через 36 часов от появления первых симптомов, проявляется симптомами патологии кровообращения и перитонитом.
Причины непроходимости кишечника
Каждая форма состояния провоцируется определенными причинами. Непроходимость спастического характера формируется при спазмировании кишечника рефлекторного характера. Сам спазм обуславливается такими причинами:
- глистные инвазии;
- инородные предметы в кишечнике;
- травмирование области живота;
- острая форма воспаления поджелудочной железы;
- желчная колика;
- колики почечной локализации, нефролитиаз, нефроптоз;
- пневмония, плеврит, пневмоторакс;
- реберные переломы;
- острые инфарктные состояния;
- патологии нервной системы (травмирование, острые нарушения мозгового кровообращения, дисциркуляторная энцефалопатия).
Паралитическая непроходимость кишечника провоцируется параличами и парезами кишечника. Они же развиваются из-за таких состояний, как:
- перитонит;
- хирургические манипуляции на органах брюшной полости;
- гемоперитонеум;
- интоксикация металлическими соединениями, производными морфина;
- пищевые отравления.
Обтурационная, или механическая, непроходимость кишечника, вызывается наличием препятствий по ходу движения химуса по просвету кишечника. В качестве препятствий могут выступать:
- каловые камни;
- безоары;
- желчные конкременты;
- накопления глистных организмов;
- новообразования, рак кишечника;
- инородный предмет;
- новообразования рядом расположенных органов (почек, репродуктивных органов и других).
Странгуляционная непроходимость кишечника у взрослых провоцируется компрессией кишечного просвета и сдавливанием сосудов брыжейки. Такое состояния наблюдается в следующих случаях:
- ущемление грыжи;
- заворот кишечника;
- образование узлов (кишечные петли перехлестываются и закручиваются между собой);
- инвагинация.
Такие нарушения развиваются при большой длине брыжейки, наличии спаечных сращений между кишечными петлями, снижении веса, голодании и следующим за ним переедании, резком увеличения давления внутри брюшной полости.
Сосудистая непроходимость кишечника провоцируется острой закупоркой сосудов, вызванной тромботическими состояниями, эмболией сосудистых элементов брыжейки.
Врожденная непроходимость кишечника имеет в основе аномалии при формировании кишечной трубки (дивертикулы, атрезии).
Симптомы непроходимости кишечника

Общими проявлениями, характерными для всех вариантов состояния, являются резкая болезненность, задержка отхождения газов и каловых масс, а также рвота. Абдоминальный болевой синдром характеризуется нестерпимым, схваткообразным течением.
Болевая схватка совпадает с волной перистальтики, пациент может стонать, меняется выражение лица, человек вынужден принимать специфические позы для того, чтобы смягчить приступ. На пике приступа боли проявляются шоковые симптомы, в число которых входят:
- побледнение кожи;
- образование холодного пота;
- снижение давления;
- увеличение частоты сердечных сокращений.
Стихание болезненности часто является нехорошим признаком: оно может говорить о некротических изменениях в ткани кишечника. Спустя вторые сутки после начала проявления симптоматики развивается перитонит.
Рвота также является симптомом, являющимся наиболее характерным для илеуса. При вовлечении в процесс участков тонкого кишечника наблюдается рвота многократного характера, довольно обильная.
После рвоты пациенту не становится легче. На начальном этапе рвота включает пищевые остатки, после этого – желчь, а в самом позднем периоде – кишечное содержимое. Поздняя рвота также носит название каловой, отличается гнилостным запахом. При толстокишечной непроходимости рвотный приступ может повториться 1-2 раза.
Задержка выведения кала и флатуляции – типичное проявление непроходимости кишечника. Осуществление ректального исследования позволяет обнаружить отсутствие содержимого в прямой кишке, при этом ее ампула растянута, а сфинктер зияет. В ситуации высокой тонкокишечной непроходимости задержки выведения кала может и не наблюдаться: кишечник опорожняется или самостоятельно, или в результате проведения клизмы.
Также при непроходимости кишечника возможно наблюдать такую симптоматику, как асимметричность живота, его вздутие, визуально заметные перистальтические движения.
Диагностические мероприятия при непроходимости кишечника
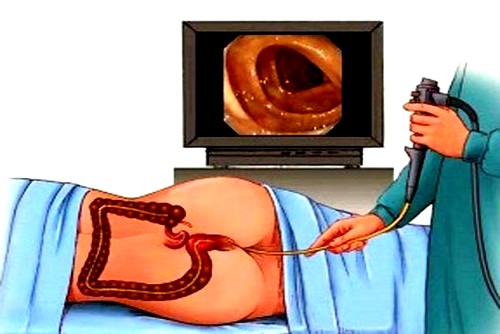
Для диагностики непроходимости предпринимаются такие меры:
- Перкуссия живота. При этом характерен тимпанический звук с металлическими оттенками, или симптом Кивуля. Перкуторный звук притуплен.
- Аускультация живота. На ранней стадии – избыточность перистальтики и “шум плеска”, на поздней стадии – “шум падающей капли”, слабая перистальтика.
- Пальпация живота. Врач определяет растянутость петель кишечника, или симптом Валя, а в более поздние сроки проявляется ригидность брюшной стенки.
- Ректальное и влагалищное исследование. Они помогают определить закупорку прямой кишки, а также выявить опухолевый процесс в области малого таза.
- Обзорная рентгенография. Методика позволяет выявить арки кишечника, чаши Клойбера и симптомы перистости.
- Рентгеновское исследование с применением контраста назначается в случаях, когда затруднена диагностика другими способами.
- Колоноскопия. Иногда этот метод является не только диагностическим, но и терапевтическим, то есть помогает разрешить кишечную непроходимость.
- Ультразвуковое исследование брюшной полости. Данная методика затрудняется пневматизацией кишечника, но она позволяет выявить опухолевые и воспалительные инфильтративные процессы.
Дифференциальная диагностика в случае непроходимости кишечника заключается в выявлении отличия патологии от таких состояний, как:
- острый аппендицит;
- язва желудка или кишечника с прободением;
- острая форма холецистита;
- острая форма панкреатита;
- почечные колики;
- беременность со внематочной локализацией.
Опытный специалист проведет все необходимые диагностические манипуляции и назначит корректное лечение для купирования симптоматики непроходимости кишечника.
Терапевтическая коррекция непроходимости кишечника
В случае непроходимости кишечника пациент в безотлагательном порядке должен быть госпитализирован в хирургическое стационарное отделение. До врачебного осмотра запрещается ставить клизмы, давать пациенту анальгетики, слабительные медикаменты, промывать желудок.
Если отсутствует перитонит, то в стационарных условиях проводится декомпрессия пищеварительного тракта при помощи аспирации содержимого пищеварительной системы посредством тонкого назогастрального зонда, а также сифонной клизмы.
При выраженных перистальтических движениях и схваткообразном болевом синдроме вводят спазмолитики (платифиллин, дротаверин). В случае пареза вводятся препараты, которые стимулируют моторику кишечного тракта (прозерин), а также проводится паранефральная блокада с использованием новокаина. Для коррекции нарушения баланса воды и электролитов внутривенно вводятся солевые растворы.
Если перечисленные меры не приносят видимого положительного результата, делается вывод о механическом характере илеуса, после чего проводится срочное хирургическое вмешательство.
Во время операции устраняется механическая обструкция, проводится резецирование пораженного участка кишечника, принимаются меры для предупреждения повторных случаев кишечной непроходимости.
Если непроходимость кишечника обусловлена опухолевым процессом в области толстого кишечника, то операция предполагает гемиколонэктомию, а также наложение колостомы. В случае неоперабельной опухоли хирурги накладывают обходной анастомоз. При перитоните выполняют трансверзостомию.
После оперативного вмешательства необходимы такие меры, как:
- восстановление объема циркулирующей крови,
- дезинтоксикация,
- введение антибиотиков,
- восстановление баланса белков, воды и электролитов.
Прогноз
Прогноз в случае непроходимости кишечника определяется временем начала и полнотой объема оказания терапевтических мер. Неблагоприятный исход возможен при позднем обнаружении непроходимости, а также у пожилых, ослабленных пациентов и при неоперабельных опухолевых процессах. Если выражен спаечный процесс, то есть высокая вероятность рецидивирования илеуса.
Профилактика
Профилактические меры в отношении непроходимости кишечника заключаются в своевременном выявлении и удалении опухолевых образований, предотвращении развития спаечных состояний, избавлении от глистных патологий. Не менее важно правильно питаться и избегать травмирования.
В случае обнаружения симптомов непроходимости кишечника следует сразу же обращаться к специалисту. Своевременная диагностика – залог правильно назначенных терапевтических мер и их эффективности, то есть выздоровления пациента.
Видео
Источник