Имвп из за кишечной палочки
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин

Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
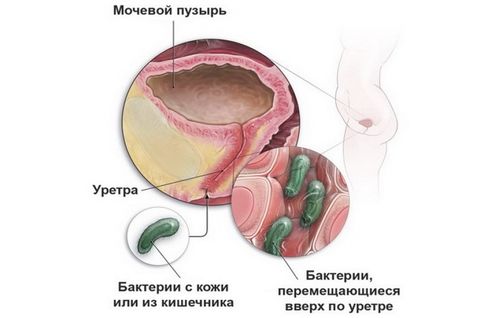
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
Симптомы заболевания:
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
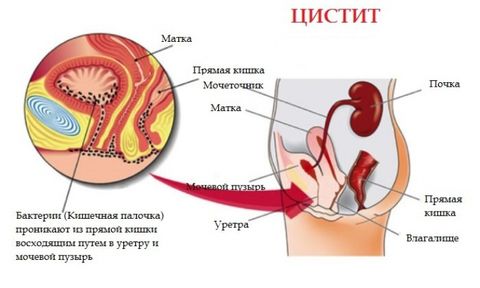
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
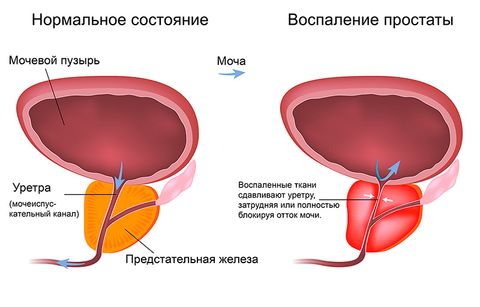
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
Симптомы эпидидимита:
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Источник
Бактериологический анализ мочи позволяет обнаружить самые разные заболевания. Человек без медицинского образования пугается видя, что в моче обнаружены Escherichia coli.
Это энтеробактерия, постоянно обитающая в кишечном тракте и является санитарно-показательным микроорганизмом. Наличие E. coli в моче указывает на патологию мочевой системы.
1 Роль кишечной палочки в организме
Многие люди полагают, что Escherichia coli исключительно патогенный микроорганизм, но это не так. Существует большое число штаммов, а также мутантов штаммов Эшерихии. Одни являются комменсалами (живут в симбиозе), другие – вызывают кишечные инфекции и другие заболевания человека.
Многие штаммы Эшерихии обладают антагонистическими свойствами, препятствуют размножению патогенных дрожжевых грибов и иных микробов. Некоторые биотипы вырабатывают витамин В12, покрывая его потребность в организме человека. Эшерихия участвует в обменных процессах жирных кислот, способствует лучшему всасыванию кальция и железа.
Патогенной Эшерихия становится при резком снижении резистентности организма. Колонии бактерий возрастают, распространяются в другие органы, вызывая воспалительные процессы.
Почему повышаются лейкоциты в моче и что это значит?
2 Причины появления E. coli в урине
Кишечная палочка очень маленькая. Обнаружить ее в моче можно только в лабораторных условиях.
Причины появления Escherichia в моче могут быть следующими:
- Неправильная подготовка к тесту. Нетщательный туалет половых органов, использование нестерильного контейнера может дать ложноположительные результаты. Врачи смотрят на остальные результаты исследований и назначают тест повторно.
- Неправильная гигиена. Редкий туалет половых органов способствует размножению Эшерихии, попадающей из ануса. Кровь и моча – питательная среда для Escherichia, у женщин, которые не регулярно подмываются во время менструации, развивается бактериурия.
- Беспорядочные половые связи. Постоянная смена партнеров, незащищенный секс нарушают флору уретры. Снижаются защитный функции мочевыводящего канала, что приводит к росту патогенной флоры.
- Гормональные нарушения. При патологиях эндокринной системы (сахарный диабет, ожирение), беременности, менопаузе в организме происходит дисбаланс гормонов и снижается иммунитет. Организм плохо противостоит воздействию патогенных микроорганизмов.
- Нарушение оттока мочи. Застой урины в мочеточниках, полости мочевого пузыря способствует размножению патогенной флоры.
Неправильное питание, избыточный вес приводят к нарушению работы органов ЖКТ. E. сoli из толстой кишки распространяются в кишечник и распространяются на остальные органы.
Чем опасна бактерия enterococcus faecalis у мужчин?
3 Как Escherichia coli попадает в мочу
Резервуаром Escherichia является человек. В организм, а точнее в толстую кишку биотипы данного микроорганизма попадают с момента перехода ребенка на смешанное питание. В течение жизни происходит многократная смена штаммов Эшерихии. На этот процесс влияет питание, перенесенные инфекционные заболевания, лечение антибиотиками и иные факторы.
В здоровом организме E. Coli обитают в ЖКТ (дистальный кишечный отдел) в количестве 106-108 КОЕ/г. Несмотря на то, что привычное место обитания микроорганизма находится в непосредственной близости с мочевыводящими органами, E. Coli в норме в моче обнаруживаться не должны.
Наличие в урине патогенных микробов называется бактериурия. Из всех вредных микроорганизмов Эшерихии обнаруживается чаще всего.
Escherichia попадает в мочу несколькими способами:
- Восходящий – бактерии проникают через уретру. Данный путь характерен для женщин из-за особенностей анатомии. Наличие мочевого катетера также является фактором риска занесения инфекции в мочу.
- Нисходящий – E. Coli проникают из почек и мочеточников. Бактериурия может наблюдаться при стенозе мочеточников, мочекаменной болезни.
- Лимфогенный – Эшерихия распространяется по лимфоузлам из близлежащих инфекционных очагов.
- Гематогенный – грамотрицательные бактерии проникают через кровь.
Escherichia попадает каким-то одним путем и очень быстро распространяется на соседние органы.
Слизь в моче у мужчин: причины и лечение
3.1 Какие заболевания вызывает кишечная палочка
Escherichia способны вызывать различные патологии.
Наличие в моче кишечной палочки чаще всего указывает на инфекции половых и мочевых органов:
- пиелонефрит;
- цистит;
- неспецифический уретрит;
- бактериальный простатит;
- баланопостит;
- вагинит;
- вульвовагинит;
- цервицит.
Крайне редко развиваются орхит, эпидимит.
3.2 Вызывает ли бактерия E. coli цистит
Цистит – это воспаление стенок мочевого пузыря. В основе заболевания лежит инфекция. Даже если патологический процесс изначально вызван раздражением химических веществ или лекарственными препаратами, то вскоре присоединяется инфекция.
Escherichia является распространенной причиной цистита (до 75% случаев) и инфекций мочевого пузыря. Она проникает в мочевыделительную систему из кишечника. У женщин более коротая уретра, расположена в непосредственной близости к анусу, поэтому они более восприимчивы к инфекциям мочевыводящих путей, включая цистит.
Слизистая мочевого пузыря достаточно устойчива к инфекциям, поэтому одного инфицирования недостаточно для развития патологии. В развитии цистита одну из главных ролей играет снижение устойчивости организма к воздействию патогенных факторов. В ослабленном организме увеличивается и рост E. coli.
4 Как передаются инфекции, вызываемые Escherichia coli?
Основные пути заражения заболеваниями, вызываемыми кишечной палочкой – орально фекальный. Бактерия в большом количестве попадает в кишечник через немытые руки, продукты, питьевую воду. Из ЖКТ она проникает в мочевые органы.
Проникновению палочки в уретру и активному росту способствует следующее:
- Неправильное подтирание ануса после дефекаций. При вытирании от ануса к уретре кишечная палочка из заднепроходного отверстия попадает в отверстие мочеиспускательного канала.
- Неправильная техника интимной гигиены. Мыть половые органы нужно проточной водой, при подмывании в ванночке бактерии из анального отверстия переходят на наружные половые органы и в мочеиспускательный канал.
- Анальный секс без презерватива. Бактерии из заднего прохода попадают в мужскую уретру и во влагалище, если после анального занимаются вагинальным сексом.
- Половые контакты с партнером с венерическими заболеваниями. Другие болезнетворная микроорганизмы вызывают воспалительный процесс в мочеполовых органах и ослабляет организм, увеличивается рост патогенных штаммов E. coli.
Если организм ослаблен инфекции развиваются очень быстро.
5 Признаки заболевания. Когда назначают обследование?
Симптомы бактериурии неспецифические, характерные для многих инфекционно-воспалительных процессов.
Симптомы зависят от места и типа E. coli, вызывающей инфекцию и включают:
- боли и жжение в уретре;
- нарушение процесса мочеиспускания;
- изменение цвета мочи, появление запаха;
- боли в нижней части живота и пояснице.
Обращаться к врачу следует при появлении первых симптомов.
Кишечная палочка выявляется с помощью лабораторных тестов:
- Микроскопия мочи позволяет оценить состав урины и степень выраженности воспалительного процесса.
- Тест на нитриты – мочевые тест-полоски окрашиваются при наличии нитритов.
- Бакпосев мочи выявляет виды бактерий и их концентрацию. Анализ позволяет определить наличие и других патогенных микроорганизмов. Недостатком исследования является длительное ожидание результата – до 5 дней.
- Тест на чувствительность к антибиотикам назначается, когда количество патогенной флоры более 103. Исследование выявляет к каким видам антибактериальных препаратов у E. coli и других патогенных бактерий устойчивая резистентность и к каким патогены чувствительны.
Дополнительно проводятся УЗИ почек, органов малого таза, простаты. Женщинам обязателен осмотр гинеколога.
6 Лечение кишечной палочки в моче
Лечение направлено на устранение очага инфекции, восстановление уродинамики и повышение защитных сил организма. Терапия подбирается индивидуально в зависимости от локализации патологического процесса, степени его выраженности, состояния и возраста пациента.
При назначении лечения учитываются ранее перенесенные инфекции мочеполовой системы и результаты терапии.
6.1 Схема терапии
Коррекция бактериурии проводится антибактериальными препаратами. Их подбирают на основании антибиотикограммы.
Схема терапии определяется заболеванием, вызванном E. coli.
| Патология | Препараты |
| Пиелонефрит | Пенициллины: Ампициллин, Панклав Цефалоспорины: Цефиксим, цефтибутен Фторхинолины: Левофлоксацин |
| Цистит | Тетрациклины: Олететрин Нитрофураны: Нитрофурантоин, Фурадонин |
| Уретрит | Пенициллины: Амоксиклав Мактолиды: Хемомицин |
| Инфекции половых путей | При простатите назначают макролиды, фторхинолоны При вагинитах, цервицитах прописывают метронидазол, Клиндамицин |
Для повышения иммунитета назначают интерфероны и иммуномодуляторы.
6.2 Как проходит лечение у беременных женщин
При подборе медикаментов для лечения инфекций мочевой системы учитывают возможный вред препаратов для плода:
- Полусинтетические пенициллины обладают широкой фармакологической активностью. Наибольшей эффективностью обладают комбинации пенициллинов с клавулановой кислотой.
- Цефалоспорины второго поколения дают хорошие терапевтические результаты и вызывают меньше побочной симптоматики.
- Нитрофураны. К данному виду антибиотиков редко формируется резистентность патогенной флоры.
Класс безопасности средств должен быть либо А, либо В.
6.3 Особенности терапии у детей
Педиатр подбирает медикаменты с учетом возраста ребенка, дозировка зависит от веса. Детям назначают защищенные пенициллины, цефалоспорины, Фосфомицин, сульфаниламиды в комбинациях. Курс терапии не должен превышать 7 дней.
7 Почему не удается вылечить E. coli?
Рецидивирующие мочеполовые инфекции, вызываемые кишечной палочкой, обусловлены неправильной терапией. Неверно подобранные препараты или дозировка снижают численность патогенных штаммов E. coli, но не подавляют полностью.
Некоторые люди, в силу незнания, не говорят врачу, что они недавно применяли те же группы антибиотиков, что назначаются врачом. Например, если пациент лечился пенициллинами, то назначать их снова можно не ранее, чем через 3 месяца последнего приема лекарств.
Длительная антибиотикотерапия вызывает дисбактериозы. Дисбаланс кишечной флоры провоцирует увеличение патогенных микроорганизмов. Коррекцией Escherichia должен заниматься врач, а пациент соблюдать все рекомендации доктора. Только такой подход позволит забыть об инфекциях, вызываемых кишечной палочкой.
Источник