Инфекция кишечная в москве

Код 19.54.
Кал
- Приём, исследование биоматериала
- Показания к назначению
- Описание
Приём и исследование биоматериала
Приём материала
- Можно сдать в отделении Гемотест
- Можно сдать анализ дома
Метод исследования
Полимеразная цепная реакция
Формат представления результата
Качественный
Когда нужно сдавать анализ Ротавирус гр. А, норовирус 2 геногруппы, астровирус, РНК (Rotavirus A, Norovirus 2, Astrovirus, ПЦР) кал, кач.?
- Симптомы кишечной инфекции: боли в животе, вздутие, диарея.
- Острый гастроэнтероколит.
- Обследование лиц в очаге острой кишечной инфекции.
Подробное описание исследования
Исследование качественное, предназначено для выявления и дифференциации РНК ротавирусов группы А (Rotavirus A), норовирусов 2 генотипа (Norovirus 2 генотип) и астровирусов (Astrovirus) в кале методом полимеразной цепной реакции (ПЦР).
Ротавирусы группы А вызывают гастроэнтерит. Это острая инфекция, при которой поражаются органы желудочно-кишечного тракта, сопровождается диареей, из-за которой возникает риск обезвоживания. Чаще гастроэнтеритом заболевают дети до 3 лет.
Источник инфекции: больной человек.
Путь передачи: фекально-оральный.
Инкубационный период – от 1 до 5 дней. Период проявления симптомов – от 3 до 7 суток (реже более недели). Признаки инфекции:
- рвота;
- высокая температура тела;
- диарея;
- боли в горле;
- насморк.
Полное выздоровление занимает от 4 до 5 дней.
Норовирусы 2 генотипа вызывают желудочно-кишечную инфекцию.
Источник инфекции: больной человек.
Пути передачи:
- фекально-оральный;
- контактный.
Чаще всего заражение происходит через загрязненную пищу и воду.
Инкубационный период: 24–51 час, реже более длительный.
Симптомы заболевания:
- диарея;
- рвота;
- боли в животе;
- головная боль.
Болезнь длится 24–60 часов, затем симптомы исчезают.
Астровирусы — возбудители острой кишечной инфекции. Чаще поражают детей до 7 лет.
Источник инфекции: больной человек.
Пути передачи:
- фекально-оральный;
- контактный.
Инкубационный период: 3–4 дня.
Симптомы заболевания:
- диарея;
- снижение аппетита;
- тошнота.
Признаки инфекции сохраняются до 5 дней, затем проходят самостоятельно.
Метод ПЦР позволяет выявлять даже единичные копии вирусов, он эффективен в отношении возбудителей с высокой антигенной изменчивостью и внутриклеточных паразитов.
Что ещё назначают с этим исследованием?
20.6.
Венозная кровь
5 дней
Использованная литература
- Методические указания МУ 3.1.1.2969-11 “Эпидемиологический надзор, лабораторная диагностика и профилактика норовирусной инфекции”
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным норовирусной инфекцией.
- Клинические рекомендации вирусные диареи /острый гастроэнтерит у детей в условиях общей врачебной практики
- Методические рекомендации по применению набора реагентов для выявления и дифференциации РНК ротавирусов группы А (Rotavirus A), норовирусов 2 генотипа (Norovirus 2 генотип) и астровирусов (Astrovirus) в объектах окружающей среды и клиническом материале методом полимеразной цепной реакции (ПЦР) с гибридизационно-флуоресцентной детекцией «АмплиСенс Rotavirus / Norovirus Astrovirus-FL» Вариант FEP/FRT — 2019.
- Подготовка к исследованию
- Противопоказания и ограничения
Подготовка к исследованию
За 72 часа до проведения исследования не применять ректальные свечи и масла, клизмы, слабительные препараты и лекарства, влияющие на перистальтику кишечника и окраску кала.
Противопоказания и ограничения
Абсолютных противопоказаний нет.
Результаты исследования могут быть необъективными при приеме лекарств, влияющих на перистальтику кишечника и окраску кала, а также противовирусных средств.
- Интерпретация результата
- Референсные значения
- Аналитические показатели
Интерпретация результата
Положительный результат исследования:
- наличие вирусной инфекции.
Отрицательный результат исследования:
- отсутствие вирусной инфекции;
- количество РНК возбудителей в биоматериале ниже пределов обнаружения.
Референсные значения
Не обнаружено.
Аналитические показатели
Аналитическая чувствительность:
Ротавирусы группы А (Rotavirus A) – 1х104 ГЭ/мл.
Норовирусы 2 генотипа (Norovirus 2 генотип) – 5х103 ГЭ/мл.
Астровирусы (Astrovirus) – 1х104 ГЭ/мл.
Источник

Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Кишечная (интестинальная) инфекция – это обобщенное название заболеваний инфекционного происхождения, поражающих преимущественно пищеварительный тракт ребенка. Установлением диагноза и лечением данного заболевания занимаются гастроэнтеролог и инфекционист.
Описание заболевания
Под интестинальной инфекцией понимаются заболевания органов ЖКТ, вызываемые бактериальными, вирусными или грибковыми агентами. Наиболее частые возбудители патологии: энтеровирусы, ротавирусы, сальмонеллы, стафилококк, палочка дизентерии и др.
Инфекции кишечного тракта широко распространены в детском возрасте. По частоте заболеваемости они уступают только респираторным болезням. Заражение, как правило, происходит из-за несоблюдения ребенком и его родителями правил личной гигиены, совместного использования с зараженными людьми игрушек и других предметов быта и употребления в пищу немытых овощей и фруктов. Заболевание можно определить по нарушению акта дефекации, тошноте, рвоте, резкому снижению аппетита и повышению температурных показателей тела.
При подозрении на наличие у ребенка интестинальной инфекции необходимо незамедлительно обратиться за консультацией к врачу-гастроэнтерологу. Отсутствие лечения может спровоцировать развитие серьезных осложнений: септическое состояние, шок из-за паралича сосудов на фоне бактериальной интоксикации, острую недостаточность почек, сердца и др.
Симптомы кишечной инфекции
 Симптоматика инфекционной патологии зависит от вида возбудителя, проникшего в детский организм, и наличия сопутствующих нарушений. Наиболее характерными проявлениями являются:
Симптоматика инфекционной патологии зависит от вида возбудителя, проникшего в детский организм, и наличия сопутствующих нарушений. Наиболее характерными проявлениями являются:
- лихорадочное состояние;
- головная боль;
- ломота в мышцах, слабость;
- болевые ощущения в области живота;
- отказ от употребления еды;
- тошнота;
- рвота;
- диарея (возможно наличие каловых масс с примесью слизи).
В том случае, если ребенку не была оказана своевременная помощь, болезнь принимает тяжелое течение. Поэтому к основным проявлениям болезни могут добавиться:
- резкий дефицит жидкости в организме (сухость кожи и слизистых оболочек, потеря веса, практически отсутствие мочи);
- снижение давления в артериях;
- спутанное сознание;
- судороги.
Для того, чтобы не допустить развития осложнений, ребенка необходимо привести на осмотр к специалисту еще при появлении первых симптомов кишечной инфекции – отказ от еды, сонливость, тошнота и рвота.
Причины кишечной инфекции
Заражение кишечной инфекцией происходит фекально-оральным и контактно-бытовым путем. Бактерии, вирусы и грибки передаются от больного человека к здоровому через общие предметы пользования (игрушки, посуду, полотенца и др.). Наиболее подвержены заболеванию именно дети. Связано это со следующими причинами:
- У детей более низкая кислотность желудочного сока, в сравнении с взрослыми.
- Не до конца сформированный иммунитет не может противостоять патогенной микрофлоре.
- Дети чаще взрослых не соблюдают правила личной гигиены.
- Дети, посещающие детсады и школы, имеют более тесные контакты со сверстниками, что облегчает процесс передачи инфекции.
Кишечную инфекцию нередко называют болезнью грязных рук. Маленькие дети часто игнорируют элементарные гигиенические нормы – забывают мыть руки после туалета и перед приемом пищи, часто берут в руки немытые предметы, ранее подержанные инфицированными сверстниками, играют с домашними животными, которые также могут быть переносчиками различных инфекций, и т.д.
Диагностика кишечной инфекции
Диагностика кишечных инфекций проводится на основании клинической картины заболевания и результатов лабораторных исследований. Сложность диагностики заключается в схожести проявлений кишечной инфекции с некоторыми болезнями ЖКТ, например, острым аппендицитом, лактазной недостаточностью, отравлением и др. Именно поэтому родителям не следует проявлять излишнюю самостоятельность в постановке диагноза и лечении патологии. Следует доверить здоровье ребенка квалифицированному специалисту с многолетним опытом работы в гастроэнтерологии.
После тщательного осмотра ребенка и сбора необходимого анамнеза (истории болезни) врач направляет маленького пациента на лабораторные тестирования:
- посев кала для определения причинных бактерий и их чувствительности к антибиотикам;
- бактериологический посев содержимого рвоты;
- общеклинический анализ крови;
- копрологический анализ кала.
Для исключения патологий органов гастро-интестинального тракта могут дополнительно назначаться УЗИ, МРТ или КТ.
Лечение кишечной инфекции
 Тактика лечения кишечной инфекции напрямую зависит от типа возбудителя заболевания, степени тяжести и наличия сопутствующих нарушений в организме. При лечении патологии врачи ставят перед собой сразу несколько задач: устранить инфекционное начало, предотвратить обезвоживание, снять неприятные симптомы и восстановить нормальное функционирование детского организма.
Тактика лечения кишечной инфекции напрямую зависит от типа возбудителя заболевания, степени тяжести и наличия сопутствующих нарушений в организме. При лечении патологии врачи ставят перед собой сразу несколько задач: устранить инфекционное начало, предотвратить обезвоживание, снять неприятные симптомы и восстановить нормальное функционирование детского организма.
Для этого ребенку назначаются следующие группы лекарственных препаратов:
- глюкозно-солевые растворы для оральной регидратации;
- антибиотики (при бактериальной форме заболевания);
- противогрибковые препараты (при грибковой инфекции);
- кишечные антисептики;
- жаропонижающие средства;
- сорбенты для предотвращения интоксикации организма.
Помимо проведения медикаментозной терапии родителям необходимо обеспечить больному диетическое питание, мягко воздействующее на желудок и кишечник ребенка. Тяжелая пища может усугубить состояние и отсрочить момент выздоровления.
При кишечной инфекции необходимо уменьшать объем потребляемой пищи, пить большое количество воды, отдавать предпочтение протертой или жидкой легкоусвояемой еде. Исключаются жирные, жареные, копченые и сильно-соленые блюда, жирные сорта мяса, фрукты, молочные продукты, соки и газированные напитки.
Профилактика кишечной инфекции
Для того чтобы предотвратить развитие кишечной инфекции, родителям необходимо придерживаться профилактических правил:
- С самого раннего возраста формировать у малыша первичные навыки личной гигиены.
- Тщательно следить за чистотой рук ребенка, обеспечивать чистоту окружающих малыша предметов.
- Употреблять в пищу только чистую воду.
- Тщательно обрабатывать фрукты и овощи, перед тем, как давать их в руки ребенку.
- Регулярно проводить дома влажную уборку с дезинфицирующими средствами.
В том случае, если у малыша все же возникла кишечная инфекция – необходимо незамедлительно обратиться за медицинской помощью к специалистам. Врачи клиники для детей и подростков «СМ-Доктор» помогут быстро выявить заболевание и назначить необходимое лечение.
Врачи:
Детская клиника м.Марьина Роща
Детская клиника м.Войковская
Детская клиника м.Новые Черемушки
Детская клиника м.Текстильщики
Детская клиника м.Молодежная
Детская клиника м.Чертановская
Детская клиника м.ВДНХ
Детская клиника в г.Солнечногорск, ул. Красная
Детская клиника в г.Солнечногорск, мкр. Рекинцо
Записаться на прием
Запись через сайт является предварительной.
Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Источник
Человек постоянно окружен целым «зоопарком». В воздухе вокруг нас, на нашей коже, на слизистых оболочках, в кишечнике, на половых органах обитает множество микроорганизмов. Многие из них безвредны, по крайней мере, до тех пор, пока иммунитет человека работает нормально. Некоторые в меру агрессивны и нападают лишь, когда иммунная система ослаблена. Другие проявляют агрессию при первой же встрече и вызывают серьезные заболевания.
Инфекции могут быть вызваны патогенными вирусами, бактериями, грибками. Некоторые протекают в острой форме, другие — в хронической. Банальное ОРЗ обычно проходит в течение нескольких дней, даже если не проводить никакого лечения. Некоторые инфекции протекают тяжело, приводят к серьезным осложнениям. Есть и вовсе неизлечимые, например, бешенство.
Человечество смогло победить многие страшные инфекции при помощи вакцин и антибиотиков, но и сегодня инфекционные заболевания остаются весьма распространенными. Иногда их несвоевременное лечение приводит к самым серьезным последствиям.
Диагностикой и лечением заболеваний, вызванных болезнетворными микроорганизмами, занимаются врачи-инфекционисты. С инфекциями приходится иметь дело и многим другим докторам: терапевтам, дерматовенерологам, хирургам, неврологам, ЛОР-врачам, пульмонологам, гинекологам.
С какими симптомами обращаются к инфекционистам?
Всякое инфекционное заболевание имеет общие проявления и симптомы, связанные непосредственно с очагом инфекции. Типичные общие симптомы: недомогание, слабость, повышение температуры тела, отсутствие аппетита, боли в мышцах и костях, разбитость, головные боли.

При респираторных инфекциях появляется насморк, чихание, кашель. В более серьезных случаях беспокоит одышка, боли в грудной клетке, во время кашля отходит мокрота «ржавого» цвета. Такие признаки могут свидетельствовать о воспалении легких — пневмонии.
При кишечных инфекциях болит живот, возникает тошнота, рвота, диарея, частые позывы на дефекацию. Стул становится жидким, меняется его цвет, в нем может появиться примесь гноя, крови, запах становится очень неприятным. Если болит живот, зачастую в первую очередь бывает необходимо исключить хирургическую патологию. Пациента направляют на консультацию к хирургу.
Кожные инфекции проявляются в виде сыпи, пузырьков, гнойничков, шелушения, покраснения, пятен, зуда, болезненности. Особая категория инфекционных заболеваний — ИППП (инфекции, передающиеся половым путем). Их лечением занимаются врачи-дерматовенерологи.
Опасные инфекции нервной системы — менингиты и энцефалиты. Возникает сильная головная боль, тошнота и рвота, мышечные судороги, нарушения сознания. Если больному не оказать вовремя медицинскую помощь, он может погибнуть из-за отека головного мозга.
Боли под правым ребром, желтуха, темная моча, светлый кал — эти симптомы могут свидетельствовать о вирусном гепатите. Особенно опасен вирусный гепатит C — его не случайно прозвали «ласковым убийцей».
ВИЧ-инфекция долгое время никак не проявляется — могут возникать лишь симптомы легкой простуды и слабость. Со временем развиваются тяжелейшие осложнения из-за снижения иммунитета. Вовремя обнаружить вирус иммунодефицита поможет регулярная сдача анализов.
Некоторые микроорганизмы вызывают специфические инфекции, в таких случаях лечением должен заниматься узкоспециализированный врач. Например, врачи-фтизиатры специализируются исключительно на туберкулезе.
Одной из причин хронических и часто рецидивирующих инфекций может стать ослабленный иммунитет. В таких случаях инфекционист направит пациента на консультацию к иммунологу-аллергологу.
Отдыхая в теплых странах, можно «подхватить» экзотический вирус или бактерию. Если после отпуска под пальмами вас стали беспокоить симптомы, напоминающие инфекционное заболевание, стоит посетить врача.
Мы вам перезвоним
Оставьте свой номер телефона
Какие методы диагностики применяют при инфекционных болезнях?
Врач-инфекционист может назначить:
- Общеклинические анализы крови, мочи, иногда — спинномозговой жидкости. По общему количеству и изменению соотношений разных видов лейкоцитов — белых кровяных телец — можно сделать вывод о вирусной или бактериальной природе инфекции.
- Иногда необходим биохимический анализ крови — он помогает выявить сдвиги в обмене веществ, работе внутренних органов, вызванные инфекцией.
- При бактериальных инфекциях огромное значение имеют бактериологические исследования — они помогают не только «установить личность» возбудителя, но и оценить его чувствительность к антибактериальным препаратам.
- Серологические реакции помогают выявить в крови антитела, которые организм вырабатывает в ответ на внедрение того или иного возбудителя.
- При помощи полимеразной цепной реакции (ПЦР) определяют гены возбудителя инфекции.
Если нужно оценить состояние пораженного органа, врач-инфекционист обратится к помощи УЗИ, рентгенографии, компьютерной томографии, магнитно-резонансной томографии и других методов диагностики.
Даже легкие инфекции иногда приводят к серьезным осложнениям. Обратитесь к врачу, инфекционист назначит необходимое обследование и правильное лечение. Звоните: +7 (495) 230-00-01.
Иногда врачи-инфекционисты в шутку говорят, что все болезни, кроме травм, так или иначе связаны с инфекциями. В каждой шутке есть доля правды: действительно, инфекционные заболевания широко распространены, болезнетворные микробы могут поселиться и начать хозяйничать в любом органе, в любой части тела.
Некоторые инфекции не представляют особой опасности. Например, банальное ОРЗ обычно продолжается около 5 дней, а потом проходит самостоятельно. Лечение заключается лишь в снятии симптомов. Другие инфекционные заболевания, такие, как менингит, протекают тяжело, могут приводить к серьезным осложнениям, вплоть до гибели пациента.
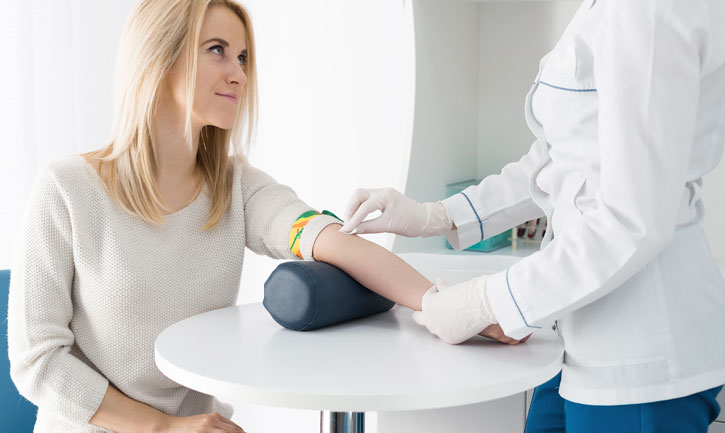
В зависимости от длительности течения, все инфекции делят на острые и хронические. При острых инфекционных заболеваниях симптомы возникают быстро, сильно выражены, но сохраняются недолго. При хронической форме проявления менее выраженные, но беспокоят в течение длительного времени. При волнообразном течении периодически наступает временное улучшение, человек чувствует себя практически здоровым, но затем снова происходит обострение.
Какие бывают инфекции?
Некоторые инфекционные заболевания имеют общие особенности, врачи выделяют их в отдельные группы:
- «Детские» инфекции. Называются так из-за того, что чаще всего их переносят в детском возрасте (в 7–8 лет). В эту группу входят: ветрянка, коклюш, дифтерия, краснуха, скарлатина, полиомиелит, эпидемический паротит («свинка»). Против многих из них существуют вакцины.
- Острые респираторные вирусные инфекции (ОРВИ). Их еще часто называют острыми респираторными заболеваниями (ОРЗ). Самый знаменитый представитель данной группы — грипп.
- Кишечные инфекции. В эту группу входят: сальмонеллез, дизентерия, брюшной тиф, холера и др.
- Инфекции, передающиеся половым путем (ИППП). Другие названия этой группы заболеваний: заболевания, передающиеся половым путем (ЗППП), «болезни, которые бывают от любви», венерические инфекции — по имени древнеримской богини красоты и любви Венеры. Типичные представители ИППП: сифилис, гонорея, трихомониаз, уреаплазмоз, хламидиоз, микоплазмоз, ВИЧ. Лечением данных патологий, помимо инфекционистов, занимаются дерматовенерологи, урологи-андрологи, гинекологи.
- Нейроинфекции. Одна из самых опасных — менингококковый менингит. Также встречаются менингиты (воспаление мозговых оболочек) и энцефалиты (воспаление головного мозга), вызванные другими возбудителями.
- Хирургические инфекции. Включают инфекционные заболевания, при которых необходимо хирургическое вмешательство, или возникающие в послеоперационном периоде. В эту группу входят фурункулы, карбункулы, флегмоны, абсцессы, рожистое воспаление, остеомиелит, сепсис. Лечением данных патологий занимаются хирурги.
- Вирусные гепатиты. Вирусные инфекции, при которых органом-мишенью является печень. Некоторые вирусные гепатиты передаются как кишечные инфекции, другие — через кровь, во время половых контактов.
Как заражаются инфекциями?
В зависимости от возбудителя, инфекционные заболевания делят на вирусные, бактериальные, грибковые. Некоторыми из них болеют только люди, заразиться можно только от человека — такие инфекции называют антропонозами. Зоонозами можно заразиться только от животного, от человека к человеку они не передаются.
Разные возбудители попадают в организм различными путями:
- Через дыхательные пути по воздуху, как, например, вирусы простуды.
- Некоторым болезнетворным микроорганизмам для того, чтобы вызвать болезнь, достаточно попасть на кожу или слизистую оболочку.
- Через кровь и половые контакты передаются возбудители таких опасных инфекций, как гепатиты B и C, ВИЧ.
- Беременная женщина может заразить ребенка — в данном случае инфекционные агенты проникают в организм плода через плаценту.
- Возбудители кишечных инфекций проникают в пищеварительную систему с немытыми и необработанными продуктами, грязной водой.
- Для некоторых инфекций нужен переносчик — животное, которое заражает человека во время укуса. Так передается клещевой энцефалит, бешенство.
У всех инфекций есть инкубационный период — время, в течение которого человек уже заражен, но пока не испытывает никаких симптомов. Для некоторых инфекций инкубационный период составляет несколько часов, для других — годы (такие заболевания в настоящее время встречаются редко). Болезнетворные микроорганизмы могут вызвать не только болезнь, но и бессимптомное носительство.
Многие инфекции могут приводить к тяжелым осложнениям, представляют опасность для жизни. Как защитить свое здоровье? В первую очередь важно соблюдать правила личной гигиены и вовремя проходить обследования. Если у вас возникли симптомы, напоминающие инфекционное заболевание, либо анализы показали положительный результат, лучше сразу посетить врача. Запишитесь на прием по телефону: +7 (495) 230-00-01.
Большинство инфекционных заболеваний протекают в несколько стадий. Обычно болезнь начинается с инкубационного периода. Это время, которое проходит с момента заражения до появления первых симптомов. Возбудитель уже прорвал первую линию обороны, проник в организм, но для того, чтобы громко заявить о своем присутствии, ему еще предстоит размножиться, выделить достаточное количество токсинов.
Далее следует продромальный период, который еще называют периодом предвестников. Ярких симптомов пока еще нет. Беспокоит слабость, головная боль, ломота в мышцах, немного повышается температура тела, что приводит к легкому ознобу. За примером далеко ходить не надо: наверняка вы испытывали состояние, когда нет ни насморка, ни кашля, ни боли в горле, но по общему самочувствию вы уже догадываетесь, что «похоже, начинается простуда». Продромальный период обычно продолжается 1–3 дня, но он бывает не при всех инфекциях.
В полную силу все симптомы инфекционного заболевания разворачиваются в период разгара. Собственно, на этой стадии многие люди и обращаются к врачам. Затем симптомы идут на спад, и, наконец, наступает выздоровление. Когда человек уже здоров, у него еще могут сохраняться остаточные явления, при некоторых инфекциях он все еще остается заразен для окружающих, как правило, в течение нескольких дней.
Какие же симптомы должны заставить обратиться к врачу? Все проявления инфекционных заболеваний можно разделить на общие и местные.
В чем разница между общими и местными симптомами во время инфекций?
Общие проявления при всех инфекционных заболеваниях одинаковы. Больной человек чувствует недомогание, слабость, быстро устает, становится вялым, сонливым. Беспокоят головные боли, боли и ломота в мышцах, костях. Повышается температура тела. Общие симптомы возникают из-за отравления организма токсинами возбудителей и продуктами воспалительной реакции. По этим проявлениям невозможно точно сказать, какой инфекцией болен человек, и в инфекции ли вообще дело.
Местные проявления возникают непосредственно в органах, пораженных болезнетворными микроорганизмами:
- Респираторные инфекции: насморк, выделения из носа, кашель, чихание, першение и боль в горле, «заложенность» ушей, осиплость голоса.
- Кишечные инфекции: боль в животе, частый жидкий стул, иногда с примесями крови, тошнота и рвота, снижение аппетита.
- Инфекции, передающиеся половым путем: выделения из влагалища у женщин и из мочеиспускательного канала у мужчин, боль, зуд, покраснение, высыпания в области половых органов, боль и жжение при мочеиспускании, частые позывы.
- Инфекции печени (вирусный гепатит): боли и тяжесть под правым ребром, желтуха, увеличение живота (асцит), темная моча, светлый кал.
Иногда местных симптомов нет вообще, но есть общие, например, долго сохраняется повышенная температура. В таких случаях установить диагноз бывает непросто. Врач-инфекционист назначит дополнительные методы диагностики, консультации других специалистов.

Как проявляются острые и хронические инфекции?
При острых инфекциях симптомы выражены более ярко, но сохраняются они недолго, как правило, 3–10 дней. Для хронических инфекционных заболеваний характерны менее выраженные проявления, но они протекают в течение длительного времени. Болезнетворные микробы могут «сидеть» в организме годами, изматывая его, снижая иммунную защиту, вызывая аутоиммунные нарушения.
Нередко хронические инфекции протекают волнообразно. Возникает обострение, которое своими яркими проявлениями напоминает острое заболевание. Затем симптомы идут на спад, больной чувствует себя лучше, наступает период ремиссии — стихания процесса и улучшения состояния. Через некоторое время следует очередное обострение.
К каким осложнениям может привести инфекция, если не лечиться?
Большинство инфекций не представляют особой угрозы. Однако стоит помнить о том, что даже банальное ОРЗ может привести к серьезным осложнениям. Особенно высоки риски у маленьких детей и пожилых людей, у лиц со сниженным иммунитетом. Если болезнь долго не проходит, симптомы усиливаются, не стоит медлить с обращением к врачу.
Некоторые инфекции после видимого выздоровления остаются в организме и могут «молчать» годами, а потом неожиданно дают о себе знать. Например, опоясывающий лишай у взрослого человека может стать отголоском перенесенной в детстве ветрянки.
Риск рецидива инфекции сильно увеличивается, если лечение отсутствовало или проводилось неправильно, если курс не был доведен до конца.
Некоторые инфекционные заболевания повышают риск злокачественных опухолей. Например, известно, что папилломавирусная инфекция повышает риск рака шейки матки, гепатиты B и C — рака печени.
Своевременная диагностика и лечение инфекций помогают избежать серьезных осложнений, сохранить здоровье, а иногда — и жизнь. Запишитесь на прием к врачу и пройдите обследование. Звоните: +7 (495) 230-00-01.
Источник