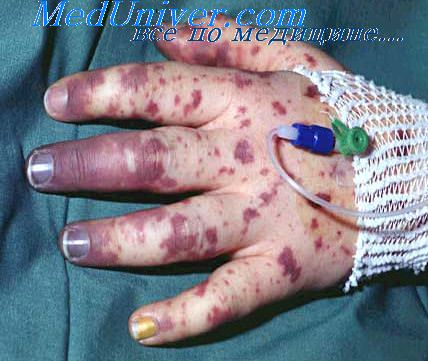
Энтеровирусного менингита кишечной формы

Энтеровирусные серозные менингиты. Клиника и диагностика энтеровирусных менингитов
Вирусы Коксаки и ECHO обусловливают целый ряд заболеваний, среди которых особое место занимает серозный менингит.
Заболевания встречаются в виде спорадических случаев или отдельных эпидемических вспышек. Эпидемии энтеровирусных менингитов зарегистрированы во всех странах мира. Большой размах эпидемических вспышек и выраженная контагиозность дали основание назвать энтеровирусный менингит эпидемическим серозным менингитом. Характерна весенне-летняя сезонность эпидемий с пиком заболеваемости в июне—августе. Заболевают преимущественно дети, находящиеся в организованных коллективах, причем в одни эпидемии преобладают дети дошкольного возраста, в другие — дети 7—14 лет.
Эпидемии энтеровирусного менингита в СССР были довольно часты в период с 1952 по 1965 г. В последние годы число и размер эпидемических вспышек значительно уменьшились, однако спорадические формы заболевания продолжают регистрироваться с прежней частотой. Источником инфекции являются больные и вирусоносители. Среди здоровых людей частота вирусоносительства достигает 50% и более. Основные пути передачи инфекции — воздушно-капельный или фекально-оральный. Возможна трансплацентарная передача вируса плоду.
Вирус, попадая в носоглотку и желудочно-кишечный тракт, обусловливает начальные симптомы заболевания, воспалительные изменения зева, легкие катары верхних дыхательных путей, лимфаденит, приступообразные боли в животе. Их продолжительность колеблется от нескольких часов до нескольких дней. Далее вирус проникает в кровь. Стадия вирусемии сопровождается подъемом температуры и другими общеинфекционными симптомами. Гематогенным путем вирус заносится в нервную систему. Наиболее часто он поражает оболочки. Серозный менингит составляет 80% энтеровирусных заболеваний нервной системы.
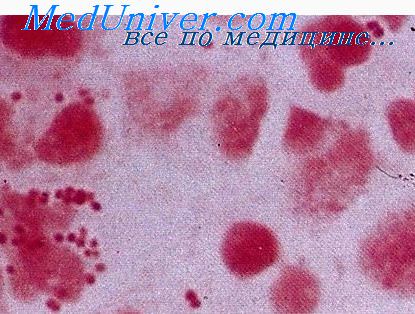
Клиническая картина энтеровирусных менингитов характеризуется преобладанием признаков повышения внутричерепного давления. Дети беспокойны, нарушается сон. В первый день болезни появляется повторная рвота. Менингеальные признаки часто отсутствуют, особенно у детей 1-го года жизни. У некоторых больных наблюдаются судороги. Характерен внешний вид робенка: лицо гиперемировано, склеры инъецированы, носогубной треугольник бледный, кожа сухая. В 6—8% случаев бывает полиморфная сыпь, которая нередко дает повод диагностировать заболевание как корь или краснуху. Изменения спинномозговой жидкости такие же, как при других формах серозного менингита. Иногда в первые дни наблюдается нейтрофильный или смешанный цитоз, который затем сменяется лимфоцитарным. Количество белка может быть снижено вследствие увеличения количества циркулирующей жидкости. В периферической крови у многих больных выявляется сдвиг лейкоцитарной формулы влево при нормальном, слегка повышенном или пониженном количестве лейкоцитов. В первые дни болезни СОЭ может быть повышена. Изменения глазного дна в виде расширения, извитости и легкого отека вен обнаруживают у 25—30% больных энтеровирусным менингитом.
Течение менингита обычно доброкачественное. На 2—4-й день исчезают общемозговые симптомы. Состав ликвора нормализуется через 2—3 нед. Иногда через 5—7 дней после падения температуры возможен ее новый подъем и повторное появление общемозговых и менингеальных симптомов. Частота рецидивов при разных вспышках колеблется в больших пределах — 10— 40%. После перенесенного менингита обычно не бывает остаточных явлений. У некоторых детей наблюдается постинфекционный астенический синдром.
Следует отметить, что у детей раннего возраста энтеровирусная инфекция может протекать в виде более распространенного поражения нервной системы с включением головного и спинного мозга и развитием менингоэнцефалита или менингоэнцефа-ломиелита.
Диагноз энтеровирусного менингита основывается на эпидемиологических данных и вирусологических исследованиях. Массовость, высокая контагиозность и выраженная очаговость не характерны для менингитов другой этиологии. Важным является выявление в эпидемических очагах других форм заболеваний, вызываемых вирусами ECHO и Коксаки, таких, как эпидемическая миальгия, энтеровирусная лихорадка, полиомиелитоподобные паралитические заболевания. Вирусологическое исследование ликвора и крови, подтвержденное результатами серологических реакций парных сывороток крови с ростом титра антител более чем в 4 раза, позволяет установить этиологию заболевания. Выделение вирусов из носоглоточных смывов и испражнений не является доказательным вследствие широко распространенного вирусоносительства.
Лечение симптоматическое. Назначают средства, снижающие внутричерепное давление. Хороший лечебный эффект оказывает спинномозговая пункция. Снижение давления ликвора приносит значительное облегчение больным.
Показаны также десенсибилизирующие препараты, витаминотерапия, общеукрепляющее лечение. Больных, перенесших вирусный серозный менингит, берут на диспансерный учет.
– Также рекомендуем “Острый паротитный менингит. Острый паротитный менингоэнцефалит”
Оглавление темы “Менингиты и энцефалиты у детей”:
1. Клиника менингококкового менингита. Формы менингококкового менингита
2. Пневмококковый менингит. Стафилококковый менингит
3. Менингит, вызванный кишечной палочкой. Лечение гнойных менингитов
4. Серозные менингиты. Клиника серозных менингитов
5. Энтеровирусные серозные менингиты. Клиника и диагностика энтеровирусных менингитов
6. Острый паротитный менингит. Острый паротитный менингоэнцефалит
7. Туберкулезный менингит. Клиника и диагностика туберкулезного менингита
8. Энцефалиты у детей. Полисезонные энцефалиты
9. Клиника полисезонных энцефалитов. Диагностика и лечение энцефалитов
10. Параинфекционные энцефалиты. Коревой энцефалит
Источник
Энтеровирусный менингит – это воспалительный процесс мозговых оболочек, спровоцированный попаданием в организм вирусов Коксаки и ЕСНО. Отличается высокой контагиозностью и коротким инкубационным периодом. Активизируется при наличии патологически сниженного иммунитета.
Причины развития заболевания
Воспаление мозговых оболочек вызвано проникновением в организм энтеровирусов, которых насчитывают до 90 разновидностей. Вместе с током крови они разносятся ко всем тканям и органам, поражая оболочки головного мозга. Этому предшествуют:
- Несоблюдение правил личной гигиены – вирусы могут сохранять свою жизнедеятельность вне человеческого тела, проникая в организм вместе с грязными руками, немытыми овощами и фруктами, низкокачественной водой.
- Сниженный иммунитет, который не способен своевременно реагировать на наличие патогенных микроорганизмам, позволяя им благополучно размножаться и оседать в жизненно важных органах.
- Наличие хронических заболеваний воспалительного характера.
- Контакт с больным пациентом, перенесшим энтеровирусный менингит ранее.
- Частое посещение мест большого скопления людей, где риски инфицирования возрастают в несколько раз.
- Продолжительные стрессы и отсутствие полноценного отдыха.
- Повреждение черепно-мозговой коробки, в результате чего через открытую рану на оболочки головного мозга могут проникать патогенные микроорганизмы из окружающей среды.
В группу риска входят дети, а также люди среднего возраста, страдающие иммуннодефицитами, а также контактирующие с носителем возбудителя.
Пути заражения
Энтеровирусный менингит обладает повышенной контагиозностью, поскольку возбудитель болезни может передаваться не только при контакте с носителем, но и через бытовые предметы, продукты, грязные руки, личные вещи больного. Пик заболеваемости приходится на летние месяцы и осень, что еще раз подчеркивает важность и необходимость соблюдения правил личной гигиены.
Инкубационный период
Энтеровирусный менингит у детей может проявляться через 2-3 часа после инфицирования. Чем корочек этот промежуток времени, тем серьезнее и обширнее воспалительный процесс.
В среднем инкубационный период длится 2-4 дня. За это время вирусы активизируются в кишечнике, после чего абсорбируются вместе с пищей, проникая в общий кровоток. Состояние пациента ухудшается постепенно, по мере увеличения численности вирусных клеток.
Известны случаи молниеносного развития энтеровирусного менингита, когда буквально за сутки развивались серьезные поражения головного мозга без возможности полного восстановления.
 Ребенок лежит с закрытыми, глазами, у него сильная головная боль и высокая температура
Ребенок лежит с закрытыми, глазами, у него сильная головная боль и высокая температура
Симптомы проявления заболевания
Симптомы энтеровирусного менингита в детском возрасте развиваются быстрее, чем у взрослых, что обусловлено незрелостью иммунитета. Заболевание может проявляться следующим образом:
- Появляется сильная головная боль, которая усиливается при различных звуках и ярком свете. Ребенок пытается закрывать глаза и постоянно держится за височную часть головы.
- Если ребенок маленький, развивается монотонный плач и стоны, указывающие на наличие постоянной боли, которая не проходит самостоятельно.
- Повышается температура тела и развиваются признаки интоксикации организма. Кожные покровы и слизистые оболочки пересыхают, появляется тошнота, рвота и обильный понос.
- Полностью отсутствует аппетит, ребенок становится вялым и апатичным.
- В положении лежа на боку с запрокинутой назад головой состояние несколько улучшается.
При прогрессировании менингеальных симптомов, указывающих на глубокие поражения мозговых оболочек, развиваются судороги. Появляется скованность движений, иногда тремор. При сгибании одной ноги, вторая поджимается рефлекторно. То же самое происходит и с руками.
По мере прогрессирования воспалительного процесса состояние ребенка ухудшается. При отсутствии квалифицированной помощи может развиваться летальный исход на 10-12 сутки с момента дебюта недуга.
 Сильная головная боль по типу мигрени – характерный симптом менингита
Сильная головная боль по типу мигрени – характерный симптом менингита
У взрослых пациентов клиническая картина отличается замедленным течением. От момента инфицирования до первых признаков ухудшения состояния может пройти неделя. Продромальный период предполагает появление признаков общей интоксикации:
- высокая температура тела, которую невозможно стабилизировать;
- тошнота, рвота, диарея, не связанные с процессом пищеварения и употребляемыми продуктами;
- сухость слизистых оболочек и кожных покровов;
- сильная головная боль по типу мигрени, которая усиливается при ярком свете и звуке;
- в редких случаях проявляется геморрагическая сыпь на коже.
Менингеальные симптомы предполагают развитие ригидности затылочных мышц, при которых невозможно наклонить голову вперед. При запрокидывании затылка назад головная боль становится менее выраженной. Синдром Кернига предполагает рефлекторное сгибание конечностей, при механическом воздействии на одну из них.
При отсутствии медикаментозной терапии и стремительном прогрессировании заболевания появляются судороги, нарушения речи, сознания и поведения. Это свидетельствует о поражении более глубоких слоев мозговых оболочек, что ведет к развитию необратимых процессов.
 Для постановки диагноза делают люмбальную пункцию
Для постановки диагноза делают люмбальную пункцию
Методы диагностики
Постановка диагноза осуществляется при комплексном обследовании больного. Вначале его осматривает врач, после чего акцент делается на поведенческих характеристиках больного и сборе первичного анамнеза. При подтверждении характерных синдромов поражения мозговых оболочек, предполагают наличие менингита.
Для установления возбудителя используют люмбальную пункцию. Спинномозговая жидкость выходит в полость шприца под характерным напором, имеет различные включения и отличается повышенной мутностью. В микробиологическом исследовании отличается критически низкие показатели уровня глюкозы, лейкоцитоз и лимфоцитоз, а также превышение нормы белковых молекул. Бак посев на флору позволяет выявить, какой именно вирус и его штамм спровоцировали развитие менингита.
Для оценки общего состояния больного и подтверждения диагноза могут использоваться МРТ и КТ. Эти процедуры показывают очаги поражения головного мозга и ее степень.
 Бакпосев на микрофлору позволяет выяснить, какой именно штамм стал причиной менингита
Бакпосев на микрофлору позволяет выяснить, какой именно штамм стал причиной менингита
Способы лечения
Несмотря на то, что энтеровирусный менингит имеет благоприятные прогнозы, его лечение лучше всего осуществлять в условиях стационара, где врач подберет соответствующее лечение:
- Противовирусные средства – способствуют уничтожению вирусов, что облегчает задачу для иммунитета.
- Иммуномодуляторы – активизируют естественные защитные свойства организма.
- Нестероидные противовоспалительные средства – снижают проявления воспалительного процесса, обладая умеренным обезболивающим эффектом.
- Диуретики – препятствуют развитию отеков, выводя лишнюю жидкость из организма.
- Литические смеси и растворы – способствуют нейтрализации обезвоживания и восстанавливают водно-литический баланс.
- Противорвотные препараты – купируют раздражение блуждающего нерва, снижая периодичность рвоты.
- Энтеросорбенты – помогают нейтрализовать патогенную микрофлору в кишечнике.
- Анальгетики – снижают неприятные ощущения.
- Миорелаксанты – способствуют расслаблению гладкой мускулатуры, снижая гипертонус.
- Витамины группы В – восстанавливают нейронные связи и улучшают передачу нервного импульса.
- Ноотропы и нейролептики – улучшают мозговое кровообращение, нормализуя все обменные процессы.
Только комплексный подход в лечении способствует снижению вероятности развития осложнений. В домашних условиях лечение не производится по причине высокого риска инфицирования остальных ее членов.
Осложнения
При запущенном энтеровирусном менингите, который приобретает хроническую форму, могут развиваться такие осложнения, как:
- утрата слуха и зрения;
- нарушения речи;
- заторможенность;
- нарушения сознания и памяти;
- умственные отклонения;
- парезы всего тела;
- ограничение подвижности.
В группу риска попадают люди преклонного возраста и маленькие дети.
Прогноз
Неблагоприятный прогноз наступает после диагностирования токсического шока и нарушения работы всех органов и систем. Летальный исход диагностируется в 13% всех случаев развития менингита.
В остальном энтеровирусный менингит успешно поддается лечению, а осложнения развиваются крайне редко. В группу риска попадают люди, имеющие хронические заболевания, а также патологически сниженный иммунитет.
После проведения основного курса лечения пациенту придется некоторое время посещать врача для профилактического осмотра и оценки состояния здоровья. Это необходимо для минимизации риска рецидива, особенно при патологически сниженном иммунитете.
 Для минимизации рисков инфицирования необходимо тщательно мыть руки
Для минимизации рисков инфицирования необходимо тщательно мыть руки
Профилактика
Для минимизации рисков инфицирования прибегают к следующим мерам профилактики:
- Использовать только специально очищенную воду, избегая ее употребления из колодцев, родников, бюветов и городского водоснабжения.
- Тщательно мыть руки после каждого посещения туалета, общественных мест и перед едой.
- При контакте с больными использовать ватно-марлевую повязку и находиться на расстоянии не менее 80 см от человека.
- В пики заболеваемости ограничить посещение общественных мест, а также укреплять иммунитет с помощью витаминных комплексов.
- Правильно питаться, поддерживая естественную микрофлору кишечника и местный иммунитет.
- Отказаться от купания в водоемах, куда ведутся сливы. Различные раны на кожных покровах, микротрещины и царапины могут стать открытым очагом для проникновения патогенных микроорганизмов.
Опасность заболевания в том, что его симптомы очень похожи на респираторное заболевание, поэтому лечение начинают в домашних условиях. Неправильно подобранные медикаменты могут ухудшить состояние пациента, а также ускорить патологические процессы в головном мозге.
При подозрении на развитие менингита необходимо немедленно обратиться за помощью к врачу. Только комплексная диагностика поможет выявить возбудителя и подобрать наиболее подходящее лечение.
Запущенные формы менингита вызывают развитие необратимых процессов, что неизбежно приводит к инвалидизации и летальному исходу.
Источник
Менингит, вызванный кишечной палочкой. Лечение гнойных менингитовЭто одна из наиболее частых форм гнойных менингитов, наблюдаемых в последние годы у новорожденных детей. Менингит обычно носит вторичный характер. Развивается на фоне кишечной инфекции или сепсиса. Заражение кишечной палочкой возможно во внутриутробный период. Заболевание почек и мочевыводящих путей у беременных в 60—70% случаев вызывается грамотрицательными возбудителями, в том числе кишечной палочкой. При восходящем распространении инфекции кишечная палочка попадает в амниотпческую жидкость, которая является хорошей питательной средой. Инфицирование околоплодных вод приводит к развитию хориоиамнионитов. В этом случае бактерии попадают к плоду через сосуды плаценты и пуповины. Возможны также заглатывание и аспирация околоплодных вод. Состояние детей обычно тяжелое уже в первые дни после рождения. Они вялые, заторможенные, отказываются от груди. Наблюдаются срыгивания, рвота, частый, жидкий стул. Быстро нарастают признаки эксикоза. Кожные покровы бледные, с сероватым оттенком, сухие; большой родничок запавший. Дыхание стонущее, частое, поверхностное. Дети теряют в массе. Резко снижен тургор тканей. Развивается гипотрофия. Наблюдаются локальные или генерализованные клонико-тонические судороги. Специфические менингеальные симптомы отсутствуют. Течение менингита тяжелое, часто с летальным исходом. Диагноз таких форм менингита у новорожденных представляет трудности, поскольку подобная клиническая симптоматика может быть расценена как проявление кишечной инфекции, сепсиса или внутричерепной родовой травмы. Тяжелое состояние новорожденных с указанием на возможность септического процесса является показанием для люмбальной пункции. Спинномозговая жидкость вытекает редкими каплями, гнойная; иногда ее даже не удается получить из-за низкого давления. Содержание белка высокое (7—33 г/л), нейтрофильный цитоз. Возбудитель может быть выделен из крови и ликвора. Течение гнойных менингитов. При своевременной и рациональной терапии на 3—4-й день болезни состояние больных значительно улучшается. Санация ликвора происходит на 8—15-й день болезни. При благоприятном течении через 2 нед после окончания курса лечения детей выписывают из стационара под наблюдение районного невропатолога. В этих случаях обычно отмечаются негрубо выраженные остаточные явления в виде повышенной истощаемости и возбудимости нервной системы, нарушения концентрации внимания, легких очаговых симптомов, гипертензионно-гидроцефального синдрома. При позднем диагнозе и неправильно проводимой терапии возможно затяжное течение.
Оно может быть связано и с характером возбудителя. При менингитах, вызванных стафилококком, кишечной палочкой, длительное течение заболевания обусловлено склонностью к абсцедированию и наличием гнойного очага в организме. При затяжном течении в оболочках преобладает продуктивный процесс, который приводит в дальнейшем к нарушению секреции, реабсорбции и циркуляции ликвора и развитию гидроцефалии. Гидроцефалия наиболее часто наблюдается после менингитов у новорожденных и грудных детей. Одним из осложнений менингита является эпендиматит. Он чаще всего возникает при поздно начатой терапии. У больного на фоне улучшения состояния появляются тонические судороги, повышается мышечный тонус в экстензорных группах мышц, развивается поза децеребрационной ригидности. Дети теряют сознание. Прогрессирует гидроцефалия. Течение эпендиматитов неблагоприятное. К другим осложнениям гнойного менингита, наблюдаемым у детей раннего возраста, относят абсцесс мозга, тромбоз латерального синуса, субдуральный выпот, локальные некрозы тканей в местах сливной геморрагической сыпи, вторичные инфекции дыхательных и мочевыводящих путей, образование множественных пристеночных бактериальных тромбов (рассеянная внутрисосудистая коагуляция). У 20% детей, перенесших гнойный менингит, в дальнейшем имеются признаки очагового поражения нервной системы: эпилептиформные судороги, поражение III, VI, VII, VIII пар черепномозговых нервов, пирамидная недостаточность, вегетативно-обменные расстройства и др. Лечение гнойных менингитов должно быть начато как можно раньше. От этого зависят исход заболевания и характер остаточных явлений. Антибактериальную терапию следует назначать до получения результатов исследования ликвора, при малейшем подозрении на менингит. Ургентную антибактериальную терапию (до выделения возбудителя) начинают с назначения пенициллина, так как 90% гнойных менингитов вызывается кокками, высокочувствительными к пенициллину. Пенициллин назначают в больших дозах — 200 000—500 000 ЕД на 1 кг массы тела в сутки, в тяжелых случаях — 1 000 000 ЕД на 1 кг массы тела. Инъекции детям первых месяцев жизни делают каждые 2—3 ч, после 1 года — каждые 4 ч. После установления характера возбудителя назначают антибиотики, к которым он наиболее чувствителен. При менингококковом менингите продолжают лечение пенициллином либо назначают полусинтетические пенициллины. Из них наиболее эффективен ампициллин. Детям до 2 мес его назначают в дозе 100—150 мг на 1 кг массы в сутки внутримышечно или внутривенно, старше 2 мес — 150—200 мг на 1 кг в сутки. Инъекции Делают с интервалом в 6 ч. Оксациллин и метициллин назначают из расчета 200—300 мг/кг в сутки внутримышечно каждые 4 ч. Полусинтетические пенициллины назначают больным с повышенной чувствительностью к пенициллину. Они эффективны также при стафилококковом менингите, особенно метициллин. При стафилококковом менингите рекомендуется определить чувствительность возбудителя к антибиотикам. До получения этих данных целесообразно комбинировать 2 или 3 антибиотика (пенициллин — левомицетин, пенициллин — полусинтетические пенициллины). Если менингит вызван пневмококком, то назначают большие дозы пенициллина — до 1 000 000 ЕД/кг в сутки. Можно применить также сигмамицин — 50 000—100 000 ЕД/кг в сутки внутривенно через 12 ч или внутримышечно через 6 ч. Эффективно также применение гентамицина — 6—8 мг/кг в сутки внутримышечно через 8 ч. При менингите, вызванном кишечной палочкой, назначают гентамицин или ампициллин в вышеуказанных дозах. Для профилактики кандидамикоза рекомендуется нистатин по 100 000 ЕД 3—4 раза в день. Длительность лечения антибиотиками новорожденных и грудных детей составляет минимум 3 нед, более старших детей следует лечить до тех пор, пока не нормализовалась температура, и еще 5 дней. Контролем за лечением могут служить показатели спинномозговой жидкости: отсутствие возбудителя, цитоз — менее 30 клеток, нормализация концентрации глюкозы и уровня белка. Контрольную пункцию делают через 3—4 дня от начала лечения. Если тенденция к санации ликвора отсутствует, антибиотик следует заменить. Курс лечения при менингококковом менингите в среднем составляет 6—8 дней, при менингитах другой этиологии — от 8 до 12 дней. Дозу антибиотиков в процессе лечения недопустимо снижать, так как по мере лечения проходимость гематоэнцефалического барьера для антибиотиков уменьшается. В редких случаях, когда указанное выше лечение не дает желаемого эффекта, можно прибегнуть к введению антибиотиков под оболочки мозга или в желудочки. Чаще всего к этой мере приходится прибегать при менингите у новорожденных, вызванном грамотрицательными микроорганизмами. Наряду с антибиотиками необходимо проводить симптоматическую и десенсибилизующую терапию, а также мероприятия, направленные на стабилизацию кровообращения и нормализацию электролитного баланса, борьбу с отеком мозга, лечение дыхательных нарушений, нормализацию кислотно-щелочного равновесия. При наличии судорог назначают противосудорожную терапию, при гипертермии — различные виды охлаждения (обтирание спиртом, клизма из холодной воды, литические смеси), жаропонижающие средства. При молниеносной форме менингита с развитием шокового состояния показано применение кортикостероидов: гидрокортизон (5—30 мг/кг), преднизолон (1—5 мг/кг) в зависимости от степени коллапса. Инфекционные осложнения (абсцесс мозга, субдуральный выпот) требуют специфической антибактериальной терапии и хирургического лечения. При рассеянной внутрисосудистой коагуляции проводят коррекцию коагулограммы путем возмещения расхода факторов свертываемости. – Также рекомендуем “Серозные менингиты. Клиника серозных менингитов” Оглавление темы “Менингиты и энцефалиты у детей”: |
Источник