Эпителий кишечного типа в желудке
Взаимодействие неблагоприятных факторов, состоящих из сбоев в питании, злоупотребления алкоголем или лекарствами, вызывающие частые воспалительные процессы, со временем приводят к видоизменению слизистой оболочки желудка с постепенной утратой функции.
Патология носит название «метаплазия желудка». Основную группу пациентов с этим диагнозом составляют люди среднего и пожилого возраста.
В основе болезни лежит постепенная атрофия, затем гибель эпителия слизистой оболочки желудка и замещение клетками других органов пищеварения – тонкого или толстого кишечника. Вновь образованные участки ткани обладают свойствами тех органов, к которым они принадлежат. Желудок постепенно перестаёт выполнять свойственные ему функции.

При этом желудочный эпителий заменяется кишечным на отдельных участках некоторых желёз, групп, ямок или валиков.
Появление на участках метаплазии реснитчатых или панкреатических клеток сигнализирует о начале перехода доброкачественной стадии процесса в злокачественную форму.
Метаплазия – достаточно редкая, но опасная патология, не считается самостоятельным заболеванием. Возникает на фоне других длительных хронических процессов и без своевременного лечения возможны серьёзные осложнения и смертельные исходы. При правильном подходе к лечению и соблюдении рекомендаций возможно полное выздоровление.
Классификация метаплазии
Известно 2 типа желудочной метаплазии:
- Полная зрелая или тонкокишечная. Имеет доброкачественное течение.
- Неполная незрелая или толстокишечная. Опаснее предыдущей формы, часто переходит в злокачественную опухоль.
Но может быть и смешанная форма, когда в эпителии желудка обнаруживают клетки тонкого и толстого кишечника одновременно.
По размеру площади, занятой изменёнными клетками, метаплазию разделяют на несколько форм:
- слабую – изменёнными клетками занято 5 % площади слизистой оболочки желудка;
- умеренную – поражено 20 % поверхности;
- выраженную – поражено больше чем 20 % поверхности слизистой.
По степени атрофии желёз различают:
- незначительную степень – тип А;
- промежуточную степень – тип В;
- полная степень – тип С.
Также по характеру распространения выделяются:
- Очаговая метаплазия — характеризуется частичным, небольшим по площади, замещением клеток, чаще обнаруживается в пилорической и антральной зоне, на фоне воспалительных изменений слизистой оболочки и при нарушении процессов обновления клеток.
- Диффузная форма – кишечная метаплазия обнаруживается в пилорическом и антральном отделе, может продвигаться дальше, занимать обширную площадь и захватывать слизистую оболочку фундального отдела.
Полная тонкокишечная метаплазия
Зрелая форма метаплазии характеризуется тем, что в структуре слизистой оболочки желудка появляются все клетки, характерные для тонкого кишечника. Но самый достоверный признак – появление клеток Панета с характерной апикальной зернистостью. Обнаруживаются они в ямках вместе с бескаёмчатыми энтероцитами.
Слизистая желудка по структуре и функционально-морфологическим свойствам напоминает тонкий кишечник.
Полная, зрелая форма метаплазии обнаруживается намного чаще, чем неполная. Её считают переходной формой в незрелый толстокишечный тип. Но они могут совмещаться в пределах одной железы или обнаруживаются в разных железах.
Этот тип заболевания часто сопутствует хроническому гастриту.
Неполная толстокишечная метаплазия
При заболевании толстокишечной метаплазией для измененных участков характерно наличие клеток, в норме выстилающих внутреннюю поверхность толстого кишечника. При этой форме клетки Панета в желудке не обнаруживаются. При неполной толстокишечной метаплазии происходит нарушение созревания и дифференциации клеток, это признак предракового состояния.
При этой форме метаплазии слизистая желудка по строению и функциональным свойствам приобретает черты, свойственные толстому кишечнику.
Этот тип метаплазии считают более опасным и менее предсказуемым при прогнозировании исхода заболевания.
При доброкачественных заболеваниях признаки толстокишечной метаплазии находятся у 11 % больных, при раке желудка — у 94 %.
Причины
Причины, вызывающие кишечную метаплазию слизистой поверхности в желудке, изучены не полностью и однозначного ответа нет. Но установлены провоцирующие факторы, сочетание которых или длительное воздействие одного из них может дать толчок к развитию заболевания. Среди общих неблагоприятных факторов негативно влияют длительные отрицательные психоэмоциональные нагрузки, стресс или депрессивные состояния.
Другие причины возникновения метаплазии:
- частые употребления в пищу алкоголя, острых, жирных, жареных блюд, вызывающих раздражение внутренней поверхности стенок желудка;
- хронические воспаления и изъязвления эпителия;
- забрасывание кишечного содержимого в полость желудка;
- понижение уровня кислотности желудочного сока;
- проникновение в желудок бактерии хеликобактер пилори.
Во время обследования у больных обнаруживается пониженная кислотность желудочного сока, в такой среде необходимая для нормальной функции желудка микрофлора гибнет. Бактерицидные свойства сока снижаются и создаются благоприятные условия для развития бактерий патогенной кишечной группы, в том числе и опасного микроба – хеликобактер пилори. Его жизнедеятельность сопровождается выделением ферментов, которые в результате сложных химических преобразований, образуют нитросоединения с канцерогенными свойствами.
Нитросоединения в совокупности с другими канцерогенами, поступающими с пищей, разрушают слизистую желудка, способствуя возникновению метаплазии и создавая предпосылки для развития раковой опухоли.
Симптомы
Характерных признаков, указывающих на метаплазию, нет. Жалобы предъявляются в соответствии с причинными факторами, вызвавшими заболевание.
При гастрите с повышенной кислотностью больной чувствует:
- частое жжение в эпигастрии;
- голодные боли;
- голод во время ночного сна.
Основные жалобы при рефлюксной болезни с частыми забросами в желудок желчи:
- на разлитые боли;
- горечь во рту;
- рвоту.
Диагностика обнаруживает дисбаланс моторики антральной зоны желудка и обратную перистальтику.
Гистология укажет на очаговую метаплазию антрального отдела органа.
Если процесс провоцирует язвенная болезнь:
- интенсивные, локальные боли;
- голодные боли, утихающие после приёма пищи.
Регулярные периоды весеннее-осенних обострений.
Эндоскопия показывает характерные для язвы изменения на слизистой – эрозии, рубцы.
Хелибактериоз имеет симптоматику, подобную хроническому гастриту. Подтверждает диагноз исследование биоматериала, взятого со слизистой, в котором обнаруживаются продукты жизнедеятельности микроорганизма и респираторный тест, то есть исследование выдыхаемого больным воздуха, анализ кала.
Общая симптоматика, присущая всем больным метаплазией:
- отрыжка с горьким или кислым привкусом;
- появление периодической болезненности в верхней части живота;
- частые приступы тошноты, иногда рвота;
- снижение аппетита.
Диагностика
Стадию, локализацию, степень, форму и вид патологии можно определить только при инструментальном обследовании.
Самый достоверный способ обследования, позволяющий точно выявить метаплазию желудка — фиброгастродуоденоскопия. Прибор имеет встроенную подсветку и видеокамеру, с его помощью можно детально осмотреть внутреннюю поверхность стенок пищевода, желудка и 12-перстной кишки, одновременно взять на гистологическое исследование небольшую часть слизистой оболочки органов и в лабораторных условиях выявить изменение тканей на клеточном уровне.
Для более точной диагностики пользуются методом хромогастроскопии. В этом случае через гастроскоп на слизистую желудка подаётся краситель – метиленовая синь. Если имеются кишечные клетки, они абсорбируют краситель и приобретают синее окрашивание, которое хорошо видно на экране и даёт возможность прицельно взять материал на биопсию.
Лечение
Терапия включает медикаментозное и хирургическое лечение, диету, средства народной медицины.
Схему лечения разрабатывает врач, учитывая клиническую картину, полученные результаты диагностики, индивидуальные особенности организма больного и его возраст.
Медикаментозное лечение
Обычно врачи назначают:
- антибиотики для уничтожения патогенной микрофлоры;
- одновременно назначаются пробиотики для восстановления нормальной бактериальной флоры желудка – Линекс, Бифиформ;
- при повышенной кислотности желудочного сока – Омепразол;
- при изжоге – Фосфалюгель, Маалокс;
- для снижения секреторной активности – Ранитидин;
- гастропротекторы – для защиты слизистой от разрушения.
Если при повторных обследованиях положительной динамики не наблюдается, рекомендуется оперативное вмешательство.
Хирургическое лечение
Полостная операция – используется при обширных поражениях. При этом полностью удаляются пораженные метаплазией участки желудка.
Лапароскопия – щадящий метод. На практике используется чаще.
Диета
Залогом успеха лечения является соблюдение диеты. Питание должно быть дробным. Идеально, если пища свежая и приготовлена на домашней кухне из доброкачественных продуктов. Из рациона стоит исключить все фастфуды и полуфабрикаты. Пища подаётся тёплой, горячие и холодные блюда запрещены.
Должно быть исключено или ограничено:
- все жареные, жирные, солёные, копчёные, маринованные, перчёные, пряные продукты и блюда из них;
- из напитков требуется полный отказ от алкоголя, газировки, крепкого чёрного чая и кофе, магазинных соков;
- запрещается курение – дым табака, попадая в желудок, действует раздражающе на слизистую.
Разрешённые продукты:
- приготовленные отварным, паровым или методом запекания диетические сорта мяса (филе кур, индейка, крольчатина) или рыба — можно употреблять как самостоятельные блюда или вместе с бульоном;
- каши из любых круп;
- орехи, зелень, фрукты, овощи в свежем и термически обработанном виде;
- минеральная вода, зелёный чай, кисель, компот, отвары.
Ежедневное меню должно составляться в соответствии с рекомендациями врача. После употребления продуктов и напитков пациент должен анализировать свои внутренние чувства и отдавать предпочтение тем из них, которые не вызывают неприятных ощущений.
Народная медицина
Среди средств народной медицины имеются проверенные временем рецепты, которые эффективны при гастритах, язвенной болезни и других патологиях:
- Настоянные в течение получаса в кипятке (1 чайная ложка на 200 мл воды) травы – тысячелистник, ромашка, зверобой. Принимать по 30 мл за полчаса до приёма пищи. Заваривать травы можно по отдельности или смешать их и сделать сбор.
- Если нет противопоказаний к применению мёда, можно приготовить смесь из мёда и листьев алоэ. Для этого срезанные листья алоэ выдерживаются в холодильнике, затем с них убирают колючки и измельчают блендером или на мясорубке, соединяют в равных пропорциях с мёдом. Смесь выдерживают в прохладном тёмном месте 2 недели, затем принимают натощак по столовой ложке.
- Вместо отваров можно использовать спиртовые настойки трав или прополиса. Их дозируют в каплях, разводят в воде.
Нужно знать, что лечение травами и другими народными средствами должно проводиться тоже после консультации с врачом. Отсутствие знаний об их действии может усугубить ситуацию, например, усилить секрецию соляной кислоты, когда она и так высока или повысить/понизить давление.
Меры профилактики
В основе профилактических мер лежат постоянные медицинские обследования, не реже одного раза в год. Людям пожилого возраста рекомендуется делать это каждые полгода.
Следует обращать внимание на свои внутренние ощущения и если со стороны желудка есть неприятные сигналы — не ждать, когда само пройдёт, а обращаться к врачу.
Очень важна и личная гигиена.
Заключение
Метаплазия желудка – длительно текущее, вялое заболевание. Симптоматика не имеет определённых симптомов и часто маскируется под другие патологии ЖКТ. Кроме того, что болезнь нарушает процесс пищеварения, она опасна переходом в злокачественную стадию. Ранняя диагностика и своевременное лечение может полностью избавить от страданий и спасти жизнь.
Загрузка…
Источник
Эпителий желез желудка. Клетки желудка. Гормоны желудка.
Эпителий желез желудка представляет собой высокоспециализированную ткань, состоящую из нескольких клеточных дифферонов, камбием для которых служат малодифференцированные эпителиоциты в области шеек желез. Эти клетки интенсивно метятся при введении Н-тимидина, часто делятся митозом, составляя камбий как для поверхностного эпителия слизистой оболочки желудка, так и для эпителия желудочных желез. Соответственно этому дифференцировка и смещение вновь возникающих клеток идут в двух направлениях: в сторону поверхностного эпителия и в глубину желез. Обновление клеток в эпителии желудка происходит за 1-3 суток.
Значительно медленнее обновляются высокоспециализированные клетки эпителия желудочных желез.
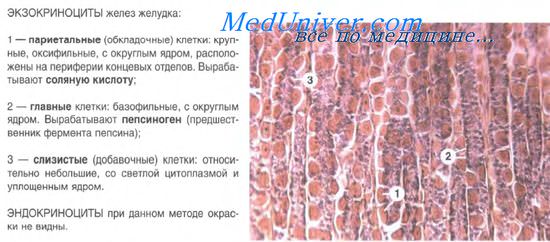
Главные экзокриноциты вырабатывают профермент пепсиноген, который в кислой среде превращается в активную форму пепсин — главный компонент желудочного сока. Экзокриноциты имеют призматическую форму, хорошо развитую гранулярную эндоплазматическую сеть, базофильную цитоплазму с секреторными гранулами зимогена.
Париетальные экзокриноциты — крупные, округлой или неправильно угловатой формы клетки, расположенные в составе стенки железы кнаружи от главных экзокриноцитов и мукоцитов. Цитоплазма клеток резко оксифильна. В ней содержатся многочисленные митохондрии. Ядро лежит в центральной части клетки. В цитоплазме есть система внутриклеточных секреторных канальцев, переходящих в межклеточные канальцы. В просвет внутриклеточных канальцев выступают многочисленные микроворсинки. По секреторным канальцам из клетки на апикальную ее поверхность выводятся ионы Н и Сl, образующие соляную кислоту.
Париетальные клетки секретируют также внутренний фактор Кастла, необходимый для всасывания витамина Bi2 в тонкой кишке.

Мукоциты — слизистые клетки призматической формы со светлой цитоплазмой и уплотненным ядром, смещенным в базальную часть. При электронной микроскопии в апикальной части слизистых клеток выявляется большое количество секреторных гранул. Располагаются мукоциты в главной части желез, преимущественно в теле собственных желез. Функция клеток — выработка слизи.
Эндокриноциты желудка представлены несколькими клеточными дифферонами, для названия которых приняты буквенные сокращенные обозначения (ЕС, ECL, G, P, D, А и др.). Для всех этих клеток характерна более светлая цитоплазма, чем у других эпителиальных клеток. Отличительным признаком эндокринных клеток является наличие в цитоплазме секреторных гранул. Поскольку гранулы способны восстанавливать нитрат серебра, эти клетки называют аргирофильными. Они интенсивно окрашиваются также бихроматом калия, с чем связано другое название эндокриноцитов — энтерохромаффинные.
На основании строения секреторных гранул, а также с учетом их биохимических и функциональных свойств эндокриноциты классифицируются на несколько видов.
ЕС-клетки самые многочисленные, располагаются в теле и дне железы, между главными экзокриноцитами и секретируют серотонин и мелатонин. Серотонин стимулирует секреторную деятельность главных экзокриноцитов и мукоцитов. Мелатонин участвует в регуляции биологических ритмов функциональной активности секреторных клеток в зависимости от световых циклов.
ECL-клетки вырабатывают гистамин, который действует на париетальные экзокриноциты, регулируя продукцию соляной кислоты.
G-клетки называют гастринпродуцирующими. В большом количестве они встречаются в пилорических железах желудка. Гастрин стимулирует деятельность главных и париетальных экзокриноцитов, что сопровождается усиленной выработкой пепсиногена и соляной кислоты. У людей с повышенной кислотностью желудочного сока отмечается увеличение количества G-клеток и их гиперфункция. Имеются данные о том, что G-клетки вырабатывают энкефалин — морфиноподобное вещество, впервые обнаруженное в мозгу и участвующее в регуляции чувства боли.
Р-клетки секретируют бомбезин, который усиливает сокращения гладкой мышечной ткани желчного пузыря, стимулирует выделение соляной кислоты париетальными экзокриноцитами.
D-клетки вырабатывают соматостатин — ингибитор гормона роста. Он угнетает синтез белков.
ВИП-клетки продуцируют вазоинтестинальный пептид, расширяющий кровеносные сосуды и снижающий артериальное давление. Этот пептид стимулирует также выделение гормонов клетками островков поджелудочной железы.
А-клетки синтезируют энтероглюкагон, расщепляющий гликоген до глюкозы подобно глюкагону А-клеток островков поджелудочной железы.
В большинстве эндокриноцитов секреторные гранулы находятся в базальной части. Содержимое гранул выделяется в собственную пластинку слизистой оболочки и далее попадает в кровеносные капилляры.
Мышечная пластинка слизистой оболочки образована тремя слоями гладких миоцитов.
Подслизистая основа стенки желудка представлена рыхлой волокнистой соединительной тканью с сосудистыми и нервными сплетениями.
Мышечная оболочка желудка состоит из трех слоев гладкой мышечной ткани: наружного продольного, среднего циркулярного и внутреннего с косым направлением мышечных пучков. Средний слой в области привратника утолщен и образует пилорический сфинктер. Серозная оболочка желудка образована поверхностно лежащим мезотелием, а ее основу составляет рыхлая волокнистая соединительная ткань.
В стенке желудка расположены подслизистое, межмышечное и подсерозное нервные сплетения. В ганглиях межмышечного сплетения преобладают вегетативные нейроны 1-го типа, в пилорической области желудка больше нейронов П-го типа. К сплетениям идут проводники от блуждающего нерва и из пограничного симпатического ствола. Возбуждение блуждающего нерва стимулирует секрецию желудочного сока, тогда как возбуждение симпатических нервов, наоборот, угнетает желудочную секрецию.
– Также рекомендуем “Тонкая кишка. Развитие тонкой кишки. Строение тонкой кишки.”
Оглавление темы “Строение желудка. Строение кишечника.”:
1. Пищевод. Слизистая пищевода. Строение стенки пищевода.
2. Желудок. Развитие желудка. Строение желудка. Железы желудка.
3. Эпителий желез желудка. Клетки желудка. Гормоны желудка.
4. Тонкая кишка. Развитие тонкой кишки. Строение тонкой кишки.
5. Эпителий тонкой кишки. Клетки тонкой кишки.
6. Толстая кишка. Развитие и строение толстой кишки. Червеобразный отросток.
7. Прямая кишка. Строение прямой кишки. Поджелудочная железа.
8. Эндокринная часть поджелудочной железы. Регенерация поджелудочной железы.
9. Печень. Развитие печени. Строение печени.
10. Гепатоциты. Строение гепатоцитов. Образование желчи.
Источник