Как лечить очаговую кишечную
Кишечные инфекции представляют собой целую совокупность заболеваний, которые появились в результате распространения вредных бактерий. Несмотря на схожие симптомы и способы заражения, которые у них идентичны, каждая болезнь имеет свои отличительные черты, например, период с момента заражения до появления первых признаков, опасность для человека. В таком случае каждый человек должен знать, как вылечить кишечную инфекцию и как ее распознать на ранних порах.
Содержание:
Виды кишечных инфекций
Симптомы
Способы лечения
Виды кишечных инфекций
Патологии отличаются локализацией в желудочно-кишечном тракте и остротой протекания. Может воспаляться слизистая оболочка желудка, нарушаться процессы пищеварения, ухудшаться общее самочувствие человека. Почти 90% заражений исчезают самостоятельно, то есть не нужно принимать лекарственные препараты. Но это возможно лишь при достаточном количестве солей и воды в организме. В ином случае даже легкая форма заболевания может привести к тяжелым последствиям.
Вирусные инфекции
При вирусном заражении поражаются стенки желудка, кишечника, дыхательных органов, в редких случаях могут затрагиваться другие органы. Инфекция может передаться несколькими способами: фекально-оральным, воздушно-капельным, контактно-бытовым.
Вирусные заболевания в основном проявляются осенью и зимой. На выздоровление нужно около недели. Но дальнейшие 3-4 недели человек является носителем вируса и от него могут заразиться другие.
Больному особенно важно придерживаться строгой диеты, выпивать как можно больше жидкости и принимать соответствующие препараты против вируса.
Бактериальные инфекции
Эти заболевания считаются гораздо серьезнее вирусных, поскольку есть большая вероятность появления тяжелых осложнений. Заразиться можно фекально-оральным и контактно-бытовым путем. Инфекция затрагивает желудочно-кишечный тракт, мочевыводящие каналы. Опасными являются токсичные вещества, которые образуются в результате распространения и уничтожения бактерий. При гибели огромного количества бактерий в организм поступает много яда, в результате чего может настать токсический шок или даже смерть.
Больному понадобится комплексное лечение. Нужно не только избавиться от вредоносных микроорганизмов, но и очистить организм от токсичных веществ, а также устранить симптоматику. Все это в совокупности позволит пациенту чувствовать себя гораздо легче. В таких случаях обычно прописывают антибиотики.
Бактерии могут со временем приспосабливаться к антибиотикам, если их принимать не согласно инструкции.
Протозойные инфекции
По сравнению с выше описанными инфекциями, протозойные инфекции считаются менее распространенными, но при этом очень опасными. Они передаются не только фекально-оральным и контактно-бытовым путем, но и во время полового акта. Несмотря на активное распространение в желудке и кишечнике, болезнь может продолжительное время не давать о себе знать, что в дальнейшем затруднит процесс лечения.
Симптомы
Главными признаками заболевания независимо от вида инфекции является постоянный понос. Он значительно отличается от обычного расстройства. Стул при этом обильный, жидкий, может присутствовать кровь, слизь. Позывы бывают очень частыми и при этом не приносят облегчения.
К другим симптомам можно отнести:
слабость в мышцах;
повышенная температура тела;
режущая боль в животе;
отсутствие аппетита;
тошнота;
урчание в животе.
В половине случаев также наблюдается частая рвота, проблемы с мочеиспусканием, обезвоживание. Если заболевание проходит в легкой форме, то эти симптомы могут не наблюдаться, а при обостренной ситуации симптоматика может принять ярко-выраженный характер.
Способы лечения
Как только появятся первые симптомы заболевания, стоит есть как можно меньше еды и пить побольше жидкости, чтобы не допустить обезвоживания. Пить лучше обычную негазированную минеральную воду, компоты, несладкий чай. Жидкость не должна быть холодной или сильно горячей.
Средства для регидратации
Помогают при частой рвоте и поносе. Стоит отдавать предпочтение аптечным препаратам.
Хорошо зарекомендовал себя Энтерофурил, способный бороться с любыми кишечными инфекциями.
Антибиотики
Прописывают для лечения многих бактериальных инфекций. Их можно использовать только по врачебному назначению. Тот или иной препарат способен бороться с конкретным типом бактерий. Важно правильно определить возбудителя инфекции. Правильное использование антибиотиков позволит ощутить заметное улучшение состояния уже через день после начала лечения. Их стоит принимать на протяжении всего лечебного курса, продолжительность которого определяет врач.
Если прервать лечение, то оставшиеся микроорганизмы приобретут резистентность к антибиотикам и станут нечувствительными к их действию. В результате через время болезнь проявится еще с большей силой и побороть ее будет сложнее. К числу эффективных средств можно отнести: Левомицетин, Ампициллин, Рифаксимин.
Противопротозойные средства
Эффективные при протозойных инфекционных поражениях. Как и антибиотики, их может прописать только врач, заниматься самолечением ни в коем случае нельзя, иначе есть риск усугубить состояние. Для начала необходимо сделать обследование. Результаты анализа позволят установить точный диагноз и подобрать подходящие препараты. Обычно прописывают: Орнидазол, Кларитромицин, Спирамицин.
Сорбенты
Лекарства оказывают абсорбирующий эффект при разных типах кишечной инфекции. Они способны выводить из организма токсичные вещества, что способствует подавлению признаков болезни. К числу таких препаратов относят: Смекта, Энтеросгель.
При инфекциях нередко принимают обычный активированный уголь, который помогает справиться с легким протекание болезни.
Опубликовано: 30 Августа 2020
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Источник
Хроническое воспаление слизистой оболочки желудка на фоне нерационального питания, злоупотребления алкоголем и приема отдельных групп лекарственных медикаментов, со временем может привести к развитию кишечной метаплазии. Чаще всего заболевание диагностируется у людей средней возрастной группы и пожилых пациентов. Эта патология сопровождается характерными клиническими симптомами и негативно отражается на общем состоянии человека.
Что такое метаплазия
В основе этого заболевания лежит планомерная атрофия эпителия слизистой оболочки желудка, с последующим его замещением на эпителий толстого или тонкого кишечника. Изменённая слизистая оболочка начинает выполнять функции того органа, к которому оно принадлежит по факту. Таким образом, желудок теряет свои функции как орган пищеварения со всеми вытекающими последствиями. Метаплазия относится к редким патологиям пищеварительной системы, при этом не является самостоятельным заболеванием, а возникает только при длительном хроническом повреждении слизистой оболочки органа на фоне воспалительного процесса. Это заболевание несет прямую угрозу не только здоровью, но и жизни человека. Несмотря на это, своевременная диагностика и комплексное лечение дают все шансы на полное выздоровление.
Виды метаплазии
В гастроэнтерологии выделяют такие разновидности кишечной метаплазии или атрофии:
- Толстокишечная (незрелая или неполная). Эта разновидность метаплазии наиболее опасна для человека, так как её появление сопровождается риском злокачественного перерождения.
- Тонкокишечная (зрелая или полная). По сравнению с предыдущим вариантом, эта разновидность метаплазии не сопровождается риском перерождения в онкологию.
Кроме перечисленных двух видов, может развиваться и смешанный вариант кишечной метаплазии слизистой, при котором в желудке обнаруживаются клетки эпителия как толстого, так и тонкого кишечника.
По степени распространённости выделяют такие формы метаплазии:
- Выраженная. Более 20% поверхности стенок желудка содержит клетки эпителия кишечника.
- Умеренная. Площадь поражения желудка составляет не более 20%.
- Слабовыраженная. В данном случае, кишечный эпителий покрывает не более 5% площади желудка.
Существует также классификация данного заболевания по характеру распространения. Выделяют такие разновидности метаплазии:
- Диффузная. Местом локализации патологических изменений является антральный и пилорический отделы желудка. По мере прогрессирования болезни, клетки кишечного эпителия могут обнаруживаться в фундальном отделе органа.
- Очаговая. Эта форма заболевания характеризуется локальным изменением клеточного состава оболочки желудка в антральном и пилорическом отделах. Этот процесс развивается на фоне нарушения механизма естественного обновления клеток, а также при длительном вялотекущем воспалительном процессе.
Абсолютная тонкокишечная метаплазия
Эта форма метаплазии характеризуется появлением клеток эпителия тонкого кишечника по всей площади желудка. Характерным признаком абсолютной тонкокишечной метаплазии является появление клеток Панета. По структуре и функциональным особенностям, желудок полностью напоминает тонкий кишечник. Эта форма метаплазии чаще сопровождается хроническим гастритом.
Частичная толстокишечная метаплазия
Для этой формы заболевания не характерно появление клеток Панета, но при этом наблюдается появление эпителиальных клеток, которые выстилают внутреннюю поверхность толстого кишечника. При толстокишечной метаплазии может нарушаться процесс дифференцирования и созревания клеток, что указывает на высокую вероятность образования злокачественной опухоли.
Причины возникновения
Первопричины развития данного состояния до конца не установлены, но существует ряд предрасполагающих факторов, которые могут спровоцировать развитие метаплазии. К таким факторам можно отнести:
- хронический вялотекущий воспалительный процесс в желудке;
- инфицирование желудка бактерией Хеликобактер Пилори;
- злоупотребление алкоголем, острыми и жареными блюдами, табакокурение;
- пониженная кислотность желудка.
Клинические симптомы
Для каждой формы метаплазии характерны свои симптомы, но существует ряд признаков, которые указывают на развитие данного состояния. К таким признакам относят:
- частичная или полная утрата аппетита;
- расстройства кишечника;
- приступы тошноты, эпизоды рвоты;
- боль и дискомфорт в подложенной области;
- повышенная или пониженная кислотность желудочного сока;
- отрыжка с кислым или горьким привкусом.
Диагностика
Наиболее информативным методом диагностики метаплазии является фиброгастродуоденоскопия, с помощью которой удается не только обнаружить патологически измененные очаги на стенках желудка, но и взять образец биоматериала для последующего гистологического анализа. В отдельных случаях применяется методика гастроскопии с использованием контраста (хромогастроскопия). В качестве окрашивающего вещества используется метиленовый синий.
Лечение
Комплексное лечение включает использование безоперационных и хирургических методов. Лечение назначается индивидуально, при этом во внимание берутся такие факторы, как возраст пациента, результаты обследования и наличие сопутствующих заболеваний. Медикаментозное лечение может включать прием таких групп лекарственных медикаментов:
- ингибиторы протонной помпы;
- антибактериальные средства широкого спектра действия;
- обволакивающие средства;
- антациды;
- блокаторы Н2 гистаминовых рецепторов.
При кишечной метаплазии желудка очень важно позаботиться о нормализации микрофлоры, так как при нарушении баланса микроорганизмов в желудке и кишечнике страдает не только иммунитет, но и подрывается здоровье всего ЖКТ. Свою эффективность в восстановлении кишечной и желудочной микрофлоры доказал метапребиотик Стимбифид Плюс, содержащий натуральную питательную среду для полезных микроорганизмов, обитающих в просвете ЖКТ. Стимбифид Плюс не только восстанавливает нормальный баланс бактерий при хроническом гастрите, но и ускоряет процесс восстановления эпителия желудка, препятствуя дальнейшему прогрессированию метаплазии.
/ Доктор Стимбифид
Источник

Из-за чего возникает колит кишечника
Главной причиной острого состояния являются различные патогенные бактерии, стафилококки или стрептококки. Слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
- Пищевого отравления.
- Аллергической реакции.
- Воздействия некоторых медикаментов.
- Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Поддерживать патологию может наличие в организме других патологических очагов в соседних с кишечником органах.
Другие распространенные причины хронического колита:
- Глистная инвазия.
- Заболевания органов малого таза у женщин.
- Бесконтрольное употребление антибиотиков.
- Алкоголизм.
- Хронический дисбактериоз.
- Злоупотребление пряностями, острой пищей.
- Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи.
У детей колит – это частое явление. Причина заключается в том, что защитный барьер внешней оболочки кишечника еще недостаточно сформирован. В результате орган не может справиться с различными патогенными микроорганизмами и возникает воспалительный процесс.
В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях (сосуд, с помощью которого кишечник прикрепляется к брюшине). Это опасное состояние, которое требует срочной медицинской помощи.
Классификация заболевания
В зависимости от того, какие отделы кишечника затронул очаг воспаления выделяют:
- тифлит;
- трансверзит;
- сигмоидит;
- панколит;
- проктит.
Наиболее распространенной формой является панколит. Он затрагивает весь толстый кишечник.
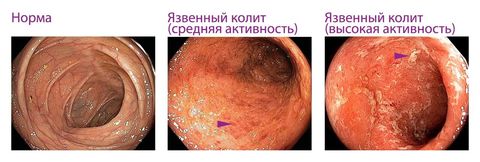
По причине возникновения выделяют:
- инфекционный;
- лекарственный или токсический;
- ишемический – характерен для пациентов после 55-60 лет;
- радиационный или лучевой;
- язвенный – самый распространенный вид.
Патология может протекать с образованием эрозий, язв, некроза и кровоизлияний. Так проявляется катаральный и эрозивно-язвенный колит.
Основные признаки колита
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
- диарею;
- обширную боль в животе;
- рвоту;
- метеоризм;
- режущие или жгучие боли в области прямой кишки;
- лихорадочное состояние.
Кал при колите обычно с кровью или слизью. Из-за частой рвоты возникают симптомы обезвоживания: слабость, гипотония, бледность кожи, жажда.
Хроническое воспаление имеет вялотекущее течение. Проявления слабо выражены. Характерны периоды обострения и затишья. О наличие воспаление в толстом кишечнике могут сказать следующие признаки:
- нарушение стула;
- ноющие боли, преимущественно сбоку и внизу живота;
- характерно усиление дискомфорта после еды или при активных движениях;
- постоянное вздутие;
- отрыжка;
- неприятный привкус во рту;
- изжога.
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Какие могут быть осложнения
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к функциональным нарушениям. Самыми распространенными являются:
- возникновение рубца, который приводит к сужению просвета толстого кишечника;
- внутреннее кровотечение;
- некроз тканей, что влечет развитие перитонита;
- нетравматическое прободение или разрыв кишечника;
- острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии
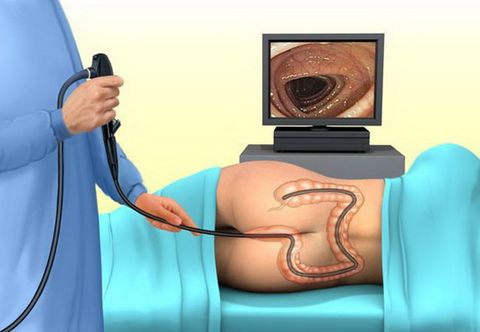
Поставить правильный диагноз может только врач-гастроэнтеролог. Для этого обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое изучение кала в лаборатории. Также проводят тест на реакцию Грегерсена. Этот анализ направлен на обнаружение крови в кале.
Врач также направляет на следующие инструментальные исследования:
- Рентген брюшной полости.
- Эндоскопию кишечника (колоноскопию).
- Ирригоскопию – рентген с введение контраста в толстую кишку. Позволяет точно обнаружить воспалительный процесс и границы его распространения.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
Как лечить колит кишечника
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
- копчености;
- сахар, сладости;
- мясо, включая бульоны;
- бобовые;
- соль, уксус;
- овощи, фрукты;
- все продукты, которые направлены на улучшение перистальтики кишечника.
Количество соли в день должно не превышать 8-10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить ЖКТ. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3-5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходим курс антибактериальных препаратов.
Доза и продолжительность курса подбирается врачом индивидуально. Цель антибиотиков уменьшить количество патогенных микроорганизмов. При усилении дисбактериоза проводится восстановление микрофлоры при помощи пробиотиков и пребиотиков.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для улучшения местных иммунных сил могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита – развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Относительными показаниями к оперативному лечению может стать частичная непроходимость кишечника или отсутствие положительной динамики при проведении медикаментозной терапии.
Часто оперативное вмешательство проводится при запущенном язвенном колите. Для этого проводится колопроктэктомия – радикальное удаление толстой кишки.
Кишечный колит: прогноз и профилактика
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания ЖКТ. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Рекомендовано проходить санаторно-курортное лечение в оздоровительных учреждениях, которые специализируются на патологиях ЖКТ.
Повышайте иммунитет, исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
Источник