Как проявляется кишечная инфекция у грудничка симптомы
Маленькие дети больше всего подвержены кишечным инфекциям, так как их пищеварительная система еще не окрепла. Возбудителями являются различные патогенные бактерии и вирусы. Особенность этих болезней – в стремительном развитии и относительно тяжелом течении.

Чаще всего от кишечных инфекций страдают дети
Общие сведения
Под названием кишечная инфекция понимается целая группа заболеваний, при которых происходит поражение органов пищеварения. Всего насчитывается около 30 их видов. Объединяет их то, что все они вызываются патогенными микроорганизмами (вирусами, бактериями), протекают остро и характеризуются однотипной симптоматикой.
Кишечные инфекции распространены среди людей различного возраста, чаще всего встречаются у детей, а также людей с ослабленным иммунитетом. По частоте обращения к врачу занимают второе место после ОРВИ.
Микробы и болезнетворные бактерии попадают в окружающую среду через кал, слюну, во время чихания. На предметах и продуктах сохраняют свою жизнеспособность длительное время.
Классификация
Можно разделить все кишечные инфекции на две группы по типу возбудителя: вирусные и бактериальные. Каждый вид болезни имеет свои уникальные симптомы, во многом заболевания похожи.
Среди распространенных бактериальных кишечных заболеваний следует отметить:
- стафилококковое;
- сальмонеллезное;
- эшерихиоз;
- брюшнотифозное.
Маленькие дети чаще всего страдают от следующих инфекционных заболеваний, вызываемых вирусами:
- ротавирусное;
- энтеровирусное;
- аденовирусное.
Каждая из данных инфекций опасна, протекает стремительно и может существенно навредить малышу.
В зависимости от протекания, можно выделить 3 степени тяжести:
- Легкая форма. Все симптомы выражены неярко, температура невысокая. Рвота и понос наблюдаются по 6-8 раз в сутки.
- Для средней тяжести протекания болезни характерна высокая температура (до 40оС). Состояние остается сложным на протяжении недели.
- Тяжелая форма. Все симптомы интоксикации ярко выражены, опорожнение желудка происходит до 25 раз в сутки. Могут наблюдаться судороги, токсический шок.

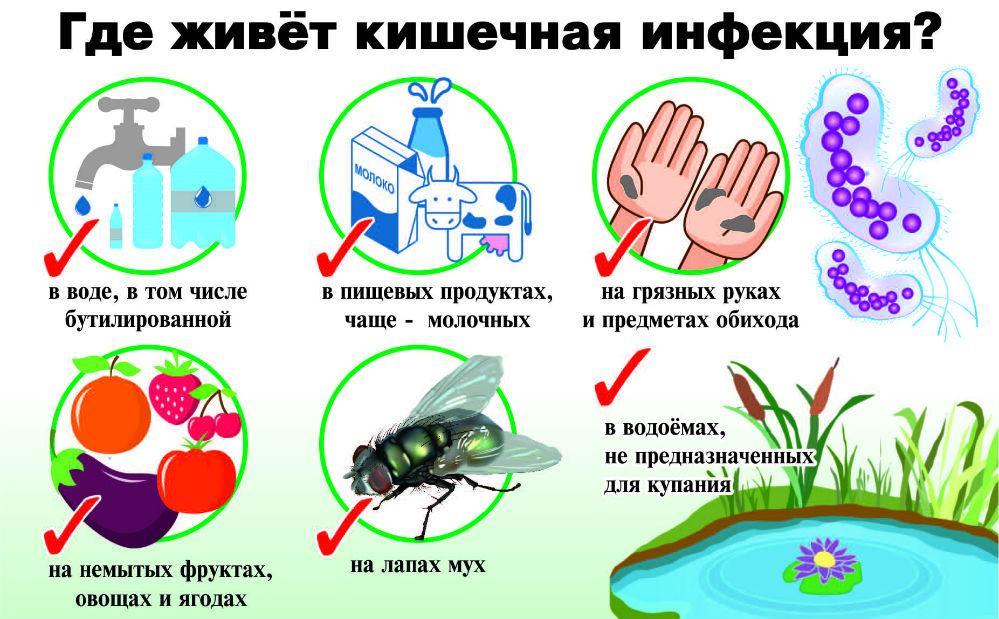
Патогенные организмы находятся на привычных предметах и продуктах
Поражение происходит только части пищеварительной системы, участок воспаления определяют по соответствующим симптомам.
Как происходит заражение кишечными инфекциями
Возбудители передаются бытовым и воздушно-капельным путем. Выделяются в окружающий мир патогенные бактерии через слюну, во время чихания, с калом.
На заметку. На поверхности бытовых предметов, овощах и продуктах патогенные микроорганизмы остаются жизнеспособными не менее 5 суток.
Причин проникновения инфекции в детский организм несколько:
- несоблюдение правил личной гигиены;
- неправильное хранение домашних продуктов;
- купание в грязных водоемах, бассейнах;
- недостаточная термическая обработка продуктов;
- употребление неочищенной плохой воды;
- антисанитарные условия;
- неправильное питание, которое провоцирует ослабление иммунитета.
После попадания в ротик малыша бактерии передвигаются в пищеварительную систему, в частности, кишечник, толстую кишку, и другие ее части. Они начинают свою жизнедеятельность внутри и провоцируют воспалительные процессы в желудке, на слизистой оболочке и других органах.
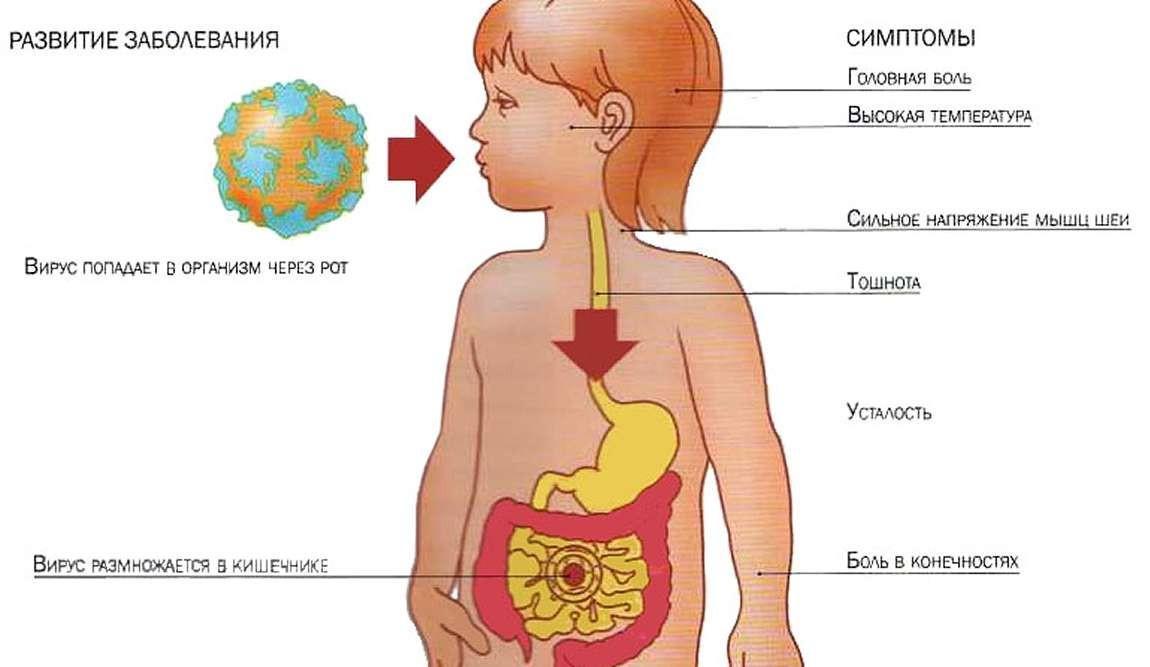
Этапы развития ротавирусной инфекции
Чаше всего поражение кишечной инфекцией наблюдается у детей с 1 до 5 лет. Новорожденные на грудном вскармливании болеют реже, так как защищены иммунитетом матери.
Симптомы кишечных заболеваний
После попадания болезнетворных бактерий в детский организм на них начинают воздействовать слюна, соляная кислота, полезные бактерии. При ослабленном иммунитете подобная зашита не срабатывает, патогенные микроорганизмы начинают размножаться. Более скорому их развитию способствует неправильное несбалансированное питание.
Признаки кишечной инфекции у грудничка и более старших детей:
- метеоризм;
- потеря или снижение иммунитета;
- увеличение температуры;
- вялость и слабость;
- боли в животе;
- частый и пенистый понос;
- высыпания на коже.
В кале ребенка часто прослеживаются кровянистые прожилки, частота опорожнения достигает 20 раз в сутки. В редких случаях может наблюдаться задержка мочеиспускания.

Симптоматика для детей и взрослых одинаковая, у малышей она ярче выражена
На заметку! Симптомы для детей и взрослых практически одинаковые, но малыши тяжелее переносят заболевание и сталкиваются с ним намного чаще.
Диагностические мероприятия и лечение
При появлении первых признаков кишечной инфекции следует обратиться к педиатру в больницу, так как ход течения болезни быстрый. На основе осмотра, эпидемиологических и клинических данных врач устанавливает диагноз и при необходимости назначает необходимые анализы.
Самую главную роль играет исследование кала, по которому определяют тип возбудителя и лечение. Могут быть назначены посев крови, дополнительные анализы мочи, ликвора.
Важно! При диагностировании кишечной инфекции важно исключить панкреатит, острый аппендицит, дискинезию желчевыводящих путей, лактазную недостаточность и другие патологии.
После подтверждения диагноза доктор назначает комплексное лечение, которое подразумевает:
- лечебное питание;
- оральную регидратацию;
- систематическую, этиотропную и патогенетическую терапию.
Детям по показаниям назначают антибиотики, кишечные антисептики, абсорбенты и другие лекарственные средства, которые помогают справиться с инфекцией и распространением возбудителя.
Установить диагноз и назначить лечение могут только специалисты
Каждая мама должна знать, что такое кишечная инфекция у ребенка, как она проявляется, и что делать. При подозрении на развитие болезни родители должны уметь оказать своему чаду первую помощь. Нельзя при подозрении на заболевание до установки диагноза и назначений врача:
- давать противорвотные и обезболивающие средства;
- делать клизму, особенно с теплой или горячей водой;
- использовать закрепляющие препараты;
- прогревать грелкой живот.
Все действия по лечению должны быть назначены педиатром.
Сколько длится
Длительность кишечной инфекции зависит от сложности протекания. Легкие формы проходят за 2-3 недели. Нормальным считается, если выздоровление наступает не позднее, чем через 1,5 месяца. Заболеванию присваивают статус затяжной хронической инфекции, если симптомы беспокоят малыша на протяжении полугода и более.
Чем кормить ребенка при кишечной инфекции и после
При поражении кишечной инфекцией ребенку требуется специальное питание. Врач в таком случае назначает диету №4 по Певзнеру, которой нужно пользоваться, пока карапуз будет лечиться.
Для того чтобы предотвратить тошноту и рвоту, можно употреблять в пищу:
- слабые бульоны;
- слизистые крупяные супы;
- сухарики, подсушенный белый хлеб;
- перекрученное отварное мясо и рыбу (нежирные);
- запеченные яблоки без кожуры.
Первые дни, пока симптоматика ярко выражена, ребенку дают только слабые легкие супы и бульоны. Под запрет до момента выздоровления попадают все молочные продукты, острая, жареная, копченая пища, лук, чеснок, газированные напитки. Младенцу сокращают объем пищи, но увеличивают частоту кормлений.
К сведению. Для полного восстановления переваривающей функции желудка потребуется около 3-х месяцев.
Принятие мер по регидратации
Кроме правильного питания, очень важна профилактика обезвоживания. Для восстановления водно-солевого раствора доктор назначит различные препараты (Регидрон, Маратоник, Глюкосолан).
На заметку! При легкой стадии кишечной инфекции, по мнению доктора Комаровского, необязательно лечить кроху медикаментами. У организма достаточно сил, чтобы справиться с бактериями и выработать нужное количество антител. Важно следить за питьевым режимом и обеспечивать правильное питание.
Многие препараты регидратирующего характера представлены порошками. Их разводят в воде и дают пить малышу каждые 10-15 мин. При отсутствии необходимых лекарств готовят водно-солевой состав самостоятельно: на 1 л воды добавляют 1 ст. л. сахара и по 1 ч. л. соли и соды.
Осложнения острой кишечной инфекции
При неправильном или несвоевременном лечении высока вероятность возникновения обезвоживания, нарушения функций многих внутренних органов, снижения уровня иммунной системы, появления бактериоза и других проблем со здоровьем малыша.
При тяжелой степени протекания кишечной инфекции возможно развитие других не менее серьезных патологий:
- Нейротоксикоз. Наблюдается расстройство сознания, появляются судороги и галлюцинации.
- Нарушение кровообращения. Характерно снижение артериального давления, появляются проблемы с сердечно-сосудистой системой, кожа бледнеет.
- Почечная недостаточность. В области поясницы появляются боли тупого характера, мочеиспускание становится редким и скудным.
- Гиповолемический шок. Развивается как результат дегидратации организма, становится заметным западание глаз, вес снижается.
Спровоцировать развитие подобных серьезных осложнений может только халатное отношение к лечению кишечной инфекции.
Прогноз и профилактика
Полное выздоровление ребенка может обеспечить только раннее и своевременное выявление возбудителя болезни. Тяжелые формы заболевания приводят в некоторых случаях к серьезным осложнениям.
Стоит помнить! После кишечных инфекций у детей нестойкий иммунитет.

Самый действенный способ предупредить развитие инфекции – это профилактика
Основными и эффективными мерами профилактики являются:
- полное соблюдение правил личной гигиены;
- очистка воды для питья;
- правильное хранение и приготовление продуктов;
- мамам перед кормлением нужно обрабатывать грудь, стерилизовать соски и пустышки.
Всех детей, которые контактировали с больным малышом, рекомендуют поместить в небольшую изоляцию, так как проявиться кишечная инфекция может в течение 7 суток.
Чтобы острая кишечная инфекция не стала причиной более серьезных проблем со здоровьем малыша, необходимо при первых ее симптомах обращаться к врачу и следовать всем его назначениям.
Видео
Источник
Детские инфекции, поражающие кишечник, встречаются достаточно часто, причем даже у самых маленьких деток грудного возраста. Патогенные вирусы или бактериальные микроорганизмы проникают в детский организм с грязных рук, игрушек, упавшей на пол соски и пр.
Причины заражения
Заражение грудничка кишечными инфекциями происходит преимущественно орально-фекальным способом, когда бактериальные патогены с каловых масс попадают на руки и разнообразные предметы обихода. Учитывая, что детки стараются затянуть в рот все, что попало в ладошки, проникновение бактерий или вирусов не является таким уж редким явлением.
Обычно причиной проникновения патогенной микрофлоры в детский организм является банальное пренебрежение родителями правилами личной гигиены при уходе за малышом. К примеру, причиной инфекции может выступать непромытая как следует бутылочка или немытые после улицы руки и пр.
Также инфицирование происходит через материнский организм, если она является носителем или заразилась кишечной инфекций в процессе вынашивания ребенка.
Сам факт заражения может свершиться еще в материнской утробе, когда плод заглотит околоплодные воды или через общую кровеносную систему между матерью и крохой, либо малыш заразится, когда будет проходить по родовым каналам.
Виды возбудителей
 У деток чаще всего кишечные инфекции имеют бактериальную либо вирусную природу.
У деток чаще всего кишечные инфекции имеют бактериальную либо вирусную природу.
Самыми распространенными подобными инфекциями считаются ротавирус, больше известный среди населения, как кишечный грипп, шигеллез или дизентерия. Также возбудителями патологии могут выступать сальмонеллы, эшерихии, иерсинии, стафилококки и пр.
Нередко у грудничков возбудителями ОКИ выступают условно-патогенные микроорганизмы, относящиеся к нормальной флоре, но при некоторых обстоятельствах провоцирующие инфекционные поражения.
К подобным обстоятельствам можно отнести недозрелость иммунной защиты, прием антибактериальных препаратов и пр.
Симптомы кишечной инфекции у грудничков
Мамочка должна бить тревогу уже при появлении самых первых признаков заражения крохи. К ним относят:
- Резкую гипертермическую реакцию. У грудничков практически невозможно пропустить этот момент, потому как у них в результате подъема температуры краснеет лицо, да и глазки начинают лихорадочно блестеть.
- Другим характерным проявлением кишечной инфекции у деток грудного возраста считается возникновение многократной рвоты. Малыш может полностью отказываться от еды, выплевывать и кусать грудь, капризничать, ведь все, что он съедает, тут же оказывается снаружи.
- Кишечная деятельность нарушается, что сопровождается выраженными болезненными ощущениями, которые вынуждают кроху плакать, сучить ножками и прижимать коленки к животику.
- Кал тоже меняется. Если в норме он желтый и кашицеобразный, то при кишечных инфекциях он становится жидким и зеленым с вкраплениями слизи или крови, гноя и пр.
При появлении данной симптоматики необходимо срочно обращаться к доктору, пока болезнь еще не осложнилась и не распространилась по всему организму.
Какое обследование может назначить врач?
Инфекции кишечной локализации для грудничков часто оказываются причиной летального исхода, поэтому очень важное значение имеет своевременной выявление патологии и ее этиологии. Доктор осматривает ребенка и назначает дополнительные исследования, направленные на определение возбудителя патологии.
Проводится копрология кала, позволяющая выявить конкретного возбудителя и обнаружить нарушения в структуре ЖКТ. Также проводится бакпосев, биохимия и общие исследования крови и кала, мочи. При необходимости проводится ультразвуковая диагностика и пр.
Лечение новорожденных
Терапия кишечных инфекций у грудничков, которые находятся на грудном вскармливании, протекает гораздо быстрее и проще, нежели у искусственников. Ведь материнское молоко укрепляет иммунную защиту и повышает сопротивляемость организма к патогенным микроорганизмам.
Первостепенной задачей считается очистка кишечных структур от патогенных возбудителей, что помогает остановить интоксикационное воздействие, и предотвратить дегидратацию. Лечить таких маленьких деток надо под строгим врачебным контролем, тогда микроклимат в кишечнике быстро придет в норму.
Важное значение имеет исключение питания в течение 12-18 часов, во время которых допускается давать грудничку водичку или слабый чай.
Показано применение сорбентных средств (Энтеросгель, Смекта), которые помогают быстро вывести из структур желудочно-кишечного тракта все токсические вещества и способствуют быстрому восстановлению водно-электролитного равновесия.
Если малыша часто рвет, то нужно промыть полость желудка. Если кроху все равно рвет, то нужно обеспечить капельно-инфузионное питание ребенка. Если инфекция имеет тяжелую бактериальную форму, то показано лечение антибиотиками широкой областью воздействия.
Когда показана госпитализация?
Врачи предупреждают, что при наличии некоторых симптомов нужно срочно вызывать неотложку:
- Если в рвоте крохи обнаружились небольшие кровянистые сгустки;
- Если малыш не может попить, его рвет постоянно, после каждого глотка простой воды;
- Если кроха не просился в туалет в течение 5-6 последних часов, а его кожа высохла;
- Если внезапно проявляются гипертермические реакции, которые сложно купируются;
- Если на теле присутствуют аллергические высыпания или ребенок жалуется на сильные головные боли.
При появлении столь опасных симптомов малыша нужно срочно везти в больницу.
Видео-программа расскажет, как вылечить кишечные инфекции у детей:
Прогноз и профилактика
В целом патология при своевременной диагностике и лечении имеет вполне благоприятные прогностические данные, особенно при выявлении патологии на ее ранних этапах.
Симптоматическая картина кишечных инфекций с дальнейшим развитием только ухудшается, поэтому сразу надо принимать профилактические меры, которые включают грудное кормление малыша и укрепление его иммунитета, качественную термические обработку продуктов.
Профилактика кишечных инфекций предполагает родителям вести строгий контроль за потребляемой ребенком водой и тщательное промывание фруктов и овощей.
Кишечные острые воспаления у деток широко распространены, потому как иммунная защита еще не сформировалась, а сама пищеварительная характеризуется некоторыми особенностями. Болезнь отличается достаточно сложным течением у детей, поэтому нужно лечиться.
Загрузка…
Источник
Сложно представить себе что-то более страшное для молодых родителей, чем кишечная инфекция у грудничка, сопровождающаяся высокой температурой, рвотой и поносом.
Сегодняшняя статья об успешном и реально работающем способе лечения этого недуга у совсем маленьких крошек, когда ребенок отказывается много пить. Задачка не из простых, но шансы на успех высоки, если усвоен главный секрет лечения.
Пишу эту статью, так сказать, прямо с плацдарма военных действий. В данный момент мы находимся в жаркой Турции, на долгожданном отдыхе, и надо же такому случиться, что именно сейчас Ева заболела. Всё началось утром на пляже, когда её несколько раз вырвало, я потрогала лобик и заподозрила температуру. В номере измерила, так и есть: 39 градусов!
Вскоре не заставил себя ждать и водянистый зелёный стул. В общем, классическая кишечная инфекция. В итоге сейчас муж с трёхлетним Лёвушкой загорают на пляже, а мы с моей маленькой годовалой булочкой Евой сидим в номере, отдыхаем и лечимся.
Как распознать кишечную инфекцию
Конечно, с грудничками сложнее диагностировать любую болезнь по одной простой причине: они не умеют говорить и сказать, где и что у них болит, не могут.
Но даже неопытная мамочка всегда заметит, что что-то не так, и сможет заподозрить острую кишечную инфекцию по следующим признакам:
- Ребенок становится очень, очень капризным: плачет без остановки и не слезает с рук. Вероятней всего, на этой стадии вы ещё не придадите значения его поведению, списав всё на «голодный», «устал», «хочет спать» и т.д. Между тем, самые внимательные мамочки уже сейчас, ощупав лобик, могут обнаружить повышенную (зачастую до 38-39 градусов) температуру тела.
- Далее малыша или внезапно вырвет, или случится приступ поноса, или и то, и другое. Это уже конкретные симптомы, после появления которых для мамы становится очевидным: «что-то не так». После подобного эпизода я рекомендую отправиться в помещение, помыть и переодеть малыша в одежду, которую не жалко, если вырвет или сильно обкакается повторно (по возможности, и самой переодеться в наряд попроще), умыть ему личико прохладной водичкой и измерить температуру тела (если вы не сделали этого ранее).
- В зависимости от тяжести инфекции приступы поноса и рвоты могут повторяться с той или иной периодичностью.
Кто виноват
Чаще всего проблемы с животиком возникают при смене обстановки, питания и воды, и это не удивительно. Ведь отправляясь в путешествие, малыш попадает в новую для себя микробную среду, к которой он абсолютно не привычен. Желудок – это самое слабое и уязвимое место у крохи, потому что его организм ещё не вырабатывает достаточное количество соляной кислоты и желудочного сока, которые могли бы эффективно обезвреживать патогенные микроорганизмы. Добавьте сюда привычку ползать, хватать, тянуть в рот грязные предметы и руки.
Однозначно установить причину заражения достаточно сложно, но по статистике, лидируют:
- Некачественная вода (помыли ручки водопроводной водой, не успели вытереть, малыш сунул их в ротик, замешали кашку на воде сомнительного качества или налили такую воду крохе в бутылочку и т.д.).
- Еда (употребление сыроватой, недостаточно термически обработанной пищи, особенно курицы и мяса).
- Грязные руки (поползали по полу в номере и лобби-баре, поиграли в детской песочнице, куда имеют доступ уличные животные, погладили отельную кошку, а потом скушали печеньку и т.д.).
Профилактика проблем с животиком заключается в исключении вышеперечисленных моментов, тщательном мытье рук и фруктов перед едой, употреблении бутилированной или кипяченной воды, соблюдении всех правил при приготовлении и хранении продуктов.
Как лечить
Разумеется, первое, что вы должны сделать – попытаться обратиться к доктору. Однако, в тех ситуациях, когда такой возможности нет, или не получается сделать это немедленно, нужно начинать лечение самостоятельно в домашних условиях.
Запомните главное! 90 процентов всех кишечных инфекций успешно нейтрализуются системой собственного иммунитета и лечатся без антибиотиков дома при выполнении одного простого условия, которое не выполняют 90 процентов родителей, и потому их дети лечатся под внутривенными капельницами в инфекционных больницах.
Первое и самое важное. Ребенок должен пить! Очень-очень-очень много! При поносе, рвоте и высокой температуре это жизненно необходимо! Главная опасность любой кишечной инфекции – не сами микробы, а обезвоживание и вызванные им бактериальные осложнения (пневмонии, отиты и др.).
Когда вас с ребенком с поносом и рвотой привезут в больницу в любой стране мира, в первую очередь врачи будут решать именно проблему обезвоживания. Как? Поставят внутривенно капельницу с физраствором и глюкозой. Одновременно с этим дадут жаропонижающее. В результате, естественно, состояние ребенка нормализуется и вас отпустят домой.
Никаких волшебных таблеток в лечении кишечных инфекций и обезвоживания не существует! Независимо от того, кто возбудитель: ротавирусная инфекция, норовирусная, сальмонеллез, аденовирус и т.д. Если не сможете влить достаточное количество воды через рот, её будут колоть через капельницу.
И хорошо, если попадётся опытная детская медсестра, а не как у нас однажды с Лёвой, когда ему в три месяца нужно было взять какой-то анализ крови (именно из вены), и эту вену ему искали, шаря в ручке иголкой, минут 15. Как он кричал, и как у меня обливалось кровью сердце!
К чему я всё это рассказываю? Да к тому, что вы должны сделать всё от вас зависящее, чтобы вылечить кроху дома и не попасть в инфекционную больницу, где будут уколы, капельницы и злые тёти.
Однако, большинство родителей недооценивают необходимость обильного питья при болезнях, перекладывая ответственность за здоровье своего ребенка на врачей. Мне доводилось слышать и такое: зачем поить ребенка, если он не хочет, я ведь такая «добрая» и «хорошая» мама, не могу его уговорить, нам проще съездить в больницу и прокапаться.
Я рассуждаю по-другому. Мы на то и родители, взрослые и опытные, чтобы уметь помогать своим детям в разных ситуациях и при разных болезнях. Да, бесспорно, есть врачи, но это на крайний случай, а не по каждому чиху. При лечении детских болезней, в частности, кишечных инфекций, слишком многое зависит именно от родителей, и совсем немного – от врачей.
Всё, что нам нужно сделать – это помочь маленькому организму продержаться 3-5 дней (это именно то, сколько времени лечится стандартная кишечная инфекция), за которые система иммунитета распознает возбудителя болезни и выработает антитела к нему, в результате чего малыш успешно выздоровеет.
Это ни в коем случае не призыв к самолечению, а призыв к активной позиции в вопросах детского здоровья, и не перекладывания ответственности за здоровье собственного ребенка только на врачей.
Второй момент в лечении. Приготовьтесь к тому, что грудничок не будет есть несколько дней.
Я понимаю, что это сложно для вас как для русской мамы психологически, но поверьте, еда – это последнее, в чем сейчас нуждается маленький организм.
Если не хочет, ни в коем случае не принуждайте. Если хочет – строгая диета (безмолочные кашки, жидкие постные супчики, отварные или тушеные овощи, галетное сухое печенье, корочки хлеба, кисломолочные (не путать с просто молочными) продукты – кефир, нежирный творог).
Такой же диеты следует придерживаться и после выздоровления. Как долго? Ориентируйтесь на рекомендации доктора и состояние ребенка. В среднем же достаточно 7-10 дней после полного выздоровления.
В любом случае из рациона следует временно исключить молоко, свежие фрукты и овощи и жирную тяжёлую пищу.
У меня Ева совсем не ела 2 дня. На третий день, когда нормализовалась температура, она попросила еды, и мы ещё пару-тройку дней сидели на растворимой безмолочной каше и печенье.
Третья рекомендация. Если у ребенка при кишечной инфекции температура, даём жаропонижающее симптоматически, если температура повышается до 38 градусов. Ждать более высокой отметки (до 38,5 – 39 градусов), как при ОРВИ, не стоит, поскольку сейчас тот случай, когда высокая температура создаёт дополнительную опасность обезвоживания вдобавок к поносу и рвоте.
Безопасные лекарства для снижения температуры, разрешённые к применению у детей – парацетамол и ибупрофен. О том, как их выбирать и применять по отдельности и в сочетании (для большего эффекта), а также о других допустимых способах снижения жара, мы уже говорили в статье как быстро и эффективно сбить температуру у ребенка.
Как поить и чем
Мы уже выяснили, что залог успешного лечения кишечной инфекции в том, чтобы малыш пил много жидкости.
Причём это как раз тот случай, когда главное – количество, а не качество. Поэтому, если ребенок соглашается пить только сладкий сок или газировку, пусть пьёт даже это. Оптимально, конечно, постараться залить в ребенка вредный напиток хотя бы немного в разбавленном виде (к примеру, 3 к 1 или 2 к 1 с водой), но если уж совсем никак, то можно и не разбавлять.
Вам остаётся только контролировать, хватает ли ребенку жидкости. Здесь самый простой способ как определить, достаточно ли карапуз пьёт – отслеживать частоту, объём и цвет мочеиспусканий. Ребенок должен ходить по-маленькому каждые 1 — 2 часа, и чаще. Моча при этом должна быть светлой.
Если промежутки более длинные, это повод увеличивать количество выпиваемой жидкости. Итак, если малыш пьёт и достаточно часто (раз в 1 — 2 часа и чаще мочится), всё под контролем.
Теперь поговорим о тех ситуациях, когда кроха (как моя Ева) отказывается пить, плюётся и плачет. Как напоить в этом случае? Придётся карапузу помогать пить. И раз мы всё равно будем делать это принудительно, рациональней использовать специальные растворы для пероральной регидратации (например, Регидрон), которые максимально быстро и эффективно могут восполнить дефициты жидкости и необходимых солей в организме малыша.
Если готового пакетика под рукой нет, аналог такого раствора можно приготовить дома самостоятельно из подручных продуктов.
Рецепт раствора для пероральной регидратации:
- литр бутилированной или кипяченной воды;
- 2 столовые ложки сахара;
- 1 чайная ложка соли;
- 1 чайная ложка соды.
Лучше всего, если раствор будет температуры тела, то есть 36-37 градусов. Это позволит жидкости быстрее всосаться из желудка и не спровоцировать рвоту.
Поскольку соску и бутылочку малыш выплёвывает, мы будем использовать другие предметы. Очень удобен для применения специальный пластиковый дозатор, который идёт в комплекте с жаропонижающими детскими сиропами (Панадол, Нурофен). Но если такого под рукой нет, вполне подойдёт обычный шприц (естественно, без иглы).
Итак, мы запаслись всем необходимым, чтобы восполнить запасы жидкости в организме у грудничка, который отказывается пить, порядок действий будет следующий.
- Готовим раствор для пероральной регидратации.
- Набираем его в пластиковый дозатор или шприц (без иглы).
- Берём малыша на ручки, или располагаем на другой поверхности, чтобы нам было удобно и его голова находилась повыше, чем туловище.
- Набираем жидкость в пластиковый дозатор или шприц (без иглы) и начинаем потихоньку, буквально по капельке капать раствор крохе за щёчку.
- Следим, чтобы проглатывал и не давился. Рассчитываем количество жидкости исходя из возраста ребенка и объёма желудка от 20 мл в возрасте 1 месяц до 80 мл в возрасте 1 года. Повторять процедуру каждый 1 час.
Приготовьтесь к тому, что будет плакать, кричать, скандалить, а как же иначе? Первые сутки я и ночами вливала в Еву этот раствор.
Конечно, жить в режиме круглосуточного вливания в грудничка соленого раствора хоть и жизненно необходимо, но тяжело. Поэтому я рекомендую не прекращать попытки предлагать различные сладкие напитки (компот, морс, разбавленный сок, сладкий чай и т.д.). Кстати, именно в это русло можно направить лишнюю энергию советчиков (бабушек и других родственников), которые норовят накормить больного ребенка и напихать в него ненужных лекарств.
Вполне возможно, что ребенок, поначалу отказывающийся от питья, начнёт с удовольствием пить сладкие напитки после солевого раствора.
Именно так получилось и у нас. То есть я сначала вливала раствор из шприца, потому что Ева отказалась даже от сладкого сока (разбавленного 1 к 1 с водой), но потом через пару таких вливаний она начала с удовольствием поглощать тот же самый сок из бутылочки, который я ей предлагала каждый раз.
Это позволило мне со временем совсем отказаться от вливания солевого раствора, потому что добровольно выпиваемой жидкости стало хватать, и питьевой режим был налажен.
Наградой мне было полное выздоровление моей малышки уже на третьи сутки без антибиотиков, капельниц и больниц. Именно так всё закончится и у вас в 90 процентах случаев при выполнении всех рекомендаций.
На фото ниже абсолютно весь арсенал средств, которые мы использовали при лечении кишечной инфекции, ничего больше! Через три дня мы уже вновь купались в море, а через пять кушали с отменным аппетитом.
Когда врач нужен срочно
Тем не менее, есть случаи, когда оставаться дома с больным ребенком вы не можете, и врач нужен не просто срочно, а неотложно:
- У вас не получается ребенка поить.
- Есть признаки обезвоживания (самый очевидный — ребенок не мочится 6 часов и более).
- Есть кровь в каловых массах или рвоте.
Остались вопросы? Рекомендую к просмотру отличное видео, в котором известный детский врач Комаровский Е.О. простым языком объясняет все нюансы лечения кишечных инфекций.
Источник