Как выгнать кишечную палочку из мочевого пузыря
Урология
31.07.2017
 Кишечная палочка (вернее, бактерия вида Escherichia Coli) всегда присутствует в организме человека, обитая в нижних отделах кишечника.
Кишечная палочка (вернее, бактерия вида Escherichia Coli) всегда присутствует в организме человека, обитая в нижних отделах кишечника.
В этой среде ее безвредные штаммы являются представителями нормальной микрофлоры, участвуя в процессе пищеварения и образования витамина К. Чрезмерное размножение в кишечнике E.Coli сдерживают лактобактерии и бифидобактерии. Если баланс между представителями микрофлоры не нарушен, кишечник функционирует нормально.
Но если кишечная палочка попадает в среду, где есть питательные вещества и нет естественных конкурентов, она способна развиваться бурно и бесконтрольно.
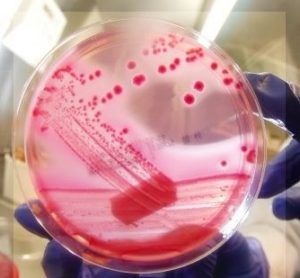
Кишечная палочка может поселиться в мочевыделительной системе человека и вызывать воспалительные процессы. Так, цистит (воспаление мочевого пузыря) инфекционной этиологии в большинстве случаев (до 95%) вызывает именно кишечная палочка.
Как попадает кишечная палочка в мочевыводящие пути
- Прежде всего, из прямой кишки при недостаточной гигиене или неправильном подмывании сзади вперед. Это наиболее частый путь заражения у девочек и женщин, которому способствует близость расположения сфинктера анального отверстия и отверстия уретры, короткий мочеиспускательный канал. Этим обстоятельством объясняется большая распространенность инфекционного цистита, вызванного E.Coli, у девочек и женщин.
- Кишечная палочка живет не только в кишечнике человека, но и в кишечниках теплокровных животных и птиц. Она может долго сохранять жизнеспособность в окружающей среде, в том числе в почве и водоемах, являясь индикатором их фекального загрязнения. Так что купание в грязном водоеме или прикосновение к гениталиям загрязненными землей или навозом руками тоже может быть источником инфицирования.
- Практически неизбежно инфицирование мочеиспускательного канала у мужчин, практикующих незащищенный анальный секс; следующий этап – мужчина заносит кишечную палочку во влагалище партнерши, где бактерия размножается и распространяется в близлежащий мочеиспускательный канал.
Предрасполагающие факторы наличия бактерии
 Попав в мочевые пути, бактерия не обязательно закрепляется там. Она смывается потоком мочи (которая имеет некоторые бактерицидные свойства). Но при наличии предрасполагающих факторов бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь. Такими факторами могут быть:
Попав в мочевые пути, бактерия не обязательно закрепляется там. Она смывается потоком мочи (которая имеет некоторые бактерицидные свойства). Но при наличии предрасполагающих факторов бактерия может поселиться в слизистой мочеиспускательного канала и восходящим путем попасть в мочевой пузырь. Такими факторами могут быть:
- застой мочи, связанный с мочекаменной болезнью;
- застой мочи, вызываемый аденомой предстательной железы (у мужчин);
- редкое опорожнение мочевого пузыря, когда человек не имеет возможности вовремя сходить в туалет;
- сдавливание мочевого пузыря у беременных;
- изменение химического состава и кислотно – щелочного баланса мочи при заболеваниях почек и сахарном диабете;
- инфицирование мочевых путей другими микроорганизмами (в том числе передающимися половым путем), что снижает естественные защитные свойства слизистой оболочки;
- повреждение клеток слизистой оболочки мочеиспускательного канала и мочевого пузыря при химиотерапии раковых заболеваний (цитостатики подавляют обновление эпителия всех слизистых оболочек организма);
- дегенеративные изменения слизистой оболочки мочевого пузыря в результате воздействия ионизирующего излучения при лучевой терапии рака близлежащих органов;
- иммунодефицитные состояния, вызванные другими заболеваниями, недостаточным питанием, авитаминозом;
- снижение местного иммунитета при местном переохлаждении.
Надо отметить, что при хорошем иммунитете кишечная палочка может некоторое время обитать в мочевыделительной системе, не вызывая симптомов воспаления. Бактерия E.Coli нередко обнаруживается в моче при ее анализе (хотя в норме ее там быть не должно).
При отсутствии симптомов воспаления и если количество палочек не превышает 105 в 1 мл мочи, специальное лечение не проводится. В этом случае нельзя также исключить неправильный сбор мочи для анализа.
Но если пациент обратился за медицинской помощью в связи с симптомами цистита (частые позывы к мочеиспусканию, боль в процессе мочеиспускания и после него, постоянная тянущая боль в надлобковой области, появление в моче крови или слизи), концентрация E.Coli более 102 в мл мочи с большой вероятностью предполагает, что воспаление спровоцировано именно кишечной палочкой.
Как избавиться от кишечной палочки в мочевом пузыре
Если небольшая концентрация кишечной палочки присутствует в мочевом пузыре, не вызывая воспаления, человек скорее всего об этом не узнает. В большинстве случаев речь идет о том, как вылечить цистит, вызванный бактерией Escherichia Coli.
Лечение цистита, вызванного размножением кишечной палочки в мочевом пузыре, обычно заключается в приеме антибиотиков. Следует отметить, что кишечная палочка легко образует новые штаммы, в том числе и резистентные к ранее успешно применяемым антибиотикам. Обычно врач назначает антибиотик широкого спектра эмпирически, но если лечение не дает ожидаемого эффекта, оно должно быть скорректировано с учетом антибиотикограммы – пробы бактериального посева мочи на чувствительность возбудителя к разным антибиотикам. В настоящее время актуальными считаются Монурал (Фосфомицин), фторхинолоны (норфлоксацин, левофлоксацин, ципрофлоксацин), аминогликозиды (гентамицин), производные нитрофурана (нифурател, фуразолидон), пенициллины (амоксициллин). Все антибиотики имеют побочные эффекты и противопоказания, поэтому выбор антибиотика и его дозировка определяется врачом. С особой осторожностью антибиотики назначают детям, беременным и при кормлении грудью.
Острая форма цистита обычно излечивается коротким курсом антибиотиков. Хронический цистит требует длительного приема антибиотиков, которые в данном случае влияют не только на кишечную палочку в мочевом пузыре, но и на кишечную палочку, обитающую в нижних отделах кишечника и являющуюся представителем нормальной микрофлоры кишечника. Чтобы избежать дисбактериоза кишечника, назначают пробиотики: Хилак Форте, Бификол, Колибактерин, содержащие специально подобранные штаммы E.Coli.
При цистите важно много пить – компоты, морсы, отвары лекарственных трав (толокнянка, лист брусники, шиповник, зверобой). Из рациона на время болезни нужно исключить соленые, острые блюда, копчености, не употреблять алкоголь.
Профилактика
Профилактикой инфицирования мочеиспускательного канала и заноса кишечной палочки в мочевой пузырь прежде всего является строгое соблюдение личной гигиены. Женщинам и девочкам желательно мыть область сфинктера прямой кишки после каждой дефекации, правильно (спереди назад) подмываться. При недостаточной гигиене ануса ношение стрингов тоже может способствовать занесению кишечной палочки в область гениталий.
Незащищенный анальный секс недопустим – кишечная палочка это, пожалуй, самый невинный микроорганизм из тех, которыми легко инфицироваться подобным путем.
Следует избегать переохлаждений, в том числе местных переохлаждений тазовой области, не сидеть на холодных поверхностях, в холодную погоду носить теплые брюки или колготки.
Важно вовремя посещать туалет, не допуская застоя мочи.
При появлении признаков цистита необходимо обращаться к врачу, не заниматься самолечением, которое в большинстве случаев переводит острую форму цистита в хроническую.
Источник
Цистит имеет бактериальную природу, одним из частых возбудителей заболевания является кишечная палочка. Именно кишечная палочка и цистит встречаются вместе.
Кишечная палочка не относится к патогенным микроорганизмам и приносит организму пользу, которая заключается в нейтрализации вредоносных микроорганизмов и выработке витаминов. Развиваясь в желудочно-кишечном тракте, эта палочка укрепляет иммунитет и налаживает работу пищеварительной системы.

Когда количество кишечных палочек превышает норму, они начинают проникать в мочевую систему, активно размножаться, провоцируя развитие воспалительных процессов. Кишечную палочку нужно выводить из мочеполовой системы, потом возникнут осложнения.
Для этого назначается лечение, состоящее из приема медикаментозных препаратов, применения нетрадиционной медицины. Если имеется кишечная палочка в мочевом пузыре, лечение должно быть комплексным, иначе могут возникнуть серьезные осложнения.
Развитие кишечной палочки в мочевом пузыре
Бактерии E. Coli присутствуют в организме человека. Но нормальным их присутствие считается, если они находятся в кишечнике, не выходят за его пределы. А при исследовании мочи в норме кишечных палочек не должно быть больше, чем 105 штук на 1 мл урины.
Пребывая в таком количестве и в естественной среде, эти штаммы безвредные, но и приносят организму пользу. Такие полезные микроорганизмы, как лакто- и бифидобактерии, сдерживают размножение кишечной палочки.
Когда бактерии проникают в мочевые пути, они начинают размножаться, из-за чего начинается воспалительный процесс. Они поражают мочевой пузырь и мочевую систему, провоцируя развитие цистита. Опасность кишечной палочки заключается в том, что она не выходит вместе с мочой, проникает вглубь организма, ослабляя иммунную систему.
Из-за этого к ней могут присоединяться другие патогенные микроорганизмы, которые приводят к развитию различных заболеваний, вплоть до гонореи и сифилиса. Поэтому, в случае активного размножения кишечной палочки в мочевом пузыре, необходимо начать срочное лечение.
Причины кишечной палочки в мочевом пузыре
Человеческая моча обладает бактерицидными свойствами, благодаря этому бактерии и инфекции, попадающие в мочевой пузырь, не успевают закрепиться на стенках органа и смываются потоком мочи. Если есть нарушения, то бактерии цепляются за оболочку мочевого пузыря, приводят к развитию воспаления и бактериального цистита.
Кишечная палочка начинает размножаться в кишечнике в случае дисбактериоза, употребления в пищу некачественной еды, вследствие неконтролируемого и длительного приема медикаментов, в частности антибиотиков.
Проникновение и закрепление кишечных палочек в мочевом пузыре может происходить по причинам:
- пренебрежение правилами гигиены;
- не стерильность мочевыводящего канала;
- частая смена половых партнеров;
- занятие анальным и оральным сексом;
- снижение иммунитета, наличие хронических заболеваний;
- почечные патологии, воспаление предстательной железы у мужчин;
- во время беременности.
Кишечная палочка можно обнаружить в моче также в случае неправильного сбора мочи для проведения исследований. Бактериальный цистит развивается чаще всего у женщин ввиду особенностей анатомического строения их половой системы.
Прямая кишка, расположенная близко к сфинктеру, и короткая уретра позволяют бактериям быстрее проникнуть в мочевой пузырь. А при наличии слабой иммунной системы, сопротивляемость к бактериям снижается и развивается патология.
Симптомы бактериального цистита
Первое время, если у человека крепкий иммунитет, то кишечная палочка может не давать о себе знать. Когда симптоматика все же начинает проявляться, она проявляется так сильно, что человек немедленно обращается за медпомощью. Благодаря этому удается вовремя диагностировать бактериальный цистит и своевременно начать его терапию.
Бактериальный цистит, возбудителем которого является кишечная палочка, проявляется симптомами:
- частое мочеиспускание, постепенное уменьшение порции урины;
- ощущение переполненного мочевого пузыря;
- болезненные ощущения в животе и паху;
- необходимость приложения усилий для начала процесса мочеиспускания;
- жжение, боль и резь в половых органах при опорожнении;
- мутная концентрированная моча с примесями крови и гноя;
- резкий неприятный запах мочи;
- слабость, общее недомогание;
- признаки интоксикации.
Такой комплекс симптомов не может оставаться незамеченным, человек почти сразу обращается за медицинской помощью. Особенно стоит уделить внимание повышенной температуре тела. Если температура высокая, то это может означать воспаление почек, которое нуждается в немедленной терапии.
Иногда у людей с хорошей иммунной системой, бактериальный цистит может протекать бессимптомно или же симптомы будут слабовыраженными. Огромную роль в данной ситуации играют анализы, благодаря которым можно определить наличие кишечной палочки в урине.
Диагностика и лечение заболевания
Чтобы приступить к лечению бактериального цистита, вызванного кишечной палочкой, изначально следует поставить точный диагноз. Для этого первым делом врач опрашивает и осматривает больного, после назначает диагностические обследования:
- анализ мочи и крови;
- мазок из уретры;
- УЗИ и рентген;
- цистоскопия.
Посев мочи на обследование может сдаваться несколько раз, результаты анализов могут быть неверными из-за неправильного сбора урины. Свидетельствовать о наличии воспалительных процессов будет повышенное количество лейкоцитов, специфический резкий запах.
Когда был обнаружен цистит, вызванный кишечной палочкой, врач подбирает подходящее комплексное лечение, которое состоит из приема медикаментов, народных средств, а также соблюдения диеты и питьевого режима.
Медикаментозная терапия бактериального цистита
Первым делом необходимо вывести из мочевого пузыря все патогенные микроорганизмы. С этой целью врач назначает антибиотик, учитывая результаты анализов и общее состояние больного. Острый цистит лечится антибактериальными средствами на протяжении 3-5 дней, а хронический – до 10 дней.
Самостоятельно лечение бактериального цистита антибиотиками вряд ли принесет положительный результат. Даже если получится избавиться от симптомов, первопричина никуда не денется, вследствие чего болезнь рецидивирует через некоторое время.
Кишечная палочка отличается устойчивостью ко многим антибиотикам, поэтому действительно эффективный препарат может подобрать только лечащий врач. Самым эффективным антибиотиком, к которому у кишечной палочки нет резистентности, является Монурал.

Для избавления от кишечной палочки в мочевом пузыре и цистита, врач может назначить медикаменты:
- нитрофураны;
- пробиотики;
- бифидобактерии;
- цефалоспарины;
- диуретики;
- уросептики;
- спазмолитики и болеутоляющие;
- нестероидные противовоспалительные препараты;
- лекарства от гипоксии тканей;
- иммуностимуляторы, витамины.
В медикаментозную терапию бактериального цистита могут входить фитопрепараты и народные средства, Но они выступают только в роли дополнительного лечения, наряду с антибиотиками.
Лечение патологии народными средствами
В качестве терапии при цистите дозволяется использовать мумие, оно доступно любому человеку. Курс лечения должен составлять 30 дней, в течение которых больной принимает по 0,5 грамма трижды в день перед едой. Помогают справиться с бактериальным циститом народные средства:

- кисломолочные продукты. Молочная кислота губит бактерии и останавливает размножение кишечной палочки. Рекомендуется пить простоквашу, сыворотку, кефир;
- травяные настои на основе ромашки, зверобоя, мяты и подорожника;
- гусиная лапчатка. Для приготовления отвара нужно взять 1 столовую ложку вещества и залить 250 мл кипяченой воды, после чего проварить 30 минут. Оставить настояться отвар на ночь, после чего пить его трижды в день;
- топинамбур.
Необходимо пить как можно больше жидкости и соблюдать диету, которая заключается в исключении из рациона пищи, раздражающей мочевой пузырь: соленое, жареное, острое.
Следует соблюдать гигиену половых органов и избегать переохлаждений.
Источник
ÖÈÑÒÈÒ
Êîãäà Ëèçà Äæåêîáñîí ó÷èëàñü â óíèâåðñèòåòå, îíà ïðèîáðåëà òàì íå òîëüêî çíàíèÿ.  ýòî âðåìÿ îíà âïåðâûå óçíàëà, ÷òî òàêîå öèñòèò, èíôåêöèîííîå çàáîëåâàíèå ìî÷åâû-âîäÿùèõ ïóòåé, ñëèøêîì õîðîøî çíàêîìîå æåíùèíàì.
“Áîëåçíü ðàçâèâàëàñü áûñòðî è áóðíî, – ðàññêàçûâàåò íûíå 40-ëåòíÿÿ æåíùèíà-ôîòîãðàô, ñòðàäàþùàÿ îò ñèëüíîé áîëè è ææåíèÿ âî âðåìÿ êàæäîãî ìî÷åèñïóñêàíèÿ. – È âñå âðåìÿ ýòî íåïðèÿòíîå ÷óâñòâî, ÷òî ìíå ñíîâà íàäî ïîìî÷èòüñÿ, äàæå åñëè ÿ òîëüêî ÷òî, áóêâàëüíî íåñêîëüêî ìèíóò íàçàä, äåëàëà ýòî”. Äîêòîð íåìåäëåííî âûïèñàë Ëèçå àíòèáèîòèêè, ÷òîáû óáèòü áàêòåðèè â ìî÷å-
âîì ïóçûðå. Îíà áûñòðî ïîïðàâèëàñü è ðåøèëà, ÷òî ñ öèñòèòîì ïîêîí÷åíî. Îäíàêî âñêîðå ñèìïòîìû âîçîáíîâèëèñü è åé ñíîâà ïîíàäîáèëîñü ëå÷åíèå. Ðåöèäèâû íàáëþäàëèñü â òå÷åíèå áîëåå äâóõ ëåò, ïîêà óðîëîã íå íàçíà÷èë äëèòåëüíûé êóðñ ëå÷åíèÿ àíòèáèîòèêàìè, êîòîðûé, êàçàëîñü, ïîäåéñòâîâàë – ïî êðàéíåé ìåðå îíà òàê äóìàëà. “×åðåç íåñêîëüêî ëåò, – âñïîìèíàåò Ëèçà, – ñèìïòîìû èíôåêöèè ìî÷åâîãî ïóçûðÿ âîçâðàòèëèñü. Ïðè÷åì ñ åùå áîëüøåé ñèëîé. Ìíå áûëî òàê áîëüíî, ÷òî ïðèøëîñü äàæå îòêàçàòüñÿ îò ñåêñà”.
Ëèçà – îäíà èç ëåãèîíà æåíùèí, íàñòðàäàâøèõñÿ îò ýòîãî ðàñïðîñòðàíåííîãî ìàëîïðèÿòíîãî çàáîëåâàíèÿ. Äåéñòâèòåëüíî, èíôåêöèè ìî÷åâûâîäÿùèõ ïóòåé òàê ðàñïðîñòðàíåíû, ÷òî åäâà ëè íàéäåòñÿ æåíùèíà, ó êîòîðîé èõ íè ðàçó íå áûëî. “Îíè èäóò íà âòîðîì ìåñòå âñëåä çà ïðîñòóäîé, – ãîâîðèò Êðèñòåí Óàéò-ìîð, ñîàâòîð êíèãè “Ëå÷åíèå çàáîëåâàíèé ìî÷åâîãî ïóçûðÿ”, äîêòîð ìåäèöèíû, ïðîôåññîð è ãëàâíûé âðà÷ îòäåëåíèÿ óðîëîãèè áîëüíèöû â Ôèëàäåëüôèè. – Ïî êðàéíåé ìåðå îäíà èíôåêöèÿ â ãîä áûâàåò ó 20 ïðîöåíòîâ æåíùèí, ÷òî äàåò îêîëî ïÿòè ìèëëèîíîâ ïîñåùåíèé âðà÷åé. Ó ìóæ÷èí òàêæå ñëó÷àþòñÿ èíôåêöèè ìî÷åâîãî ïóçûðÿ, íî æåíùèíû çàáîëåâàþò ÷àùå ìóæ÷èí â 25 ðàç”. È åñëè âû îäíàæäû çàáîëåëè, âû ðèñêóåòå ñòîëêíóòüñÿ ñ ýòîé ïðîáëåìîé ñíîâà è ñíîâà (èíôåêöèÿ âîçâðàùàåòñÿ â 15 ïðîöåíòàõ ñëó÷àåâ). Ä-ð Óàéòìîð îòìå÷àåò, ÷òî îáû÷íî áûâàåò áîëåå äâóõ ðåöèäèâîâ çà ïîëãîäà è áîëåå òðåõ çà ãîä.
Óðîê àíàòîìèè
Æåíùèíû î÷åíü óÿçâèìû â îòíîøåíèè ýòîé èíôåêöèè â ñèëó èõ àíàòîìèè. Êîðîòêèå ïóòè îò ïðÿìîé êèøêè äî âëàãàëèùà è óðåòðû (îòâåðñòèÿ, âåäóùåãî ê ìî÷åâîìó ïóçûðþ) ëåãêî ïðåîäîëåâàþòñÿ áàêòåðèÿìè. Ïîêà îíè íå ïðîíèêàþò âíóòðü òåëà, îíè áåçâðåäíû. Íî ñòîèò ýòèì îáû÷íî áåçîáèäíûì ìèêðîîðãàíèçìàì (÷àùå âñåãî ýòî E-coli) ïîïàñòü â óðåòðó èëè â ìî÷åâîé ïóçûðü, êàê îíè ïðåâðàùàþòñÿ â áîëåçíåòâîðíûå. ×òî åùå õóæå – îíè ïðèæèâàþòñÿ òàì è íà÷èíàþò ðàçìíîæàòüñÿ. Íåîòâðàòèìî íàðàñòàþò ñèìïòîìû – ææåíèå è áîëü ïðè ìî÷åèñïóñêàíèè, ÷àñòûå ïîçûâû ê ìî÷åèñïóñêàíèþ.  ìî÷å ìîæåò äàæå áûòü ïðèìåñü êðîâè. Ïîÿâëÿåòñÿ áîëü â íèçó æèâîòà, ïîáàëèâàþò ñïèíà èëè áîêà.
Åñëè âû êîãäà-íèáóäü áîëåëè öèñòèòîì, âû çíàåòå, ÷òî åãî ïðîÿâëåíèÿ ïðè÷èíÿþò ñòîëüêî íåóäîáñòâ, ÷òî èõ íåâîçìîæíî ïðîèãíîðèðîâàòü. È ýòî õîðîøî. Åñëè èíôåêöèè ìî÷åâûõ ïóòåé íå ëå÷èòü, èíôåêöèÿ äîáåðåòñÿ äî ïî÷åê, à ýòî ÷ðåâàòî î÷åíü ñåðüåçíûìè ïîñëåäñòâèÿìè.
Ñðåäñòâà ïðîòèâ èèôåêèöè
Ê ñ÷àñòüþ, äëÿ ïîäàâëÿþùåãî áîëüøèíñòâà æåíùèí èíôåêöèÿ ìî÷åâûâîäÿùèõ ïóòåé ëåãêî äèàãíîñòèðóåòñÿ è ëåãêî âûëå÷èâàåòñÿ. Îáû÷íî íàçíà÷àþò àíòèáèîòèêè, íàïðèìåð àìîêñèöèëëèí (amoxicillin).
“ 80-90 ïðîöåíòàõ ñëó÷àåâ èíôåêöèé ìî÷åâûõ ïóòåé îäíîé äîçû àíòèáèîòèêà – îò îäíîé äî ÷åòûðåõ òàáëåòîê çà ïðèåì – äîñòàòî÷íî äëÿ òîãî, ÷òîáû ðàçäåëàòüñÿ ñ èíôåêöèåé è ñíÿòü ñèìïòîìû, îñîáåííî ïðè ïåðâîì, åäèíè÷íîì ïðîÿâëåíèè áîëåçíè, – ãîâîðèò ä-ð Óàéòìîð. – Áîëüøèíñòâî âðà÷åé òåì íå ìåíåå íàçíà÷àþò òðåõäíåâíûé èëè ïÿòèäíåâíûé êóðñ, ÷òîáû ãàðàíòèðîâàòü èçëå÷åíèå. Ýòî ãîðàçäî ìåíüøå, ÷åì ìû ïðèâûêëè ïðîïèñûâàòü, íî äîñòàòî÷íî, ÷òîáû èçáåæàòü âåðîÿòíûõ îñëîæíåíèé – ðàññòðîéñòâà æåëóäêà, ïðèñîåäèíåíèÿ ãðèáêîâîé èíôåêöèè.
Åñëè èíôèöèðîâàíèå ïðîèçîøëî â ïåðèîä áåðåìåííîñòè, ëå÷èòüñÿ âñå ðàâíî ìîæíî, íî òîëüêî îïðåäåëåííûìè àíòèáèîòèêàìè, î êîòîðûõ èçâåñòíî, ÷òî îíè áåçîïàñíû äëÿ ðàñòóùåãî ïëîäà, – ïîä÷åðêèâàåò ä-ð Óàéòìîð. – Åñëè íå ëå÷èòüñÿ, òî â 40 ñëó÷àÿõ èç 100 ó æåíùèíû â ïîñëåäíåé òðåòè áåðåìåííîñòè ðàçâèâàåòñÿ èíôåêöèîííîå çàáîëåâàíèå ïî÷åê”.
Ïðîâåðüòå ñâîé ìî÷åâîé ïóçûðü
Åñëè âû ïîäâåðæåíû ðåöèäèâàì öèñòèòà, îòâåòû íà ïðèâåäåííûå íèæå âîïðîñû ïîìîãóò âàì è âàøåìó âðà÷ó óñòàíîâèòü ïðè÷èíó ïîâòîðåíèÿ èíôåêöèè.
Íå ñëèøêîì ëè ðåäêî âû îïîðîæíÿåòå ìî÷åâîé ïóçûðü? Ñëèøêîì äîëãîå óäåðæàíèå ìî÷è ïðèâîäèò ê ïåðåïîëíåíèþ ìî÷åâîãî ïóçûðÿ. Êîãäà ýòî ïîâòîðÿåòñÿ ñíîâà è ñíîâà, ìî÷åâîé ïóçûðü, ïðåäñòàâëÿþùèé ñîáîé ìûøöó, ïîñòåïåííî îñëàáåâàåò è íå ìîæåò ñîêðàùàòüñÿ ñ ñèëîé, äîñòàòî÷íîé äëÿ îñâîáîæäåíèÿ îò âñåé íàêîïèâøåéñÿ ìî÷è. Åñëè ìî÷åâîé ïóçûðü íå îñâîáîæäàåòñÿ ïîëíîñòüþ, â íåì áóäóò ïîñòîÿííî ïðèñóòñòâîâàòü áàêòåðèè, óâåëè÷èâàÿ îïàñíîñòü ðàçâèòèÿ èíôåêöèè.
Ïðîÿâëÿåòñÿ ëè èíôåêöèÿ ïîñëå ïîëîâîãî ñíîøåíèÿ ? Âî âðåìÿ ïîëîâîãî ñíîøåíèÿ áàêòåðèè èç îêðóæàþùåé ñðåäû ìîãóò ïîïàäàòü â óðåòðó â ðåçóëüòàòå äâèæåíèé ïåíèñà. Ó íåêîòîðûõ æåíùèí èíôåêöèÿ íà÷èíàåòñÿ âñÿêèé ðàç ïîñëå ïîëîâîãî ñíîøåíèÿ. Îäíà 24-ëåòíÿÿ æåíùèíà ðàññêàçûâàëà, ÷òî åñëè â 10 ÷àñîâ âå÷åðà îíà çàíèìàëàñü ëþáîâüþ, òî çàðàíåå çíàëà, ÷òî â 3 ÷àñà äíÿ ó íåå ïîÿâÿòñÿ ïðèçíàêè èíôåêöèè. Ñâÿçü öèñòèòà ñ ëþáîâíûìè óòåõàìè íàøëà ñâîå îòðàæåíèå â âûðàæåíèè “öèñòèò ìåäîâîãî ìåñÿöà “. Ïîëüçóåòåñü ëè âû âëàãàëèùíîé äèàôðàãìîé èëè ïàñòîé äëÿ ðàçðóøåíèÿ ñïåðìàòîçîèäîâ? “Èññëåäîâàíèÿ ïîêàçàëè, ÷òî æåíùèíû, èñïîëüçóþùèå äèàôðàãìó, â 2-4 ðàçà ÷àùå áîëåþò öèñòèòîì, ÷åì ïðî÷èå, – ãîâîðèò Êðèñòåí Óàéòìîð, äîêòîð ìåäèöèíû, ãëàâíûé âðà÷ óðîëîãè÷åñêîãî îòäåëåíèÿ áàçîâîãî ãîñïèòàëÿ â Ôèëàäåëüôèè. – Ïðóæèíÿùèé îáîäîê äèàôðàãìû îêàçûâàåò äàâëåíèå íà øåéêó ïóçûðÿ, êîòîðàÿ ìîæåò îïóõàòü, ïðåïÿòñòâóÿ ñâîáîäíîìó ïðîõîæäåíèþ ìî÷è, à ýòî ñïîñîáñòâóåò ðàçâèòèþ èíôåêöèè “.
Èññëåäîâàíèÿ ïîêàçàëè òàêæå, ÷òî ñïåöèàëüíûå ïàñòû, ïðèìåíÿåìûå âìåñòå ñ îïèñàííîé äèàôðàãìîé, íàðóøàþò çàùèòíûé ìåõàíèçì âëàãàëèùà, â ðåçóëüòàòå ÷åãî “íåáëàãîïðèÿòíàÿ “ôëîðà ëåã÷å ðàçìíîæàåòñÿ. Ó âàñ íàñòóïèëà ìåíîïàóçà ? Ïîíèæåííûé óðîâåíü ýñòðîãåíà ïîñëå ìåíîïàóçû ìîæåò âëèÿòü íà ðàáîòó ìî÷åâîãî ïóçûðÿ è óðåòðû. “Áîëåå òîãî, – ãîâîðèò ä-ð Óàéòìîð, – ñòàðåþùèé ìî÷åâîé ïóçûðü òåðÿåò ýëàñòè÷íîñòü è íå ñæèìàåòñÿ òàê æå ýôôåêòèâíî, êàê ðàíüøå.  ðåçóëüòàòå ïóçûðü îïîðîæíÿåòñÿ íå ïîëíîñòüþ “.
×àñòûå ðåöèäèâû
Åñëè âàì ïîâåçåò, êîðîòêèé êóðñ àíòèáèîòèêîâ èçáàâèò âàñ îò èíôåêöèè. Îäíàêî ó íåêîòîðûõ æåíùèí èíôåêöèÿ âîçâðàùàåòñÿ ñíîâà è ñíîâà ñ îáåñêóðàæèâàþùåé ðåãóëÿðíîñòüþ, èíîãäà ñðàçó ÷åðåç íåñêîëüêî äíåé, èíîãäà ÷åðåç íåäåëè. Ïî÷åìó òàê áûâàåò? “Áàêòåðèè ïîïàäàþò â ìî÷åâîé ïóçûðü ïîñòîÿííî, – îáúÿñíÿåò ä-ð Óàéòìîð, – íî ýòî íå âñåãäà ïðèâîäèò ê ðàçâèòèþ èíôåêöèè. Îíè ïðîñòî âûìûâàþòñÿ èç ìî÷åâîãî ïóçûðÿ, ýòî åãî îñíîâíîé çàùèòíûé ìåõàíèçì”. Îäíàêî ó íåêîòîðûõ æåíùèí åñòåñòâåííûå çàùèòíûå ìåõàíèçìû ìî÷åâîãî ïóçûðÿ îñëàáëåíû. Ïî îäíîé èç òåîðèé, ó òåõ, êòî ñòðàäàåò îò ðåöèäèâîâ èíôåêöèé ìî÷åâûâîäÿùèõ ïóòåé, ñòåíêè ìî÷åâîãî ïóçûðÿ òàêîâû, ÷òî áàêòåðèè “ïðèëèïàþò” ê íèì è íå óíîñÿòñÿ ñ ìî÷îé. Ñåé÷àñ âåäóòñÿ ýêñïåðèìåíòû, ñ òåì ÷òîáû íàéòè ñïîñîáû ïðåäîòâðàòèòü ïðèêðåïëåíèå áàêòåðèé ê ñòåíêàì.
Ñåêñ è èíôåêöèÿ
 òåõ ñëó÷àÿõ, êîãäà ñ ïîìîùüþ àíòèáèîòèêîâ íå óäàåòñÿ ïðåäîòâðàòèòü ðåöèäèâû, âàø âðà÷ ìîæåò ïðåäëîæèòü ïðîéòè ñïåöèàëüíûå èññëåäîâàíèÿ, ÷òîáû ïðîâåðèòü, êàê ôóíêöèîíèðóåò ìî÷åâîé ïóçûðü, è óáåäèòüñÿ, ÷òî ó âàñ íåò äèàáåòà, îïóõîëåé, êàìíåé â ïî÷êàõ èëè íåïðîõîäèìîñòè ìî÷åâûõ ïóòåé. Íî çà÷àñòóþ ïðè÷èíà ïîâòîðÿþùèõñÿ èíôåêöèé òàê è îñòàåòñÿ íåèçâåñòíîé.
Äàæå â ýòîì ñëó÷àå ìîæíî ñäåëàòü ìíîãîå äëè óëó÷øåíèÿ ñâîåãî ñîñòîÿíèÿ. Íàïðèìåð, íåêîòîðûå æåíùèíû îáíàðóæèëè ñâÿçü ìåæäó èíôåêöèÿìè ìî÷åâûâîäÿùèõ ïóòåé è ÷àñòîòîé ïîëîâûõ ñíîøåíèé.
“Æåíùèíàì, êîòîðûå çàìåòèëè ñâÿçü ìåæäó âîçîáíîâëåíèåì èíôåêöèè è ïîëîâûìè ñíîøåíèÿìè, ìû ñåé÷àñ ðåêîìåíäóåì äî ïîëîâîãî ñíîøåíèÿ èëè ñðàçó ïîñëå íåãî ïðèíèìàòü îäíó òàáëåòêó àíòèáèîòèêà, – ãîâîðèò ä-ð Óàéòìîð. – Åñëè ìîæíî ïðåäïîëîæèòü, ÷òî ïðîáëåìà ñâÿçàíà ñ èñïîëüçîâàíèåì âëàãàëèùíîé äèàôðàãìû (êîëïà÷êà ÊÐ) èëè ðàçðóøàþùèõ ñïåðìàòîçîèäû õèìè÷åñêèõ âåùåñòâ, ìû ïðåäëàãàåì ïîïûòàòüñÿ èñïðîáîâàòü äðóãîå ñðåäñòâî ïðåäóïðåæäåíèÿ áåðåìåííîñòè, íàïðèìåð êîëïà÷îê, íàäåâàåìûé íà øåéêó ìàòêè. ×àñòî ýòîãî îêàçûâàåòñÿ äîñòàòî÷íî, ÷òîáû ïîêîí÷èòü ñ èíôåêöèåé èëè ñíÿòü îñòðîòó ïðîáëåìû”.
Åñëè ýòî íå ïîìîãàåò è èíôåêöèÿ ïðîäîëæàåò ïîðòèòü âàì æèçíü, òî ÷àñòî ñîâåòóþò ïðîâåñòè äëèòåëüíûé ïðîôèëàêòè÷åñêèé êóðñ ëå÷åíèÿ, íàçûâàåìûé åùå ñäåðæèâàþùåé òåðàïèåé ìàëûìè äîçàìè. Âðà÷è îáíàðóæèëè, ÷òî îäíà òàáëåòêà àíòèáèîòèêà íà íî÷ü ìîæåò â íåêîòîðûõ ñëó÷àÿõ èçáàâëÿòü îò ðàçâèòèÿ èíôåêöèè ïðè ìèíèìàëüíûõ ïîáî÷íûõ ÿâëåíèÿõ. Æåíùèíàì, ó êîòîðûõ âðåìÿ îò âðåìåíè ñèìïòîìû öèñòèòà ïîâòîðÿþòñÿ, âðà÷è ñîâåòóþò ëå÷èòüñÿ ñàìîñòîÿòåëüíî. Âàì ðàññêàçûâàþò, êàêèå ëåêàðñòâà ýôôåêòèâíû ïðè çàáîëåâàíèè, è çàòåì ñíàáæàþò âàñ ëåêàðñòâàìè ïðî çàïàñ. Ïðè ïåðâûõ ïðèçíàêàõ èíôåêöèè âû ïðîâîäèòå êîðîòêèé êóðñ ëå÷åíèÿ. Âàì íå ïðèõîäèòñÿ çâîíèòü ñâîåìó âðà÷ó, îæèäàòü îòâåòíîãî çâîíêà, ïîñåùàòü âðà÷à, áðàòü ðåöåïò – âñå ýòî òðåáóåò âðåìåíè è çàòðàò. Âû óæå çíàåòå ïðèçíàêè íà÷èíàþùåéñÿ èíôåêöèè è ñìîæåòå íà÷àòü ïðèíèìàòü ëåêàðñòâà ãîðàçäî ðàíüøå. Âàì íóæíî âåñòè ìåäèöèíñêèé äíåâíèê è çíàòü, êàêèå ñèìïòîìû òðåáóþò âèçèòà ê âðà÷ó. Åñëè âû â òîì âîçðàñòå, êîãäà ìåíîïàóçà óæå ïîçàäè, âàì ìîæåò ïðèíåñòè îáëåã÷åíèå òàêàÿ ïðîñòàÿ âåùü, êàê ýñòðîãå-íîçàìåñòèòåëüíàÿòåðàïèÿ. “Èíîãäàâñå, ÷òî òðåáóåòñÿ, – ýòî íàëîæèòü ìàçü, ñîäåðæàùóþ ýñòðîãåí, íà îáëàñòü âëàãàëèùà”, – ãîâîðèò ä-ð Óàéòìîð.
Ãäå æå áàêòåðèè?
Âñå ñèìïòîìû íà ìåñòå. Âû èõ çíàåòå êàê ñâîè ïÿòü ïàëüöåâ. Âû èäåòå ê âðà÷ó, è îí ïðîñèò âàñ ñäàòü àíàëèç ìî÷è. Íî íà ýòîò ðàç, êîãäà ïðèõîäÿò ðåçóëüòàòû, îí âûçûâàåò âàñ è ãîâîðèò: “Áàêòåðèé â âàøåé ìî÷å íå îáíàðóæåíî”. ×òî òåïåðü? Ïðåæäå âñåãî, íå ñïåøèòå èñêëþ÷èòü áàêòåðèàëüíóþ èíôåêöèþ. Èññëåäîâàíèÿ, âûïîëíåííûå â ïîñëåäíåå âðåìÿ, ïîêàçàëè, ÷òî êðèòåðèè îöåíêè “íîðìàëüíîñòè” ìî÷è âûáðàíû íåïðàâîìåðíî. Îêîëî òðåòè æåíùèí ñ îñòðûìè çàáîëåâàíèÿìè ìî÷åâûâîäÿùèõ ïóòåé èìåþò “õîðîøèå” àíàëèçû, òî åñòü ñîäåðæàíèå áàêòåðèé â ìî÷å íèæå óðîâíÿ, êîòîðûé, ïî ëàáîðàòîðíûì ñòàíäàðòàì, ñîîòâåòñòâóåò íàëè÷èþ èíôåêöèè.
Èíîãäà áûâàåò òàê, ÷òî ôàêòè÷åñêè â ìî÷å íåò áàêòåðèé, à äèàãíîç òåì íå ìåíåå âñå òîò æå – öèñòèò. Íàéòè ïðè÷èíó çàáîëåâàíèÿ íå âñåãäà ëåãêî. “Ïðåäëàãàþòñÿ ðàçíûå îáúÿñíåíèÿ òàêîãî ÿâëåíèÿ, íî ÷àùå âñåãî çâó÷èò: “Ìû íå çíàåì”, – ïðèçíàåò Ëèíäà Áðóáàêåð, äîêòîð ìåäèöèíû, çàâåäóþùàÿ îòäåëåíèåì óðîãèíåêîëîãèè. – Íåïðèÿòíûå îùóùåíèÿ íàëèöî, ïîýòîìó ìû èñõîäèì èç ýòîé ðåàëüíîñòè è, êàê ìîæåì, ëå÷èì ñèìïòîìû è èùåì ïðè÷èíó çàáîëåâàíèÿ”.
Ä-ð Áðóáàêåð ãîâîðèò, ÷òî îáû÷íî îíà ïåðâûå äâà-òðè ïðèåìà ïàöèåíòîê òðàòèò íà òî, ÷òîáû îáúÿñíèòü æåíùèíàì, ÷òî ïðîèñõîäèò, è óáåäèòü èõ, ÷òî ýòî íå èíôåêöèÿ. “Óáåäèòü ïàöèåíòîê, ÷òî òàêèå ñèìïòîìû ìîãóò ïîÿâëÿòüñÿ â îòñóòñòâèå áàêòåðèé, î÷åíü òðóäíî, – îòìå÷àåò îíà. – Çàòåì ìû íà÷èíàåì ïåðåáèðàòü ðàçíûå îáñòîÿòåëüñòâà èõ æèçíè è ïðèêèäûâàòü, ÷òî ìîãëî âûçâàòü öèñòèò. Âîò óæ äåéñòâèòåëüíî ìåòîä ïðîá è îøèáîê. Ó íàñ íåò íàó÷íîãî îáîñíîâàíèÿ òîãî, ñ ÷åì ìû èìååì äåëî â òàêèõ ñëó÷àÿõ.
Ìû íà÷èíàåì çàäàâàòü âîïðîñû, – ïðîäîëæàåò ä-ð Áðóáàêåð. – Íå íà÷àëè ëè âû ïîëüçîâàòüñÿ íîâûì ñðåäñòâîì äëÿ âàíí? Ó âàñ äàâíî íåò ìåíñòðóàöèé? Îïèøèòå âàø ðàöèîí. Íå áûëî ëè ó âàñ ñèëüíîãî ñòðåññà? Ìû èùåì ÷òî-òî, ÷òî ìîãëî âûçâàòü ðàçäðàæåíèå ìî÷åâîãî ïóçûðÿ, è èñõîäèì èç ýòîãî. Åñëè æåíùèíà â ïîñòêëèìàêòåðè÷åñêîì ïåðèîäå, ìû ìîæåì íà÷àòü ñ ýñòðîãåíîçàìåñòè-òåëüíîé òåðàïèè. Èñïîëüçîâàíèå íîâîãî ñðåäñòâà äëÿ âàíí äîëæíî áûòü íåìåäëåííî ïðåêðàùåíî”.
Ñàìîïîìîùü ïðè èíôåêöèè
Îò òîãî, ÷òî âû äåëàåòå äëÿ ñâîåãî çäîðîâüÿ, êàê âû îáðàùàåòåñü ñî ñâîèì òåëîì, çàâèñèò, ñìîæåòå ëè âû ïðåäîòâðàùàòü èíôåêöèè ìî÷åâîãî ïóçûðÿ, íåçàâèñèìî îò òîãî, ïðèøëîñü ëè âàì óæå íå ðàç ñòîëêíóòüñÿ ñ íèìè èëè íåò.
Âîò ÷òî ñîâåòóþò äåëàòü ñïåöèàëèñòû:
Âûìûâàéòå áàêòåðèè èç ìî÷åâîãî ïóçûðÿ. Ýòî ëó÷øàÿ çàùèòà îò èíôåêöèè. Âûïèâàÿ øåñòü-âîñåìü ñòàêàíîâ âîäû â äåíü, âû ñïîñîáñòâóåòå âûìûâàíèþ áàêòåðèé.
Ïîëíîñòüþ îïîðîæíÿéòå ìî÷åâîé ïóçûðü. Êîãäà âàì êàæåòñÿ, ÷òî âû çàêàí÷èâàåòå ìî÷åèñïóñêàíèå, ñîãíèòåñü è ñèëüíî íàæìèòå íà îáëàñòü, ãäå íàõîäèòñÿ ìî÷åâîé ïóçûðü. Çàòåì âñòàíüòå, ñíîâà ñÿäüòå è ïîïûòàéòåñü ïîìî÷èòüñÿ åùå ðàç.
Ïîñåùàéòå òóàëåò ÷åðåç îïðåäåëåííûå ïðîìåæóòêè âðåìåíè. Âðåäíî è ñëèøêîì äîëãî óäåðæèâàòü ìî÷ó, è áåç êîíöà ìî÷èòüñÿ.  èäåàëüíîì ñëó÷àå ìåæäó ìî÷åèñïóñêàíèÿìè äîëæíî ïðîõîäèòü 3-4 ÷àñà. Ïîìî÷èòåñü äî è ïîñëå ñåêñà. Ýòî ëó÷øèé ñïîñîá ïðîìûòü âëàãàëèùå. Ïîñëå îïîðîæíåíèÿ êèøå÷íèêà âñåãäà âûòèðàéòåñü â íàïðàâëåíèè ñïåðåäè íàçàä.  òåõ ñëó÷àÿõ, êîãäà âû íàäîëãî ïîêèäàåòå äîì, èìåéòå ïðè ñåáå òóàëåòíóþ áóìàãó.
Íîñèòå òðóñèêè ñ ëàñòîâèöåé èç õëîïêà, èçáåãàéòå íîñèòü òåñíîå áåëüå. Òðóñèêè èç õëîïêà ïîìîãàþò äåðæàòü îáëàñòü ãåíèòàëèé ñóõîé; òåñíûå òðóñèêè, íàïðîòèâ, çàäåðæèâàþò âëàãó â ýòîé îáëàñòè. ×àñòî ìåíÿéòå ãèãèåíè÷åñêèå ñàëôåòêè èëè òàìïîíû. Ýòî î÷åíü âàæíî äëÿ îáåñïå÷åíèÿ ãèãèåíû è ïðåäîòâðàùåíèÿ èíôåêöèè âî âðåìÿ ìåíñòðóàöèé. Íå ïðèíèìàéòå ïåííûå âàííû, íå ïîëüçóéòåñü ìûëîì ñ áîëüøèì êîëè÷åñòâîì äîáàâîê. Îíè ìîãóò ðàçäðàæàòü óðåòðó è ñïîñîáñòâîâàòü ðàçâèòèþ èíôåêöèè.
Ïðåêðàòèòå ïîëüçîâàòüñÿ äèàôðàãìîé è ïàñòàìè äëÿ ðàçðóøåíèÿ ñïåðìàòîçîèäîâ. Ó íåêîòîðûõ æåíùèí áûâàåò àëëåðãèÿ íà ëàòåêñíóþ ðåçèíó, èç êîòîðîé ñäåëàí ïðåçåðâàòèâ, èì ìîæåò ïîòðåáîâàòüñÿ îòêàçàòüñÿ îò èñïîëüçîâàíèÿ ïðåçåðâàòèâîâ.
Íåéòðàëèçóéòå ñâîþ ìî÷ó çà ñ÷åò äèåòû ñ íèçêèì ñîäåðæàíèåì êèñëîò. Äëÿ óìåíüøåíèÿ ææåíèÿ â ïåðèîä îáîñòðåíèÿ áîëåçíè ìîæíî èñïîëüçîâàòü àíòàöèäû, òàêèå, êàê Turns èëè Rolaid. Âàì ñòàíåò ëåã÷å, åñëè äâà ðàçà â äåíü âû áóäåòå åñòü àðáóç èëè âûïèâàòü ñòàêàí âîäû ñ ðàçâåäåííîé â íåì ÷àéíîé ëîæêîé ïèùåâîé ñîäû. (Îäíàêî ïîìíèòå, ÷òî ó íåêîòîðûõ ëþäåé ïèùåâàÿ ñîäà ïðèâîäèò ê çàäåðæêå æèäêîñòè â îðãàíèçìå. Åñëè âû îòíîñèòåñü ê èõ ÷èñëó, èçáåãàéòå ïîëüçîâàòüñÿ ñîäîé.)
Äèåòà è ñòðåññ
Òî, ÷òî âû åäèòå, ìîæåò èãðàòü ïåðâîñòåïåííóþ ðîëü – ê òàêîìó âûâîäó ïðèøëè ìåäèêè çà ïîñëåäíåå âðåìÿ. Äîëãèå ãîäû æåíùèíû ïåðåïîëíÿëè ñâîè ìî÷åâûå ïóçûðè êëþêâåííûì ñîêîì ïðè ïåðâûõ ïðèçíàêàõ öèñòèòà, âåðÿ, ÷òî ìî÷à ñ âûñîêèì ñîäåðæàíèåì êèñëîòû – êëþ÷ ê çäîðîâîìó ìî÷åâîìó ïóçûðþ. Ýòî íå îáÿçàòåëüíî òàê, ñ÷èòàþò ñïåöèàëèñòû, êîòîðûå ñ íåäàâíèõ ïîð íà÷àëè ïîäîçðåâàòü, ÷òî êèñëûå ïðîìûâàíèÿ, íàïðèìåð êëþêâåííûì ñîêîì, ìîãóò îáîñòðÿòü âîñïàëèòåëüíûå ïðîöåññû â ìî÷åâîì ïóçûðå, íîñÿùèå íåèíôåêöèîííûé õàðàêòåð. Ýòî âñå ðàâíî ÷òî ñûïàòü ñîëü íà ðàíû. “ß äîáèâàëàñü óëó÷øåíèÿ ïðèìåðíî â 60 ïðîöåíòàõ ñëó÷àåâ òîëüêî çà ñ÷åò òîãî, ÷òî ïàöèåíòêè ïåðåñòàâàëè óïîòðåáëÿòü ïèùó ñ âûñîêèì ñîäåðæàíèåì êèñëîò, – ãîâîðèò ä-ð Áðóáàêåð. – È äåéñòâèòåëüíî, íåò íèêàêèõ íàó÷íûõ ïîäòâåðæäåíèé òîãî, ÷òî ïîâûøåííàÿ êèñëîòíîñòü ïîìîãàåò. Íàïðîòèâ, ÿ îáíàðóæèëà, ÷òî ó ïàöèåíòîê, óâëåêàþùèõñÿ òàêèì ëå÷åíèåì, âîñïàëåíèå ìî÷åâîãî ïóçûðÿ ñòàíîâèòñÿ õðîíè÷åñêèì”. Êðîìå òîãî, äèåòà ñ íèçêèì ñîäåðæàíèåì êèñëîò – îäèí èç ñàìûõ áåçîïàñíûõ ìåòîäîâ ëå÷åíèÿ.
Ñòðåññ òàêæå ìîæåò äàòü òîë÷îê ê ðàçâèòèþ âîñïàëèòåëüíîãî ïðîöåññà. Ó îäíèõ ñòðåññ ïðîâîöèðóåò ÿçâó æåëóäêà, ìèãðåíè, æåëóäî÷íûå ñïàçìû, ó äðóãèõ ïîÿâëÿþòñÿ ñèìïòîìû öèñòèòà. “Õàðàêòåðíî, ÷òî ñèìïòîìû çàáîëåâàíèÿ ìî÷åâîãî ïóçûðÿ âðåìÿ îò âðåìåíè òî ïîÿâëÿþòñÿ, òî ïðîïàäàþò, – ãîâîðèò ä-ð Áðóáàêåð. – È åñëè âàì íå óäàåòñÿ îêîí÷àòåëüíî èçáàâèòüñÿ îò ïðîáëåì ñ ìî÷åâûì ïóçûðåì, âû ìîæåòå êîíòðîëèðîâàòü ñâîå ñîñòîÿíèå, íåçàâèñèìî îò òîãî, èíôåêöèÿ ëè âûçûâàåò ýòè ñèìïòîìû èëè ÷òî-òî äðóãîå”.
Èëëþñòðàöèè
ÖÈÑÒÈÒ

Âî âðåìÿ ïðèñòóïà îñòîðîæíàÿ ñòèìóëÿöèÿ äâóõ ïîêàçàííûõ òî÷åê ìåðèäèàíà ìî÷åâîãî ïóçûðÿ ìîãóò óìåíüøèòü áîëü.

Åñëè ó âàñ öèñòèò, îòêàæèòåñü îò êîôå, ñîêà êèñëûõ ôðóêòîâ è àëêîãîëÿ, ïåéòå â òå÷åíèå äíÿ ìíîãî âîäû.

Ýòîò ðåíòãåíîâñêèé ñíèìîê ïîêàçûâàåò ìî÷åâîé ïóçûðü (êðàñíûé îâàë) è ìî÷åòî÷íèêè, ñîåäèíÿþùèå åãî ñ ïî÷êàìè.

Ïàêåòèêè ñ ðîìàøêîâûì ÷àåì è öâåòû, èç êîòîðûõ åãî ãîòîâÿò. ×àé èç ðîìàøêè ïîìîãàåò ïðè öèñòèòå.
Источник