Кал при кишечном инфантилизме
Целиакия (глютенэнтеропатия, кишечный инфантилизм, болезнь Ги-Гертера-Гейбнера, нетропическая спру) – это редкое наследственное заболевание, при котором не усваивается глютен и другие основные белки злаковых растений. Возникает повреждение ворсинок и хроническое воспаление слизистой тонкого кишечника, что нарушает всасывание пищевых веществ и вызывает понос.
В генезе заболевания имеют равное значение 3 фактора: наследственный, аутоиммунный и аллергический. Наследование происходит по аутосомно-доминантному типу. Это значит, что дефектный ген наследуется от любого из родителей, мальчики и девочки болеют с одинаковой частотой. Дефект располагается в шестой хромосоме.
Целиакией болеет около 1% населения земного шара. Поскольку болезнь проявляет себя при первом прикорме ребенка злаками, до внедрения безглютеновой диеты дети погибали от истощения и анемии.
Симптомы
Исследования последних лет показывают, что собственно нарушения всасывания и другие кишечные симптомы встречаются редко. Гораздо чаще встречаются внекишечные проявления, которые даже не сразу связывают с наличием генетического заболевания.
Желудочно-кишечные проявления
Медики различают истинную целиакию и синдром целиакии. Истинная целиакия манифестирует при первом прикорме ребенка продуктами из пшеницы, овса или ржи. Синдром целиакии сопровождает множество болезней кишечника, часто развивается вслед за длительным приемом антибиотиков, инфекцией, при дефектах развития кишечника.
Проявления такие:
- учащенный стул до 5 раз в день – обильный, пенистый, с резким неприятным запахом, светло-серый, жирный;
- состав кишечной флоры не изменяется, патогенных форм нет;
- применение антибиотиков и ферментных средств не приносит облегчения;
- снижение массы тела;
- отсутствие аппетита;
- вялость, бледность;
- отеки, обусловленные дефицитом белка – на животе и нижних конечностях;
- симптомы недостатка витаминов – сухая кожа, воспаления полости рта, ломкость ногтей и волос.
Хроническое воспаление кишечной стенки, затрагивающее все слои, приводит к нарушению всасывания всех питательных веществ – углеводов, жиров, витаминов, аминокислот, кальция, железа. Возникает мальабсорбция, нарушаются все обменные процессы. У пожилых присоединяется ломота в костях и мышцах, общая слабость, сонливость.
У взрослых часто присоединяется бактериальная инфекция, что утяжеляет состояние. Провоцирующие факторы разворачивания клинической картины – беременность, инфекции, оперативные вмешательства.
По международной классификации выделяются 3 формы:
- типичная – проявления на 1-2-ом году жизни через полтора-два месяца после того, как ребенку дают кашу. Характерен внешний вид, ребенок становится похож на паучка – большой живот и тонкие ручки и ножки;
- стертая или моносимптомная – проявляется одно патологическое состояние, чаще всего анемия;
- латентная или скрытая – характерна для пожилых, может никак не проявляться, но передается по наследству родственникам.
Возраст начала симптомов у взрослых – у женщин от 30 до 40, у мужчин от 40 до 50 лет.
Внекишечные проявления
Внедрение современных методов диагностики позволило выяснить, что причина многих расстройств – целиакия, кишечные проявления которой недостаточны для того, чтобы заподозрить первичные нарушения всасывания.
Проявления такие:
- железодефицитная анемия – нарушение образования гемоглобина из-за дефицита железа;
- афтозный стоматит – язвы на слизистой рта;
- недоразвитие зубной эмали;
- дерматит Дюринга – хроническая болезнь кожи, похожая на герпес;
- остеопороз или уменьшение минеральной плотности кости;
- задержка полового развития;
- бесплодие;
- сахарный диабет 1 типа, целиакия обнаруживается у 6,5% диабетиков.
Частота таких проявлений намного выше, чем кишечных. До сих пор при подобных симптомах обследование на целиакию выполняется не всегда.
Причины
Причин несколько, по степени важности они распределяются так:
- наследственный фактор – у человека, больного целиакией, 10-15% родственников имеют эту же болезнь. Непосредственная причина – белок HLA-DQ, который имеет 7 вариантов. Рецепторы, которые кодируются этим белком, связываются с белком глиадином чрезмерно прочно. Кроме того, этот белок стимулирует Т-лимфоциты, начинается аутоиммунная реакция;
- изменение иммунного статуса – появляются антитела к эндомиазину или белку, из которого состоят гладкие мышцы, IgG к глиадину и тканевой трансглутаминазе или ферменту подслизистой оболочки;
- особенности работы тонкого кишечника – недостаточность ферментов, когда плохо или не до конца расщепляются пептиды, особенно глиадин. Накопившийся в кишечнике глиадин проявляет свои токсические свойства. Изменения мембранных рецепторов снижает защитные свойства кишечной стенки.
Диагностика
Диагностика бывает двух вариантов: для установления наличия факта болезни и попытка выяснить причину целиакии.
Установление диагноза
При сопоставлении анамнестических данных – появление расстройств пищеварения после употребления мучных продуктов и улучшение состояния после их отмены, характеристики стула – позволяет заподозрить целиакию.
«Золотой стандарт» диагностики – эндоскопическое исследование тонкого кишечника с последующим гистологическим изучением биоптата и серологическая лабораторная диагностика. Эндоскопическая картина характерна: бледно-серая утолщенная слизистая, рыхлая и отечная, со слабыми перистальтическими волнами. При гистологическом изучении биопсийного материала обнаруживается уплощенная форма ворсинок, разрастание крипт и лейкоцитарная инфильтрация.
Серологическая диагностика – это обнаружение антител к тканевой трансглутаминазе и глиадину. Поскольку методика специфична, чувствительной серодиагностики доходит до 100%.
При внекишечных проявлениях используются другие методы:
- копрограмма или анализ кала – обнаруживается большое количество жирных кислот;
- биохимический анализ крови, в котором обнаруживаются снижение концентрации холестерина, белков, жиров, кальция, фосфора;
- рентгенография органов брюшной полости с контрастом, обнаруживается остеопороз, в кишечнике – горизонтальные уровни жидкости в петлях, нарушение двигательной активности;
- УЗИ органов брюшной полости – чувствительность до 90%, отлично видны изменения слизистой, прочие патологические образования;
- компьютерная томография;
- ангиография мезентериальных сосудов, выполняется во время МРТ.
На фоне целиакии, особенно вовремя не распознанной, формируются другие расстройства – лимфома, лямблиоз, болезнь Аддисона, язвенный еюнит и прочие, поэтому для диагностики используются все доступные методики.
Установление причин
Это методы генетической диагностики или ДНК тест, который дает информацию о вариантах дефектного гена и белков. Итог теста – вероятность целиакии, выраженная в процентах. Чем выше процент, тем строже ограничения в питании – только так можно сохранить жизнь.
Лечение
Лечение комплексное и пожизненное, поскольку устранить генетический дефект пока возможности медицины не позволяют.
Диета
Основа сохранения здоровья – пища без глютена или не содержащая пшеницы, ржи, овса и ячменя. Важно не употреблять не только каши и мучное, но также все продукты и блюда с их добавлением.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Всегда нужно помнить о том, что крахмал содержит следы глютена. Таких продуктов и даже лекарств следует избегать.
Диету без глютена нужно соблюдать всю жизнь. Если выполнять все рекомендации, то в течение 2-3-х месяцев здоровье восстанавливается полностью, и человек может подумать, что выздоровел. Полное восстановление слизистой кишечника, подтверждаемое гистологически, наступает спустя 2-2,5 года. Однако стоит съесть что-нибудь из запрещенного перечня – и все начинается сначала.
Медикаменты
Медикаментозное лечение симптоматическое, направлено на смягчение наиболее выраженных проявлений.
Назначаются такие лекарства:
- препараты кальция;
- железо;
- витамины;
- ферменты;
- пробиотики;
- в редких случаях – глюкокортикоидные гормоны для подавления воспаления.
Народные средства лечения обширны, но существенного улучшения они не дают.
Лекарство от целиакии проходит испытания
В московском Первом медицинском университете им. Сеченова проведены доклинические испытания нового препарата. В основе – пшеничный фермент тритикаин-альфа. Фермент расщепляет глютен на короткие пептидные цепи, которые легко усваиваются.
Испытание нового лекарство успешно прошло на крысах. Ученые утверждают, что аналогов в мире нет. В Америке выделено похожее вещество из ячменя, но эффективность его неизвестна.
Испытания на добровольцах планируется начать через год. Если все пойдет хорошо, то в аптеках лекарство появится через 3 года. Это будут капсулы, которые нужно принимать во время еды.
Возможные последствия и прогноз для жизни
При соблюдении безглютеновой диеты прогноз благоприятный, наступает полное выздоровление, а продолжительность жизни не отличается от таковой у здоровых.
Долговременных последствий целики у взрослых два: злокачественное заболевание лимфоидной ткани (лимфома Ходжкина) и аденокарцинома тонкой кишки. Некоторые исследователи утверждают, что аденокарцинома может развиться на любом участке пищеварительного канала.
Профилактика
Основной метод – ДНК-тест всех родственников больного человека. Чем раньше обнаружена болезнь, тем больше шансов сохранить здоровье.
Источник
Наиболее серьезной формой расстройства питания является так называемый кишечный инфантилизм — по Гертеру, хроническая недостаточность пищеварения по окончании грудного возраста — по Гейбнеру, atrophia pluriglandularis disrestiva — по Шику и Вагнеруи morbus coeliacus (брюшная болезнь) — по Лендорфу и Маутнеру.
Следует различать первичные формы (типичный интестинальный инфантилизм в узком смысле слова) и вторичные формы, развивающиеся на почве других заболеваний хронического характера (тяжелого рахита, тяжелой анемии, туберкулеза кишек и т. п.), но, повидимому, и в этих случаях играет роль первичная слабость пищеварительного аппарата. В типичную картину интестинального инфантилизма, входит прежде всего задержка роста. Отсталость роста тем значительнее, чем раньше выявляется болезнь: к 3 годам ребенок имеет вес и рост годовалого, к 8 годам — 4-летнего и т. п.
Гипотония бывает выражена вплоть до полной вялости, параличеподобного состояния, но в начальной фазе бывает и гипертония. Дети выглядят бледными; количество гемоглобина у них ниже 60%, эритроцитов меньше 4 миллионов, цветной показатель ниже единицы. Наблюдается картина, напоминающая anaemia perniciosa. Иногда бывает лейкоцитоз свыше 10 тысяч, иногда лейкопения, часто моноцитоз. Рентгеноскопией можно обнаружить своеобразный остеопороз, напоминающий рахит. Наиболее характерным является огромное количество кала: вместо 50—80 г оно может доходить до 1/2—1 кг. Стул бывает 1—2 раза в сутки, иногда 1 раз в 2—3 суток. Стул часто имеет беловатый, жирно-блестящий вид, щелочно реагирует, имеет гнилостный запах, дает отрицательную пробу Люголя. Но бывает и кислый, пенистый стул с положительной реакцией Люголя. Такие дети чувствительны к сахару и дают поносы. Бывает и чисто слизистый стул. Живот большой, резко выделяется при наличии худой грудной клетки, иногда дает псевдофлюктуацию. Местом скопления жидкости являются не только толстые, но и тонкие кишки; перистальтика хоть и усилена, но несовершенна. Постоянным симптомом является гидролабильность детей, что ведет к большим колебаниям веса. Ахилия желудка к обязательным симптомам не принадлежит. Дуоденальный сок также часто дает нормальные цифры.
Характерными, по Фанкони, являются гипофосфатемия (0,7—1,7 мг%), умеренная гипокальцемия и гипопротеинемия; содержание хлоридов нормально. Со стороны обмена веществ можно отметить значительное выделение органических кислот и аммиака мочой и развитие интермедиарного ацидоза. Монкриф находил ненормально высокие цифры жира в крови и считает, что здесь дело идет о первичном нарушении жирового обмена.
Патологоанатомически и гистологически нельзя найти причин для недостаточности пищеварения, а изменения в pancreas и эндокринных органах непостоянны и нехарактерны, ввиду чего едва ли правильно предложенное Шиком и Вагнером название для этой болезни — atrophia pluriglandularis digestiva. Больше данных за то, что это заболевание стоит в связи с состоянием вегетативной нервной системы — ваготонией.
Болезнь длится годами с перемежающимися улучшениями и ухудшениями. Из неприятных осложнений можно отметить развитие геморрагического диатеза, а также пиелоциститов. Для прогноза имеет значение раннее начало болезни и наличие гипотромбинемии. По данным Фанкони, умирает около третьей части заболевших детей. По достижении половой зрелости болезнь может излечиваться сама собой.
В настоящее время достигнуты значительные успехи в деле диететического лечения таких больных. Пища в основном должна состоять из фруктов (сок из апельсинов, лимонов, винограда, малины, черники и т. п. в количестве 50—300 см3). Хорошо переносятся бананы, яблоки, груши, овощи (шпинат, капуста, томаты, морковь, картофель); их лучше давать в виде пюре, часть можно давать в сыром виде. Сахар и мука влияют во многих случаях неблагоприятно, поэтому в первые недели лечения их лучше не давать: впоследствии можно давать корочку хлеба или немного булки. Для покрытия потребностей организма в белках рекомендуются орехи, миндаль, сыр, творог, пахтанье; допустимо некоторое количество печенки или мяса (20—25 г). При ухудшении пищеварения и плохом аппетите предписывают оберегающую диэту. При склонности к поносам дают животный уголь, calcium carbonicum, таннальбин. Ферментные препараты следует давать в больших дозах. В некоторых случаях дает эффект применение инсулина, протеинотерапия.
Читайте также
- Окт 29
Букет на первое свидание

Зарождение взаимных чувств очень трогательное событие, которое точно не должно
- Окт 20
Как после развода остаться хорошим родителем

Развод — это тяжелое испытание не только для женщины и
- Окт 20
Как работает домашний фотоэпилятор

Самой популярной и широко востребованной процедурой на сегодняшний день в
- Окт 19
Онлайн марафон похудения от Лары Серебрянской

- Окт 15
Завод гофротары в Москве

- Окт 13
Косметика Christina. Уход за областью глаз, который действительно работает!

Как гласит известная пословица, глаза – зеркало души, и оправа
- Окт 9
Сохраняем свежесть в путешествии на самолете

Собираясь отправиться в путешествие на самолете вам нужно быть готовыми
- Окт 9
Что подарить начальнику?

Выбрать подходящий подарок начальнику – не самая простая задача. Люди,
- Окт 9
Масло сливочное «Свитлогорье» для выпечки

Хорошее сливочное масло делает выпечку нежной, мягкой и вкусной. Мы
- Окт 9
Грибок ногтей — выявляем и лечим

Грибок ногтей давно перестал быть показателем асоциального образа жизни. Сейчас
- Окт 9
Физическое наказание: бить или не бить?

Часто мы, родители, сами не можем понять, насколько взрослый или
- Окт 9
Как организовать онлайн шопинг в Америке

В США существуют тысячи интернет-магазинов, которые представляют для россиян большой
- Окт 7
Сколько стоит мед в Москве

Сегодня мед можно купить в каждом супермаркете. Разница товаров в
- Окт 1
Борьба за первенство в любовном треугольнике

Мужчина, имеющий и жену, и любовницу — далеко не редкость
- Окт 1
Футболка с принтом — универсальное решение для создания стильных образов

Футболка с принтом – один из способов поднять настроение или
Источник
Что такое язвенный колит?
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
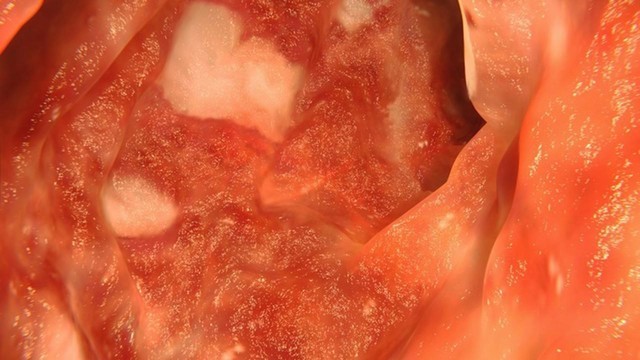 Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Из чего состоит толстый кишечник человека
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
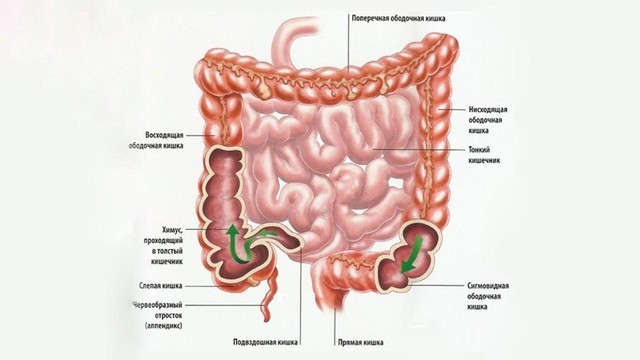 Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
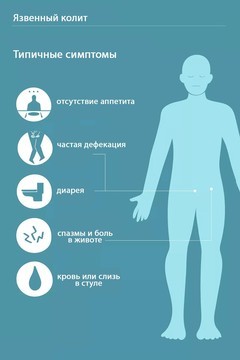
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
 Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.
Рекомендация
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Источники
- Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
- Дуброва С.Э. Раннее выявление, дифференциальная диагностика и возможности предупреждения развития осложнений хронических воспалительных заболеваний кишечника // Consilium medicum, 2019.-N 8.-С.84-87.
Источник