Кишечная инфекция после аппендицита
Инфекция и острый аппендицит. Дифференциация токсикоинфекции и аппендицита
Острый аппендицит в связи с его широким распространением и частотой атипичного течения нередко бывает причиной диагностических ошибок. Причинами последних являются общая симптоматика, характерная для острого аппендицита и пищевых токсикоинфекций, а также атипичное расположение червеобразного отростка, быстрое развитие в нем деструктивных изменений. Осложнения аппендицита (перитонит, межпетельные абсцессы, забрюшинная флегмона и др.) в значительной степени изменяют клиническую картину болезни.
Кроме того, при диагностике следует учитывать особенности течения острого аппендицита у лиц пожилого и старческого возраста, беременных, лиц, страдающих алкоголизмом и наркоманиями. Необходимо также всегда помнить о возможности развития микст-инфекции (острый аппендицит на фоне сальмонеллеза, дизентерии, пищевых токсикоинфекций).
Варианты диагностических ошибок: 1) гипердиагностика пищевой токсикоинфекций, ведущая к запоздалой постановке диагноза острого аппендицита, и 2) гипердиагностика острого аппендицита, ведущая к необоснованным операциям при наличии пищевой токсикоинфекций. Сложности диагностики усугубляются, когда острый аппендицит развивается на фоне острой кишечной инфекции.
Клиническая картина острого аппендицита и пищевых токсикоинфекций характеризуется некоторыми общими симптомами. Проявления острого аппендицита складываются из локальных симптомов воспаления червеобразного отростка и интоксикации. К местным симптомам острого аппендицита относятся локальная болезненность в правой подвздошной области и напряжение мышц передней брюшной стенки. Указанной симптоматике во многих случаях предшествуют боль в эпигастрии, тошнота, многократная рвота, что нередко является одной из причин диагностических ошибок.
Между тем возникновение боли в эпигастральной области при остром аппендиците знаменует “эпигастральную фазу”, что особенно ярко выражено у лиц молодого возраста. Через 3—8 ч боль перемещается в правую подвздошную область (симптом Кохера). Для диагностики острого аппендицита предлагается ориентироваться на наличие многих симптомов, наиболее ценнымими из которых являются следующие.
Симптом Образцова — появление болезненности в поясничной области справа при опускании поднятой кверху и вытянутой правой нижней конечности.
В некоторых случаях локальные симптомы острого аппендицита слабо выражены. Чаще всего это наблюдается при атипичном расположении отростка, ожирении, у беременных и лиц пожилого и старческого возраста. При тазовом расположении червеобразного отростка боль чаще всего определяется над лонным сочленением, нередко наблюдаются частый жидкий стул и учащенное мочеиспускание. При тазовом расположении воспаленного червеобразного отростка развивается соответствующая симптоматика.
В этих случаях большую помощь в диагностике оказывают ректальное и влагалищное исследования. При ретроцекальном и ретроперитонеальном расположении червеобразного отростка у 10 % больных напряжение передней брюшной стенки либо не определяется, либо выражено очень слабо. При гангренозном аппендиците в периоде, предшествующем перфорации червеобразного отростка, иногда наблюдается “период затишья”, когда боль в области живота уменьшается, что свидетельствует о развитии некроза стенки аппендикса и гибели нервных рецепторов. Повторное появление болей означает развитие перитонита.
Нередко косвенными симптомами заболевания являются озноб, высокая температура тела, тахикардия, лейкоцитоз с палочкоядерным сдвигом лейкоцитарной формулы влево.
В настоящее время признана ошибочность гипотезы о стадийности развития острого аппендицита. В зависимости от ряда причин, в том числе от степени ишемии червеобразного отростка, в последнем сразу возникают или простые, или деструктивные формы воспаления . Это имеет очень большое практическое значение, так как деструктивные формы аппендицита могут возникать в течение 12—24 ч, что ведет к быстрому развитию перитонита. Деструктивному аппендициту свойственна тяжелая интоксикация, значительно затрудняющая его диагностику.
У лиц пожилого и старческого возраста отмечаются слабая выраженность болевого синдрома, нетипичная локализация болей в области живота, отсутствие напряжения мышц передней брюшной стенки, слабая выраженность температурной реакции и невысокий лейкоцитоз.
По данным некоторых исследователей, деструктивные формы аппендицита наблюдались у 64 % больных пожилого и старческого возраста, при этом гангрена червеобразного отростка отмечалась у 12,8 % больных, а перфорация — у 11,1 % больного.
– Также рекомендуем “Интоксикация при остром аппендиците. Кишечные инфекции как причина аппендицита”
Оглавление темы “Дифференциация кишечных инфекций и хирургических заболеваний”:
1. Инфекции и острый панкреатит. Дифференциация острого панкреатита
2. Острый холецистит и кишечные инфекции. Диарея при холецистите
3. Инфекция и острый аппендицит. Дифференциация токсикоинфекции и аппендицита
4. Интоксикация при остром аппендиците. Кишечные инфекции как причина аппендицита
5. Опухоли кишечника. Рак толстой кишки и кишечные инфекции
6. Нарушенная внематочная беременность. Кишечная инфекция и внематочная беременность
7. Диагностика внематочной беременности. Дифференциация кишечной инфекции и внематочной беременности
8. Ранний токсикоз беременных и инфекции. Перекрут кисты и кишечная инфекция
9. Дифференциация пельвиоперитонита. Кишечные инфекции в пожилом возрасте
10. Токсикоинфекции в старости. Кишечные инфекции как причина обострения заболеваний
Источник
Интоксикация при остром аппендиците. Кишечные инфекции как причина аппендицитаСреди симптомов интоксикации, наблюдаемых при остром аппендиците, на одном из первых мест находится повышение температуры тела. У половины больных она колеблется от 38 до 40 °С. При пищевых токсикоинфекциях сведения о лихорадке идентичны. При остром аппендиците тошнота и рвота наблюдаются у 26—42 % больных. При пищевых токсикоинфекциях тошнота и рвота — ведущие симптомы, которые выявляются с той же или большей частотой. Частота диареи при остром аппендиците колеблется от 28 до 43,4 %. При пищевых токсикоинфекциях диарея возникает у 95 % больных. Тахикардия свойственна 57—90 % больных с острым аппендицитом и пищевыми токсикоинфекциями. Лейкоцитоз отмечается У подавляющего большинства больных с аппендицитом и только у 4 % отсутствует. Число леикоцитов, как правило, составляет 12,0—15,0109/л. Лейкоцитоз более 20,0-109/л не характерен для неосложненного аппендицита и более характерен для пищевой токсикоинфекции. Наши наблюдения подтверждают изложенное выше. В течение 5 лет из числа лиц, направленных для госпитализации с диагнозом пищевой токсикоинфекции, у 1902 был диагностирован острый аппендицит. Простая форма аппендицита была у 21,7 %, деструктивная — у 78, 3 % больных, в том числе аппендицит флегмонозный — 55,8%, гангренозный — у 12,8%, перфоративный — у 9,7 % больных. Типичное расположение червеобразного отростка отмечалось у 70,1% больных, атипичное —у 29,9 %, в том числе тазовое — у 10,9 %, ретроцекальное — у 18,4 % и ретроперитонеальное — у 0,6 % больных. У 194 больных (10,2 %) острый аппендицит осложнился перитонитом, из них у 29 был разлитым и у 165 — ограниченным. У значительного большинства наблюдавшихся больных отмечено повышение температуры тела. Более чем у ‘/з из них наблюдались озноб и головная боль. Все пациенты жаловались на боль в области живота, которая чаще локализовалась в правой подвздошной области и лишь в единичных случаях — в левой и нередко (40 %) носила разлитой характер.
Симптом Кохера отмечался у 15,5 % больных, симптом Кюммеля (боль в околопупочной области в начале заболевания) — у 9,5 % больных. Боль носила постоянный (88,7 %) или схваткообразный (11,3 %) характер. “Период затишья” отчетливо выявлялся у 9 % больных, и у 3/4 из них острый аппендицит осложнился перитонитом. Значение симптомов, свойственных острому аппендициту, было различным. Симптом Образцова был положительным у 33,6 % больных, симптом Ситковского — у 26,8 %, симптом Ровзинга — у 30,9 %, симптом Бартомье—Михельсона — у 17,9 % больных; симптом Щеткина—Блюмберга был положительным у 29 % больных, а в тех случаях, когда операции по поводу аппендицита по каким-либо причинам в 1-е сутки не проводились, он становился положительным у 91,7% пациентов. У 207 больных с острым аппендицитом с тазовым расположением червеобразного отростка отмечались признаки “тазовой” симптоматики: болезненность при пальпации над лонным сочленением (у 56 %), чувство давления на прямую кишку и позывы на дефекацию (у 46,3 %). У большинства больных стул был жидким или кашицеобразным, а у 2/3 – более 10 раз в сутки. Иногда отмечалась примесь слизи в кале. Нами наблюдались 114 больных с острым аппендицитом в возрасте старше 70 лет. Выраженность интоксикации у них была незначительной. Лихорадочная реакция отмечалась лишь у 9,6 % пациентов, а у большинства — локальная симптоматика была выражена слабо: сильная боль в правой подвздошной области беспокоила 36,8 % из них, напряжение мышц передней брюшной стенки отмечалось у 33,3 %, положительный симптом Щеткина у 43 % больных. Число лейкоцитов в периферической крови в большинстве случаев (81,5%) было не более 10,0*109/л. Значительные диагностические трудности возникали у беременных (особенно во второй половине), направленных в стационар с диагнозом пищевой токсикоинфекции. Всего наблюдалось 56 женщин, у 29 из них беременность была более 20 нед. Диагностика аппендицита в этих случаях — довольно трудная задача. По нашим наблюдениям, у 896 больных (2,7 % общего числа) пищевыми токсикоинфекциями и сальмонеллезами развился острый аппендицит. БЛ.Осповат, А.И. Копылков (1971) рассматривали все острые хирургические заболевания органов брюшной полости как осложнение острых кишечных инфекций. Б.С.Розанов и А. И. Копылков(1968) сообщили о 16 случаях возникновения острого аппендииита у лиц с лабораторно подтвержденным сальмонеллезом. Н.Д.Ющук (1980), изучая течение экспериментальной сальмонеллезной инфекции у кроликов, отметил резко выраженные морфологические изменения в червеобразном отростке, а при бактериологических исследованиях последних определял наибольшую концентрацию в них сальмонелл. Развитие острого аппендицита у наблюдаемых нами больных происходило в разные сроки в 1-е сутки пишевой токсикоинфекции у 3,2 %, на 2-е сутки – У 19,7 %, на 3-й – у 56,9 %, на 4-е — у 18,4 %, на 5-е — у 1,8 % больных. В первые 2 сут локальная симптоматика (прежде всего диарея), как правило, развивалась в разгар пишевой токсикоинфекции. На 3-й день болезни локальная симптоматика протекала на фоне отсутствия диареи у половины больных, а на 4—5-й день — у большинства (83,8 %). Деструктивные формы аппендицита во время операций были выявлены у 668 больных (74,5 %). Помощь в диагностике острого аппендицита может оказать сонография, позволяющая визуально определить червеобразный отросток, который в норме не выявляется при УЗИ. – Также рекомендуем “Опухоли кишечника. Рак толстой кишки и кишечные инфекции” Оглавление темы “Дифференциация кишечных инфекций и хирургических заболеваний”: |
Источник
анонимно, Женщина, 35 лет
Здравствуйте! Пожалуйста разъясните, нормально ли, что так долго нет улучшений и нужны ли дополнительные обследования?
Мне 35 лет, рост 160см, вес (сейчас) 47 кг. 29.11.14 У меня была лапароскопическая операция по поводу острого флегмозного аппендицита. Операцию перенесла очень легко физически и психологически. Сняли швы и выписали на 6 день с температурой 37.5-37.3 И диареей по 5-6 раз в день. Назначили диету и аципол. На 10 день после операции появились периодические острые боли в животе справа. Температура не снижалась. Но поскольку кроме этого у меня гноился один из швов, то хирург в поликлинике списал температуру на это воспаление и назначил мне цифран. В общей сложности после выписки из больницы, я провела на больничном амбулаторно еще две недели. По поводу болей справа посетила гинеколога (хурург сказал, что с его стороны патологий он не видит), сделала узи. Заключение гинеколога – патологий не выявлено. В результате лечения у хирурга (цифран, обработка шва) температура снизилась, боли в животе пропали, но диарея никуда не исчезла. Два дня я себя чувствовала хорошо, не смотря на частый и жидкий стул (обычного коричневого цвета, без цветовых примесей и непереваренной пищи), а 22.12.14 У меня поднялась температура 38.2, Появились симптомы интоксикации (ломота во всем теле, слабость) начались сильнейшие боли в животе(больше возле пупка) спазматического характера и диарея 13 раз в сутки (по консистенции и цвету стул был как кабачковая икра). Тошноты и рвоты не было, бурления и газов в животе тоже не было. Язык обложен бело-желтым налетом. Вызвала неотложку, от госпитализации в инфекционную больницу отказалась. При пальпации выявлена резкая боль чуть ниже пупка. На следующий день ко мне пришла дежурный терапевт из поликлиники и услышав, что у меня в этот день один раз был стул с примесью зеленого, назначила мне энтерофурил 4 раза в день х 7 дней, диету, смекту, фестал. На прием мне надо было явиться через 5 дней. За это время ничего не изменилось. Стул (зеленого больше не было) стал более жидкий и просто выливался из меня по 7-8 раз в день. Никакой слизи, пены, крови и непереваренной пищи в нем нет. На приеме терапевт удивилась, что антибиотики не подействовали, и назначила мне анализы крови, мочи и кал на яйца гельминтов и скрытую кровь. Анализы оказались в норме по всем пунктам. Как сказала терапевт, бакпосев сдавать уже поздно после антибиотиков. Назначила биохимический анализ крови, с которым 31 декабря мне удалось наконец посетить инфекциониста. Анализ в норме за исключением слегка пониженной амилазы. Инфекционист исключила кишечную инфекцию типа сальмонеллеза, дизентерии и т.П. И предположила, что это либо энтерит, либо синдром раздраженного кишечника, либо внутрибольничная инфекция (и теперь после антибиотиков этого не выяснить). Назначены были энтерол 1 табл х 3 раза в день на 7 дней, бифиформ 2 табл х 3 раза в день на 14 дней, микразим 10000 1 табл х 3 раза в день и диета.
На данный момент, 04.01.15, У меня температура все так же 37.5-37.3, Изредка снижаясь до нормы, диарея до 7 раз как очень жидкая кабачковая икра, спазмы в животе, при пальпации боль возле пупка, тошноты и рвоты нет, желудок не болит, бурления, газов и вздутия живота нет, язык обложен бело-желтым и по бокам следы от зубов, ужасная слабость и снижение веса с начала заболевания уже на 5 кг, давление 100/60 (мое обычное давление всегда 120/80) – темнеет в глазах. Аппетит хороший. Вчера на приеме терапевт сказала, что не знает что со мной и просто продлила больничный. Я не понимаю: мне просто продолжать назначенное лечение и ждать улучшений? Я болею уже второй месяц, а последние две недели мне совсем плохо и нет положительных сдвигов. Я не могу сейчас попасть к гастроэнтерологу, т.К. До нового года он был на больничном, а теперь будет только после праздников. Пойти в платную клинику не могу себе позволить финансово.
Очень надеюсь на ответ.
Анастасия.
Источник
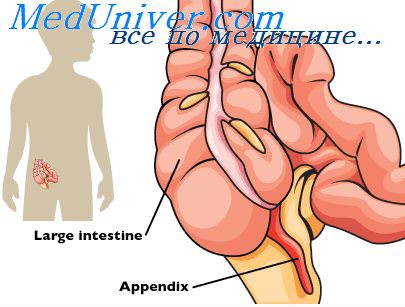
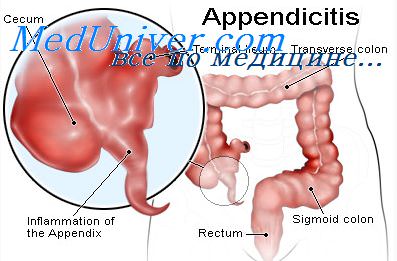
Для начала нужно разобраться, что же называется острым аппендицитом. С научной точки зрения – это воспалительный процесс в червеобразном отростке слепой кишки. Слепая кишка – это начальная часть толстой, которая располагается в правой нижней половине живота (правой подвздошной области). Такое заболевание встречается достаточно часто, требует неотложного хирургического вмешательства, а сама операция входит в круг обязанностей общих хирургов.
Данное заболевание известно человечеству еще издревле, поэтому на сегодняшний день разработан рациональный подход к удалению воспаленного отростка. Но периодически (примерно в десяти случаях из ста) возникают осложнения, причинами которых могут стать запоздалое оперативное вмешательство из-за неправильного или несвоевременного установления диагноза, особенностей реактивности организма и других непредвиденных факторов. Самое главное – вовремя обратиться за помощью к специалисту при первых симптомах острого аппендицита.
Симптомы
На ранней стадии его течение не сопровождается ярко выраженными признаками, потому что воспалительный процесс только начинается, обычно это длится от нескольких часов до суток. Серьезное ухудшение состояния больного происходит после трех суток воспалительного процесса, тут уже высока вероятность деструкции аппендикса, простыми словами – аппендикс может лопнуть и гнойный процесс может распространиться на соседние органы и ткани.
Если вы почувствовали следующие симптомы, то непременно нужно обратиться в больницу за медицинской помощью: интенсивные или умеренные болевые ощущения в подвздошной области справа (которые обычно начинаются в верхней его части – эпигастрии), тошнота и одно- двукратная рвота, возможны диарея, вздутие живота, а также наоборот – незначительный парез кишечника с задержкой стула и газов. Помимо этого, при возникновении воспаления аппендикса наблюдается субфебрильная температура тела (37,0 – 37,5 °C), у больного появляется слабость, вялость, возможно познабливание.
Осложнения
Осложнения острого аппендицита можно разделить на два вида: дооперационные и послеоперационные.
Дооперационные
Такое разделение достаточно условно (потому что некоторые бывают и до, и после операции), но для общего понимания это будет рационально. Первые обычно происходят при несвоевременном обращении в стационар. Также причинами бывают случаи неверной постановки диагноза и аномального расположения аппендикса или течения болезни. К дооперационным осложнениям относятся разрыв (перфорацию) червеобразного отростка, подпеченочный, поддиафрагмальный, тазовый и межкишечный абсцессы, воспаление брюшины (перитонит), аппендикулярный инфильтрат и абсцесс, пилефлебит (тромбофлебит воротной вены).
При запоздалом обращении или пролонгации лечения может случиться такое осложнение, как перфорация (разрыв) аппендикулярного отростка, которая обычно может развиться после третьих суток после появления первых симптомов, характеризуется острой болью и нарастающими перитональными симптомами. В этом случае оперативное лечение становится более сложновыполнимым – кроме собственно аппендэктомии, приходится санировать («почистить») и дренировать (установить дренажные трубки) всю брюшную полость. После 3-4 дня с возникновения заболевания может развиться аппендикулярный инфильтрат (организм пытается ограничить воспалительный процесс, не дать ему распространиться), его зачастую сложно выявить до хирургического вмешательства – чаще его определяют только во время операции.
Если пациент долго не обращался за медицинской помощью, то может развиться аппендикулярный абсцесс – локальное скопление гноя. Возможно возникновение гнойника в малом тазу (тазовый абсцесс). Его симптомами является диарея, частое мочеиспускание, боли над лоном, рези в животе. В редком случае до операции может развиться поддиафрагмальный абсцесс – скопление гноя под куполом диафрагмы, как правило, справа. Во всех случаях лечение только оперативное, вкупе с массивной антибактериальной и дезинтоксикационной терапией.
Исключением является только плотный аппендикулярный инфильтрат – в этом случае воспаление «давят» антибиотиками с последующей аппендэктомией через несколько месяцев. Если у пациента развился пилефлебит, при котором воспаление затронуло вены печени, то он сопровождается продолжительной лихорадкой, пациента знобит, кожа приобретает желтый цвет. Развивается тяжелое гнойно-токсическое поражение печени, для больного это состояние может закончиться сепсисом и даже летальным исходом.
Послеоперационные
Следующий вид осложнений острого аппендицита – послеоперационные, когда червеобразный отросток уже был удален. Такие осложнения встречаются чаще, нежели дооперационные, и проявляются у пожилых пациентов, а также у больных с ослабленным иммунитетом, либо у поздно поступивших в стационар. Их можно разделить на ранние и поздние.
Ранние
Раннее наступает в ближайший период с момента удаления аппендикса, к нему относят осложнения со стороны раны или соседних органов: могут разойтись швы после операции (эвентрация), несостоятельность культи отростка, кровотечение в брюшную полость, продолжится воспалительный процесс (вялотекущий перитонит). Также возможно возникновение межпетлевых, тазовых, поддиафрагмальных абсцессов – тех самых, о которых я писал выше. Такие осложнения не очень часто встречаются, но они могут нанести большой вред здоровью без экстренной повторной операции – санации и дренирования брюшной полости. Ещё более опасен для пациента пилефлебит, который бурно возникает в течение нескольких первых суток после удаления аппендикса и влечет за собой тяжелое поражение печени.
Поздние
По истечении двух недель после операции начинается период поздних послеоперационных осложнений, к которым относятся нагноение (обычно бывает раньше) и расхождение раны, келоидные рубцы, невриномы, лигатурные свищи, формирование послеоперационной грыжи, острая спаечная кишечная непроходимость. Такие последствия необходимо ликвидировать повторным хирургическим вмешательством, а далее наблюдать пациента.
Самое серьёзное осложнение этого периода – тромбоэмболия легочной артерии. Известны случаи, когда она развивалась у пациентов через достаточно большой период времени после операции. К мгновенной смерти может привести массивная тромбоэмболия. При частичной (тромбоэмболии ветвей) состояние больного резко ухудшается, развивается цианоз (синюшность кожного покрова), одышка и резкая боль в грудной клетке. В этом случае помочь пациенту может только своевременная интенсивная терапия, но даже при наступлении ТЭЛА в условиях стационара смертность доходит до 80-90%.
Чтобы избежать негативных последствий острого аппендицита, нужно при первых признаках обратиться в медицинское учреждение. После операции следует придерживаться всех рекомендаций врача и соблюдать постельный режим. Обычно разрешается начинать принимать пищу на 2-3 сутки – это зависит от формы аппендицита и других условий, обязательно обговорите это с лечащим врачом. Рекомендуется начинать питание с продуктов в жидком виде: вода, некрепкий чай, куриный бульон, кисель. Если работа кишечника восстанавливается и течёт гладкий послеоперационный период, то постепенно можно переходить на более привычную пищу.
После выписки из стационара для минимизации риска осложнений нужно примерно около трех месяцев не поднимать тяжелые предметы и избегать физических нагрузок, оберегать рану от попадания воды до снятия швов, отказаться на несколько недель от интимной жизни. Нужно внимательно контролировать свое состояние, если появились малейшие симптомы недомогания или ухудшение самочувствия – необходимо немедленно обратиться к хирургу.
Если вы думаете, что удаление аппендицита – это простая операция для современной медицины, то стоит запомнить, что последствия могут быть самыми плачевными. Относитесь серьезнее к своему здоровью и вовремя обращайтесь в медицинское учреждение для своевременной диагностики и лечения.
Автор: Никита Байдухов
Еще больше интересных статей на нашем сайте b-apteka.ru
Источник