Кишечная инфекция в германии наша
Тематическое оглавление (Медицинские байки)
Одна из самых «горячих» и «пахучих» новостей – вспышка заболеваемости кишечной инфекцией в Германии. Число госпитализированных – более тысячи, число умерших – уже 14.
При обследовании было выяснено, что пострадавшие (все? большинство? некоторые? СМИ на такие мелочи внимания не обращают) ели испанские огурцы. По этому поводу испанские огурцы уже другие страны не покупают, а Г. Онищенко на всякий случай вообще запретил импорт европейских овощей.
Поэтому разрешите высказать несколько фактов, сомнений и недоумений. А так как для доходчивости буду все писать прямо, то особо утонченным натурам под кат лучше не ходить.
Возбудитель вспышки выявлен, это – токсигенный штамм эшерихии коли (E.coli), она же в просторечии – кишечная палочка. Это – симбионт человека, она живет в его кишках и помогает пищеварению. Собственно, формулировка «помогает» – слишком мягкая, реально без нее мы бы просто сдохли с голода.
Эта кишечная палочка живет только в человеке, в других животных живут другие аналогичные бактерии. Давняя мечта генных инженеров – пересадить гены, обеспечивающие расщепление целлюлозы, от кишечной палки коров в E.coli, тогда люди смогут переваривать травку и пастись на лужайках.
Во внешней среде кишечная палка довольно быстро дохнет, в других животных – не живет. Поэтому микробиологические тесты на наличие в продуктах E.coli, фактически, являются тестами на наличие в них свежего дерьма. Если уж совсем точно, то тест – количественный, и его результат называется «коли-индекс». Соответствие продуктов (в частности, столь любимого эпидемиологами молока) или воды норме по коли-индексу говорит, что количество дерьма, имеющегося в продуктах, невелико и не способно причинить вред человеку даже в том случае, если в молоко или воду насрали больные кишечными инфекциями. В продуктах эшерихия, как и болезнетворные бактерии, размножается, так что является хорошим индикатором наличия «просроченных продуктов». Если грубо, то для сметаны в условиях Москвы на выходе из молокозаводов нестандартной по коли-индексу сметаны -10%, в магазине – 30%, а на полке холодильника – уже 50%. Еще раз напомню, что нестандартный коли-индекс говорит, что если тот, кто насрал в вашу сметану, болел какой холерой, то Вы тоже можете заболеть.
E.coli, как симбионт, в человеке имеется в огромном количестве, также в огромном количестве выделяется и хорошо приживается. В свое время проводили эксперименты – директору молочного завода давали выпить «меченый» штамм кишечной палки. Через неделю этот штамм обнаруживали всюду – в кишечнике всех сотрудников, в смывах со стен, ну и, соответственно, в продукции…
Для передачи вполне достаточно тычячной доли грамма дерьма, так что по внешнему виду продукта или воды ничего не поймешь. И, при таких дохах, активно работает контактно-бытовой путь. За ручку взялся – и готово.
Хотя E.coli – симбионт, но время от времени из-за мутаций образуются токсические штаммы, вредящие своему хозяину. Неприятность таких инфекционных вспышек – в крайней заразности больных, плюс – в невысокой тяжести большинства случаев заболеваний. Через некоторое время вспышки гаснут. Вот, насколько помню, несколько лет назад была вспышка в Китае, поражала преимущественно грудных детей, тоже были умершие.
С другой стороны, пока вспышка есть, непонятно, как она пойдет дальше.
Информация, которая есть пока, слишком скудна. Возможным источником заражения немцев были признаны испанские огурцы. Точнее, как Вы уже поняли – дерьмо, в котором были перемазаны испанские огурцы. Или, если выражаться в стиле блоггеров – НЕМЦЫ СРУТ КРОВАВЫМ ПОНОСОМ С ИСПАНСКИХ ГОВНООГУРЦОВ.
Однако есть и повод для сомнений. Во-первых, в Испании на огурцах, признанных возможным источником инфекции, возбудитель не найден, поэтому где произошло попадание на них возбудителя – у производителя, при транспортировке или еще где, пока неизвестно. Далее, насколько понимаю, возбудитель из смывов с огурцов не выявлен, пока данные лишь эпидемиологические, то есть большинство заболевших, по результатам опроса, ели испанские огурцы. Такого рода данные не слишком надежны, может, в тех областях в Германии вообще в основном продаются именно испанские огурцы.
Также было странное сообщение, что большинство заболевших – женщины. В огурцовую гипотезу это как-то не укладывается. Обычно мужчины и женщины болеют примерно одинаково, а самый пораженный контингент – дети. Может, у немок сейчас популярна огурцовая диета? Или еще что, мало ли что немки с огурцами делают?
Так что эпидемиологическое расследование еще только в разгаре, но, в любом случае, меры профилактики стандартные. Это:
– не жрать всякое дерьмо,
– после посещения туалета тщательно мыть руки с мылом,
– мыть руки с мылом перед едой,
– не возить мелких детей на отдых в дальние жаркие страны, а если уж повезли – быть готовыми к интересному отдыху у постели поносящего ребенка,
– в чужих местах не пить воду из-под крана. «Воду оную пьем только кипяченую» – как сказал Маяковский, а не то, в чем разболтали ароматизаторы «сухого сока» и залили в автомат,
– овощи-фрукты тщательно мыть, после чего (если они выдерживают) желательно обдать их кипятком. Также желательно их чистить,
– в случае реальной угрозы заражения отдавать предпочтение вареным овощам и фруктам перед сырыми,
– если заболел, то не заниматься самолечением. Не принимать самостоятельно назначенных антибиотиков, в том числе столь любимого народом левомицетина. Во-первых, после этого из проб возбудитель высеять не удается, так что нельзя ни точный диагноз поставить, ни выяснить, к каким антибиотикам этот конкретно возбудитель устойчив, а к каким – тем. Кроме того, антибиотики при кишечных инфекциях только утяжеляют течение болезни. Назначают их лишь в случае длительного заболевания.
– если заболел маленький ребенок – не стесняться лишний раз вызвать врача,
– к случаям заболевания относиться стоически. Кишечные инфекции хороши тем, что они не дают тяжелых осложнений. В отличие от банальной простуды, после которой может отвалиться и сердце, и суставы.
Источник
Первые сообщения о тяжело протекающих случаях кишечной инфекции пришли из Гамбурга чуть больше недели назад, а количество заболевших уже исчисляется сотнями. Несколько пациентов умерли. Эксперты не на шутку встревожены.
В Германии по-прежнему стремительно растет число больных, инфицированных вирулентной разновидностью бактерии Escherichia coli. По словам профессора Райнхарда Бургера (Reinhard Burger), директора Института имени Роберта Коха в Берлине, только за одни сутки было зарегистрировано 60 новых случаев так называемого гемолитико-уремического синдрома, вызываемого этим опасным патогеном. Всего же речь идет уже о более чем 700 заболевших. Таким образом, несмотря на значительный прогресс, достигнутый немецкими специалистами в идентификации вирулентной бактерии и в поиске первичного источника инфекции, положение остается серьезным. Экспертов тревожит сразу несколько факторов: и то, что инфекция распространяется необычайно быстро, и то, что возрастной и половой состав заболевших совершенно нетипичен для данного заболевания, и особая агрессивность данного штамма бактерии.
От безобидного симбионта – к опасному патогену
Вообще-то Escherichia coli, чаще именуемая просто кишечной палочкой, является естественным обитателем кишечника большинства теплокровных животных, включая домашний скот и человека. В подавляющем большинстве случаев эта симбиотическая бактерия не только совершенно безвредна, но и выполняет ряд важных функций. В частности, в организме человека она синтезирует витамин К, а также подавляет развитие многих патогенных микроорганизмов. Однако время от времени в результате мутаций, а также в результате так называемого горизонтального переноса генов (то есть обмена генами с микроорганизмами других видов), среди безвредных штаммов эшерихии могут формироваться штаммы со свойствами, губительными для организма-хозяина.
Именно такой штамм и вызвал нынешнюю эпидемию, начавшуюся в середине мая на севере Германии и быстро распространяющуюся теперь по стране. Речь идет о патогенной кишечной палочке под названием “энтерогеморрагическая эшерихия коли”, сокращенно ЭГЭК. Профессор Александр Кекуле (Alexander Kekulé), директор Института медицинской микробиологии при университете Галле, поясняет: “ЭГЭК были изначально самыми обычными кишечными палочками, но в какой-то момент они обрели опасные новые свойства, позаимствованные у возбудителей дизентерии и ряда других тяжелых форм диареи. В результате ЭГЭК начали синтезировать токсин, разрушительно действующий не только на слизистую оболочку кишечника, что вызывает сильные боли и кровавый понос, но и на слой эпителия, выстилающий изнутри кровеносные сосуды, что чревато острой почечной недостаточностью. В медицине это называется гемолитико-уремическим синдромом”.
Сегодня всё не так, как было раньше
Число заболевших растет с каждым днем, что само по себе довольно необычно. В Германии в прежние годы отмечались лишь единичные случаи заболевания и лишь у детей – они заражались, например, когда гладили животных в зоопарке на площадке молодняка. Впрочем, инфекция может передаваться и через сырые мясные и молочные продукты, и через зараженные бактерией овощи и фрукты, и даже непосредственно от человека к человеку, однако при соблюдении правил гигиены в быту и санитарных норм при приготовлении пищи это случается очень редко. Да и протекала болезнь, как правило, легко. Действительно тяжелые случаи, когда токсин кишечной палочки вызывал полный отказ почек, были исключением.
Конечно, это требовало срочной госпитализации пациента в отделение интенсивной терапии, но уже через день-другой врачам обычно удавалось полностью вывести токсин из организма с помощью процедуры гемодиализа, и функция почек сама собой восстанавливалась. Дело обходилось даже без переливания крови и без приема антибиотиков – хотя эта бактерия очень чувствительна к стрептомицину и другим препаратам аминогликозидной группы.
Сейчас ситуация совершенно иная. Штамм, вызвавший нынешнюю эпидемию, обладает резистентностью ко многим антибиотикам. Против него эффективны лишь ципрофлоксацин и карбапенемы. Правда, медики вообще не рекомендуют назначать антибиотики в борьбе с кишечной палочкой: они лишь продлевают время ее нахождения в организме и побуждают ее синтезировать еще больше токсинов. Организм больного способен сам избавиться от патогена, а задача медиков – помочь ему в этом. Такая помощь заключается в гемодиализе и – при значительной кровопотере – в переливании крови. Так что резистентность к антибиотикам нынешнего возбудителя болезни сама по себе не страшна, но указывает не необычность данного патогенного штамма.
Правда, совсем уж незнакомцем его назвать нельзя: по словам профессора Хельге Карха (Helge Karch), директора Института гигиены при университетской клинике Мюнстера, речь идет об одном из 42 штаммов, зарегистрированных в Германии с 1996 года, а именно к штамму HUSEC 41 / ST678. Однако до сих пор этот штамм не вызывал никаких эпидемий ни в Германии, ни в других странах мира.
Сохранить здоровье помогут санитария и гигиена
Понятно, что при любой инфекции крайне желательно выявить ее источник, но эта работа сравнима разве что с поиском иголки в стоге сена. “Это всегда большая загадка, – поясняет профессор Кекуле. – Вспышки инфекции время от времени случаются, но установить точно источник удается крайне редко. В данном случае необычно то, что почти все заболевшие – взрослые, в основном женщины, и что инфекция проявилась сразу на довольно значительной территории”.
Эксперты проделали колоссальную работу, подробно опрашивая больных и здоровых жителей тех регионов, где получила распространение инфекция, и в конце концов вышли на след опасного патогена. Вирулентные бактерии были обнаружены на нескольких огурцах из крупной партии от испанского производителя Pepino Bio Frunet. Эта партия, состоявшая из 180 ящиков, распродавалась через оптовый рынок Гамбурга. Именно в Гамбурге день-два спустя и были зарегистрированы первые случаи заболевания. Правда, тут еще далеко не все ясно: оказалось, например, что уже в Гамбурге один европоддон с товаром упал на землю в грязь, но тем не менее и эти огурцы поступили в продажу. Таким образом, вполне возможно, что бактерия попала на овощи не в Испании при их производстве, а в Германии – при их транспортировке. Кроме того, не исключена возможность существования и других источников инфекции.
Что же касается предотвращения новых случаев заболевания, то здесь прежде всего напрашиваются самые общие рекомендации: соблюдать правила гигиены, не употреблять в пищу сырые продукты животного происхождения, тщательно мыть горячей водой овощи и фрукты. А Институт имени Роберта Коха даже советует вообще временно отказаться от огурцов, помидоров и зеленого салата.
Автор: Владимир Фрадкин
Редактор: Ефим Шуман
- Дата
27.05.2011 - Темы
Институт имени Роберта Коха - Ключевые слова
эпидемиологи,
кишечная палочка,
энтерогеморрагическая эшерихия коли,
Escherichia coli,
патогенная бактерия,
инфекция,
горизонтальный перенос генов,
мутации,
ЭГЭК,
токсин,
диарея,
кровавый понос,
острая почечная недостаточность,
гемолитико-уремический синдром,
гемодиализ,
антибиотики,
стрептомицин,
препараты аминогликозидной группы,
карбапенемы,
ципрофлоксацин - Напечатать
Напечатать эту страницу - Постоянная ссылка
https://p.dw.com/p/11N21
Источник
 Автор: Трубачева Е.С., врач – клинический фармаколог
Автор: Трубачева Е.С., врач – клинический фармаколог
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Актуальность обсуждения данного микроорганизма состоит в том, что кишечная палочка – это чемпион по созданию проблем как для пациентов, так и для медицинского персонала стационаров и в амбулаторной службе. Хуже нее только клебсиелла, но о ней поговорим попозже. При этом E.coli не летает по воздуху и не имеет ножек для самостоятельного перемещения и инфицирование ею – это почти всегда «болезнь грязных рук». С патологией, вызванной этим возбудителем, пациент может прийти к любому врачу, а медицинский персонал может принести уже на своих руках кишечную палочку любому пациенту с одной лишь разницей – это будет не дикий и симпатичный зверек, убиваемый обычным амоксицилином, а вооруженная до зубов особь, умеющая очень эффективно убивать сама. То есть это один из тех врагов, которых совершенно точно надо знать в лицо.
Микробиологические аспекты
E.coli относится к типичным представителям семейства Enterobacteriaceae, являясь грамотрицательной бактерией, факультативным анаэробом в составе нормальной кишечной микрофлоры человека. Но тут же становится патогеном, выбравшись из среды нормального обитания, хотя отдельные штаммы являются патогенными и для желудочно-кишечного тракта. То есть кишечная палочка относится к кишечным комменсалам, кишечным патогенам и внекишечным патогенам, каждый из которых мы кратко разберем.
К штаммам E.coli, действующим как кишечные патогены и встречающимся чаще других, относятся:
- Штамм серотипа O157:H7 (STEC O157) или так называемый энтерогеморрагический штамм E.coli, который является причиной 90% случаев геморрагических колитов и 10% случаев гемолитико-уремического синдрома. Встречается достаточно часто, а если вы работаете в стационарах плановой помощи, то это один из обязательных анализов для принятия решения о госпитализации, так что так или иначе он на слуху. Проблема инфицирования этим возбудителем связана с употреблением плохо термически обработанной пищи и передачи штамма контактным путем от человека к человеку, проще говоря, через руки.
- Второй крайне опасный высоко-патогенный штамм кишечной палочки – O104:H4, вызвавший в Германии 2011 году эпидемию с высоким уровнем смертности среди пациентов с пищевыми токсико-инфекциями вследствие развития гемолитико-уремического синдрома. Если помните, это была очень громкая история с перекрытиями границ для испанских огурцов, потом вообще для всей плодоовощной продукции из Европы в Россию, пока искали хотя бы источник, не говоря уж о виновнике тех событий. Окончательно виновными тогда были обозначены листья салата, в поливе которых использовалась вода с признаками фекального заражения, а затем речь пошла уже о пророщенных семенах, которые так же полили фекально-зараженной водичкой. Так вышли на конкретный штамм E.coli – O104:H4, который, подвергшись санации антибиотиком, выплескивает эндотоксин, вызывающий гемолиз и острую почечную недостаточность. В итоге – массовая летальность пациентов, получавших антибиотики.
Затем тот же штамм обнаружился при вспышке ПТИ в Финляндии, но к тому времени пациентов с диареями до появления микробиологических результатов перестали лечить бактерицидными антибиотиками и ситуация была купирована в зародыше.
И третий громкий (для нашей страны) случай – это массовое заболевание питерских школьников в Грузии, где так же был выявлен этот штамм (пресс-релиз Роспотребнадзора по данному случаю лежит здесь).
- Кроме вышеперечисленных существуют энтеротоксические (вызывают «диарею путешественников»), энтероинвазивные (вызывают кровавую диарею) и энтеропатогенные (водянистая диарея у новорожденных) штаммы.
Когда кишечная палочка выступает внекишечным патогенном? Почти всегда, когда обнаруживается вне места своего нормального обитания.
- Заболевания мочевыводящий путей. Здесь E.coli является абсолютным лидером и играет ведущую роль в развитии:
- Острых циститов
- Пиелонефритов
- Абсцессов почек и
- Простатитов
Этот факт объясняется близким анатомическим расположением двух систем и огрехами в личной гигиене, что позволяет на этапе эмпирической терапии вышеперечисленных заболеваний сразу же назначать препараты, активные в отношении кишечной палочки.
- Заболевания желудочно-кишечного тракта:
- Диарея путешественников
- Интраабдоминальные абсцессы и перитониты, чаще всего носящие вторичный характер (прободение кишки в результате первичного заболевания, либо при дефектах оперативного вмешательства)
- Инфекции центральной нервной системы у очень ослабленных пациентов, результатом чего будет развитие менингитов. Встречается в основном у лиц старческого возраста и новорожденных. Кроме того, в случае внутрибольничного заражения менингит может развиться в результате плохой обработки рук медицинского персонала перед оперативным вмешательством или перевязками.
- Инфекции кровотока, а именно сепсис, как продолжение развития заболеваний мочевыводящих путей, ЖКТ и билиарного тракта вследствие метастазирования очага инфекции. Лечению поддается крайне тяжело, особенно если задействованы внутрибольничные штаммы, летальность чрезвычайно высокая.
- Инфекции кожи и мягких тканей как следствие раневых инфекций после вмешательств на органах брюшной полости.
- Внутрибольничные пневмонии, вызванные устойчивыми штаммами кишечной палочки, целиком связаны с дефектами ухода за пациентом и фактором чистоты, точнее ее отсутствия, рук медицинского персонала или ухаживающих родственников. Факт внутрибольничного заражения доказывается элементарно, что будет наглядно продемонстрировано в следующем разделе.
- Послеродовые (и не только) эндометриты. Вынуждены упомянуть и эту патологию, так как инфицирование кишечной палочкой встречается все чаще и чаще, а большой настороженности нет. Как результат, можно очень сильно промахнуться с антибактериальной терапией и, как следствие, прийти к экстирпации органа в виду неэффективности антибиотикотерапии. Натолкнуть на мысль может более позднее, чем обычно, поступление и более агрессивное, чем обычно течение. Дополнительный осмотр прианальной области так же может натолкнуть на вероятность развития именно такого инфицирования.
(часть вторая) Практические вопросы диагностики и лечения.
Когда мы можем заподозрить, что перед нами пациент с инфекцией, вызванной кишечной палочкой?
- Пациенты с диареей, приехавшие из отпуска и все-таки смогшие прийти на прием (диарея путешественников или энтеротоксигенные штаммы E.coli).
- Пациенты со всеми заболеваниями мочевыделительной системы, в том числе беременные, но строго с наличием симптоматики (не надо лечить бессимптомную бактериурию, иначе вырастите резистентные штаммы и создадите проблему и себе, и женщине, и роддому в последующем).
- В стационарах – нозокомиальные пневмонии, послеоперационные менингиты, перитониты, сепсисы и т. д., носящие вторичный характер.
Подтвердить или полностью исключить кишечную палочку из возбудителей может только микробиологическое исследование. Конечно, в современных условиях микробиология уже становится практически эксклюзивом, но мы пришли учиться, а учится надо на правильных примерах, поэтому далее будет рассмотрен ряд антибиотикограмм, выполненных автоматизированными системами тестирования. Вдруг вам повезет, и в вашем лечебном учреждении все уже есть или в ближайшее время будет, а вы уже умеете с этим всем работать?
Если вы читаете данный цикл по порядку, то в базовом разделе по микробиологии был выложен ряд антибиотикограмм некоего микроорганизма в контексте нарастания антибиотикорезистентности, и это была наша сегодняшняя героиня – кишечная палочка.
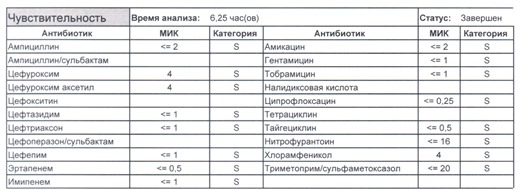
- Начнем с дикого и крайне симпатичного штамма E.coli, который живет в кишечнике и обеспечивает синтез витамина К. С ним сталкиваются доктора амбулаторной службы у пациентов с инфекциями мочевыводящих путей или в случае госпитализации у пациентов, которые не получали антибиотики около года. И именно такую чувствительность мы имеем в виду, когда назначаем эмпирическую антибиотикотерапию
Чем лечим?
- Как видите, зверь чувствителен абсолютно ко всему, и это как раз тот случай, когда можно свободно пользоваться табличными материалами справочников или клинических рекомендаций, так как механизмы резистентности полностью отсутствуют.
- Если в ваши руки попал пациент, которого в течение последнего полугодия лечили антибиотиками пенициллинового ряда, то антибиотикограмма может выглядеть следующим образом.
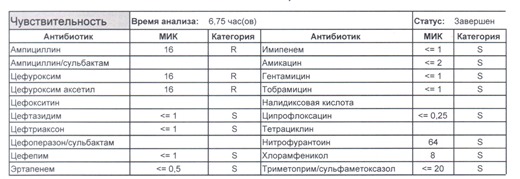
Если такая кишечная палочка окажется внекишечным патогенном, и перед вами будет беременная и ИМП (самый частый случай), то нам необходимо преодолеть резистентность к пенициллинам, то есть подавить деятельность пенициллиназ. Соответственно высокую эффективность продемонстрируют препараты с ингибиторами бета-лактамаз, чаще всего амоксициллина/клавуланат, как наиболее безопасный и эффективный. Единственное, пациентку необходимо предупредить, что в результате стимуляции рецепторов кишечника может развиться антибиотик-ассоциированная диарея.
- Отдельно хотелось бы обратить внимание на следующий штамм E.coli, как типичного обладателя бета-лактамаз расширенного спектра. И эти БЛРС чаще всего вырабатываются в результате неуемного использования цефалоспоринов третьего поколения и совершенно конкретного его представителя – цефтриаксона.
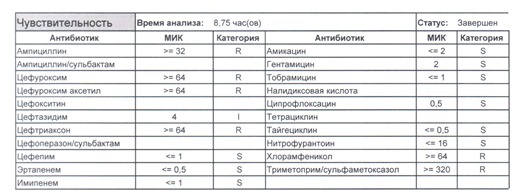
В каких ситуациях мы можем увидеть (или подумать) о таком звере:
- Пациент сам рассказывает, что получал цефтриаксон в промежутке полугодия
- Пациент был переведен из другого стационара (хотя там можно будет и следующую картинку обнаружить)
- Пациент ничего не получал, и вообще в больнице не лежал, но возбудитель попал с рук медицинского персонала, вызвав внутрибольничную инфекцию
- И самый простой случай – посев был взят в момент проведения терапии цефтриаксоном
Что делать?
- Помнить, что перед вами пациент – носитель возбудителя, который может быть перенесен и создаст серьезную опасность жизни более слабому. Поэтому и персонал, и сам пациент, должны неукоснительно соблюдать санитарные правила для недопущения переноса.
- Чем лечить? Так как ни один ингибитор бета-лактамаз тут уже не работает, БЛРС отлично их разрушают, то выбор будет невелик, и лучше, чтобы этот выбор делал специально-обученный специалист – врач-клинический фармаколог, так как в данной ситуации важную роль играют не только данные о чувствительности и резистентности, но и МПК возбудителя, например. Не говоря уже о факторе фармакодинамики и самом очаге локализации инфекции.
- Если клин. фарма нет или он не специально обученный – тогда лечим в соответствии с клиническими рекомендациями по соответствующей нозологии из раздела «препараты резерва». Не лишним будет обсудить ситуацию с врачом-бактериологом клинической лаборатории, делающей для вас посевы.
- Один из самых плохих вариантов, который вы можете увидеть
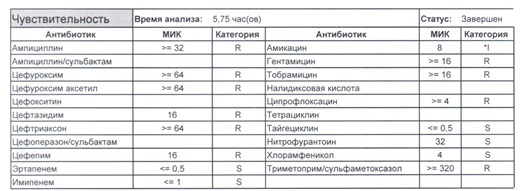
Подобный пациент не придет к вам своими ногами, его не увидит амбулаторная служба, это абсолютно стационарные больные, и если их привезут, то только из другого лечебного учреждения. Чаще всего это пациенты палат интенсивной терапии или реанимации, и такой возбудитель носит на 100% нозокомиальный характер.
Когда можем его обнаружить:
- вторичные перитониты,
- нозокомиальные пневмонии,
- пиелонефриты,
- послеоперационные менингиты,
- сепсис и т. п.
И всегда это будет ятрогенное поражение как следствие неправильной гигиены рук персонала либо обработки инструментария. Можно возразить «но как же тяжелые перитониты?». Отвечу тем, что для тяжелых перитонитов без дефектов ухода наиболее характерен штамм на третьем рисунке, так как для того, чтобы вырастить такую зверюгу, тяжелому перитониту здоровья не хватит, он от осложнений погибнуть успеет, а сама кишечная палочка ножками ходить не умеет, мы ее исключительно неправильно мытыми ручками разносим, и доказать это элементарно, так как точно такие же штаммы будут высеваться при плановых проверках эпидемиологической службы.
Что делать?
- Для эрадикации такого возбудителя нужен не просто отдельный обученный специалист и имеющая весь набор препаратов резерва аптека, но и напряженная работа эпидемиологической службы, так как подобный пациент должен быть изолирован в отдельную палату, а лучше изолятор (не подумайте, что бред – при правильной организации такие вещи вполне реальны) с проведением карантинных мероприятий, так как основная проблема появления подобного рода возбудителей в том, что они очень быстро разбегаются по всему корпусу (или стационару, если корпуса не изолированы) и обсеменяют все и вся, нанося вред другим ослабленным тяжелой болезнью пациентам и заселяя кишечники всего медицинского персонала.
- И еще одно крайне мерзкое свойство таких возбудителей – они умеют осуществлять горизонтальный перенос механизмов резистентности с другой флорой семейства Enterobacteriaceae, и даже если вы избавились от E.coli, неприятным сюрпризом может стать ее подруга клебсиелла, наносящая еще больший вред и по сути добивающая больного. Избавится полностью от этих возбудителей невозможно, для этого надо избавится от медицинского персонала как основных носителей, но контролировать можно – мероприятия подробно расписаны в действующих СанПиН 2.1.3.2630-10. Так что в случае выявления подобного возбудителя речь пойдет не только о лечении того пациента, у которого он обнаружен, но и проведения мероприятий по недопущению инфицирования всех остальных пациентов (а это, напомню, почти всегда ПИТ или ОРИТ), находящихся рядом.
- И в заключение необходимо упомянуть о панрезистентной E.coli, вооруженной полным спектром механизмов резистентности. В антибиотикограмме будут тотальные R, а МПК возбудителей пробьют все возможные потолки. К счастью для автора, она с таким зверем пока не сталкивалась, что связано с наличием работающей системы эпиднадзора, поэтому картинки не будет, хотя ее несложно представить. Такие пациенты, если кишечная палочка окажется патогеном, а не колонизатором (мало ли с чьих рук, например, в рану упала), к сожалению, почти не выживают, так как изначально являются крайне тяжелыми соматически, а кишечная палочка обычно подводит черту к их существования на бренной земле.
Что делать?
- Не допускать развития такой, не побоюсь этого слова, зверюги в ваших стационарах, а если появилась – гонять эпидемиологическую службу, чтобы избавляла руки и поверхности от такого рода заражения, что возможно только при условии наличия достаточного количества расходных материалов, перчаток и дезинфицирующих средств.
А теперь подведем небольшой итог нашего непростого разговора:
- Кишечная палочка – возбудитель очень серьезный и не следует его недооценивать. В ее типах также необходимо четко ориентироваться.
- В первую очередь о ней мы думаем при лечении инфекций мочевыводящих путей, особенно у беременных.
- Если перед нами пациент с признаками кишечной инфекции, то подход к терапии антибиотиками должен быть сугубо индивидуальным, и если состояние позволяет, то до получения микробиологии – вообще без антибиотиков. Если не позволяет – это должны быть бактериостатики.
- Мы никогда не лечим только анализ, и даже микробиологическое заключение, мы всегда лечим пациента со всем комплексом его симптомов и синдромов. Но микробиология помогает решить как дифференциально-диагностические задачи, что и позволяет отделить безусловный патоген от мирно живущего комменсала.
- Микробиологическая диагностика носит ключевое значение как для подтверждения самого возбудителя, так и для выбора необходимого антибиотика
- В случае выявления резистентных и панрезистентных возбудителей, помимо лечения самого пациента должна в полной мере задействоваться эпидемиологическая служба лечебного учреждения
Резюмируя вышесказанное, и как бы обидно это ни прозвучало, но почти всегда инфекции, вызванные кишечной палочкой, – это «болезни грязных рук» и показатель микробиологического неблагополучия. И одна из серьезных проблем медико-профилактических служб, так как при всем желании они не смогут полностью изъять источник инфицирования, так как он в прямом смысле находится во всех нас, и только соблюдение санитарных правил и санпросвет. работа могут значительно поспособствовать в сдерживании развития вышеуказанных заболеваний.
Вас может заинтересовать
Острый синусит
Острый фарингит
Студент колледжа с измененным психическим статусом
Антибиотикотерапия при эпидуральных абсцессах
Clostridium difficile
Источник