Кишечная непроходимость карта вызова смп

К56.6 Другая и неуточнённая кишечная непроходимость
Основные клинические симптомы
Острая кишечная непроходимость
Начальная стадия «местные проявления» (от 2 до 12 часов):
- Острая схваткообразная абдоминальная боль;
- Рвота пищей, желчью;
- Отсутствие дефекации и отхождения газов;
- Аускультативно: усиление перистальтики, симптом Склярова («шум плеска»);
Промежуточная стадия «мнимого благополучия» (12-36 часов):
- Абдоминальная боль постоянная, разлитая, неинтенсивная;
- Живот вздут, ассиметричен, перистальтика ослаблена;
- Рвота желчью, кишечным содержимым с каловым запахом;
- Отсутствие дефекации и отхождения газов;
- При пальцевом исследовании прямой кишки возможен симптом Обуховской больницы (зияющий сфинктер, пустая и расширенная ампула прямой кишки);
- Симптомы гиповолемии.
Поздняя «терминальная стадия» (>36 часов):
- Живот вздут, ассиметричен, перистальтика не выслушивается;
- Рвота кишечным содержимым с каловым запахом;
- Симптомы перитонита (см. «Острый перитонит»).
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Термометрия общая;
- Исследование уровня глюкозы в крови с помощью анализатора;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Дополнительно, в промежуточную и позднюю стадии:
- Пульсоксиметрия;
- Мониторирование электрокардиографических данных;
- Контроль диуреза;
Для врачей анестезиологов-реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Лечебные мероприятия
Слабительные и средства, стимулирующие перистальтику противопоказаны!
Метоклопрамид противопоказан при механической непроходимости!
Начальная стадия
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Промежуточная и поздняя стадия
- Обеспечение лечебно-охранительного режима;
- Положение пациента в зависимости от показателей гемодинамики;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з маску или носовые катетеры;
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Натрия хлорид 0,9% – в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При артериальной гипотензии (САД < 90 мм рт.ст.):
- Катетеризация 2-ой периферической вены или установка внутрикостного доступа или для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Коллоиды – в/в (внутрикостно) со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
- Дофамин – 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин -1-3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин – 4 мг в/в (внутрикостно), капельно или инфузоматом, со скоростью 2 мкг/мин. на месте и во время медицинской эвакуации;
- Для врачей анестезиологов-реаниматологов:
При уровне SpО2 < 90% на фоне оксигенации 100 % О2 или, и при уровне сознания < 9 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
- Перевод на ИВЛ;
- ИВЛ в режиме нормовентиляции;
- Зонд в желудок;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Общие тактические мероприятия
Начальная стадия
- Выполнить медицинскую эвакуацию.
Промежуточная и поздняя стадия
При уровне SpО2 > 90% на фоне оксигенации 100% О2, уровне сознания > 12 баллов по шкале ком Глазго, САД >90 мм рт.ст.:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При уровне SpО2 < 90% на фоне оксигенации 100% О2 или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90мм рт.ст.):
Для бригад всех профилей, кроме реанимационных:
- Вызвать реанимационную бригаду;
- Проводить терапию до передачи пациента реанимационной бригаде.
Для реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Источник
Острая кишечная непроходимость — нарушение пассажа кишечного содержимого по пищеварительному тракту. Летальность при этом заболевании высокая и напрямую зависит от сроков доставки больного в хирургический стационар.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Этиология острой кишечной непроходимости:
■ спаечный процесс после перенесённых абдоминальных операций;
■ странгуляции, заворот кишки, инвагинации;
■ закрытие просвета кишки (опухолью, каловым или жёлчным камнем, инородным телом, скоплением аскарид);
■ рубцевание кишки (стриктура, стеноз);
■ сдавление кишки извне (опухоли других органов);
■ ущемление при грыже;
■ нарушение моторики кишечника эндогенной (нейрогеннои, сосудистой или метаболической) природы у больных инфарктом миокарда, острым панкреатитом, почечной коликой и др., а также экзогенной природы (лекарственная или пищевая интоксикация, травма живота).
Патогенез заболевания обусловлен:
■ всасыванием из кишечника токсических продуктов, в том числе бактериальных эндотоксинов при некрозе кишки;
■ развитием гипотонии и шока, гипогликемии, гипо- и диспротеинемии;
■ потерей электролитов вследствие сопутствующей рвоты.
Независимо от причины (обтурация просвета, нарушение кровообращения в брыжейке и стенке кишки, нарушение моторики) быстро развивается тяжёлая эндогенная интоксикация.
КЛАССИФИКАЦИЯ
По длительности заболевания:
■ острая;
■ хроническая.
По механизму развития:
■ механическая (странгуляционная и обтурационная);
■ динамическая (паралитическая и спастическая);
■ смешанная (спаечная, инвагинационная).
По локализации:
■ тонкокишечная (высокая, низкая);
■ толстокишечная.
По клиническому течению условно выделяют три периода:
■ ярких клинических симптомов;
■ мнимого благополучия;
■ развитие осложнений (перитонит, шок).
КЛИНИЧЕСКАЯ КАРТИНА
Клинические проявления разнообразны и зависят от вида непроходимости кишечника и стадии патологического процесса. Для любой острой кишечной непроходимости характерны:
■ внезапное начало заболевания;
■ схваткообразная боль в животе, которая вскоре становится разлитой и приобретает постоянный характер;
■ вздутие живота и задержка стула и газов;
■ отсутствие перистальтики кишечника;
■ многократная тошнота и рвота, не приносящая облегчения.
Возможные осложнения. Обезвоживание организма, токсикоз, перитонит.
Дифференциальная диагностика. Проводят со всеми острыми заболеваниями органов брюшной полости.
СОВЕТЫ ПОЗВОНИВШЕМУ
■ Позвольте больному принять удобную для него позу.
■ Уложите больного на спину.
■ Не давайте больному есть и пить.
■ Найдите препараты, которые принимает больной, и покажите их врачу или фельдшеру СМП.
■ Не оставляйте больного без присмотра.
ДЕЙСТВИЯ НА ВЫЗОВЕ
■ Диагностика
ОБЯЗАТЕЛЬНЫЕ ВОПРОСЫ
■ Когда началась боль? Какой характер боли (постоянные, схваткообразные)? Изменяется ли интенсивность боли в динамике? Усиливаются ли боли при движении?
■ Была ли рвота (характер рвотных масс)? Сколько раз?
■ Отходят ли газы?
■ Когда последний раз был стул?
■ Были ли в анамнезе абдоминальные операции?
■ Какими сопутствующими заболеваниями Вы страдаете?
■ Наблюдаетесь ли у онколога?
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
■ Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
■ Визуальная оценка цвета кожных покровов (бледные, холодный пот, мраморность кожи конечностей) и видимых слизистых (язык сухой, обложен белым налётом).
■ Исследование пульса, измерение ЧСС и АД (тахикардия, гипотония).
■ Осмотр живота: наличие послеоперационных рубцов, грыжи, вздутия, асимметричности, видимой перистальтики; оценка участия живота в акте дыхания.
■ Перкуссия живота: тимпанит.
■ Пальпация и аускультация живота: болезненный, на ранних стадиях заболевания — усиление перистальтики и шум плеска, которые с появлением симптомов раздражения брюшины исчезают и сменяются вздутием живота; иногда наблюдают опухолевидное образование.
■ Осмотр брюшной стенки на наличие грыжи (паховой, бедренной, пупочной) и признаков её ущемления.
■ Выявление симптомов острой кишечной непроходимости: □ Вааля — локальное вздутие петли кишки и высокий тимпанит над нею вследствие заворота;
□ Склярова — при лёгком сотрясении передней брюшной стенки слышен шум плеска жидкости, находящейся в переполненной тонкой кишке.
■ Пальцевое ректальное исследование:
□ симптом Обуховской больницы — расширенная и пустая ампула прямой кишки при ректальном исследовании свидетельствует о низкой толстокишечной непроходимости.
■ Наличие ассоциированных симптомов: тошнота, рвота, задержка газов, отсутствие стула.
Лечение
Показания к госпитализации. Больного с острой кишечной непроходимостью экстренно госпитализируют в хирургическое отделение стационара.
Транспортировка больного на носилках, чтобы обеспечить максимальный покой, уменьшающий интенсивность абдоминальной боли.
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ
■ Назначение любых анальгетиков
■ Промывание желудка.
ЛЕЧЕНИЕ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Основная задача СМП при острой кишечной непроходимости — экстренная госпитализация больного в хирургическое отделение стационара. Нужно обеспечить венозный доступ, следить за витальными функциями больного и поддерживать их в соответствии с общереанимационными принципами.
Во время транспортировки в/в капельно: раствор натрия хлорида 0,9% — 400 мл, раствор глюкозы 5% — 400 мл.
Клинический пример
Больной 40 лет. Жалобы на схваткообразные боли в животе, многократную рвоту, задержку стула и газов.
Несколько лет назад перенес операцию в связи с прободением язвы желудка.
При осмотре состояние средней тяжести. Лицо осунувшееся, сухой язык. ЧСС 120 в минуту. АД 90/60 мм рт ст. Живот вздут, через брюшную стенку пальпируются вздутые петли кишечника. Определяется шум плеска. Симптом Щеткина-Блюмберга не выражен.
Ds. Острая кишечная непроходимость.
Sol. Natrii chloridi 0,9%-500 ml в/в капельно.
Источник
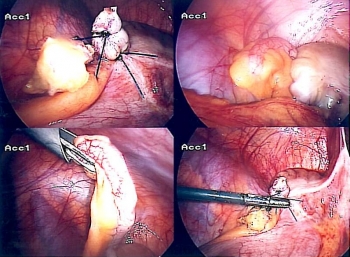
Лапароскопия аппендикса
Острый аппендицит
Боли в правой подвздошной области, усиливающуюся при кашле, чихании, ходьбе. Иррадиации боли нет!
Симптомы:
1. Щёткина- Блюмберга (симптом раздражения брюшины).
2. Ситковского (усиление боли при повороте больного на правый бок).
3. Бартомье Михельсона (усиление боли при пальпации в правой подвздошной области в положении больного на правом боку).
4. Кохера — Волковича (боль вначале локализуется в эпигастрии, а затем переходит в правую подвздошную область).
5. Образцова (при пальпации в области аппендикса с вытянутой вверх ногой — резкое усиление боли).
6. Ровзинга (при толчкообразной пальпации в левой половине живота -боли справа за счёт передвижения газов).
7. Воскресенского (симптом «рубашки»).
Острый холецистит
Боли в правом подреберье, эпигастрии. Тошнота, многократная рвота желчью, не приносящая облегчения, горечь во рту. Положительный симптом Щёткина-Блюмберга, симптом Ортнера (поколачивание по рёберной дуге справа — резкое усиление боли), Мерфи (симптом «прерванного вдоха» — при введении пальцев рук в правое подреберье просят больного вдохнуть при этом происходит резкое усиление боли), Френикус — симптом (боль в правом плече и надплечье). Может быть повышение температуры тела до фебрильных цифр, желтуха, задержка стула, вздутие живота.
Прободная язва желудка или 12-перстной кишки
Сильнейшая боль в эпигастрии («удар кинжалом»), бледность, холодный пот, тахикардия, снижение артериального давления, дефанс, положительный симптом Щёткина-Блюмберга, рвота. Больной лежит на боку или спине с подтянутыми к животу ногами. Перкуторно — печёночная тупость отсутствует, аускультативно — отсутствие кишечных шумов.
Медицинская помощь: спазмолитики — в/в, в/м, госпитализация.
Желудочное, желудочно-кишечное кровотечение
При язве желудка или 12-п. кишки. Слабость, г/кружение, рвота алой кровью или типа «кофейной гущи», бледность, сухость во рту, жажда, тахикардия, снижение АД, дёгтеобразный чёрный стул (мелена), м/б боли в эпигастрии. Симптом Бергмана — исчезновение болей вслед за начавшимся к/течением (при язвенной болезни).
Первая медицинская помощь: холод на живот, Sol. Calcii chloridi 10%-10,0 — в/в, инфузионная терапия.
Острая кишечная непроходимость
Острая сильная схваткообразная боль в животе, рвота, задержка стула и газов, тахикардия, артериальная гипертензия, возможно повышение температуры тела от субфебрильных цифр до фебрильной. Язык сухой, обложен налётом. Живот вздут, резко напряжён, асимметричен. При пальпации определяется опухолевидное выпячивание, «шум плеска». Аускультативно «шум падающей капли».
МП: спазмолитики — в/в, в/м, госпитализация.
Прерывание внематочной беременности (по типу разрыва маточной трубы)
Анамнез: нарушение менструального цикла, задержка mensis.
Острая внезапная боль внизу живота, иррадиация в прямую кишку, лопатку (Френикус — с.-м), подреберье. Тошнота. Стул — в N. | Ps, | АД, t° — в N. Язык — в N. «+» с.-м Щёткина-Блюмберга.
МП: спазмолитики — в/в, в/м; инфузионная терапия, госпит.-я.
Острый (обострение хр.) аднексит.
Анамнез: переохлаждение, гнойные бели, воспалительные з.-я придатков. Острые боли внизу живота с иррадиацией в пах, внутреннюю поверхность бедра, поясницу, задний проход. Стул — в N. | t°, язык -влажный, при перитоните — сухой, «+» с.-м Щёткина-Блюмберга, ] Ps, | АД.
ЖКБ. Печёночная колика
Боли в правом подреберье, эпигастрии, иррадиирующие в правую лопатку, плечо. «+» печёночные с.-мы — Ортнера, Мерфи (см. о.холецистит)
Острый панкреатит
После погрешности в диете — интенсивная боль в эпигастрии, вокруг пупка, в правом и левом подреберьях. Боль носит опоясывающий характер. Неукротимая рвота, не приносящая облегчения. М/б вздутие живота. Болезненность при пальпации в эпигастрии, вокруг пупка. «+» с.-м Мендельсона (боль при поколачивании по левой рёберной дуге).
Медицинская помощь: спазмолитики — в/м, госпитализация
Острая окклюзия мезентериальных сосудов
Причины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты, травма.
На первой стадии (первые5-7 ч.) боль в животе, понос, шок. Расхождение между тяжёлым общим состоянием б.-ного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его и умеренная болезненность без симптомов раздражения брюшины, ослабление перистатики кишечника. М/б тестовидная опухоль между пупком и лобком.
Вторая стадия (через 7-12 ч.) — боль усиливается, но перитонеальных с. мов нет.
Третья стадия: больной кричит, мечется, не находит себе места, подтягивает ноги к животу, принимает коленно-локтевое положение.
Резкая боль в животе схваткообразного х.-ра, вздутие живота, задержка стула и газов, перистальтика останавливается. Кровянистый стул, шок, тахикардия, снижение артериального давления, рвота. Болезненность при пальпации в эпигастрии и вокруг пупка
Ущемлённая грыжа
Резкая боль в области грыжевою выпячивания, которое становится плотным, болезненным, невправимым. Тошнота, рвота, сухость во рту, тахикардия, снижение артериального давления. Положительный симптом «кашлевого толчка».
Смотрите также
- Лекция на тему острый живот
- Лекции и тесты по синдромной патологии
- Другие материалы для работников скорой медицинской помощи
Источник

При кишечной непроходимости у пациента карта вызова
скорой является основным документом, по которому
можно судить о качестве оказанной медицинской помощи.
В статье рассмотрим правила оформления карты вызова, требования, которые гарантируют врачу и клинике юридическую и финансовую безопасность в случае судебных разбирательств.
↯
Больше статей в журнале
«Здравоохранение»
Активировать доступ
Кишечная непроходимость: карта вызова
Карта вызова – главный документ, который позволяет оценить работу медперсонала.
Надлежащим образом оформленный документ является необходимым условием для защиты чести и достоинства сотрудников бригады скорой помощи в спорных ситуациях.
Заполнение документа включает в себя точное описание симптомов и жалоб больного, правильное формулирование диагноза.
Кроме того, диагноз должен соответствовать клиническим данным. Как показывает практика, дефекты при составлении карты вызова составляют от 12 до 20%.
Может ли оказывать платные медуслуги станция скорой медицинской помощи? Ответ в Системе Главный врач.
В карту нельзя включать заведомо ложные сведения, например:
- врач указал, что пациента транспортировали на носилках, когда он перемещался самостоятельно;
- медработники вносят записи о температуре, но термометрия не проводилась;
- в карте указано, что пациент отказался от госпитализации, но на самом деле ему это не предлагали.
Все эти ошибки являются грубыми отклонениями от требований оформления медицинской документации и сами по себе могут стать реальным основанием для применения дисциплинарного взыскания или привлечения медработника к другим мерам юридической ответственности.
Заполнение
При постановке пациенту диагноза «кишечная непроходимость» описание карты вызова должно содержать логически взаимосвязанные между собой записи, соответствующие оказанной медпомощи и тактике действий медработников.
Описание медработника должно соответствовать принципам точности, однозначности и полноты.
1. Однозначность и точность предполагает, что:
- в карте вызова отсутствуют общие фразы;
- медработник указывает только те симптомы, которые он наблюдал у пациента;
- употребление при описании только медицинских терминов.
2. Полнота описания подразумевает описание всех факторов, которые тем или иным образом повлияли на суждения специалиста, постановку диагноза, тактику и прогноз лечения, проведенные манипуляции.
↯ Иск к неотложке. Кейс о переполненной больнице и советы в журнале «Здравоохранение»
Кроме того, врач должен фиксировать в карте только существенные данные, которые важны для дифференциальной диагностики, даже если речь идет о специфических симптомах, которые на момент осмотра не были выявлены.
Например, если подозревается острая кишечная непроходимость, указывается такой признак состояния, как рвота.
Далее врач включает в карту вызова описание рвоты – содержимое с желчью, пищей и т.д. При таком уточнении любой другой врач поймет, о какой стадии заболевания шла речь.
Все фразы, используемые в описании, должны характеризоваться простотой и краткостью.

Какие сведения скорая помощь включает в карту вызова:
1) Данный о пациенте, подтвержденные его личными документами или словами родственников.
2) Жалобы пациента. Сотрудники скорой помощи начинают описание с главных жалоб, которые зафиксированы при вызове бригады.
Врач при этом выделяет главные и побочные жалобы, характерные для кишечной непроходимости сочетания жалоб. Также врач дает развернутую характеристику каждой жалобе.
Например, пациент жаловался на то, что у него болит живот – врач указывает, что боль абдоминальная схваткообразная, в промежутках между приступами – не интенсивная, разлитая.
3) Анамнез жизни. Карта вызова скорой медицинской помощи при кишечной непроходимости включает описание патологий, который тем или иным образом влияют на текущее состояние.
Также медик выявляет наличие аллергии, пищевой и лекарственной непереносимости.
4) Описание объективного состояния пациента. Врач характеризует состояние больного, например, тяжелое или удовлетворительное.
Правильно организовать консультации поможет наш пошаговый алгоритм в Системе Главный врач.
Далее происходит оценка по 5 основным критериям:
- уровень давления;
- температура;
- ЧСС;
- частота дыхания;
- уровень сознания.
Если у пациента непроходимость кишечника, в описании указывают результаты пальпации живота.
5) Диагноз, который подтверждается жалобами, анамнезом, данными обследования.
6) Оказание скорой помощи.
7) Показания для госпитализации, способ доставки больного в стационар.
✔ Стандарты СМК, скачайте в Системе Главный врач
 Скачать документ сейчас
Скачать документ сейчас
Скорая медицинская помощь при кишечной непроходимости
Скорая помощь доставляет пациента в хирургическое отделение больницы в кратчайшие сроки. Для временного улучшения состояния больному вводится зонд и промывается желудок.
Если скорая прибыла на промежуточной или поздней стадии болезни, к стандартному перечню процедур рекомендуются следующие вмешательства:
- создание лечебно-охранительного режима;
- принятие рекомендованной позы;
- введение кислорода через носовые катетеры или маску;
- катетеризация периферических вен;
- введение на месте вызова или во время медицинской эвакуации натрия хлорида 0,9% со скоростью от 10 мл/кг/час;
- в случае артериальной гипотензии показано введение коллоидов под аускультативным контролем или катетеризация 2-й периферической вены (других вен по показаниям);
- при сохранении артериальной гипотензии на уровне менее 90 мм рт/ст. пациентам назначается адреналин (1-3 мг внутрикостно), дофамин (200 мг внутривенно или внутрикостно, капельно) или норадреналин (4 мг внутривенно или внутрикостно, капельно или инфузоматом).
Источник