Кишечная непроходимость операция фото

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Кишечная непроходимость – это состояние остро возникшего препятствия на пути нормального пассажа пищевых масс (от желудка до заднего прохода). Оно может возникнуть в любом участке как тонкого, так и толстого кишечника.
Причины этого состояния могут быть различными, но клиническая картина, патогенез осложнений, принципы лечения и необходимость в неотложных мерах – одинакова для всех видов кишечной непроходимости.
Непроходимость кишечника стоит на одном из первых мест в причинах хирургической летальности. Без вовремя начатого лечения погибает 90% больных.
Основные причины гибели пациентов с кишечной непроходимостью:
- Шок (болевой, гиповолемический);
- Эндотоксикоз;
- Абдоминальный сепсис;
- Перитонит;
- Резкие электролитные нарушения.
Какая бывает непроходимость
По механизму возникновения различают два основных вида непроходимости:
- Динамическая;
- Механическая.
Динамическая непроходимость – это результат нарушения нормального сокращения кишечной стенки. Она может быть обусловлена как сильным спазмом, так и полным расслаблением мышц кишечной стенки. Данный вид непроходимости нужно лечить консервативно, оперативное вмешательство наоборот может усугубить нарушения перистальтики.
Механическая непроходимость – это уже реальное препятствие на пути пищевых масс в кишечнике. Она бывает:
- Обтурационной;
- Странгуляционной;
- Смешанной.
 Механическая непроходимость очень редко проходит самостоятельно или от консервативных мер. Именно этот вид непроходимости – абсолютное показание к операции. Причинами механического препятствия в кишке могут стать:
Механическая непроходимость очень редко проходит самостоятельно или от консервативных мер. Именно этот вид непроходимости – абсолютное показание к операции. Причинами механического препятствия в кишке могут стать:
- Опухоли;
- Желчные камни;
- Ущемление грыжи;
- Паразиты;
- Инородные тела;
- Узлообразование;
- Спаечная болезнь;
- Перекрут кишечной петли;
- Инвагинация (вдавливание одной кишки в другую).
Тактика при подозрении на кишечную непроходимость
Заподозрить непроходимость кишечника по клинической картине достаточно легко. Основные симптомы – это боли, рвота, вздутие живота, отсутствие стула. Эти же симптомы могут наблюдаться и при других катастрофах в брюшной полости, но в любом случае – это острое состояние, требующее экстренной госпитализации.
При наличии таких симптомов пациент экстренно направляется в хирургическое отделение. Сроки госпитализации определяют прогноз. Чем позже поступил пациент в больницу – тем выше смертность.
Для подтверждения диагноза назначается рентгенография брюшной полости, может быть проведена экстренная ирригоскопия (рентгенография кишечника с контрастом) или колоноскопия. Иногда в сложных случаях проводится диагностическая лапароскопия.
В срочном порядке проводятся все необходимые анализы. Наиболее важны здесь показатели уровня гемоглобина, гематокрита, лейкоцитов, СОЭ, в сыворотке – уровень белка, натрия, калия, креатинина, амилазы. Определяется группа крови и резус-фактор.
Можно выделить несколько групп пациентов с явлениями кишечной непроходимости, к которым применяется различная тактика ведения:
-
 Пациенты, поступившие в первые 24 часа от начала симптомов, с динамической непроходимостью или с подозрением на обтурационную, но без явлений перитонита. Назначается консервативная терапия и интенсивное наблюдение. Консервативные меры могут устранить симптомы динамической и некоторых видов механической непроходимости. Если состояние не улучшается в течение 2-х часов, пациент берется на операцию.
Пациенты, поступившие в первые 24 часа от начала симптомов, с динамической непроходимостью или с подозрением на обтурационную, но без явлений перитонита. Назначается консервативная терапия и интенсивное наблюдение. Консервативные меры могут устранить симптомы динамической и некоторых видов механической непроходимости. Если состояние не улучшается в течение 2-х часов, пациент берется на операцию. - Пациенты с подозрением на странгуляционную непроходимость, с явлениями воспаления брюшины, в компенсированном состоянии берутся сразу на операцию.
- Пациентам в тяжелом состоянии, поступивших позже 24 часов, в состоянии гиповолемического шока, тяжелых электролитных нарушений проводится интенсивная предоперационная подготовка (иногда для этого требуется больше 3-4 часов) и последующая экстренная операция.
Подготовка к операции по устранению непроходимости
При поступлении пациента в стационар проводится:
- Установка катетера в центральную вену для контроля центрального венозного давления и парентеральных инфузий.
- Катетеризация мочевого пузыря для контроля диуреза.
- Установка назогастрального зонда.
Принципы консервативной терапии

Консервативная терапия является также и методом предоперационной подготовки (если операция все же потребуется).
- Аспирация содержимого желудка и верхних отделов кишечника через установленный зонд.
- Проведение очистительных и сифонных клизм. Иногда эта мера может помочь устранить препятствие (например, размыть плотные каловые завалы).
- Срочная колоноскопия. Проводится с диагностической целью, но также может устранить некоторые виды непроходимости (например, инвагинацию, или частично расширить кишку при обтурации).
- Восполнение потерь жидкости и электролитов. Для этого под контролем ЦВД, диуреза, электролитов плазмы проводятся инфузии физраствора, солевых растворов, белковых гидролизатов, реологических растворов, плазмы. Обычно объем вливаемых средств – до 5 литров.
- При усиленной перистальтике и болях назначаются спазмолитические средства, при парезе кишечника – средства, стимулирующие перистальтику.
- Назначаются также антибактериальные средства.
Операции при непроходимости кишечника
Если консервативные меры не устранили проблему, операции не избежать. Основные задачи хирургического вмешательства:
- Устранение препятствия.
- По возможности ликвидация заболевания, приведшего к данному осложнению.
- Максимально возможные действия для профилактики послеоперационных осложнений и рецидива.
Основные этапы операции и тактика хирурга
1. Анестезия. Обычно это – эндотрахеальный наркоз с миорелаксантами.
2.  Доступ – чаще всего широкая срединная лапаротомия.
Доступ – чаще всего широкая срединная лапаротомия.
3. Ревизия брюшной полости. Находится точный уровень препятствия. Выше этого места петли кишки раздуты, багрово-синюшного цвета, отводящая же кишка – спавшаяся, цвет обычно не изменен. Исследуется весь кишечник, так как иногда непроходимость может определяться на разных уровнях одновременно.
4. Декомпрессия и очищение приводящей кишки, если это не удалось сделать до операции. Для этого проводится назоинтестинальная интубация (через пищеводный зонд), или же интубация непосредственно кишки через небольшой разрез.
5. Непосредственно устранение самого препятствия. Здесь могут быть применены несколько видов вмешательств:
- Энтеротомия – стенку кишки вскрывают, удаляют препятствие (например, клубок аскарид, инородное тело, желчные камни) и зашивают.
- При ущемлении грыжи – вправление ущемленных петель кишечника.
- При странгуляционной непроходимости – рассечение спаек, развязывание узлов, устранение инвагинации и заворота.
- Резекция участка кишечника при наличии опухоли или некрозе кишки.
- Обходной анастомоз в случае, когда устранить препятствие обычным путем не удается.
- Наложение колостомы (постоянной или временной) – обычно в случаях левосторонней гемиколэктомии.
6. Оценка жизнеспособности кишки и ее резекция.
Это очень ответственный момент операции, от него зависит дальнейший прогноз. Жизнеспособность кишки оценивается по ее цвету, сократимости и пульсации сосудов. Любые сомнения в нормальном состоянии кишки – повод для ее резекции.
При признаках некроза кишки этот участок резецируется в пределах здоровых тканей. Существует правило резецировать кишку на 40-60 см выше границы нежизнеспособности и на 10-15 см ниже ее.
При резекции тонкой кишки формируется анастомоз «конец в конец». При непроходимости в области слепой, восходящей или правой половины поперечноободочной кишки выполняется правосторонняя гемиколэктомия с наложением илеотрансверзоанастомоза.
При расположении опухоли в левой половине ободочной кишки, одномоментную операцию выполнить в большинстве случаев не удается. В этом случае проводится наложение колостомы с резекцией кишки, а в последующем проводится вторая операция удаления колостомы и создания анастомоза.
Не проводится одномоментная радикальная операция и при развившемся перитоните. В этом случае задача хирургов состоит в том, чтобы ликвидировать препятствие, промыть и дренировать брюшную полость.
Иногда оперативное лечение разбивается даже на три этапа: 1- наложение разгрузочной стомы, 2 – резекция кишки с опухолью, 3 – создание анастомоза и ликвидация стомы.
7. Промывание и удаление выпота из брюшной полости.
8. Дренирование брюшной полости.
9. Ушивание раны.
После операции
Послеоперационный этап у таких пациентов – очень важный момент лечения, не менее значимый, чем сама операция.

Пациент после операции направляется в палату интенсивной терапии. Основные мероприятия:
- Круглосуточное наблюдение за основными жизненными функциями.
- Отсасывание кишечного содержимого через интестинальный зонд. Проводится для профилактики пареза кишечника, уменьшения интоксикации. Аспирация сочетается с промыванием кишечника и введением в его просвет антибактериальных средств. Проводится до появления активной перистальтики (обычно это 3-4 суток).
- Парентеральное введение жидкости под контролем ЦВД и диуреза.
- Парентеральное введение солевых растворов под контролем электролитов плазмы.
- Парентеральное питание (растворы глюкозы, аминокислот, белковые гидролизаты).
- Антибактериальная терапия.
- Для стимуляции перистальтики кишечника вводятся гипертонический раствор хлорида натрия, антихолинэстеразные средства (прозерин), проводятся очистительные клизмы, возможно назначение физиопроцедур в виде электростимуляции кишечника. Хороший эффект дает паранефральная блокада.
- Эластичное бинтование нижних конечностей для профилактики тромбоэмболических осложнений.

Через 3-4 дня разрешается жидкая пища и питье. Диета постепенно расширяется – разрешаются слизистые каши, овощные и фруктовые пюре, мясное суфле, кисломолочные продукты. Диеты с исключением грубой, острой пищи, продуктов, вызывающих усиленное газообразование и брожение, следует придерживаться до 2-х месяцев.
Особенности операции при наиболее часто встречающихся видах непроходимости
Наиболее часто встречающийся вид тонкокишечной непроходимости – это непроходимость при спаечной болезни. Для толстой кишки – это перекрытие просвета кишки опухолью.
Спаечная кишечная непроходимость
Спайки – это рубцовые тяжи в виде жгутов или пленок, возникающие после операций на брюшной полости. Спайки могут вызвать как обтурационную непроходимость (пережимая просвет кишки), так и странгуляционную (пережимая брыжейку кишки).
Суть операции состоит в рассечении рубцовых тяжей, резекции некротизированного участка кишки. Рассекаются по возможности все спайки, а не только те, которые вызвали полную непроходимость.
Особенность этого вида непроходимости в том, что спаечная непроходимость склонна к рецидивам. Рассекая спайки, мы создаем предпосылки для образования новых спаек. Получается замкнутый круг.

спаечная кишечная непроходимость
В последние годы предложены новые методики для профилактики рецидивов при спаечной непроходимости. Кратко суть их такова: максимально правильно уложить петли тонкого кишечника в брюшной полости, постараться их так зафиксировать (подшить брыжейку). Но и эти методики не дают гарантий отсутствия рецидивов.
Кроме этого, набирает популярность лапароскопическое устранение спаечной непроходимости. Эта операция имеет все преимущества малоинвазивной хирургии: малотравматичность, быстрая активация, короткий реабилитационный период. Однако хирурги неохотно идут на лапароскопические операции при непроходимости кишечника. Как правило, в ходе таких операций все равно часто приходится переходить в открытый доступ.
Непроходимость кишечника из-за опухоли
Опухолевая природа непроходимости – особая часть хирургии. Операции при таком виде непроходимости относятся к самым сложным. Зачастую пациенты с опухолями кишечника поступают впервые в стационар именно только при развившейся картине непроходимости кишечника, диагноз ставится на операционном столе. Такие пациенты, как правило, ослабленные, анемизированные уже задолго до операции.
При операции стоит две задачи: ликвидация непроходимости и удаление опухоли. Очень редко это можно выполнить одномоментно. Радикальную операцию невозможно выполнить:
- При технической невозможности удалить опухоль.
- Крайне тяжелом состоянии.
- При развившемся перитоните.
В этих случаях с целью ликвидации непроходимости ограничиваются выведением кишечной стомы наружу. После устранения симптомов интоксикации, подготовки пациента через несколько недель проводят радикальную операцию – резекция участка кишки с опухолью и ликвидация колостомы (удаление колостомы может быть отсрочено и перенесено на третий этап).
Если же состояние пациента позволяет, удаление опухоли проводят одномоментно с устранением кишечной непроходимости. Удаление проводят с соблюдением абластики – то есть максимально расширенно, единым блоком с региональными лимфоузлами. При опухолях в толстой кишке проводится, как правило, правосторонняя или левосторонняя гемиколэктомия.

правосторонняя/ левосторонняя гемиколэктомия
При опухолях тонкого кишечника – субтотальная резекция тонкой кишки. При расположении опухоли в сигмовидной кишке возможна операция Гартмана. При раке прямой кишки проводится экстирпация или ампутация прямой кишки.
При невозможности удаления опухоли проводят паллиативные операции – создается противоестественный задний проход или обходной анастомоз для восстановления проходимости.
Прогноз
Летальность при острой кишечной непроходимости остается достаточно высокой – в среднем около 10%. Прогноз зависит от сроков начатого лечения. У поступивших в стационар в течение первых 6 часов от начала заболевания смертность составляет 3-5%. Из тех же, кто поступает позже 24 часов, умирает уже 20-30%. Очень высока смертность у пожилых ослабленных больных.
Стоимость
Операция устранения непроходимости кишечника относится к неотложной помощи. Проводится бесплатно в любом ближайшем хирургическом стационаре.
Возможно и платная операция, но нужно знать клиники, которые специализируются на оказании экстренной помощи. Цена зависит от объема вмешательства. Минимальная стоимость таких операций – 50 тыс рублей. Дальше все зависит от сроков пребывания в стационаре.
Стоимость лапароскопической операции при спаечной кишечной непроходимости – от 40 тыс. рублей.
Видео: непроходимость кишечника в программе “Жить здорово!”
Источник
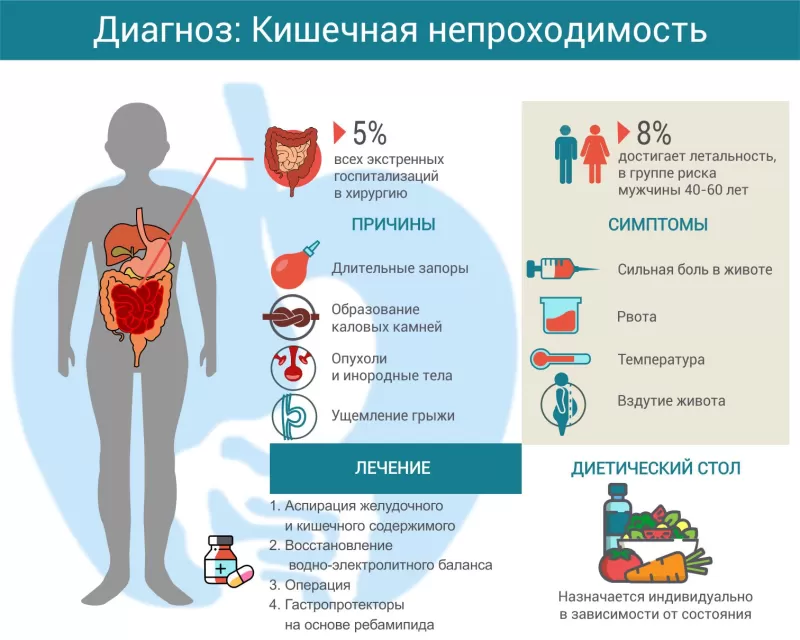
Кишечная непроходимость — это острое состояние, которое возникает из-за нарушения движения кишечного содержимого. Оно может появиться из-за сниженной моторной функции желудочно-кишечного тракта или вследствие появления механического препятствия. Чаще кишечную непроходимость диагностируют у мужчин 40-60 лет1, женщины болеют чуть реже. Весной и летом обращений к доктору становится больше из-за повышения количества грубой клетчатки в пище. Пациенты с кишечной непроходимостью составляют до 5% среди экстренно госпитализированных в хирургическое отделение.
Классификация кишечной непроходимости
По происхождению заболевание может быть врожденным и приобретенным. Врожденная кишечная непроходимость возникает из-за неправильного формирования кишечной трубки.
По функциональным изменениям кишечная непроходимость классифицируется как:
- Динамическая — вызванная нарушением нормальной моторики:
- спастическая;
- паралитическая.
- Механическая — вызванная препятствием для движения каловых масс:
- обтурационная — перекрытие просвета кишки извне или изнутри;
- странгуляционная — вызванная заворотом или ущемлением кишечной петли, с нарушением кровоснабжения пораженного отдела кишки;
- смешанная (например, при спайках в брюшной полости).
По уровню нахождения препятствия:
- тонкокишечная;
- толстокишечная.
Причины кишечной непроходимости
К развитию кишечной непроходимости предрасполагают некоторые анатомические особенности организма: долихосигма (удлиненная сигмовидная кишка), мегаколон (расширение ободочной или всей толстой кишки). Кроме того, появлению патологии способствуют:
- спайки и новообразования брюшной полости;
- опухоли и инородные тела кишечника;
- желчнокаменная болезнь;
- грыжи передней стенки живота;
- глистные инвазии;
- несбалансированное питание.
Пусковым фактором для кишечной непроходимости может стать:
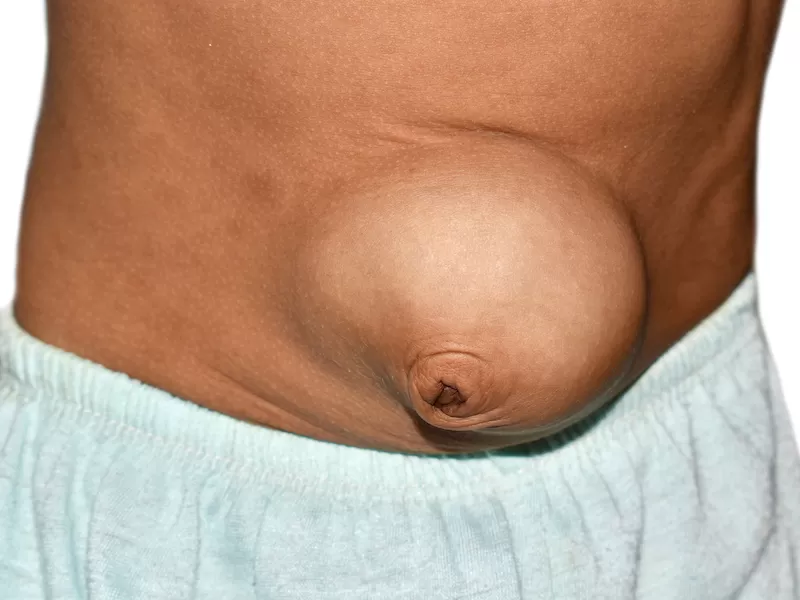
Одна из частых причин кишечной непроходимости — ущемление грыжи
Фото: shutterstock.com
- переедание;
- непривычная физическая нагрузка;
- расстройство моторной функции кишечника (спазм, запор);
- резкое повышение внутрибрюшного давления (кашель, поднятие тяжестей, натуживание);
- длительный запор с формированием каловых камней;
- сдавление кишечника опухолью извне, либо рост новообразования в просвет кишки;
- попадание инородного тела.
Кроме того, динамическая кишечная непроходимость может развиться при таких патологиях, как:
- черепно-мозговая травма;
- травма позвоночника;
- ишемический инсульт;
- интоксикации при тяжелой почечной, печеночной недостаточности;
- кетоацидоз при декомпенсированном сахарном диабете;
- перитонит;
- острый инфаркт миокарда;
- острый панкреатит;
- сочетанная травма;
- почечная колика;
- отравление солями тяжелых металлов, никотином;
- кишечные инфекции;
- тромбозы брыжеечных артерий (снабжающих кровью кишечник).
Во всех этих случаях нарушается нормальная нервная регуляция кишечника, что приводит к его параличу и, как следствие, нарушению движения содержимого.
Страдает и функция слизистой оболочки кишки. В норме в просвет кишечника выделяется до 10 литров пищеварительных соков, но большая их часть всасывается обратно. При кишечной непроходимости обратное всасывание жидкого содержимого кишечника нарушается и оно скапливается в просвете кишки. В организме начинает нарастать обезвоживание.
В самой же пораженной кишке повышается давление, начинаются бродильные и гнилостные процессы, провоцирующие повышенное газообразование. Из-за этого сдавливаются сосуды и страдает кровообращение слизистой оболочки, которая становится проницаемой для скопившихся в просвете кишечника токсинов. Собственно, с обезвоживанием и интоксикацией и связаны основные симптомы заболевания.
Симптомы кишечной непроходимости
Проявления кишечной непроходимости можно разбить на 3 стадии.
Начальная фаза. Продолжается от 2 до 12 часов.
На этой стадии преобладает внезапно возникшая сильная боль. Если просвет кишечника перекрыт, боли схваткообразные, с интервалом в 2-3 минуты (это связано с прохождением перистальтической волны). При странгуляционной непроходимости боли постоянные, очень сильные, вплоть до развития шока.
По мере развития застоя возникает рвота, сначала съеденной пищей, потом гнилостными массами с каловым запахом. Чем ближе к желудку участок непроходимости, тем раньше начинается рвота.
Также для этого периода характерна задержка стула и газов. При тонкокишечной непроходимости возможны поносы, так как организм рефлекторно пытается освободиться от кишечного содержимого. Однако отхождение стула не приносит облегчение пациенту.
На этом этапе перистальтика кишечника часто усилена, вплоть до того, что видна через стенку живота, а звуки кишечной деятельности слышны на расстоянии. Температура нормальная или пониженная.
Фаза мнимого благополучия (до 36 часов от начала непроходимости)
В этот период боль из схваткообразной становится постоянной. При этом ее интенсивность снижается, что расценивается пациентами как улучшение. На самом деле в это время начинается омертвение стенки кишки на фоне нарушенного кровообращения. Перистальтика кишечника ослабевает, живот вздувается, часто выглядит асимметрично. Отхождение стула и газов прекращается полностью.
Терминальная стадия или фаза перитонита
Живот резко вздут, крайне болезненный, твердый. Температура повышена до 38-39 градусов. На первый план выходят проявления тяжелой интоксикации и обезвоживания, резко падает артериальное давление, из-за чего нарушается кровоснабжение жизненно важных органов и развивается полиорганная недостаточность (нарушение деятельности сердца, почек, мозга).
Диагностика
Диагностика начинается с данных анамнеза (опроса больного) и его осмотра. Из расспроса можно узнать о перенесенных пациентом операциях на брюшной полости, переедании, наличии рыж и грубой растительной пищи в рационе.
При осмотре заметно вздутие живота: на ранних стадиях часто асимметричное, на поздней — равномерное. Также можно обнаружить ущемленную грыжу. Во время болевой схватки нередко видна перистальтическая волна и вздутые петли кишечника.
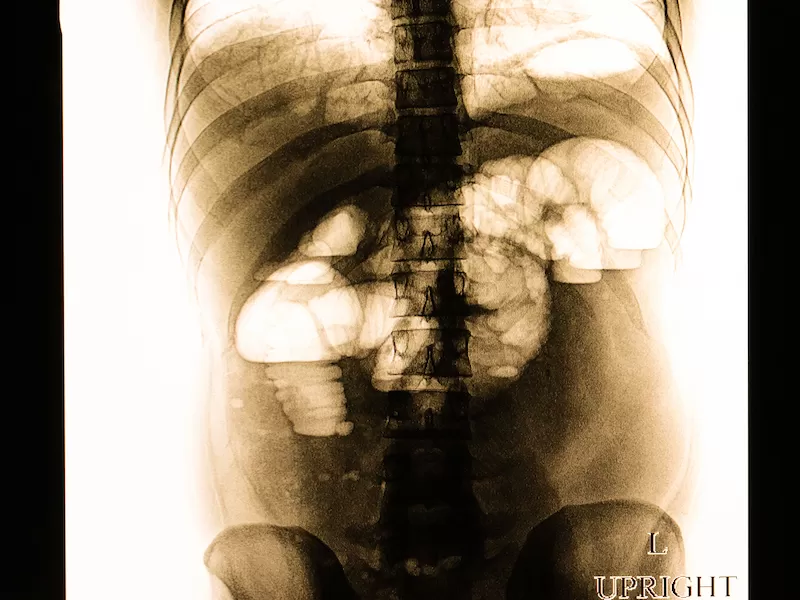
Основной метод диагностики кишечной непроходимости — рентгенография брюшной полости. Она позволяет увидеть горизонтальные уровни жидкости в петлях кишечника и скопления воздуха над ними (этот признак называется чаши Клойбера). Также бывают видны растянутые, заполненные воздухом участки кишечника и складки слизистой оболочки.

Рентгенографические признаки кишечной непроходимости: растянутые петли кишечника, чаши Клойбера
Фото: shutterstock.com
В случаях, когда состояние больного не слишком тяжелое и есть вероятность самопроизвольного разрешения кишечной непроходимости (например, после ручного удаления каловых камней из прямой кишки или в случае так называемого «заворота кишок» для контроля движения каловых масс назначают рентгенографию кишечника с контрастом). Это метод исследования позволяет оценить состояние кишечника в динамике.
При толстокишечной непроходимости может быть назначена колоноскопия. Она позволяет обнаружить острый процесс и при необходимости провести интубацию толстой кишки, восстановив движение ее содержимого. После нормализации общего состояния больного удаление опухоли проходит более благоприятно.
Если по каким-то причинам сделать рентгенографию кишечника нельзя, может быть рекомендовано ультразвуковое исследование брюшной полости. Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови.
Лечение кишечной непроходимости
Пациента с подозрением на это заболевание нужно немедленно госпитализировать в хирургический стационар.
Если кишечная непроходимость странгуляционная (например, при ущемлении грыжи), необходима экстренная операция.
При обтурационной кишечной непроходимости возможна консервативная терапия.
Она включает:
- аспирацию (отсасывание) желудочного и кишечного содержимого — при динамической непроходимости нормализация давления в кишечнике может способствовать восстановлению нормальной моторики;
- сифонную клизму — позволяет вывести каловые камни, газы и кишечное содержимое;
- внутривенное введение растворов электролитов для коррекции обезвоживания;
- спазмолитики.
Если консервативная терапия неэффективна в течение двух часов, рекомендуется операция для восстановления проходимости кишечника.
После коррекции острого состояния назначают симптоматическую терапию (обезболивающие и гастропротекторы, способствующие восстановлению слизистой оболочки кишечника).
Прогноз и профилактика кишечной непроходимости
Прогноз заболевания серьезный — смертность составляет около 8%. Многое зависит от сроков госпитализации пациентов. Если на ранних стадиях процесса прогноз в целом благоприятный, то после развития перитонита летальность резко увеличивается.
Профилактика кишечной непроходимости состоит в правильном сбалансированном питании, предупреждении запоров, своевременном лечении грыж брюшной стенки.
[1] И.В Маев, Е.А. Войновский, О.Э Луцевич и соавт. Острая кишечная непроходимость (методические рекомендации). Доказательная гастроэнтерология, 2013.
Источник