Кишечная непроходимость при аппендиците у детей
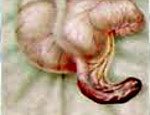
Одной из причин непроходимости кишечника являются спайки после аппендэктомии. По данным отечественных и зарубежных авторов, частота кишечной непроходимости после аппендэктомии варьирует от 0,1 % до 2,5%.
Нами изучены материалы клиники за период в десять лет. Всего за это время в клинике произведено 3486 аппендэктомии у детей, из которых 2102 (60%) – по поводу острого аппендицита.
Из 2102 больных с острым аппендицитом случаев с деструктивными формами оказалось 1206 (57%).
Среди указанного количества больных непроходимость кишечника возникла у 14 больных – 0,66% по отношению ко всем больным, прооперированным по поводу деструктивных форм острого аппендицита.
Все отмеченные нами непроходимости кишечника явились в основном следствием деструктивных форм острого аппендицита.
Всем больным с деструктивными формами острого аппендицита в брюшную полость вводился раствор антибиотиков (пенициллин, стрептомицин).
Общеизвестно, что наряду с оперативным вмешательством в возникновении непроходимости кишечника играет роль и послеоперационное ограничение подвижности органов брюшной полости (парез кишечника). Спаивание серозных поверхностей при этом происходит очень быстро. В результате уже через два часа может быть обнаружено слипание петель кишечника. Спайки развиваются в течение 6-12 часов, они могут образоваться не только в области повреждения брюшины или воспалительного очага, но также и в отдалении, по ходу лимфатических путей, или в местах кровоизлияний, образования кровяного сгустка.
Спайки образуются также в результате грубых манипуляций на органах брюшной полости. Для развития спаек достаточно одностороннего повреждения серозного покрова, только петли кишечника или только сальника.
По данным А. И. Ленюшкина, непроходимость кишечника после аппендэктомии у детей чаще наблюдается в возрасте до 7 лет. В этом возрасте стенка кишки у детей наиболее тонкая, что увеличивает возможность ее прокола при наложении кисетного шва.
Автор сообщает о непроходимости кишечника как осложнении после аппендэктомии в 0,48% при погружном способе обработки культи и в 0,06% – при лигатурном способе.
Тампоны, введенные в брюшную полость, также способствуют образованию спаечного процесса. Даже дренажная трубка может быть причиной непроходимости кишечника.
У истощенных больных спайки развиваются медленнее, чем у неослабленных больных. В. П. Чухриенко, Т. Б. Пащук одной из причин развития спаечной кишечной непроходимости после аппендэктомии также считают анатомические и физиологические особенности илеоцекального угла.
Во всех наших 14 случаях имела место механическая непроходимость кишечника. У 12 из 14 больных обнаружена странгуляционная непроходимость кишечника, у двух – обтурационная кишечная непроходимость.
Непроходимость кишок может наблюдаться не только вскоре после операции, но иногда и спустя несколько лет. В. П. Вознесенский, Г. Мондор, Н. И. Бутикова, Г. Ю. Бахур, Д. П. Чухриенко различают:
1. Раннюю первичную послеоперационную непроходимость на фоне послеоперационного пареза кишечника и незакончившегося воспалительного процесса со стороны брюшины.
2. Раннюю вторичную послеоперационную непроходимость кишечника, развивающуюся после восстановившейся функции кишечника (после операции) к концу первой-второй недели, когда уже был стул и отходили газы, то есть был светлый промежуток.
3. Позднюю послеоперационную непроходимость кишечника, возникшую после окончательной ликвидации воспалительных явлений, когда о связи с операцией уже не думают.
Как видно из статистических данных, превалирует первичная послеоперационная кишечная непроходимость (8 случаев), которая наслаивалась на послеоперационный период.
Поздняя послеоперационная непроходимость кишечника была отмечена в 6 случаях.
Боли у детей, у которых развилась непроходимость в первые дни после аппендэктомии, носили более или менее интенсивный характер и напоминали тяжелый послеоперационный период с картиной пареза кишечника и даже симулировали картину перитонита. Живот был вздут. Боли сопровождались рвотой. Однако асимметрия живота наступала позднее. Отсутствие стула и газов, появившаяся асимметрия живота, более тяжелое, чем обычно, послеоперационное течение обусловило применение средств, возбуждающих перистальтику. Отсутствие эффекта от консервативной терапии и обнаружение при обзорной рентгеноскопии органов брюшной полости горизонтальных уровней в тонком кишечнике являлись показанием для повторного оперативного вмешательства.
Клиническая картина у больных детей с поздней послеоперационной непроходимостью кишечника была подобна вышеизложенной, но она была ясна почти во всех случаях уже в день поступления. Такие больные оперировались вскоре после поступления (5 из 6), и только один оперирован на 4-й день.
При вскрытии брюшной полости основной процесс, явившийся причиной послеоперационной непроходимости кишечника, в 12 случаях из 14 локализовался в правой подвздошной области в виде плоскостных спаек и тяжей на месте бывшей аппендэктомии. Сальник оказался вовлеченным в процесс в 7 случаях.
Анализируя характер спаек при странгуляционной непроходимости кишечника (12 больных) у детей, необходимо отметить, что при ранней послеоперационной непроходимости кишечника преобладают плоскостные спайки (4 случая). При поздней послеоперационной непроходимости у 5 больных из 6 обнаружены плотные шнуровидные спайки в виде тяжей.
Таким образом, у детей, как и у взрослых, фибринные сращения могут переходить в фиброзные и претерпевать обратное развитие. Пайер считает, что доказательством этому может служить отсутствие спаек при удалении червеобразного отростка после аппендикулярного гнойника в холодном периоде. При рассечении спаек в результате генерализации инфекции образуется дополнительное количество спаек.
В одном случае релапаротомию по поводу спаечной послеоперационной непроходимости кишечника пришлось на протяжении полутора месяцев произвести три раза. Наступило выздоровление.
В нашей практике при устранении послеоперационной спаечной непроходимости кишечника у 12 больных произведено рассечение спаек и тяжей. Кишечное содержимое из раздутых петель кишечника удалено путем пункций с последующим наложением двухэтажного кисетного шва (у 2 больных).
Из 14 больных с послеоперационной спаечной непроходимостью кишечника (после аппендэктомии) умерло 4 человека:
а) трое – от перитонита на почве гангренозно-перфоративного аппендицита;
б) одна больная умерла через сутки после операции по поводу непроходимости с гангреной кишечника. Непроходимость в этом случае возникла через 8 месяцев после аппендэктомии, произведенной по поводу флегмонозного аппендицита.
По нашим данным, за последние 3 года увеличилось количество больных с непроходимостью кишечника после аппендэктомии, по сравнению с предшествующими годами.
Отдаленные результаты (от 1 года до 5 лет) удалось проверить у 7 детей из 10. Хорошие результаты отмечены у 5. Эти дети хорошо себя чувствуют, учатся в школах и техникумах, часть из них занимается спортом. Никаких болей и диспепсических расстройств не наблюдается. В двух случаях отмечен удовлетворительный результат. Изредка у этих детей появляются боли в животе, бывает неустойчивый стул, рвота ни у кого не отмечается.
Выводы:
1. В детском возрасте преобладает ранняя послеоперационная спаечная непроходимость кишечника, диагностика которой затрудняется в связи с наслаиванием на послеоперационный период.
2. Непроходимость кишечника после аппендэктомии встречается чаще после деструктивных форм острого аппендицита.
3. Ранняя диагностика и ранняя операция как острого аппендицита, так и кишечной непроходимости обеспечивают хорошие непосредственные и отдаленные результаты.
Источник
Я не медик, а потому не стану грузить вас разного рода терминами и определениями о том, что такое кишечная непроходимость. Скажу коротко: при кишечной непроходимости ребенок не может ни при каких условиях опорожнить свой кишечник. Что такое аппендицит, я думаю, и так все знают. Так вот, пережив однажды этот ужас с собственным ребенком, хочется предостеречь всех мам от неправильного поведения в подобной ситуации.
Дело в том, что аппендицит в начале своих проявлений очень может походить на кишечную инфекцию, которая при адекватных действиях родителей с большой долей вероятности лечится в домашних условиях. Будут характерные признаки – рвота и, возможно, понос. Спутать одно с другим обычной маме маленького ребенка, тем более младенца, элементарно, ведь ошибаются даже врачи. Столкнувшись однажды с неверной диагностикой и пронаблюдав изменение симптомов от начала и до перетонита, могу сказать, что главный тревожный симптом (помимо болей в животе), при котором не раздумывая нужно ехать в больницу – это многократная рвота при отсутствии температуры в первые часы. Понос может быть, но прекращается после полного опорожнения кишечника, что еще больше сбивает с толку, т.к. можно подумать, что ребенок идет на поправку. Если после 10-12 -16 часов такой картины болезни начинает подниматься температура, то нужно немедленно обращаться в больницу, т.к. это может свидетельствовать о начале перитонита! Нельзя ни в коем случае оставлять поездку до утра, т.к. в подобном случае нужно экстренное хирургическое вмешательство, которое не терпит отлагательства. Не медлите! Если сомневаетесь, лучше перебдеть, т.к. утром уже может быть поздно!
К сожалению, частым осложнением после после серьезных полостных операций бывают спайки. Даже одна малюсенькая спайка может взять кишечник в петлю и спровоцировать кишечную непроходимость. Как сказал врач,
“порой сопля толщиной в 1 миллиметр способна вызвать в животе катастрофу”.
Непроходимость может возникнуть и по другим причинам (статей на эту тему в интернете валом), но симптомы всегда одни. Начало также, как и аппендицит, похоже на кишечную инфекцию с той лишь разницей, что стул у ребенка отсутствует. Вас не спасут ни глицериновые свечки, ни массаж живота, ни стакан воды, а клизма в таком случае смертельно опасна! Обильная многократная рвота фонтаном при отсутствии температуры в первые часы заболевания – главный симптом кишечной непроходимости. Чем быстрее вы обратитесь в больницу, тем больше шансов на благоприятный исход и шанс сохранить целостность кишечника. Если опоздать, то часть кишечника, пережатая спайкой, или другими петлями кишечника начинает отмирать и тогда ее приходится удалять! Это влечет гораздо более серьезные последствия, чем обычное рассечение спаек или устранение кишечной непроходимости по другой причине.
Если вам довелось пережить такое, то в послеоперационный и дальнейший восстановительный период обязательно:
1) строгое соблюдение диеты и порядка введения прикорма – согласно рекомендациям врача, возможно, что придется вводить все заново, а первый месяц после операции кормить только молоком или смесью, как бы сильно ребенок не просил есть;
2) восстановление микрофлоры кишечника: сдать анализы на дисбактериоз, они будут отвратительными, желательно не ограничиваться линексом или чем-то аналогичным, а пропить длительный курс пробиотиков,все,разумеется, по согласованию с врачом, но из личного опыта – один линекс вас не спасет;
3) не пренебрегать физио-процедурами. При всем скептическом отношении врачей к электрофорезу с йодистым калием или чем другим и магниту (могут назначить сразу после операции), лучше все эти процедуры проделать в целях профилактики образования новых спаек. Курсами по 10 сеансов 3-4 раза в год с перерывом в три месяца. И хотя со слов врачей, электрофорез может рассосать лишь самые крошечные спайки, но ведь со слов тех же врачей “порой сопля толщиной в 1 миллиметр способна вызвать в животе катастрофу”. После рассечения спек всегда образуются новые. Одну рассекаешь, получается две. Со временем, как правило, организм к ним адаптируется. Но такому крошечному организму в этом нужно помочь.
Желаю, чтобы ваши знания обо всем этом ужасе остались лишь теоретическими. Здоровья вашим малышам!
Много полезной информации о многодетном материнстве в нашем телеграмм канале “Рожаем оптом“
Источник

Аппендицит у детей – острое (реже подострое, хроническое) воспаление в червеобразном отростке (аппендиксе). Аппендицит у детей протекает с болями в животе, одно- или двукратной рвотой, учащенным стулом, температурной реакцией, снижением активности, беспокойством. Диагностика включает пальпацию живота, ректальное пальцевое обследование; исследование общего анализа крови и мочи; УЗИ, рентгенографию или КТ брюшной полости; диагностическую лапароскопию. Выявление аппендицита требует проведения аппендэктомии, предпочтительно лапароскопическим путем.
Общие сведения
Острый аппендицит – самое распространенное ургентное заболевание в детской хирургии (75% экстренных операций). С аппендицитом у детей приходится сталкиваться не только детским хирургам, но также педиатрам, детским гастроэнтерологам, детским гинекологам. В детском возрасте воспаление отростка слепой кишки развивается стремительно, что обусловливает нарастание деструктивных изменений в аппендиксе в течение сравнительно короткого времени. При аппендиците у ребенка в воспалительный процесс часто вовлекается брюшина, приводя к развитию аппендикулярного перитонита.
Пик заболеваемости аппендицитом у детей (свыше 80% случаев) приходится на школьный возраст, у дошкольников заболевание встречается в 13%, у детей ясельного возраста – в 5% случаев.
Аппендицит у детей
Причины и патогенез
Аппендицит является следствием обструкции червеобразного отростка и последующей бактериальной инвазии. Причиной обструкции аппендикса могут служить сформировавшиеся или попавшие в просвет отростка копролиты (каловые камни), инородные тела или паразиты, гиперплазия лимфоидных фолликулов, воспалительные стриктуры, врожденные аномалии (изгибы, перекруты) червеобразного отростка.
Механическая обструкция и гиперпродукция слизи создают повышенное давление в просвете червеобразного отростка, что сопровождается отеком слизистой аппендикса и усилением напряжения его стенок. В свою очередь, это вызывает снижение перфузии отростка, венозный застой и размножение бактериальной флоры. Через 12 часов развивается трансмуральное воспаление и возникает раздражение брюшины. При неразрешившейся обструкции в дальнейшем нарушается артериальное кровоснабжение аппендикса с возникновением тканевой ишемии и некроза всей толщи аппендикулярной стенки. Следующей стадией может стать перфорация стенки аппендикса с выходом в брюшную полость гнойного и фекального содержимого. Полное развитие аппендицита занимает менее 24-36 часов.
Дети до 2-х лет заболевают острым аппендицитом относительно редко, что объясняется особенностями их питания и анатомией червеобразного отростка, благоприятствующей его опорожнению. Одной из причин нечастого возникновения аппендицита у детей этого возраста служит слабое развитие лимфатических фолликулов в червеобразном отростке. К 6-8 годам фолликулярный аппарат полностью созревает, параллельно с этим увеличивается и частота возникновения аппендицита.
В развитии аппендицита у детей ведущую роль играет собственная микрофлора кишечника и червеобразного отростка. Нередко имеет место гематогенное и лимфогенное инфицирование, поскольку прослеживается связь развития аппендицита с ОРВИ, корью, отитом, фолликулярной ангиной, синуситами.
Некоторые инфекционные заболевания (брюшной тиф, иерсиниоз, туберкулез, амебиаз) могут самостоятельно вызывать аппендицит. Предрасполагающими и провоцирующими факторами могут выступать переедание, рацион с пониженным содержанием клетчатки и повышенным содержанием сахара, запоры, гельминтозы (аскаридоз у детей), гастроэнтериты, дисбактериоз.
Классификация
Согласно морфологической классификации выделяют простой (катаральный), деструктивный аппендицит и эмпиему червеобразного отростка. В свою очередь деструктивный аппендицит может быть флегмонозным или гангренозным (в обоих случаях – с перфорацией или без). Аппендицит у детей не всегда приводит к перфорации червеобразного отростка; в некоторых случаях встречаются случаи спонтанного выздоровления.
Аппендикс у детей может располагаться в правой или левой подвздошной области, подпеченочном, тазовом или ретроцекальном пространстве. Исследования последних лет доказывают, что у детей возможно развитие как острого, так и хронического рецидивирующего аппендицита.
Симптомы аппендицита у детей
Клиническая картина острого аппендицита крайне разнообразна и зависит от возраста ребенка, расположения отростка, морфологической стадии воспаления.
Самым ранним признаком аппендицита служит боль, которая в классическом случае локализуется в эпигастральной или околопупочной области, а затем смещается в проекцию аппендикса (чаще правую подвздошную область). При ретроцекальном расположении аппендикса боль определяется в пояснице, при подпеченочном расположении – в правом подреберье, при тазовом – в надлобковой области. Дети старшего возраста без труда указывают на локализацию боли. Превалирующими симптомами аппендицита у ребенка младшего возраста являются беспокойство, плач, нарушение сна, подтягивание ножек к животу, сопротивление осмотру.
Болевой синдром при аппендиците практически всегда сочетается с отказом от еды. Патогномоничным признаком аппендицита служит рвота: одно- или двукратная у старших детей или многократная – у малышей. При аппендиците у детей может отмечаться задержка стула; у маленьких детей, как правило, стул становится более частым и жидким с примесью слизи (диарейный аппендицит), в связи с чем может быстро наступить дегидратация.
Температура тела повышается до субфебрильных или фебрильных значений (38-40°С). Для детей старшей возрастной группы типичен симптом «ножниц», проявляющийся несоответствием температуры и пульса. Учащение мочеиспускания (поллакиурия) обычно наблюдается при тазовой локализации аппендикса.
При катаральном аппендиците язык у ребенка влажный, с налетом в области корня; при флегмонозном аппендиците – язык также остается влажным, но вся его поверхность обложена белым налетом; при гангренозном аппендиците – язык сухой и полностью покрыт белым налетом.
Острый аппендицит может осложняться перфорацией отростка, перитонитом, периаппендикулярным инфильтратом или аппендикулярным абсцессом, кишечной непроходимостью, сепсисом.
Хронический аппендицит у детей встречается реже, чем у взрослых. Он сопровождается рецидивирующими приступами болей в правой подвздошной области с тошнотой и повышением температуры.
Диагностика
Распознавание аппендицита требует проведения физикального, лабораторного, а при необходимости – инструментального обследования ребенка.
Пальпация живота у ребенка сопровождается напряжением мышц и резкой болезненностью подвздошной области, положительными симптомами раздражения брюшины (Щеткина – Блюмберга, Воскресенского). У маленьких детей обследование выполняется во время физиологического или медикаментозного сна. При трудностях диагностики проводится ректальное пальцевое исследование, при котором выявляется нависание и болезненность передней стенки прямой кишки, наличие инфильтрата, исключается другая патология.
В общем анализе крови определяется лейкоцитоз 11-15х109/л и сдвиг лейкоцитарной формулы влево. Исследование общего анализа мочи может выявлять реактивную лейкоцитурию, гематурию, альбуминурию. У девушек детородного возраста в программу обследования входит тест на беременность и консультация детского акушера-гинеколога.
При проведении УЗИ брюшной полости у детей удается выявить расширенный (более 6 см в диаметре) червеобразный отросток, наличие свободной жидкости в правой подвздошной ямке; при перфорации аппендикса обнаруживается периаппендикулярная флегмона. У младших детей с целью выявления защитного мышечного напряжения применяется электромиография передней брюшной стенки.
При неоднозначности в трактовке клинических и физикальных данных ребенку может потребоваться выполнение рентгенографии или КТ брюшной полости. При хроническом аппендиците у детей с дифференциально-диагностической целью может выполняться фиброгастродуоденоскопия, эскреторная урография, УЗИ органов малого таза, ректороманоскопия, копрограмма, анализ кала на дисбактериоз и на яйца глистов, бактериологическое исследование кала. Диагностическая лапароскопия, как правило, переходит в лечебную.
Дифференциальную диагностику при подозрении на аппендицит у детей проводят с острым холециститом, панкреатитом, пиелонефритом, почечной коликой, аднекситом, апоплексией яичника, перекрутом кисты яичника, гастроэнтеритом, дизентерией, синдромом раздраженной кишки, аскаридозом, копростазом, мезаденитом, правосторонней пневмонией и плевритом. Для исключения заболеваний, сопровождающихся абдоминальным синдромом (ревматизма, геморрагического васкулита, кори, скарлатины, гриппа, ангины, гепатита), требуется тщательный осмотр кожных покровов и зева больного ребенка.
Лечение аппендицита у детей
При подозрении на аппендицит необходима немедленная госпитализация и обследование ребенка специалистами. Ни в коем случае нельзя прикладывать к животу грелку, ставить очистительную клизму, давать обезболивающие препараты и слабительное.
Наличие острого и хронического аппендицита у детей любого возраста служит абсолютным показанием к оперативному лечению. В педиатрии предпочтение отдается малотравматичной лапароскопической аппендэктомии, позволяющей сократить сроки послеоперационного восстановления.
При деструктивных формах аппендицита предоперационная подготовка не должна превышать 2-4 часов; при этом ребенку вводятся антибиотики, проводится инфузионная терапия. При осложненном аппендиците у детей выполняется открытая аппендэктомия.
Прогноз и профилактика
Прогноз в случае своевременно проведенной операции благоприятен. После деструктивных форм аппендицита может развиться спаечная болезнь. Летальность при аппендиците у детей составляет 0,1—0,3%.
Большое профилактическое значение имеет правильный режим питания, наблюдение за регулярным опорожнением кишечника ребенка, лечение хронических воспалительных заболеваний. Следует помнить, что течение аппендицита всегда стремительное и нередко атипичное, поэтому при любом недомогании (абдоминальных болях, диспепсических расстройствах, повышении температуры) необходима консультация педиатра.
Источник