Кишечная непроходимость рентгенологическое заключение
А.В. Шумаков.
Рентгенодиагностика непроходимости пищеварительной трубки.
Втр, 17/04/2012 – 23:03
#1
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
А.В. Шумаков.
Рентгенодиагностика непроходимости пищеварительной трубки.
Втр, 17/04/2012 – 23:03
#2
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
А.В. Шумаков.
Рентгенодиагностика непроходимости пищеварительной трубки.
Ср, 18/04/2012 – 19:55
#3
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
А.В. Шумаков.
Рентгенодиагностика непроходимости пищеварительной трубки.
Ср, 18/04/2012 – 20:01
#4
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
А.В. Шумаков.
Рентгенодиагностика непроходимости пищеварительной трубки.
Ср, 18/04/2012 – 21:26
#5
Не на сайте
Был на сайте: 3 года 3 месяцев назад
Зарегистрирован: 31.07.2010 – 13:05
Публикации: 639
Дай Бог здоровья Анатолию Владимировичу!
Чт, 19/04/2012 – 06:52
#6
Не на сайте
Был на сайте: 18 часов 57 минут назад
Зарегистрирован: 01.05.2011 – 22:52
Публикации: 1089
Уважаемый Анатолий Владимирович! Большое спасибо!
С уважением. Ильич.
Пт, 20/04/2012 – 19:28
#7
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Да, много прекрасных презентаций разместил глубокоуважаемый Анатолий Владимирович на сайте, и не только презентаций, а много чего и другого…
Но, ведь презентация – это не просто красивая подборка “картинок”, и надо отдать должное педагогической мудрости доцента Шумакова Анатолия Владимировича, ибо иллюстративная часть, при изучении нашей специальности имеет первостепенное значение, значение “увидеть и запомнить”, создать “штамповый образ” той, или иной патологии, который запечатлится в определенной “каморке” головного мозга и останется там надолго “до востребования”. Да, студентам и интернам, с которыми занимается доцент Анатолий Владимирович Шумаков, вводя их, как мудрый отец в профессию можно только позавидовать.
Что греха таить, каждый помнит, да и встречался с “ситуёвиной”, когда на тех, или иных курсах, порой, излагая теоретический материал “лекторы” не показывали, а иногда показывали сомнительного качества иллюстрации, которые не помогали, а рождали дополнительные вопросы. Были лекции, когда тарабанили теорию, а скиалогическое пояснение было “на пальцах”, все было…
Всегда “презентационный материал” Ваш, глубокоуважаемый Анатолий Владимирович, вызывал живейший интерес не только у “юношей во цвете лет”, и довольно древних “практических рентгеновских грибов”. Пришлось мне наблюдать и “расширенные глазки” от Ваших презентаций, вызывающих восторг и у “кафедралов” отдельных медакадемий, которые не только на такое не сподобились, но даже не предполагали, что при преподавании “специальности” такое должно быть.
Спасибо Вам, здоровья Вам! Порой задумывался я, что Доцент с большой буквы “Д” поболее будет отдельных профессоров, но с маленькой буквы “п”.
Втр, 24/04/2012 – 14:00
#8
Не на сайте
Был на сайте: 2 года 1 неделя назад
Зарегистрирован: 17.02.2010 – 12:01
Публикации: 74
ЗДРАВСТВУЙТЕ! в последнем десятилетии прошлого века мне довелось прочитать работу о ранних признаках кишечной непроходимости, в числе коих, автором акцентировалось внимание на “перераспределении газового баланса в кишечнике”(за точность цитаты не ручаюсь) ,смысл в том ,что появление газа в проекции петель тонкого кишечника свидетельствует о развивающейся непроходимости(независимо от уровня) – в последующем несколько раз убеждался в этом – в сроки за 2-3 часа до развития классической рентгенологической картины.с учетом раздела “опасности гипердиагностики” возможно это полезная информация.
Черного кобеля не отмоешь добела?!
Чт, 26/04/2012 – 00:49
#9
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Приложения:
Чт, 26/04/2012 – 00:53
#10
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Приложения:
Пнд, 12/11/2012 – 23:41
#11
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Ср, 30/01/2013 – 23:57
#12
Не на сайте
Был на сайте: 8 месяцев 4 дня назад
Зарегистрирован: 01.07.2009 – 23:08
Публикации: 109
ТОже хочу высказать слова глубокой благодарности. СПАСИБО БОЛЬШОЕ ЗА ВАШ ТРУД!
Пт, 13/05/2016 – 09:33
#13
Не на сайте
Был на сайте: 1 час 13 минут назад
Зарегистрирован: 28.09.2008 – 18:50
Публикации: 6746
Презентация и профессионализм Анатолия Владимировича супер!!!
Пт, 13/05/2016 – 19:47
#14
Не на сайте
Был на сайте: 2 месяцев 1 неделя назад
Зарегистрирован: 17.03.2010 – 15:00
Публикации: 53
Сб, 21/05/2016 – 09:32
#15
Не на сайте
Был на сайте: 3 года 12 месяцев назад
Зарегистрирован: 06.11.2015 – 19:20
Публикации: 179
Презентация и профессионализм Анатолия Владимировича супер!!!
+1
Пнд, 14/11/2016 – 22:45
#16
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Рентгенодиагностика острой кишечной непроходимости развилась из наблюдений при рентгенологическом исследовании случаев хронической непроходимости. В подобных случаях, начиная с 1911 г., ряд авторов наблюдал задержку контрастного вещества выше места препятствия, замедление его прохождения по кишечнику, расширение отдельных петель кишечника, образование горизонтальных уровней жидкости в кишечнике, скопление газа и т. д. Клойбер в 1919 г. впервые опубликовал систематически произведенные проверенные операцией рентгенологические наблюдения при острой кишечной непроходимости. В отличие от других авторов, Клойбер производил свои наблюдения без применения контрастных веществ. Эти работы служат и до настоящего времени основой рентгенодиагностики острой кишечной непроходимости. Возможность рентгенологического распознавания острой кишечной непроходимости без введения (большого количества) контрастного вещества дала мощный толчок к распространению этого метода в клинике неотложной хирургии.
Современная рентгенодиагностика острой кишечной непроходимости основана, главным образом, на образовании скоплений газа и жидкости в просвете кишечника. Скопление газа в кишечнике обусловливает появление просветлений на пленке и на экране, на фоне которых отчетливо видна тень горизонтального уровня жидкости. Эта картина настолько ясна, что дополнительное введение контрастного вещества становится в громадном большинстве случаев излишним. В отдельных случаях допустимо применение контрастной клизмы, например при инвагинациях, или даже дача глотка контрастной болтушки.
Во всех случаях применение контрастных веществ должно быть согласовано с лечащим хирургом, за исключением дачи больному небольшого глотка контрастной взвеси.
Рентгенологическое исследование производится при подозрении на кишечную непроходимость в вертикальном, т. е. в стоячем или сидячем положении больного, или же при положении больного на боку. Исследование в вертикальном положении дает более ясную и четкую картину по сравнению с боковым положением. Боковое положение диктуется, однако, нередко общим тяжелым состоянием больного. Исследование больного лежа на спине и на боку (трохоскопия) может дать ряд ценных рентгенологических данных о скоплении и расположении газа в кишечнике (Н. И. Р я б о в) и применяется также для распознавания наличия выпота в брюшной полости.
Пнд, 14/11/2016 – 22:46
#17
Не на сайте
Был на сайте: 2 года 4 месяцев назад
Зарегистрирован: 22.03.2008 – 22:15
Публикации: 54878
Источник
|
Источник
Распознавание заболеваний кишечника основывается на клинических, рентгенологических, эндоскопических и лабораторных данных. Все возрастающую роль в этом комплексе играет колоноскопия с биопсией, особенно в диагностике ранних стадий воспалительного и опухолевого процессов.
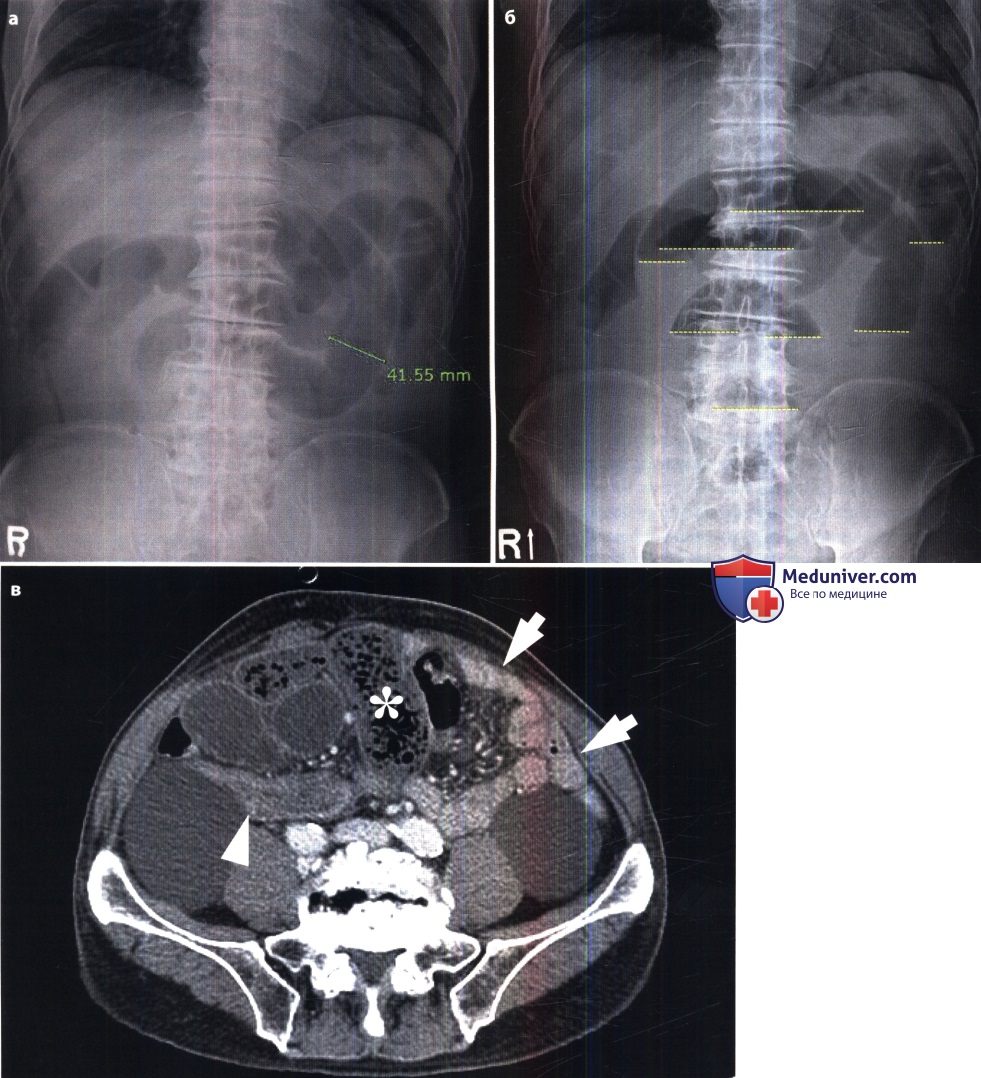
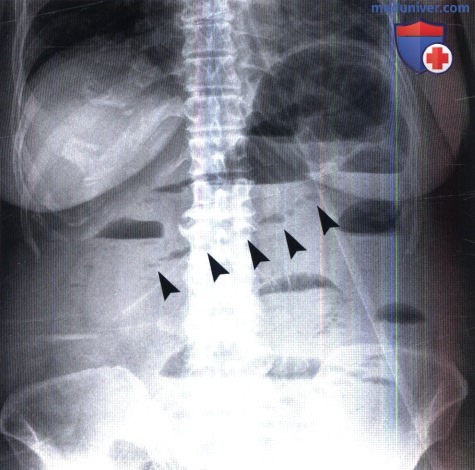
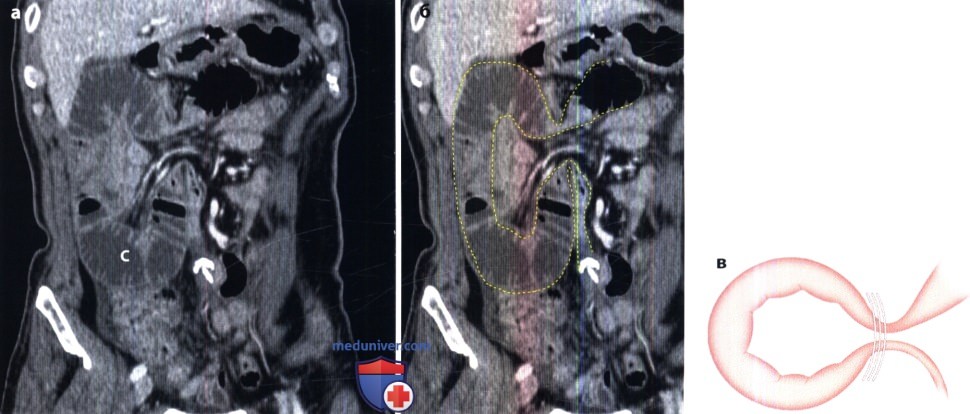
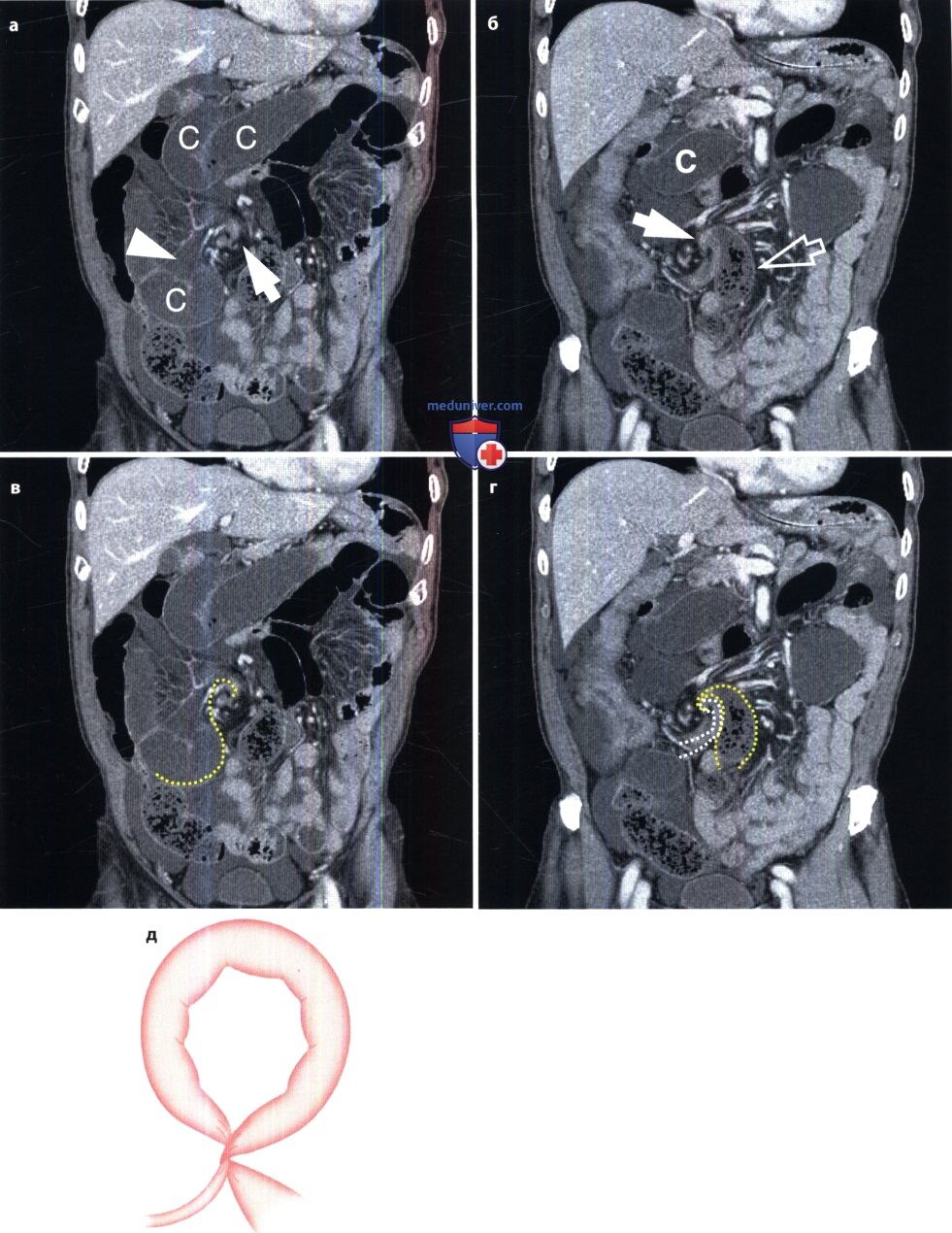
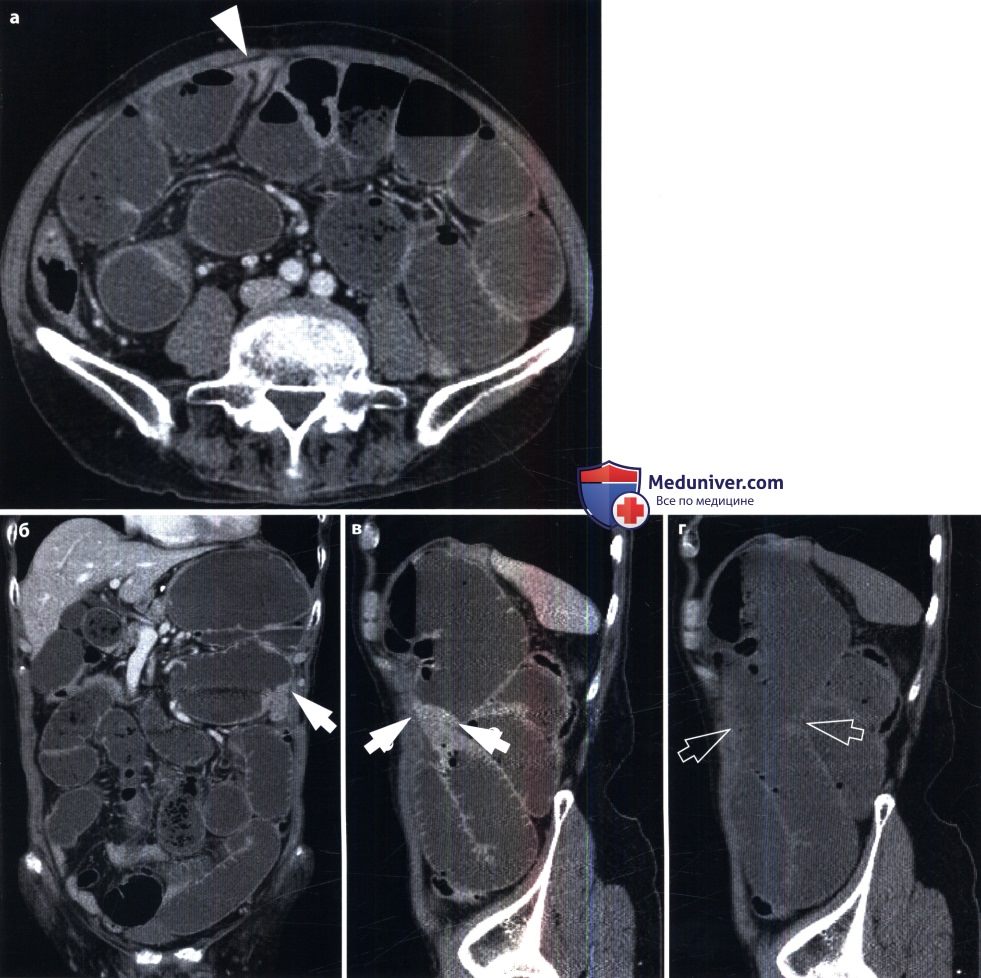
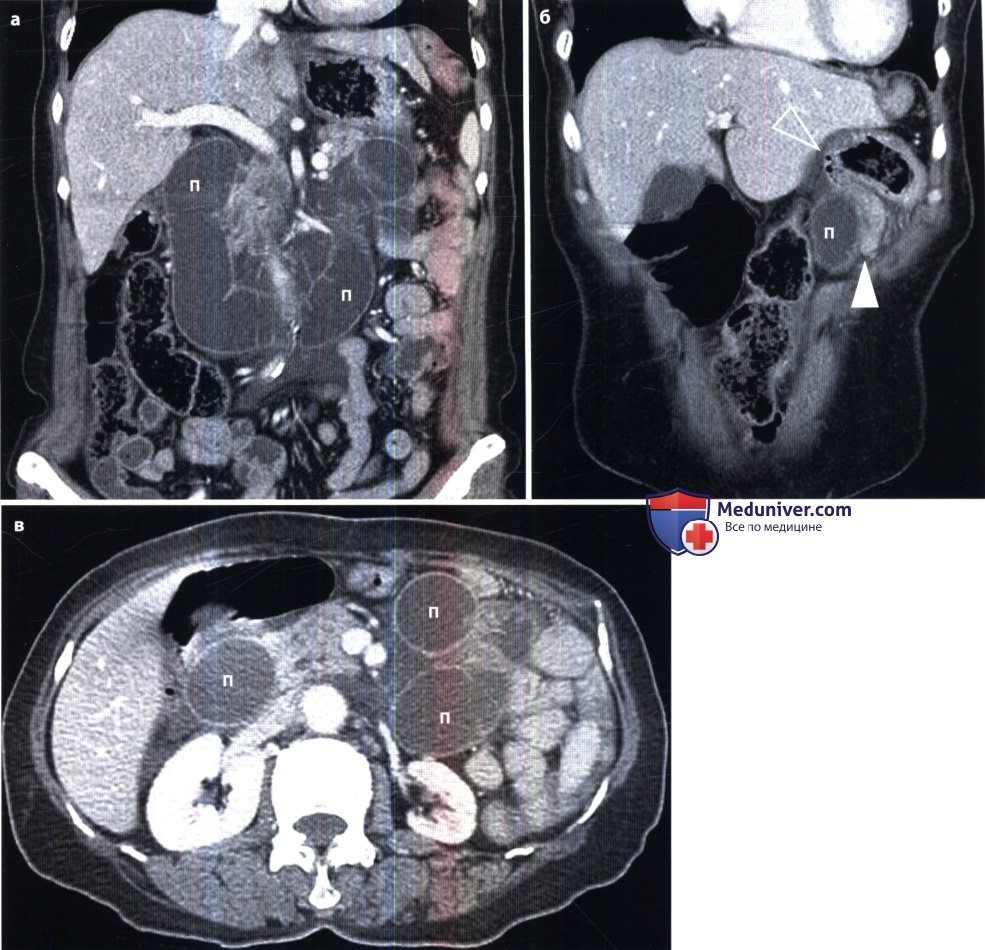
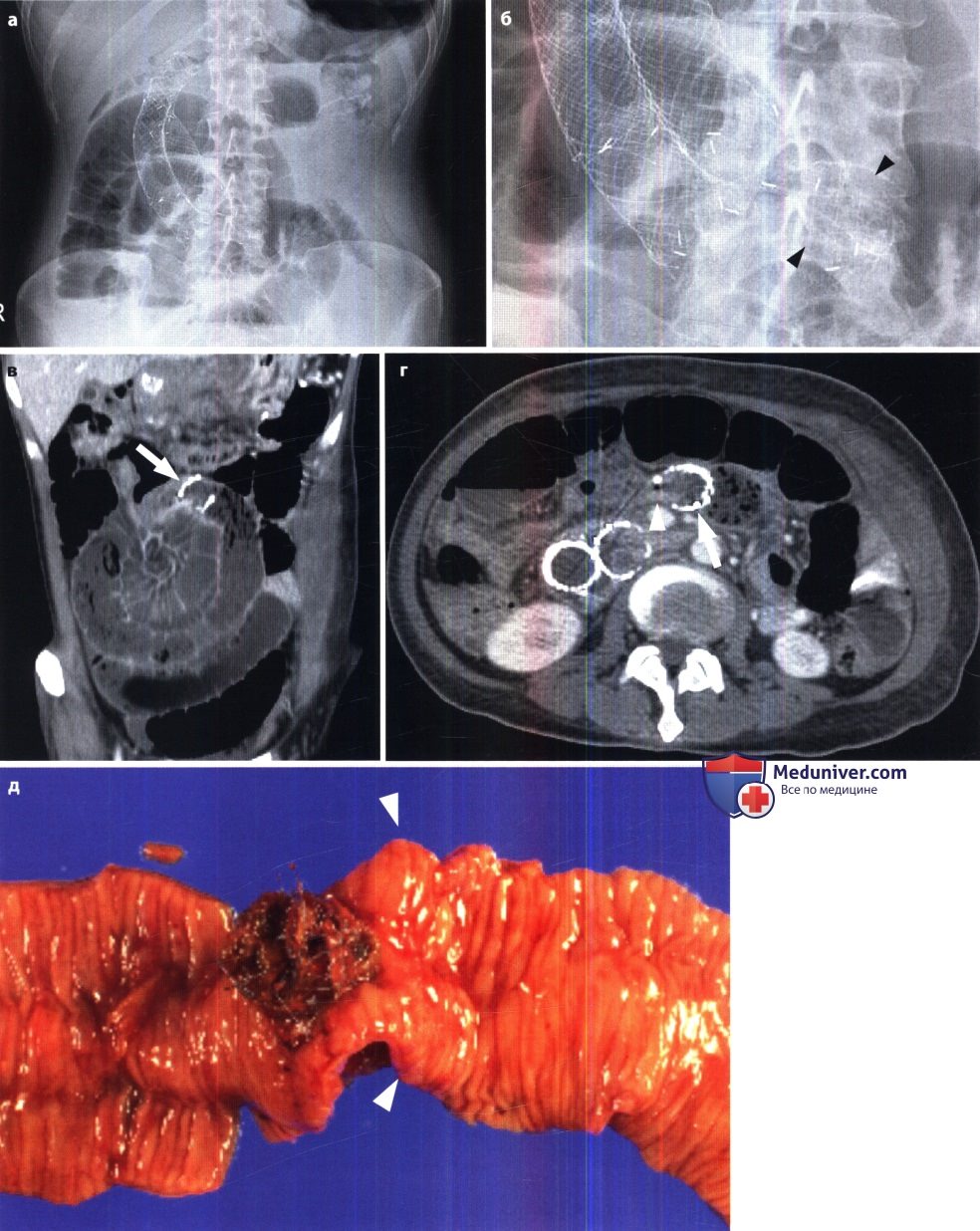
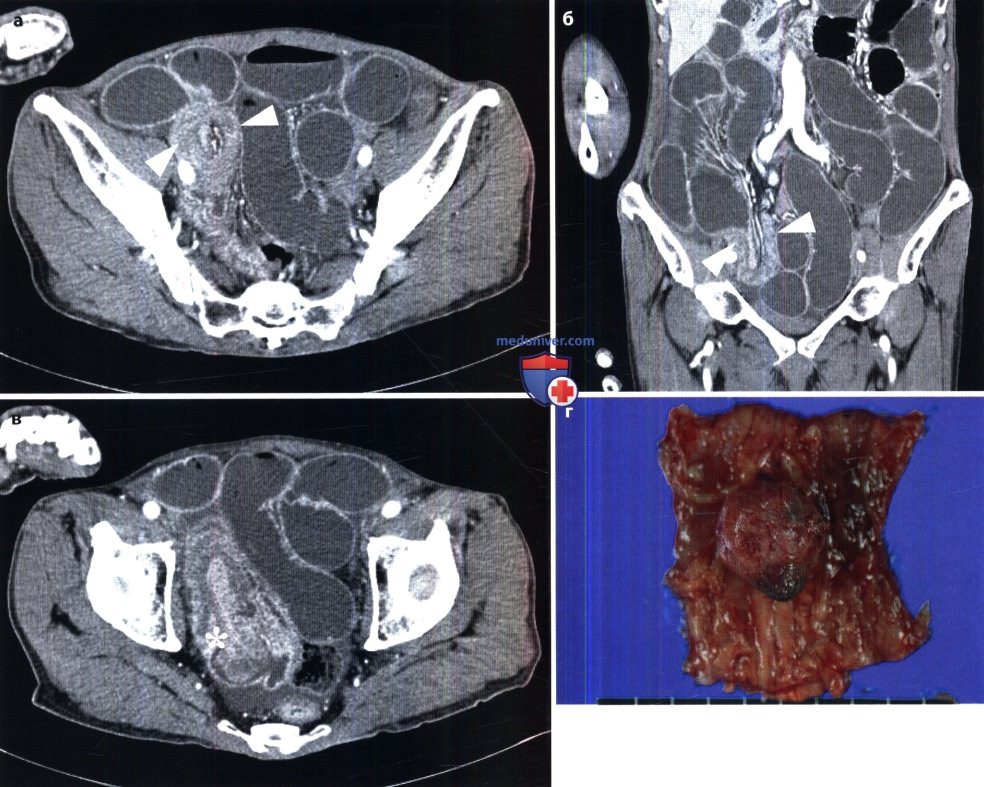
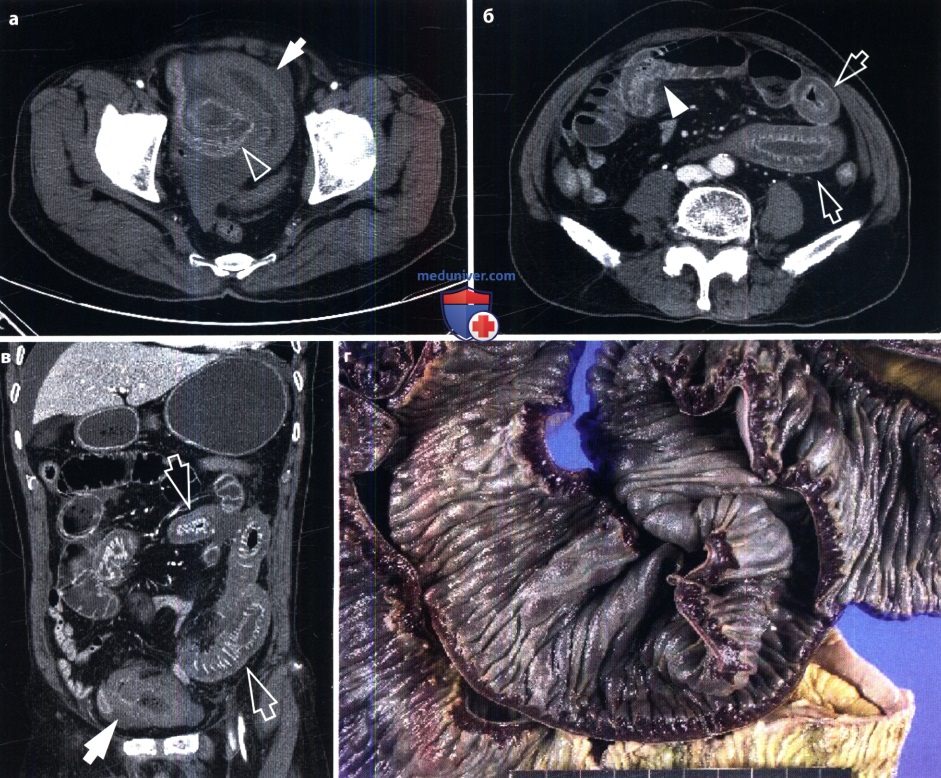
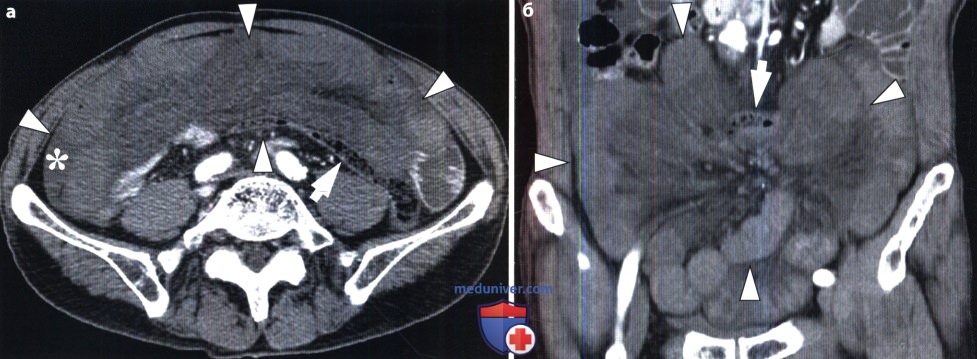
Острая механическая непроходимость кишечника. В ее распознавании большое значение имеет рентгенологическое исследование. Больному в вертикальном положении производят обзорные рентгенограммы органов брюшной полости. На непроходимость указывает вздутие кишечных петель, расположенных выше места закупорки или сдавления кишки. В этих петлях определяются скопления газа и горизонтальные уровни жидкости (так называемые чаши, или уровни, Клойбера). Все петли кишки дистальнее места закупорки находятся в спавшемся состоянии и не содержат газа и жидкости. Именно этот признак – спадение постстенотического отрезка кишечника – позволяет отличить механическую непроходимость кишечника от динамической (в частности, от пареза кишечных петель). Кроме того, при динамической паралитической непроходимости не наблюдается перистальтики кишечных петель. При рентгеноскопии не удается заметить перемещения содержимого в кишке и колебаний уровней жидкости. При механической непроходимости, наоборот, повторные снимки никогда не копируют сделанные ранее, картина кишечника все время меняется.
Наличие острой механической непроходимости кишечника устанавливают по двум основным признакам: вздутию престенотической части кишки и спадению постстенотической.
Эти признаки появляются через 1-2 ч после начала заболевания, а еще через 2 ч обычно становятся отчетливыми.
Важно разграничить непроходимость тонкой и толстой кишки. В первом случае вздуты петли тонкой кишки, а толстая находится в спавшемся состоянии. Если это недостаточно ясно по снимкам, то можно произвести ретроградное заполнение толстой кишки бариевой взвесью. Раздутые кишечные петли при тонкокишечной непроходимости занимают преимущественно центральные отделы брюшной полости, причем калибр каждой петли не превышает 4 – 8 см. На фоне раздутых петель видна поперечная исчерченность, обусловленная раздвинутыми круговыми (керкринговыми) складками. Гаустральных втяжений на контурах тонкой кишки, естественно, нет, так как они бывают только в толстой кишке.
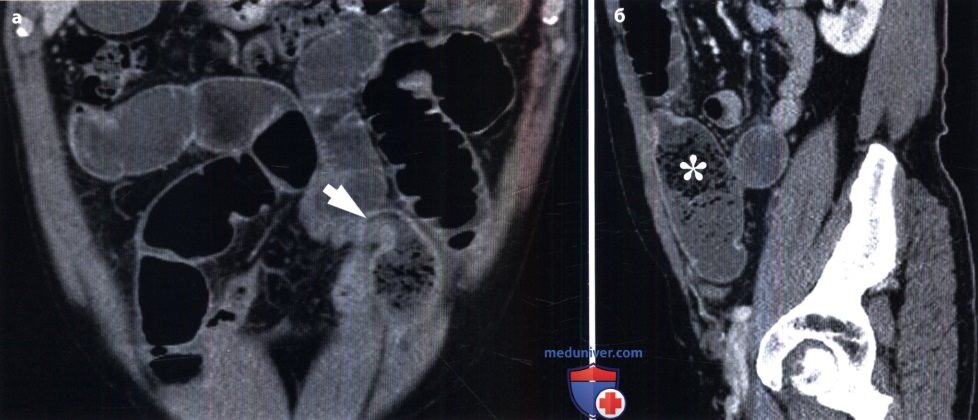
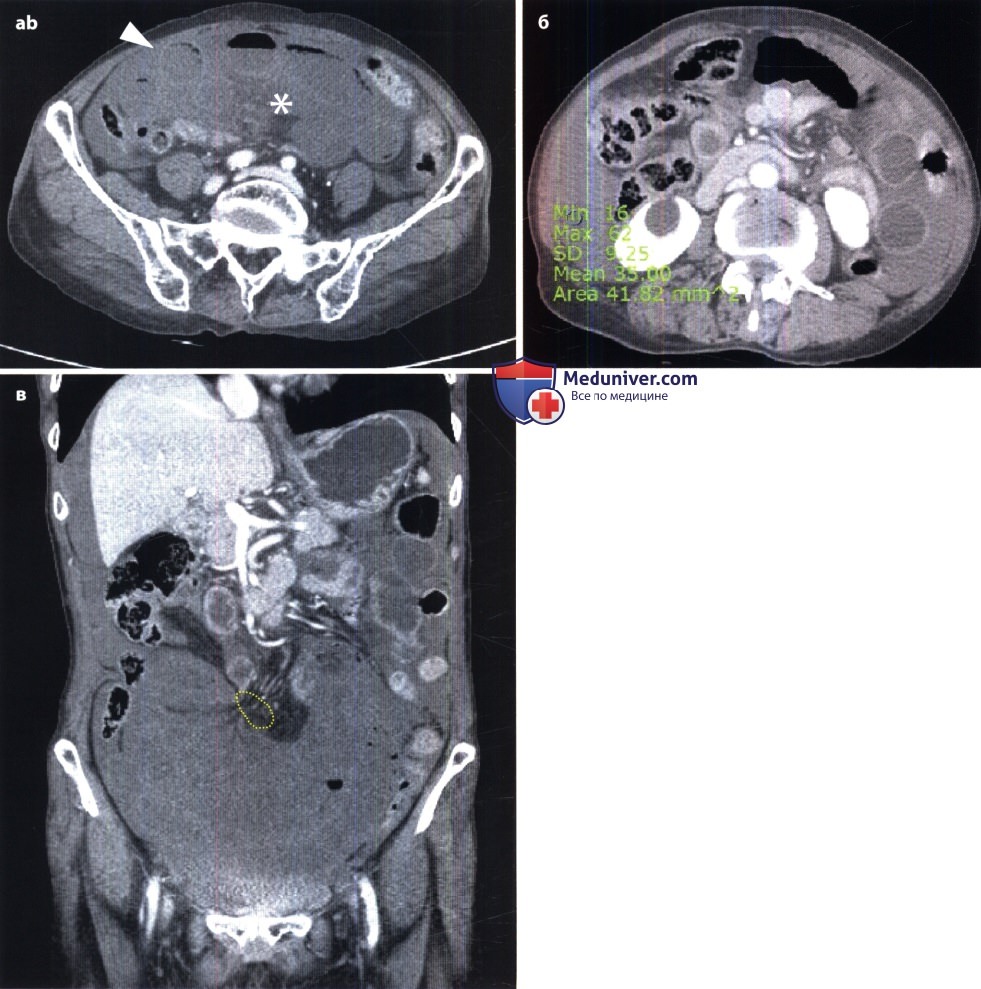
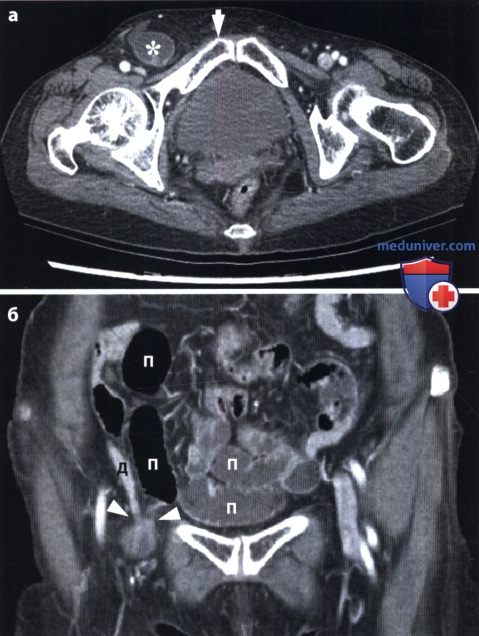
При непроходимости толстой кишки наблюдаются громадные раздутые петли с высокими газовыми пузырями в них. Скопление жидкости в кишке обычно невелико. На контурах кишки намечаются гаустральные втяжения, видны также дугообразные грубые полулунные складки. Вводя контрастную взвесь через прямую кишку, можно уточнить место и характер непроходимости (например, обнаружить раковую опухоль, приведшую к сужению кишки). Укажем лишь, что отсутствие рентгенологических признаков не исключает кишечную непроходимость, так как при некоторых формах странгуляционной непроходимости интерпретация рентгенологической картины может быть затруднена. В этих случаях большим подспорьем оказываются сонография и компьютерная томография. Они позволяют выявить растяжение престенотического отдела кишки, обрыв ее изображения на границе со спавшимся постстенотическим, тень узлообразования.
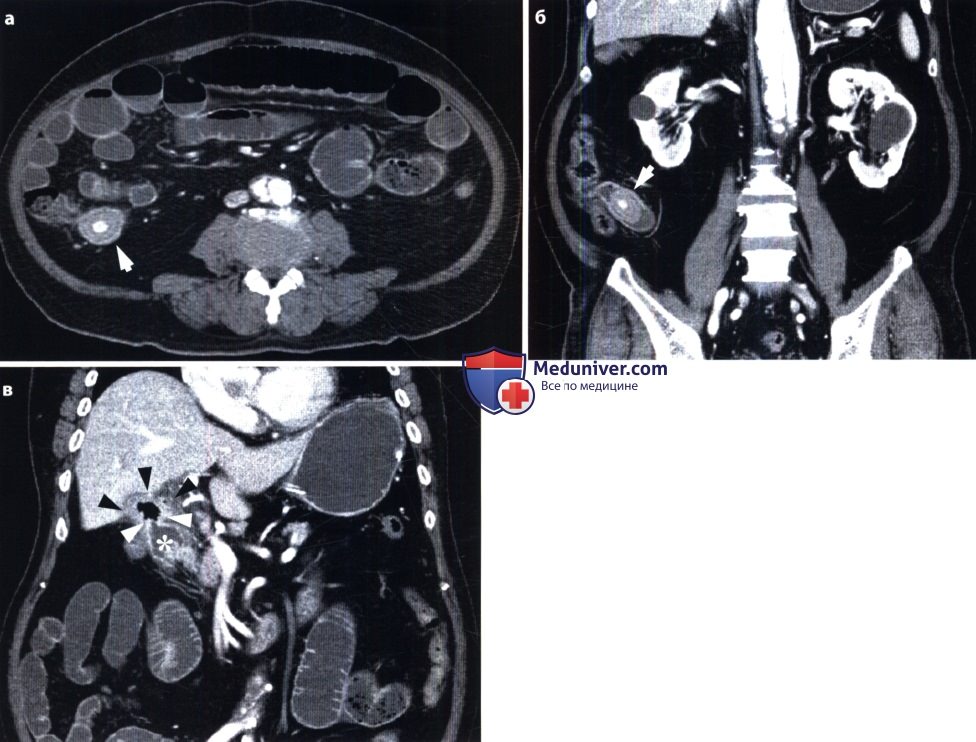
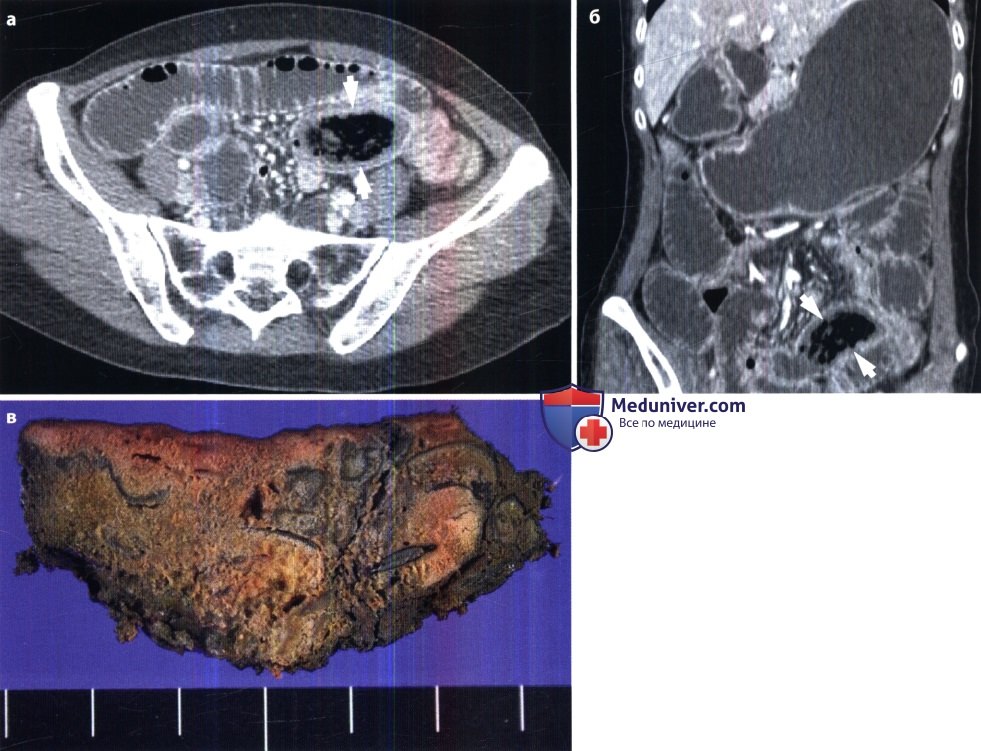
Особенно трудна диагностика острой ишемии кишечника и некроза кишечной стенки. При закупорке верхней брыжеечной артерии отмечаются скопления газа и жидкости в тонкой кишке и в правой половине толстой кишки, причем проходимость последней не нарушена. Однако рентгенография и сонография обеспечивают распознавание мезентериального инфаркта лишь у 25 % больных. При КТ удается диагностировать инфаркт более чем у 80 % больных на основании утолщения кишечной стенки в зоне некроза, появления газа в кишке, а также в воротной вене. Наиболее точным методом является ангиография, производимая с помощью спиральной КТ, магнитно-резонансного исследования или катетеризации верхней брыжеечной артерии. Преимуществом мезентерикографии является возможность последующего направленного транскатетерного введения вазодилататоров и фибринолитиков. Рациональная тактика исследования представлена ниже на схеме.
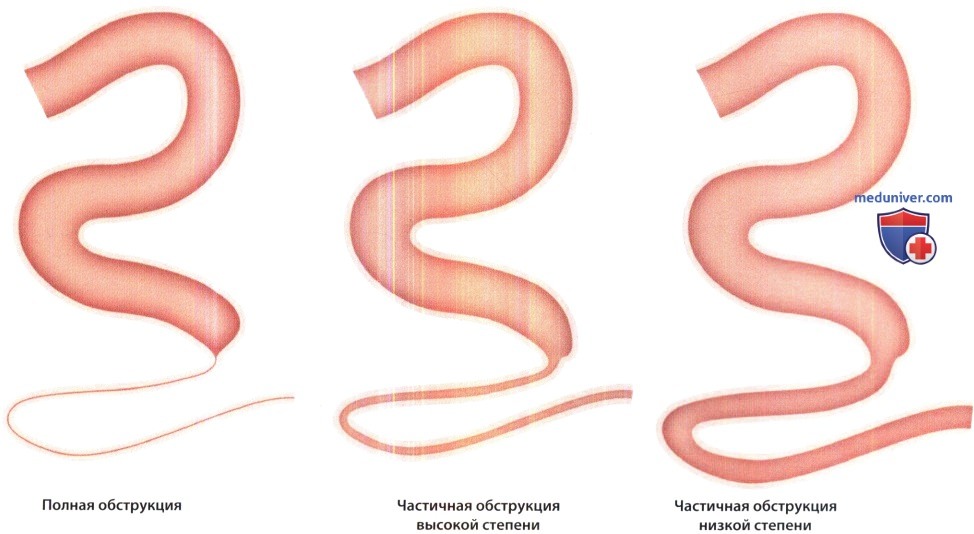
При частичной непроходимости большую пользу приносит повторное исследование через 2-3 ч. Допустимо введение небольшого количества водорастворимого контрастного вещества через рот или назоеюнальный зонд (энтерография). При завороте сигмовидной ободочной кишки ценные данные получают при ирригоскопии. При спаечной непроходимости прибегают к рентгенологическому исследованию в разных положениях больного, регистрируя участки фиксации кишечных петель.
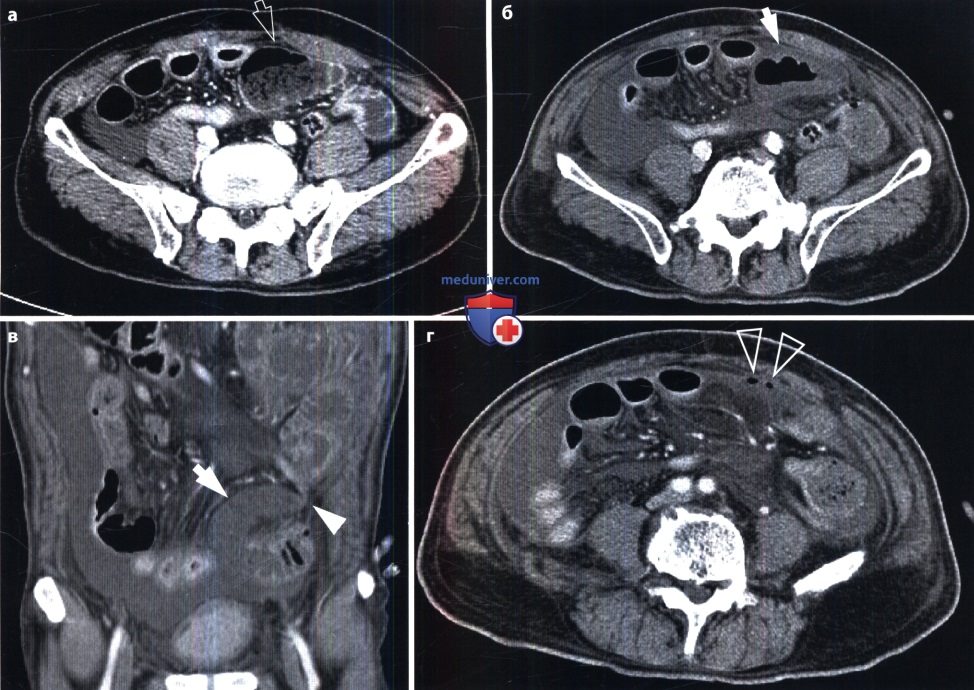
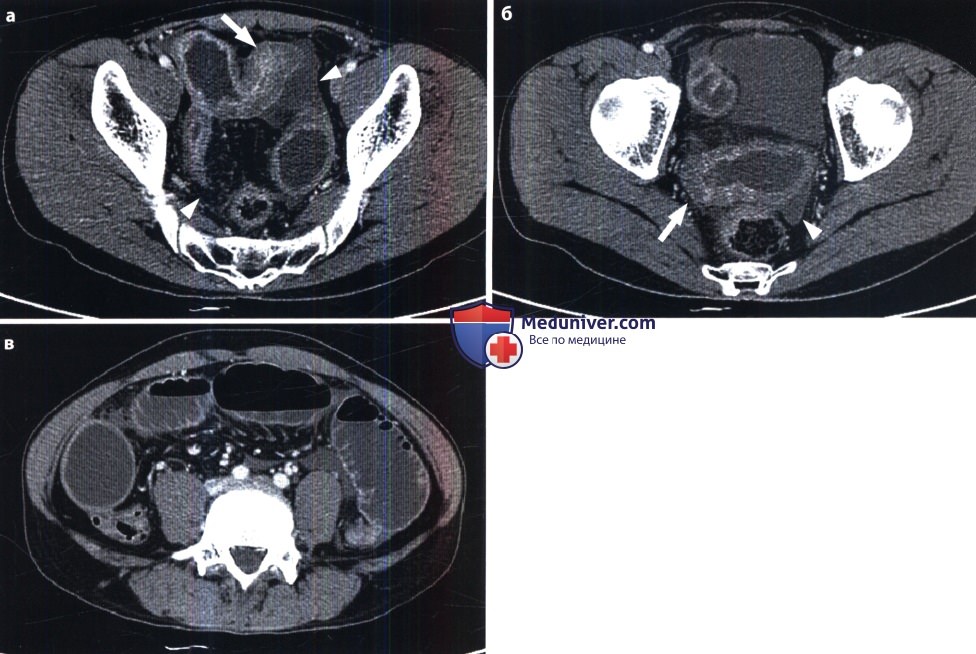
Аппендицит. Клинические признаки острого аппендицита известны каждому врачу. Рентген исследование служит ценным способом подтверждения диагноза и особенно показано при отклонении от типичного течения болезни. Тактика обследования представлена в виде следующей схемы.
Как видно на схеме, лучевое исследование целесообразно начинать с сонографии органов брюшной полости. Симптомами острого аппендицита считают расширение червеобразного отростка, заполнение его жидкостью, утолщение его стенки (более 6 мм), выявление камней в отростке и его фиксация, скопление жидкости у стенки отростка и слепой кишки, гипоэхогенное изображение абсцесса, вдавление от абсцесса на стенке кишки, гиперемия периаппендикулярных тканей (при допплерографии).
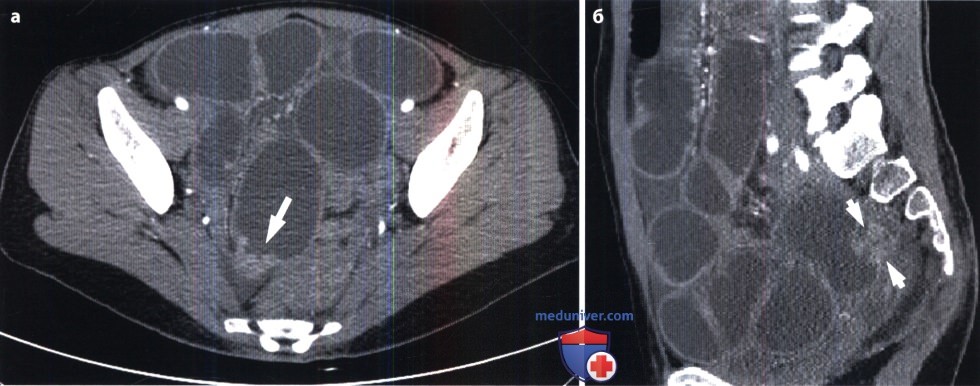
Основные рентгенологические признаки острого аппендицита: небольшие скопления газа и жидкости в дистальной части подвздошной кишки и в слепой кишке как проявление их пареза, утолщение стенки слепой кишки из-за ее отека, утолщение и ригидность складок слизистой оболочки этой кишки, камни в червеобразном отростке, небольшой выпот в брюшной полости, отек мягких тканей брюшной стенки, нерезкость очертаний правой поясничной мышцы. Аппендикулярный абсцесс обусловливает затемнение в правой подвздошной области и вдавление на стенке слепой кишки. Иногда в абсцессе и в проекции отростка определяется небольшое скопление газа. При прободении отростка могут быть мелкие пузыри газа под печенью.
КТ несколько эффективнее сонографии и рентгенографии в диагностике острого аппендицита, позволяя с большой четкостью обнаруживать утолщение стенки червеобразного отростка и аппендикулярный абсцесс.
При хроническом аппендиците отмечают деформацию отростка, его фиксацию, фрагментацию его тени при рентгеноконтрастном исследовании или незаполнение отростка сульфатом бария, наличие камней в отростке, совпадение болевой точки с тенью отростка.
Дискинезин кишечника. Рентгенологическое исследование является простым и доступным методом уточнения характера продвижения содержимого по петлям тонкой и толстой кишки и диагностики различных вариантов констипации (запора).
Энтероколиты. При остром энтероколите различной этиологии наблюдаются сходные симптомы. В кишечных петлях появляются небольшие пузырьки газа с короткими уровнями жидкости. Продвижение контрастного вещества происходит неравномерно, отмечаются отдельные скопления его, между которыми наблюдаются перетяжки. Складки слизистой оболочки утолщены или вообще не дифференцируются. Для всех хронических энтероколитов, сопровождающихся синдромом нарушения всасывания (мальабсорбции), характерны общие признаки: расширение кишечных петель, скопление в них газа и жидкости (гиперсекреция), разделение контрастной массы на отдельные комки (седиментация и фрагментация содержимого). Пассаж контрастного вещества замедлен. Оно распределяется по внутренней поверхности кишки неравномерно, могут быть видны мелкие изъязвления.
Мальабсорбция. При ней нарушается всасывание различных составных частей пищи. Чаще всего встречаются болезни группы спру. Две из них – целиакия и нетропическая спру – относятся к врожденным, а тропическая спру – к приобретенным. Независимо от природы и вида мальабсорбции рентгенологическая картина более или менее однотипна: определяется расширение петель тонкой кишки. В них скапливаются жидкость и слизь. Бариевая взвесь из-за этого становится неоднородной, флоккулирует, делится на фрагменты, превращается в хлопья. Складки слизистой оболочки становятся плоскими и продольными. При радионуклидном исследовании с триолеат-глицерином и олеиновой кислотой устанавливают нарушение всасывания в кишечнике.
Региональный энтерит и гранулематозный колит (болезнь Крона).
При этих заболеваниях может быть поражен любой отдел пищеварительного канала – от пищевода до прямой кишки. Однако наиболее часто наблюдаются поражения дистального отдела тощей кишки и проксимальной части подвздошной (еюноилеит), концевых отделов подвздошной (терминальный илеит), проксимальных частей толстой кишки.
В течении болезни выделяют две стадии. В первой стадии отмечаются утолщение, выпрямление и даже исчезновение складок слизистой оболочки и поверхностные изъязвления. Контуры кишки становятся неровными, зубчатыми. Затем вместо привычной картины складок обнаруживают множественные округлые просветления, обусловленные островками воспаленной слизистой оболочки. Среди них могут выделяться полосковидные тени бария, отложившегося в поперечных трещинах и щелевидных язвах. В области поражения кишечные петли выпрямлены, сужены. Во второй стадии отмечается значительное сужение кишечных петель с образованием рубцовых перетяжек длиной от 1-2 до 20-25 см. На снимках стенозированный участок может выглядеть как узкий неровный канал (симптом «шнура»). В отличие от синдрома нарушенного всасывания не наблюдается диффузного расширения кишечных петель, гиперсекреции и фрагментации контрастного вещества, четко выражен гранулярный характер рельефа внутренней поверхности кишки. Одно из осложнений болезни Крона – абсцессы, дренирование которых осуществляют под лучевым контролем.
Туберкулез кишечника. Чаще всего поражается илеоцекальный угол, но уже при исследовании тонкой кишки отмечаются утолщение складок слизистой оболочки, небольшие скопления газа и жидкости, замедленное продвижение контрастной массы. В области поражения контуры кишки неровные, складки слизистой оболочки замещены участками инфильтрации, иногда с изъязвлениями, гаустрация отсутствует. Любопытно, что контрастная масса в зоне инфильтрации не задерживается, а быстро перемещается дальше (симптом местной гиперкинезии). В дальнейшем происходит сморщивание кишечной петли с уменьшением ее просвета и ограничением смещаемости из-за спаек.
Неспекифическяй язвенный колит. При легких формах отмечаются утолщение складок слизистой оболочки, точечные скопления бария и мелкая зубчатость контуров кишки в результате образования эрозий и маленьких язв. Тяжелые формы характеризуются сужением и ригидностью пораженных отделов толстой кишки. Они мало растягиваются, не расширяются при ретроградном введении контрастной массы. Гаустрация исчезает, контуры кишки делаются мелкозазубренными. Вместо складок слизистой оболочки вырисовываются грануляции и скопления бария в изъязвлениях. Преимущественно поражаются дистальная половина толстой кишки и прямая кишка, которая при этом заболевании резко сужена.
Рак кишки. Рак возникает в виде небольшого утолщения слизистой оболочки, бляшки или полипоподобного плоского образования. На рентгенограммах определяется краевой или центральный дефект наполнения в тени контрастной массы. Складки слизистой оболочки в области дефекта инфильтрированы или отсутствуют, перистальтика прерывается. В результате некроза опухолевой ткани в дефекте может появиться депо бария неправильной формы – отображение изъязвленного рака. По мере дальнейшего роста опухоли наблюдаются преимущественно два варианта рентгенологической картины. В первом случае выявляется бугристое образование, вдающееся в просвет кишки (экзофитный тип роста). Дефект наполнения имеет неправильную форму и неровные контуры. Складки слизистой оболочки разрушены. Во втором случае опухоль инфильтрирует стенку кишки, приводя к ее постепенному сужению. Пораженный отдел превращается в ригидную трубку с неровными очертаниями (эндофитный тип роста). Сонография, КT и МРТ позволяют уточнить степень инвазии стенки кишки и соседних структур. В частности, эндоректальная сонография ценна при раке прямой кишки. Компьютерные томограммы дают возможность оценить состояние лимфатических узлов в брюшной полости.
Доброкачественные опухоли. Около 95 % доброкачественных новообразований кишечника составляют эпителиальные опухоли – полипы. Они бывают одиночными и множественными. Наиболее часты аденоматозные полипы. Они представляют собой небольшие, обычно размером не более 1-2 см, разрастания железистой ткани, нередко имеют ножку (стебель). При рентгенологическом исследовании эти полипы обусловливают дефекты наполнения в тени кишки, а при двойном контрастировании – дополнительные округлые тени с ровными и гладкими краями.
Ворсинчатые полипы при рентгенологическом исследовании выглядят несколько иначе. Дефект наполнения или дополнительная тень при двойном контрастировании имеют неровные очертания, поверхность опухоли покрыта барием неравномерно: он затекает между извилинами, в бороздки. Однако стенка кишки сохраняет эластичность. Ворсинчатые опухоли в противоположность аденоматозным полипам часто озлокачествляются. На злокачественное перерождение указывают такие признаки, как наличие стойкого депо бариевой взвеси в изъязвлении, ригидность и втянутость стенки кишки в месте расположения полипа, его быстрый рост. Решающее значение имеют результаты колоноскопии с биопсией.
Острый живот.
Причины синдрома острого живота разнообразны. Для установления срочного и точного диагноза важны анамнестические сведения, результаты клинического осмотра и лабораторных анализов. К лучевому исследованию прибегают при необходимости уточнения диагноза. Как правило, его начинают с рентгенографии органов грудной полости, так как синдром острого живота может быть следствием иррадиации болей при поражении легких и плевры (острая пневмония, спонтанный пневмоторакс, наддиафрагмальный плеврит).
Затем выполняют рентгенографию органов брюшной полости с целью распознавания прободного пневмоперитонеума, непроходимости кишечника, почечных и желчных камней, обызвествлений в поджелудочной железе, острого заворота желудка, ущемления грыжи и т.д. Однако в зависимости от организации приема больных в лечебном учреждении и предполагаемого характера болезни порядок обследования может быть изменен. На первом этапе может быть проведено ультразвуковое исследование, что в ряде случаев позволит в дальнейшем ограничиться рентгенографией органов грудной полости.
Роль сонографии особенно велика при выявлении небольших скоплений газа и жидкости в брюшной полости, а также в диагностике аппендицита, панкреатита, холецистита, острых гинекологических заболеваний, поражения почек. При возникновении сомнений относительно результатов сонографии показана КТ. Ее преимуществом перед сонографией является то, что скопления газа в кишечнике не препятствуют диагностике.
Источник