Кишечная непроходимость у детей патогенез
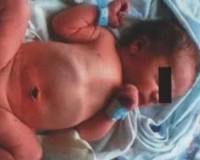
Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.

Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник

ЗНАЕТЕ ЛИ ВЫ?
По механизму развития выделяют три вида кишечной непроходимости: 1. Динамическая (спастическая, паралитическая). 2. Механическая: 1) обтурационная: − интраорганная (инородные тела, паразиты, безоары, желчные камни, в том числе синдром Бувере); 6 − интрамуральная (опухоли, воспалительные и рубцовые изменения стенки кишки — болезнь Крона, туберкулез, гематомы); − экстраорганная (сдавление объемными образованиями брюшной полости, артериальные компрессии, ангуляции); 2) странгуляционная, ileus ex strangulatione (узлообразование, заворот, наружное или внутреннее ущемление); 3) смешанная: − спаечная непроходимость (ileus ex adhaesionibus); − инвагинация. 3. Мезентериальная (вследствие нарушения артериального притока и/или венозного оттока по сосудам брыжейки без странгуляции) — эта форма непроходимости выделяется не всеми авторами. Следует отметить, что некоторые авторы также не рекомендуют выделять смешанные формы кишечной непроходимости, а относить их в зависимости от преобладающей симптоматики к обтурационной или странгуляционной, что является более важным в тактическом плане (степень рекомендации — А). По происхождению выделяют врожденную (пороки развития — атрезии, неполный поворот кишечной трубки) и приобретенную непроходимость. По клиническому течению непроходимость делят на острую, подострую и хроническую (проявляется замедлением пассажа по кишечнику), по степени — на полную и неполную, по уровню — на тонкокишечную (высокую) и толстокишечную (низкую). Кроме того, в динамике развития болезни различают три фазы (стадии). Следует отметить, что авторы используют разные термины в определении этих стадий, поэтому попытаемся их объединить следующим образом: − первая стадия — нервно-рефлекторная (болевая, острого нарушения пассажа). − вторая стадия — компенсации или органических изменений (интоксикации, расстройств внутристеночной гемоциркуляции). − третья — терминальная (стадия перитонита).
Предрасполагающие факторы: 1) врожденные аномалии развития — дефекты и слабые места диафрагмы, передней и задней брюшной стенки; долихосигма, неполный пово- 7 рот кишечника, дополнительные складки брюшины, «карманы» брюшной полости, сосудистые мальформации; 2) приобретенные факторы — спайки, рубцовые деформации, инородные тела, последствия воспалительных заболеваний и т. д. Производящие факторы — резкое увеличение двигательной активности кишечника вследствие повышенной пищевой нагрузки (особенно после голодания), медикаментозной стимуляции, повышения внутрибрюшного давления при тяжелой физической нагрузке, развития энтероколита.
В зависимости от ведущего патофизиологического звена авторами предложено более 20 теорий патогенеза острой кишечной непроходимости, основными из которых являются интоксикационная, биохимическая, гемодинамическая, нервно-рефлекторная. Объемные и гемодинамические расстройства обусловлены уменьшением артериального притока и ухудшением венозного оттока в брыжеечных (при странгуляции) или интрамуральных сосудах (при всех формах кишечной непроходимости). В целом механизм патологических сдвигов в организме при нарушении пассажа по кишечнику универсален и носит название синдрома энтеральной недостаточности. Для всех форм кишечной непроходимости характерна большая потеря жидкости.
Клиника:Болевой синдром. Постоянным и ранним признаком кишечной непроходимости является боль в животе. Распространение перистальтических волн вызывает приступы боли, которые повторяются через 10–15 мин. При странгуляции боль выраженная, постоянная, с периодическим усилением до непереносимой («илеусный крик»). Диспепсический синдром. Задержка стула и газов — патогномоничный признак кишечной непроходимости. При инвагинации из заднего прохода может выделяться слизь, окрашенная кровью («малиновое желе»). Рвота развивается в 50–60 % случаев непроходимости, обычно сопровождается тошнотой. Рвота вначале носит рефлекторный характер (съеденной пищей, желчью), развивается на высоте болей. Вздутие живота может быть равномерным и симметричным (при паралитической или низкой обтурационной непроходимости) или асимметричным (обычно при странгуляции, особенно при завороте сигмовидной кишки — симптом Байера). При высоких формах кишечной непроходимости вздутие живота может отсутствовать. Симптомы кишечной Симптом Валя — неперемещающееся, асимметричное, относительно устойчивое вздутие живота, определяемое на ощупь, заметное на глаз. Симптом Матье–Склярова — при толчкообразном надавливании на брюшную стенку невооруженным ухом или при инструментальной аускультации живота выявляется «шум плеска» (за счет формирования особой акустической среды — уровня жидкости и большого количества газа).Симптом Кивуля — при одновременной перкуссии над растянутыми петлями кишечника и аускультации появляется «металлический звук» (высокий тимпанит). Симптом Цеге-Мантейфеля — в прямую кишку невозможно ввести более 500 мл жидкости (обычно выявляется при низко расположенных опухолях). Симптом Бейля (Лотейссена) — сердечные тоны и дыхательные шумы выслушиваются над брюшной стенкой при полном отсутствии перистальтики. Симптом Спасокукоцкого — шум «падающей капли». «Стоп-симптом» — при изучении пассажа бария снимки мало отличаются друг от друга, расположение чаш в целом не меняется, появляются новые
К обязательным диагностическим действиям относятся: 1. Клиническое обследование: анамнез, осмотр, пальпация, перкуссия, аускультация живота; определение частоты пульса, измерение артериального давления, ректальное обследование. 2. Общий анализ крови (Hb, Ht, Er, Leu, лейкоцитарная формула, СОЭ), общий анализ мочи, определение уровня глюкозы крови. 3. Электрокардиограмма. 4. Обзорная рентгенография или рентгеноскопия грудной клетки и брюшной полости в вертикальном положении больного или в латеропозиции. 5. Биохимическое исследование крови (мочевина, креатинин, билирубин, АсАТ, АлАТ, общий белок, амилаза, электролиты (K, Ca, Na, Cl), КЩС). 6. Определение группы крови по системе АВ0 и Rh-фактора. 7. Пассаж бария или водорастворимого контраста по кишечнику (кроме случаев перитонита, странгуляционной и толстокишечной непроходимости) при эффективности лечебно-диагностического приема (клинических признаках разрешения непроходимости). 8. Колоно- или ирригоскопия при подозрении на толстокишечную непроходимость. К дополнительным диагностическим действиям относятся: 1. Ультразвуковое исследование (УЗИ) органов брюшной полости. 2. Компьютерная томография (КТ) органов брюшной полости. 3. Контрастная энтерография. 4. Лапароскопия (на ранних стадиях кишечной непроходимости, при отсутствии выраженного вздутия кишечника, при достаточном опыте хирурга). 5. Исследование выпота брюшной полости на микрофлору и чувствительность к антибиотикам.
Консервативная терапия показана при динамической и механической кишечной непроходимости при отсутствии показаний к экстренной операции (перитонита, странгуляции) и включает: 1. Восполнение дефицита жидкости, коррекцию реологических свойств крови, энергодефицита: − базисные инфузионные растворы: солевые (0,9%-ный раствор хлорида натрия и др.), 5- или 10%-ный раствор глюкозы; − сбалансированные полиионные растворы (трисоль); − по показаниям: коллоидные плазмозаменители на основе гидроксиэтилированного крахмала (ГЭК, Стабизол, Гекодез, Рефортан), желатина (Гелофузин); растворы аминокислот (Инфезол) и жировые эмульсии (Липовеноз, Кабивен), свежезамороженная плазма (по очень узким показаниям — с целью восполнения факторов свертывания, коррекции гемостаза при синдроме диссеминированного внутрисосудистого свертывания). 2. Эвакуацию содержимого желудка через зонд (назогастральная интубация или более перспективная эндоскопическая назоинтестинальная деком- 35 прессия, которая повышает эффективность консервативного лечения и ускоряет сроки принятия тактического решения). 3. Новокаиновые паранефральные блокады (при отсутствии противопоказаний). 4. Введение спазмолитических лекарственных средств (папаверина гидрохлорида, дротаверина) или проведение продленной эпидуральной анестезии (этот способ наиболее актуален при лечении динамической непроходимости и энтеральной недостаточности при тяжелом течении острого панкреатита). 5. Сифонную клизму, а также эндоскопическую деторсию в случае заворота сигмы (при отсутствии перитонита). 6. При получении положительного эффекта лечения — внутрикишечное введение водорастворимого контраста (хуже — бариевой взвеси) с контролем пассажа.
Билет 22
Источник
( клиника, диагностика и лечебная тактика).
Кишечная непроходимость в детском возрасте встречается у 1,5% всех больных ургентного хирургического профиля. Она представляет собой обширную группу заболеваний, связанных с полным или частичным нарушением пассажа пищевых масс по желудочно-кишечному тракту. Кишечная непроходимость у детей, как и у больных зрелого возраста, подразделяется на динамическую и механическую. В свою очередь, механическая непроходимость кишечника подразделяется на обтурационную, странгуляционную и смешанную. По уровню препятствия выделяют высокую и низкую формы кишечной непроходимости.
Этиология кишечной непроходимости у детей крайне многообразна и во многом определяется двумя факторами: возрастом и наличием в анамнезе перенесенных хирургических вмешательств. Возрастная структура причин кишечной непроходимости у детей различается значительно. Так , в периоде новорожденности (возраст от 0 до 28 суток жизни) они представлены пороками развития кишечной трубки и кишечной стенки (стеноз и атрезия кишечника, аганглиоз), врожденными аномалиями вращения и фиксации кишечника, аномально расположенными органами брюшной полости.• Интраоперационными находками хирурга при оперативном вмешательстве по поводу врожденной кишечной непроходимости у детей периода новорожденности, чаще всего обнаруживаютсястенозы и атрезии участков кишечника на различных уровнях, а так-же: мекониальный илеус, мальротация кишечника и синдром Ледда, болезнь Гирсшпрунга и ано-ректальные пороки развития.
В возрасте от 1 месяца до 1 года, к некоторым выше упомянутым причинам кишечной непроходимости у детей , следует дополнить инвагинацию кишечника, патологию желточного протока (включая дивертикул. Меккеля), спаечную кишечную непроходимость , болезнь Гирсшпрунга.У больных детей раннего возраста ( от 1 до 3 лет) наиболее частыми причинами возникновения кишечной непроходимости является: спаечная кишечная непроходимость, инвагинация кишечника, патология ротации кишечника, патология желточного протока (включая дивертикул . Меккеля)..
В дошкольном возрасте (от 3 до 7 лет) наиболее частой интраоперационной находкой причины развившейся острой кишечной непроходимости следует ожидать остро развившуюся кишечную непроходимость: спаечную и на фоне осложненных форм аппендицита и опухолей органов брюшной полости , реже- в связи с инвагинацией кишечника.
В школьном возрасте детей (7-15 лет), причинами развившейся острой кишечной непроходимости может обнаружиться: спаечная кишечная непроходимость, патология ротации кишечника, непроходимость на фоне опухолей желудочно-кишечного тракта, артерио-мезентериальная компрессия двенадцатиперстной кишки.
Кишечная непроходимость является одним из наиболее тяжелых хирургических заболеваний органов брюшной полости у детей. Это обусловлено быстротой развития декомпенсированных: электролитных, гемодинамических и местных некротических процессов; все еще трудностями и ошибками традиционной диагностики. При развившихся осложнениях кишечной непроходимости ребенка это определяет имеющийся относительно высоким процент летальности больных детей , их инвалидизацию с нарушением развития.
Патогенез кишечной непроходимости определяется локализацией и характером препятствия току кишечного содержимого. Так, при высокой кишечной непроходимости большую роль в механизме развития патологических нарушений играет обильная многократная рвота, приводящая к быстрому развитию обезвоживания, потере электролитов, нарушению кислотно-основного состояния. При низкой кишечной непроходимости решающую роль играет развитие эндотоксикоза. При любом виде кишечной непроходимости пусковым моментом в развитии системных нарушений играет стаз кишечного содержимого и растяжение стенки кишки (больше выражено при обтурации), а также расстройство кровообращения в брыжейке и мощная стимуляция нейрорегуляторных систем желудочно-кишечного тракта (более выражено при странгуляции). Снижение артериального кровообращения и стаз венозной крови приводят к нарушению питания кишечной стенки, микротромбозам, в результате чего возникает деструкция и некроз кишки с разлитым каловым перитонитом.
Нарушение секреторно-резорбтивной функции кишечника приводит к депонированию жидкости в просвете (так называемое третье пространство), росту кишечной флоры, развитию токсемии за счет продуктов жизнедеятельности бактерий и брожения содержимого кишечника. При поздней диагностике выше названные изменения приводят к развитию перитонита, эндотоксического шока и полиорганной недостаточности.
Диагностика: При решении вопроса о постановке диагноза кишечной непроходимости у ребенка необходимо четко определить ее характер (полная или частичная, функциональная или механическая, высокая или низкая ). Динамическая, или функциональная кишечная непроходимость является общей неспецифической реакцией желудочно-кишечного тракта на влияние различных патологических процессов в организме и проявляется в виде пареза всех отделов кишечной трубки (паралитическая кишечная непроходимость). Данный вид кишечной непроходимости может развиваться на фоне любого тяжелого состояния или заболевания (сепсис, пневмония, тяжелые ожоги и травмы), в послеоперационном периоде, травмах брюшной полости, длительном приеме ряда медикаментозных препаратов (антигистаминные, опиаты и наркотические анальгетики, антидепрессанты и др.).
Выше перечисленные состояния могут вызывать глубокое угнетение моторики желудочно-кишечного тракта и ,следовательно, – прекращение пассажа кишечного содержимого. Функциональная кишечная непроходимость характеризуется тяжелыми нарушениями обменных процессов, нарушением всасывания макронутриентов, гиповолемией, нарушением кислотно-основного состояния крови, усилением роста условно-патогенной микрофлоры кишечника и явлениями эндотоксикоза.
А. Обтурационная кишечная непроходимость развивается в результате перекрытия просвета желудочно-кишечного тракта изнутри или снаружи с нарушением пассажа содержимого. Брыжейка , кровоснабжающая стенку кишки, при этом остается интактной. Причинами обтурации кишечника у детей являются врожденные пороки развития или приобретенные заболевания (следствие перенесенного язвенно-некротического энтероколита, стенозы анастомозов и др.) стенозы кишечника, опухоли и опухолевидные образования стенки кишки и органов брюшной полости, сдавливающих просвет кишки снаружи, безоары, а также воспалительные инфильтраты (аппендикулярные , тазовые и др.).
Закрытие просвета кишечника ведет к нарастанию внутрикишечного давления, стазу кишечного содержимого, это вызывает нарушения локальной микроциркуляции, усиливаются процессы распада и брожения, развивается интоксикация и водно-электролитные нарушения.
Клинические проявления развиваются относительно медленно и зависят от полноты закупорки просвета. В клинике преобладает рвота застойным кишечным содержимым и вздутие живота. Стул становится скудным, а затем и вовсе прекращается по мере декомпенсации. Рвота приобретает каловый характер. Учитывая, что случаи острой закупорки просвета желудочно-кишечного тракта у детей крайне редки, клинические проявления развиваются на фоне увеличения размеров опухоли, декомпенсации стеноза по мере роста кишки и т.д., и нарастают постепенно, иногда в течение нескольких недель или даже месяцев. В симптоматике обращают на себя внимание истощение ребенка и эксикоз. При низкой форме обтурационной кишечной непроходимости заметен большой вздутый живот, развитая венозная сеть передней брюшной стенки.
Б. Странтуляционная кишечная непроходимость – характеризуется сдавлением брыжейки кишечника и, как следствие, быстрым развитием расстройств кровообращения и иннервации. Типичными примерами странгуляционной кишечной непроходимости в детском возрасте являются заворот кишечника и ущемление кишки в грыже. Нарушение питания и иннервации приводят к развитию шока, деструкции и некрозу стенки кишки, перитониту. Клинические проявления развиваются бурно, характеризуются выраженным болевым синдромом, рвота носит рефлекторный характер и на начальных этапах заболевания повторяется не часто. Характерной особенностью является также кровянистая окраска каловых масс или выделение крови со слизью вследствие пропотевания форменных элементов крови на фоне выраженного венозного стаза.
В.Смешанная кишечная непроходимость – сочетает в себе компоненты странгуляционной и обтурационной разновидностей. Примерами смешанной формы кишечной непроходимости являются инвагинация кишечника и спаечная кишечная непроходимость. Клиническая картина кишечной непроходимости складывается из характерного комплекса симптомов: рвоты, метеоризма, отсутствия стула. Выраженность данных симптомов зависит от уровня и характера кишечной непроходимости, что отражено в таблице №2
Источник