Кишечная непроходимость у детей протокол
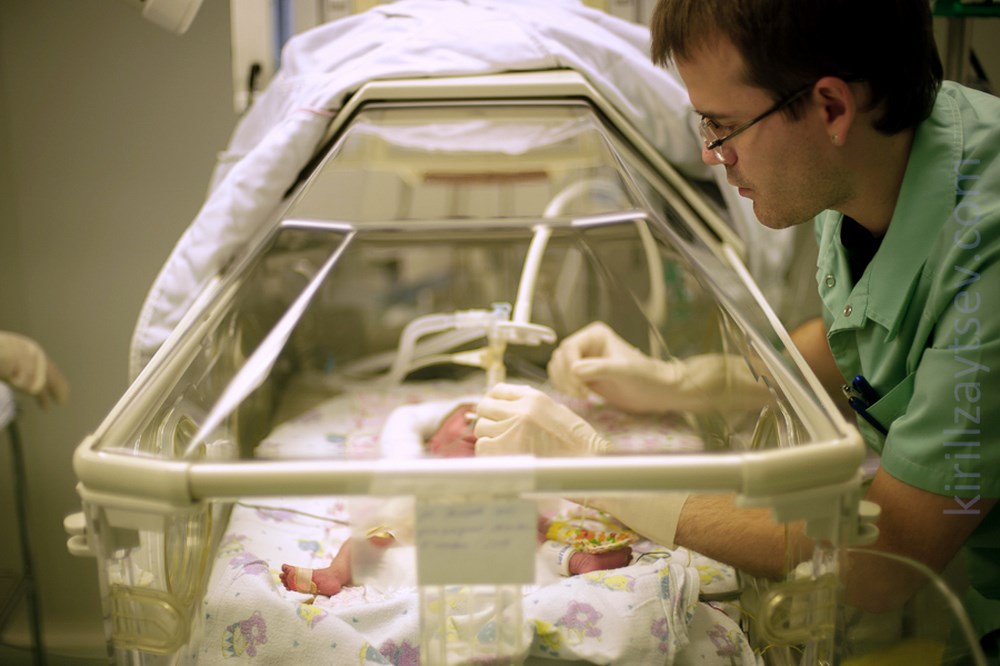
Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.
Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник
Врожденная кишечная непроходимость
Врожденная непроходимость кишечника до настоящего времени остается главной причиной, требующей экстренного хирургического вмешательства в периоде новорожденности.
По уровню расположения препятствия различают непроходимость кишечника высокую и низкую, каждая из них имеет характерную клиническую картину.
Высокую непроходимость вызывает обструкция на уровне двенадцатиперстной и начальных отделов тощей кишки, низкую – на уровне дистальных отделов тощей, а так же подвздошной и толстой кишок.

Непроходимость двенадцатиперстной кишки
Учитывая анатомические особенности двенадцатиперстной кишки, непроходимость этого отдела может быть вызвана следующими причинами:
- стеноз
- атрезия
- сдавление просвета аномально расположенными сосудами (предуоденальной воротной веной, верхней брыжеечной артерией), эмбриональными тяжами брюшины (синдром Ледда) и кольцевидной поджелудочной железой.
Частота выявления в среднем составляет 1 на 5000-10000 живорожденных детей.
Особое внимание при атрезии 12-перстной кишки следует уделять пренатальному кариотипированию, так как хромосомные аномалии обнаруживаются в 30-67% случаев. Наиболее часто встречается синдром Дауна.
Клинические проявления
Симптомы высокой кишечной непроходимости обнаруживают уже в первые часы после рождения ребенка. Наиболее ранними и постоянными признаками являются повторные срыгивания и рвота, при этом в желудочном содержимом может обнаруживаться небольшая примесь желчи.
Вместе с желудочным содержимым ребенок теряет большое количество жидкости. При отсутствии терапии быстро наступает дегидратация. Ребенок становится вялым, адинамичным, происходит патологическая потеря веса.
Диагностика
При антенатальном ультразвуковом исследовании плода в верхнем отделе брюшной полости визуализируются расширенные и заполненные жидкостью желудок и двенадцатиперстная кишка – симптом «двойного пузыря» («double-bubble»), что в сочетании с многоводием позволяет установить диагноз уже с 20 недель беременности.
Для подтверждения диагноза после рождения ребенка применяют рентгенографическое исследование. С целью диагностики выполняют рентгенографию брюшной полости в вертикальном положении, на которой определяют два газовых пузыря и два уровня жидкости, соответствующие растянутым желудку и двенадцатиперстной кишке. У большинства пациентов этого исследования бывает достаточно для постановки диагноза.
Методы лечения
При высокой кишечной непроходимости ребенку необходима операция, которую выполняют на 1-4 сутки жизни ребенка, в зависимости от тяжести состояния при рождении и сопутствующих заболеваний.
В нашем отделении операции по коррекции непроходимости двенадцатиперстной кишки проводятся исключительно лапароскопическим методом, в том числе и в случае, если ребенок рождается недоношенным и с малым весом. Выполняется обходной кишечный анастомоз по методике Кимура для восстановления проходимости двенадцатиперстной кишки.
ТОНКОКИШЕЧНАЯ НЕПРОХОДИМОСТЬ
Врожденные аномалии тонкой кишки в большинстве случаев представлены атрезиями на различных ее уровнях, наиболее часто встречается атрезия подвздошной кишки.
Причины возникновения
Большинство случаев атрезии тонкой кишки бывают спорадическими. В отличие от атрезии двенадцатиперстной кишки, при атрезии тонкой кишки хромосомные аберрации встречаются редко. От пренатального кариотипирования можно воздержаться в связи с низкой частотой хромосомных аномалий при этом пороке. При пролонгировании беременности и наличии выраженного многоводия для предупреждения преждевременных родов показан лечебный амниоцентез.
Клинические проявления
Поведение ребенка в первые часы после рождения не отличается от здорового. Основным признаком низкой кишечной непроходимости является отсутствие стула – мекония. При выполнении очистительной клизмы получают только слепки неокрашенной слизи.
К концу первых суток жизни состояние ребенка постепенно ухудшается, появляется беспокойство, болезненный крик. Быстро нарастают явления интоксикации – вялость, адинамия, серо-землистая окраска кожных покровов, нарушение микроциркуляции. Прогрессирует равномерное вздутие живота, петли кишечника контурируют через переднюю брюшную стенку. Отмечается рвота застойным кишечным содержимым. Течение заболевания может осложниться перфорацией петли кишечника и каловым перитонитом, в этом случае состояние ребенка резко ухудшается, появляются признаки шока.
Диагностика
Обструкция тонкой кишки антенатально у плода визуализируется в виде множественных расширенных петель кишечника, при этом количество петель отражает уровень непроходимости. Увеличение количества вод и множественные дилатированные петли тонкой кишки, особенно с усиленной перистальтикой и плавающими частицами мекония в просвете кишки, позволяет заподозрить атрезию тонкого кишечника.
Прямая обзорная рентгенография брюшной полости в вертикальном положении демонстрирует значительное расширение петель кишечника и уровни жидкости в них. Чем больше петель визуализируется, тем ниже располагается препятствие.
Методы лечения
Новорожденный с признаками низкой кишечной непроходимости нуждается в экстренном хирургическом лечении. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка и устранить водно-электролитные нарушения. Продливать предоперационную подготовку не следует в связи с высоким риском развития осложнений (перфорация кишечника и перитонит). Целью хирургического вмешательства является восстановление целостности кишечника при возможном сохранении максимальной его длины.
В нашем отделении оперативное лечение проводится не позднее, чем 1-е сутки жизни. При этом приоритетным является максимальное сохранение длины имеющейся кишки и наложение одномоментного прямого адаптрированного кишечного анастомоза, что избавляет ребенка от необходимости повторных операций и носительства кишечных стом.
В ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России Вы получаете уникальную возможность получить БЕСПЛАТНО оперативное стационарное лечение по квотам на высоко-технологическую медицинскую помощь (ВМП по ОМС).
Источник
Общероссийская общественная организация
«Российское общество скорой медицинской помощи»
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ) ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСТРОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ
Утверждены на заседании Правления общероссийской общественной организации «Российское общество скорой медицинской помощи» 23 января 2014 г. в г. Казани
2014 г.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ) ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСТРОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ
Автор: , заведующий отделением онкологии клиники факультетской хирургии Первого Санкт-Петербургского государственного медицинского университета им. акад.
Определение: Острая кишечная непроходимость (ОКН) – синдромная категория, объединяющая осложненное течение различных по этиологии заболеваний и патологических процессов, которые формируют морфологический субстрат ОКН.
Код по МКБ-10 | Нозологическая форма |
К56.6 | Другая и неуточнённая кишечная непроходимость |
КЛАССИФИКАЦИЯ
1. По морфофункциональным признакам:
А) Динамическая (функциональная) кишечная непроходимость — нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого:
Ø Паралитическая кишечная непроходимость;
Ø Спастическая кишечная непроходимость;
Б) Механическая кишечная непроходимость — окклюзия кишечной трубки на каком-либо уровне, что и обусловливает нарушение кишечного транзита:
Ø Странгуляционная кишечная непроходимость (лат. strangulatio — «удушение») — возникает при сдавлении брыжейки кишки, что приводит к нарушению питания. Классическими примерами странгуляционной кишечной непроходимости являются заворот, узлообразование и ущемление.
Ø Обтурационная кишечная непроходимость (лат. obturatio — «закупорка») — возникает при механическом препятствии продвижению кишечного содержимого:
· внутрикишечная без связи со стенкой кишки — причиной могут быть крупные желчные камни, попавшие в просвет кишки через внутренний желчный свищ, каловые камни, гельминты, инородные тела;
· внутрикишечная, исходящая из стенки кишки — опухоли, рубцовые стенозы;
· внекишечная — опухоль, кисты;
Ø Смешанная непроходимость кишечника (сочетание странгуляции и обтурации):
· инвагинационная кишечная непроходимость как результат инвагинации;
· спаечная кишечная непроходимость, развивающаяся за счёт сдавления кишечника спайками брюшной полости.
2. По клиническому течению: острая и хроническая;
3. По уровню непроходимости: высокая (тонкокишечная, проксимальнее связки Трейца) и низкая (толстокишечная, дистальнее связки Трейца);
4. По пассажу химуса: полная и частичная;
5. По происхождению: врождённая и приобретённая.
Клиническая картина
Основными симптомами ОКН являются:
1. Боль в животе — постоянный и ранний признак непроходимости, обычно возникает внезапно, вне зависимости от приёма пищи, в любое время суток, без предвестников; характер боли схваткообразный. Приступы боли связаны с перистальтической волной и повторяются через 10-15 мин. В период декомпенсации, истощения энергетических запасов мускулатуры кишечника, боль начинает носить постоянный характер. При странгуляционной непроходимости боль сразу постоянная, с периодами усиления во время волны перистальтики. При прогрессировании заболевания острые боли, как правило, стихают на 2-3-и сутки, когда перистальтическая активность кишечника прекращается, что служит плохим прогностическим признаком. Паралитическая кишечная непроходимость протекает с постоянными тупыми распирающими болями в животе;
2. Задержка стула и газов — патогномоничный признак непроходимости кишечника. Это ранний симптом низкой непроходимости. При высоком её характере, в начале заболевания, особенно под влиянием лечебных мероприятий, может быть стул, иногда многократный за счёт опорожнения кишечника, расположенного ниже препятствия. При инвагинации из заднего прохода иногда появляются кровянистые выделения. Это может стать причиной диагностической ошибки, когда острую кишечную непроходимость принимают за дизентерию;
3. Вздутие и асимметрия живота;
4. Рвота — после тошноты или самостоятельно, часто повторная рвота. Чем выше препятствие в пищеварительном тракте, тем ранее возникает рвота и имеет более выраженный характер, многократная, неукротимая. Рвота вначале носит механический (рефлекторный), а затем центральный (интоксикация) характер.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Диагностика.
На догоспитальном этапе ведущими диагностическими составляющими являются:
– данные анамнеза и жалобы больного;
– данные объективного осмотра, включая пальцевое ректальное исследование.
Специфичными для ОКН симптомами являются:
· Симптом Валя — относительно устойчивое неперемещающееся асимметричное вздутие живота, заметное на глаз, определяемое на ощупь;
· Симптом Шланге — видимая перистальтика кишок, особенно после пальпации;
· Симптом Склярова — выслушивание «шума плеска» над петлями кишечника;
· Симптом Спасокукоцкого-Вильмса — «шум падающей капли»;
· Симптом Кивуля — усиленный тимпанический звук с металлическим оттенком над растянутой петлёй кишки;
· Симптом Обуховской больницы — признак низкой толстокишечной непроходимости: баллоннообразное вздутие пустой ампулы прямой кишки на фоне зияния ануса;
· Симптом Цеге-Мантейфеля — признак низкой толстокишечной непроходимости: малая вместимость (не более 500—700 мл воды) дистального отдела кишечника при постановке сифонной клизмы;
· Симптом Мондора — усиленная перистальтика кишечника сменяется на постепенное угасание перистальтики («Шум вначале, тишина в конце»);
· «Мёртвая (могильная) тишина» — отсутствие звуков перистальтики; зловещий признак непроходимости кишечника. В этот период при резком вздутии живота над ним можно выслушать не перистальтику, а дыхательные шумы и сердечные тоны, которые в норме через живот не проводятся;
· Симптом Шимана — при завороте сигмовидной кишки вздутие локализовано ближе к правому подреберью, тогда как в левой подвздошной области, то есть там, где она обычно пальпируется, отмечают западение живота;
· Симптом Тевенара (при странгуляционной непроходимости на почве заворота тонкой кишки) — резкая болезненность при надавливании на два поперечных пальца ниже пупка по средней линии, то есть там, где обычно проецируется корень её брыжейки.
Дифференциальный диагноз.
· Перфорация полого органа.
· Острый аппендицит.
· Острый панкреатит.
· Перитонит.
· Острый синдром приводящей петли (с резекцией желудка по Бильрот-2 в анамнезе).
· Почечная колика.
· Пневмония (нижнедолевая).
· Плеврит.
· Ишемическая болезнь сердца (острый инфаркт миокарда, стенокардия).
Лечение и показания к доставке пациента в стационар (D,4).
Диагноз или обоснованное предположение о наличии ОКН являются основанием для немедленного направления больного в хирургический стационар автомобилем скорой медицинской помощи в положении лежа на носилках.
При интенсивном болевом синдроме возможно внутримышечное введение спазмолитиков (раствор папаверина гидрохлорида 2% – 2 мл).
При рвоте показана установка желудочного зонда.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (СтОСМП)
Всех больных, поступающих в СтОСМП с диагнозом ОКН, делят на две группы:
– пациенты со странгуляционной ОКН (заворот, ущемление, узлообразование);
– пациенты с другими видами ОКН (динамическая, смешанная, обтурационная)
Критерии диагностики острой странгуляционной кишечной непроходимости в СтОСМП:
– быстрое, внезапное, даже бурное начало заболевания на фоне полного благополучия;
– схваткообразные боли в животе;
– задержка стула и газов;
– неукротимая рвота;
– наличие рубцов на передней брюшной стенке;
– рентгенологические признаки (горизонтальные уровни жидкости).
Протоколы обследования в СтОСМП (D,4):
1. Больным со странгуляционными формами механической непроходимости показано неотложное хирургическое лечение и эта категория больных после выполнения ЭКГ, консультации врача-терапевта направляется в операционную.
2. Целенаправленно обследуются места типичного расположения грыж брюшной стенки. Обязательным является пальцевое ректальное исследование.
3. Оценивается степень обезвоживания – тургор кожи, сухость языка, наличие жажды, фиксируется интенсивность рвоты, ее частота, объем и характер рвотных масс.
4. Производится термометрия.
5. Лабораторные исследования: клинический анализ крови, общий анализ мочи, сахар крови, группа крови, резус-фактор, RW, коагулограмма, КЩС, ACT, АЛТ, ЩФ, креатинин, мочевина, средние молекулы, хемолюминисценция, глютатиопироксидаза и супероксиддисмутаза.
6. Инструментальные исследования: обзорная рентгенография брюшной полости, обзорная рентгенография груди, УЗИ органов брюшной полости, ЭКГ.
Показания к госпитализации в специализированное отделение стационара:
· Установленный диагноз странгуляционной ОКН служит показанием к неотложной операции после краткой предоперационной подготовки в сроки не более 2 часов после поступления больного. Обязательными компонентами предоперационной подготовки наряду с гигиенической подготовкой кожи в области операционного поля являются:
– опорожнение и декомпрессия верхних отделов желудочно-кишечного тракта через желудочный зонд, который сохраняется на период вводного наркоза в операционной для предотвращения регургитации;
– опорожнение мочевого пузыря;
– превентивное парентеральное введение антибиотиков (целесообразно использование аминогликозидов II-Ш, цефалоспоринов III поколения и метронидозол 100 мл за 30-40 минут до начала операции;
– проведением инфузионной терапии (внутривенно 1,5 литра растворов кристаллоидов, реамберин 400 мл, цитофлавин 10 мл в разведении на 400 мл 5% раствора глюкозы. Антибиотики в этом случае вводятся за 30 минут до операции внутривенно.
· Для динамического наблюдения пациентов при купировании симптомов странгуляции в СтОСМП с коротким сроком анамнеза заболевания (менее 6 часов).
· Для проведения динамического наблюдения при других формах ОКН
Показания к госпитализации на койки краткосрочного пребывания в СтОСМП:
· При сомнениях в диагностике ОКН, а также если синдром ОКН развивается на фоне длительного существования спаечной болезни и предшествовавших по этому поводу неоднократных операций, показано сочетанное проведение:
– дифференциальной диагностики;
– консервативных лечебных мероприятий по устранению ОКН (до окончательного решения вопроса об операции);
– общесоматической инфузионной терапии, которая служит одновременно и подготовкой к возможной операции.
· Для проведения консервативных мероприятий по устранению ОКН:
– двухстороннюю сакроспинальную блокаду на уровне Th5 – Th7:
– постоянную декомпрессию верхних отделов пищеварительного тракта через назогастральный зонд или интестинальный зонд, заведенный при помощи ФГДС;
– интенсивную инфузионную терапию с введением спазмолитических или стимулирующих кишечную моторику препаратов (по показаниям);
– проведение сифонных клизм.
· Показаниями к проведению исследований с приемом контраста при непроходимости служат спаечная ОКН у больных, неоднократно подвергшихся оперативным вмешательствам, без явлений перитонита. Основанием для прекращения серии Rg-грамм является фиксация поступления контраста в толстую кишку.
· При опухолевой толстокишечной непроходимости лечение начинается с консервативных мероприятий, цель которых – устранение острой непроходимости и создание условий для выполнения радикальной операции. К перечисленным выше консервативным мероприятиям добавляется лечебно-диагностическая эндоскопия (неотложные ректороманоскопия, фиброколоноскопия). При отсутствии эффекта в течение 12 часов от поступления в стационар выполняется срочная операция. Рентгеноконтрастное исследование с дачей бариевой взвеси не показано.
Рекомендации:
· Всем больным с признаками острой кишечной непроходимости необходимо выполнить обзорную рентгенографию (компьютерную томографию) брюшной полости для определения уровня и возможной этиологии кишечной непроходимости (С, 2+).
· Всем больным с признаками тонкокишечной непроходимости необходимо ввести в ЖКТ рентгенконтрастное вещество (бариевая взвесь), с последующей серией рентгеновских снимков (каждые 6-8 часов) для оценки динамики консервативной терапии (В, 1+).
· Больным с признаками ОКН без перитонеальных симптомов предпочтительно проведение консервативной терапии с использованием прозерина под контролем гемодинамики (D, 3).
· В связи с быстрым ухудшением состояния больных с обструктивной кишечной непроходимостью, необходима ранняя консультация врача-хирурга для принятия решения об экстренном оперативном лечении (С, 2+).
· Использование эндоскопического исследования оправдано при начальном завороте сигмовидной кишки (С, 2+).
· Использование фиброколоноскопии с дилятацией просвета и рассечением внутрипросветных спаек толстой кишки при болезни Крона, может быть альтернативой хирургического лечения (С, 2+).
· Эндоскопическое исследование пациентам с перитонеальной симптоматикой и признаками перфорации полого органа не показано (С, 2+).
· С целью декомпрессии толстой кишки при опухолевом стенозе, рекомендуется рассматривать, как альтернативу хирургического лечения, постановку саморасширяющегося металлического стента (СМС), реканализации опухолевого просвета (С, 2+).
· Использование СМС рассматривается как этап подготовки больного для выполнения хирургического лечения (С, 2+).
· Для пациентов с перитонеальными симптомами, признаками перфорации полого органа показано экстренное оперативное лечение (D, 3).
Литература:
1) Азимов А. А., Абдуллаева Ф. А., Э. Перитонит у больных с острой кишечной непроходимостью //Хирургия Узбекистана. – Ташкент, 2003. -№ 3. – С. 6.
2) Макарова М. П., Трицкий Б. С., Г. Выбор хирургической тактики при обтурационной тонкокишечной непроходимости //Хирургия. −2000. -№ 8. – С. 45-47.
3) , . Клиническая хирургия: национальное руководство: в 3 т. — 1-е изд. — М.: ГЭОТАР-Медиа, 2009. — С. 832.
4) Яицкий H. A., , Опухоли толстой кишки — М.: Медпресс-информ, 2004. — С. 371
5) Frago R, Ramirez E, Millan M, Kreisler E, Del Valle E, Biondo S. Current management of acute malignant large bowel obstruction: a systematic review. Am J Surg. 2013
6) García-Cano J. Colorectal stenting as first-line treatment in acute colonic obstruction. World J Gastrointest Endosc. 2013 p. 495-501
7) Li CY, Guo SB, Wang NF. Decompression of Acute Left-sided Malignant Colorectal Obstruction: Comparing Transanal Drainage Tube With Metallic Stent. J Clin Gastroenterol. 2013.
8) Poves I, Sebastián Valverde E, Puig Companyó S, Dorcaratto D, Membrilla E, Pons MJ, Grande L. Results of a laparoscopic approach for the treatment of acute small bowel obstruction due to adhesions and internal hernias. Cir Esp. 2013
9) Singh VV, Draganov P, Valentine J. Efficacy and safty of endoscopic ballon dilatation of symptomatic upper and lower gastrointestinal Crohn`s disease strictures. J Lin Gastroenterol 2005;39:284-90
Приложение
Сила рекомендаций (А-D), уровни доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) по схеме 1 и схеме 2 приводятся при изложении текста клинических рекомендаций (протоколов).
Рейтинговая схема для оценки силы рекомендаций (схема 1)
Уровни доказательств | Описание |
1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок |
1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
3 | Не аналитические исследования (например: описания случаев, серий случаев) |
4 | Мнения экспертов |
Рейтинговая схема для оценки силы рекомендаций (схема 2)
Сила | Описание |
А | По меньшей мере, один мета-анализ, систематический обзор, или РКИ, оцененные, как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные, как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
В | Группа доказательств, включающая результаты исследований, оцененные, как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 1++ или 1+ |
С | Группа доказательств, включающая результаты исследований, оцененные, как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных, как 2++ |
D | Доказательства уровня 3 или 4 или экстраполированные доказательства из исследований, оцененных, как 2+ |
Источник