Кишечная палочка при вич
Главная
Венерология
Кишечные инфекции при СПИДе (ВИЧ)
Бактериальные кишечные инфекции
У ВИЧ-инфицированных бактериальные кишечные инфекции встречаются чаще, протекают тяжелее и упорнее. Диагноз ставят по результатам посева кала. Заболеваемость сальмонеллезом среди ВИЧ-инфицированных в 20-100 раз выше, чем среди населения в целом; значительно чаще наблюдаются сальмонеллезный сепсис и рецидивы.
Характерны боль в животе, высокая лихорадка, возможна кровь в кале.
Обычно требуются антибиотики (например, ципрофлоксацин, цефтриаксон), а после выздоровления поддерживающая терапия.
Примерно так же протекает кампилобактериоз; препараты выбора фторхинолоны и эритромицин.
Дизентерия (возбудитель Shigella spp.) поражает толстую кишку и проявляется болью в животе, тенезмами, лихорадкой и кровавым стулом. Лечат ее так же, как сальмонеллез.
Псевдомембранозный колит (возбудитель Clostridium difficile) возникает даже у тех больных, которые не получали антимикробную терапию. Наблюдаются профузный водянистый понос и лихорадка. Определение токсинов Clostridium difficile в кале – высокочувствительный метод диагностики.
Назначение внутрь ванкомицина или метронидазола у ВИЧ-инфицированных не столь эффективно, как у лиц с нормальным иммунитетом.
Понос может быть основным проявлением диссеминированной инфекции, вызванной Mycobacterium avium-intracellulare. При этом часто страдает тонкая кишка, что приводит к лихорадке, боли в животе, хроническому поносу и нарушениям всасывания. Диагноз ставят с помощью биопсии тонкой кишки. Лечение должно включать сразу несколько антибиотиков.
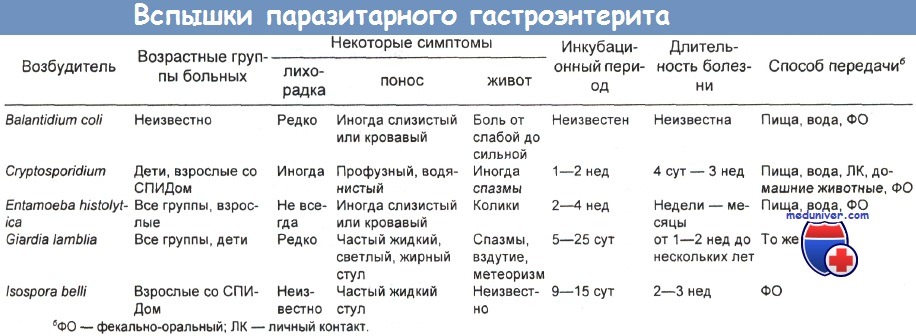
Протозойные кишечные инфекции
Криптоспоридиоз давно служит диагностическим критерием СПИДа. Раньше он наблюдался у 2-4% больных, но с появлением высокоактивной антиретровирусной терапии заболеваемость упала. Типичные проявления – упорный профузный понос, боль в животе и нарушения всасывания. Лихорадка не характерна, симптомы склонны появляться и исчезать. Для постановки диагноза прибегают к модифицированной окраске кала по Цилю-Нильсену и определению в нем антител.
Эффективное лечение пока не разработано, хотя некоторым больным в первый месяц помогает паромомицин, 1000 мг внутрь 2 раза в сутки, в виде монотерапии или в сочетании с азитромицином, 500-600 мг/сут внутрь. Isospora belli, паразитирующая в тонкой кишке, – в США довольно редкая причина поноса. Диагноз ставят при обнаружении ооцист в кале, окрашенном по Киньуну. Эффективен триметоприм/сульфаметоксазол.
Микроспоридии, обитающие в тонкой кишке внутриклеточные паразиты, служат возбудителями энтерита у больных СПИДом (хотя окончательно это не доказано). Некоторым больным помогает альбендазол, 400-800 мг внутрь 2 раза в сутки. Лямблиоз и амебиаз встречаются редко; ВИЧ-инфекция, очевидно, не влияет ни на течение, ни на терапию этих болезней.
Для постановки диагноза исследуют кал на простейших, а лямблиоз можно выявить также с помощью иммунофлюоресцентного окрашивания кала. При наличии клинических проявлений назначают метронидазол или прямые амебоциды.
Вирусные кишечные инфекции
У 90% умерших от СПИДа на аутопсии обнаруживают признаки диссеминированной цитомегаловирусной инфекции. Энтерит, который вызывает этот вирус, проявляется поносом, болью в животе, иногда кровоточащими язвами.
При колоноскопии обнаруживают очаговое воспаление с кровоизлияниями и изъязвлениями, обусловленными поражением сосудов.
Эффективны фоскарнет и ганцикловир, но частота рецидивов высока. Непосредственное действие ВИЧ на слизистую (ВИЧ-энтеропатия) может привести к атрофии ворсинок и нарушениям всасывания в отсутствие каких бы то ни было возбудителей.
При вирусных кишечных инфекциях при СПИДе положительные результаты лечения позволяет получить эндолимфатическая терапия.
Проф. Д. Нобель
“Кишечные инфекции при СПИДе (ВИЧ)” – статья из раздела Венерология
Дополнительная информация:
- Обследование при поносе у больных СПИДом (ВИЧ)
- Болезни печени и желчных путей у больных СПИДом (ВИЧ)
- Вся информация по этому вопросу
Источник
Это важно знать каждому, что такой вид бактерий находится в организме у всех людей, но имеет сравнительно маленькое количество — около 1% от массы всех остальных микроорганизмов, населяющих кишечник человека.
При попадании в организм бактерий опасных видов кишечной палочки, человек начинает испытывать симптомы, которые иногда могут быть очень опасны для жизни. Признаки кишечной палочки достаточно своеобразны, чтобы с уверенностью доктор смог поставить точный диагноз.
В настоящее время известно около 150 различных штаммов кишечной палочки. Они могут принести вред организму, вызывая тяжелые заболевания желудочно-кишечного тракта и мочеполовой системы.
Это сопровождается различной симптоматической картиной, очень похожей на симптомы пищевого отравления. Но все-же некоторые из симптомов указывают на бактериологический источник заражения, что является отличительными признаками данного заболевания.
Роль кишечной палочки
Это грамотрицательная бактерия — палочка, которая обитает в нижней части кишечника у всех теплокровных животных. Она также умеет выживать во внешней среде, поэтому именно кишечная палочка свидетельствует о загрязнениях фекалиями при проведении микробиологических исследований.
В своей привычной среде обитания, она прикрепляется к стенкам кишечника с помощью мельчайших ворсинок, расположенных по всей поверхности палочки, где она подолгу может задерживаться на одном месте, образуя колонии.
Заражённой может быть пища, как уже приготовленная, так и свежая, а так же вода. Часто заражение происходит контактным способом, например, при несоблюдении личной гигиены в семье, наличие животных, которые имеют свободный доступ на улицу.
В организме человека, безвредные штаммы кишечной палочки приносят большую пользу своему хозяину, так как выполняют функции, которые не может осилить любой другой микроорганизм:
- синтезируют жизненно необходимый витамин К, принимающий участие во многих химических реакциях в клетках. Он не может попасть в организм извне;
- противостоят росту патогенной микрофлоры в кишечнике.
Многие безвредные человеку штаммы используются в фармацевтической промышленности для получения лекарственных препаратов, улучшающих пищеварение и помогающих при различных нарушениях желудочно-кишечного тракта.
Почему развивается заболевание?
Если человек длительное время принимает антибиотики, то под воздействием агрессивной лекарственной терапии та микрофлора кишечника, которая отвечает за снижение роста патогенных микроорганизмов, чаще всего умирает.
Поэтому наблюдается активный рост патогенной микрофлоры, приводящий к крайне негативным симптомам и нарушению пищеварения.
Помимо антибиотикотерапии, вызвать уменьшение количества нормальной микрофлоры кишечника могут такие заболевания, как панкреатит, энтероколит, колит. Они основаны на нарушении работы поджелудочной железы.
Не все штаммы кишечной палочки способны вызывать заболевания, для того, чтобы это началось, человек должен получить штамм извне. Это может быть употребление загрязнённых фруктов или овощей, воды, недостаточном мытье рук, приготовление еды в условиях, не отвечающим нормальным микробиологическим показаниям.
Таким путём опасный для человека штамм кишечной палочки попадает в желудочно-кишечный тракт и вызывает нарушения пищеварения. Имеется большой шанс отравиться во время походов, когда люди набирают воду из природных источников.
Симптомы отравления кишечной палочкой
Яркость и красочность симптоматической картины напрямую зависят от количества бактерий попавших в организм. Но всегда клинические проявления напоминают картину пищевого отравления, сопровождаемые диспептическими расстройствами, сильной интоксикацией организма.
Основные симптомы при попадании кишечной палочки в желудочно-кишечный тракт:
- нарушения стула. Как правило, это сильная диарея, обильный водянистый стул с изменением его цвета (каловые массы становятся намного светлее, обретая желтоватый цвет и примесь слизи). После возможен длительный запор, у тех лиц, которые склонны к задержке стула после диареи;
- боли в животе и нижней части живота, так как усиливается перистальтика и кишечник в прямом смысле «ходит ходуном», вздутие живота;
- повышенное газообразование;
- обильная рвота и тошнота. Рвотные массы приобретают зелёный цвет, а сама работа не приносит облегчения больному;
- лихорадка, при которой температура может повышаться до критических цифр (39 – 40 градусов);
- проявления интоксикации организма: слабость, вялость, сонливость;
- потеря аппетита.
Если отравление кишечной палочкой было не сильным, то симптоматическая картина протекает гораздо легче.
Часто после обильной диареи и рвоты организм избавляется от возбудителя естественным образом и медицинское вмешательство не требуется, так как симптомы быстро прекращаются.
Какие будут симптомы при попадании бактерии в мочеполовую систему?
В основном, заражение происходит при несоблюдении личной гигиены. При диарее возможно загрязнение нижнего белья, что способствует проникновению кишечной палочки в мочеполовую систему.
Часто, бактерия находится в уретре и мочевом пузыре. С помощью ворсинок она прикрепляется к стенке и начинает продуцировать токсины. Слизистая оболочка отекает, что может привести к нарушению оттока мочи и боли при мочеиспускании.
Возможно появление крови или слизистых прожилок с кровью в выделениях, так как при мочеиспускании колонии бактерий отрываются и травмируют слизистую оболочку.
Заражение других органов и систем организма
Проникновение кишечной палочки в другие органы – явление редкое, но иногда случается. Например, заражение плода в утробном периоде, когда бактерия проникает через гематоэнцефалитический барьер и заражает ребёнка.
Возможно также попадание бактерии в кровь через повреждённую слизистую оболочку, что вызывает сепсис и таким образом проникает во все органы и ткани организма.
Для лечения таких осложнённых бактериальных инфекций обязательно необходимо проводить в стационаре, так как заболевание может угрожать жизни и вызвать смертельный исход.
Заражение кишечной палочкой у детей
В детском возрасте такое заболевание проходит намного тяжелее, чем у взрослых, в связи с не окрепшим организмом, малым количеством антител и ещё не сформировавшимся до конца иммунитетом.
Таким образом, у ребёнка сразу начинаются признаки отравления, сопровождаемые зеленой рвотой, диарея, высокая, стойкая температура и сильнейшая интоксикация.
Часто, кишечная палочка провоцирует у детей такие симптомы, как желтуха, психопатические расстройства и нарушения сна. У взрослых, как правило, таких симптомов не наблюдается. При адекватном лечении сон и беспокойство ребёнка приходят в норму, а все другие симптомы постепенно уменьшаются.
Обязательно нужно обратиться к врачу, потому что сразу необходимо начинать лечение, чтобы не нанести непоправимый вред жизнедеятельности многих систем организма.
Лечение
В тяжелых случаях, пациента всегда госпитализируют и первое, что нужно сделать, это сдать кал или рвотные массы на посев, чтобы определить каким именно штаммом кишечной палочки был заражён пациент.
Определение возбудителя позволяет более точно подобрать антибиотикотерапию, так как это основной принцип лечения отравлений кишечной палочкой.
Кроме того, рекомендуют пить большое количество чистой воды, чтобы возместить потери жидкости организмом во время рвоты и поноса. При сильной интоксикации и потере жидкости назначают внутривенное вливание растворов с электролитами.
Также обязательно необходимо принимать препараты, снижающие кислотность желудка, например, Омепразол. А для увеличения полезной микрофлоры кишечника назначают такие лекарства, как Линекс, Бактериофаг, а для сгущения каловых масс применяют Диосмектит.
Специальная диета
Помимо этого назначается специальная диета, при которой разрешено употреблять определённые виды продуктов и необходимое количество жидкости.
При поражении желудочно-кишечного тракта назначается диета №4. В ней разрешается пить много воды, до 3-4 литров в сутки, пища должна содержать достаточное количество белков, но сильно урезается количество углеводов и жиров. Вся пища должна быть протертой, чтобы исключить травмирование кишечника и увеличить всасываемость полезных веществ в кровь.
Такая диета необходима для восстановления слизистой оболочки кишечника, уменьшения раздражения и отечности, а так же, с целью снизить процессы брожения и газообразования.
При поражении мочевой системы назначается стол под номером 7. Работа такой диеты направлена на восстановление нормального уровня жидкости и водно – солевого обмена.
Диета специфична, потому как из рациона полностью исключается соль и ограничивается количество воды за сутки – до 1 литра. Также обязательно уменьшается количество белка, который под действием веществ, выделяемой кишечной палочкой превращается в токсин и только ухудшает состояние пациента.
Подробное описание продуктов и примерное меню пациенту обязательно выдают в лечебном учреждении и инструктируют при выписке домой, чтобы больной мог самостоятельно продолжать питаться необходимыми продуктами.
Профилактика заражения кишечной палочкой
Отравление свидетельствует о том, что кишечной палочкой были заражены какие-либо продукты или вода. Поэтому обязательно нужно изучить последнюю пищу, которую кушал человек и утилизировать остатки, чтобы никто из членов семьи больше не пострадал.
Важно мыть фрукты и овощи, так как в почве могут обитать штаммы бактерий и недостаточное мытьё может привести к заражению. Также, запрещается пить воду с неизвестных источников, следить за маленькими детьми, когда они находятся на улице.
Обеззараживание и стерилизация медицинского инструментария должны производится согласно нормам эпидемиологических исследований и предписаний. Заражение внутри стационара недопустимо.
Также, обязательно тщательно мыть руки, чтобы исключить заражение фекально-оральным способом. Всё, с чем контактировал заражённый кишечной палочкой человек обязательно необходимо обработать бытовой химией и тщательно вымыть, чтобы не допустить заражение остальных членов семьи.
Итог
Заражение кишечной палочкой всегда сопровождается определенными симптомами и доставляют сильные неудобства для пациента. Важно быть осторожным и соблюдать меры профилактики.
Таким образом, человек сможет обезопасить себя и близких от заражения. А если это все-же произошло, то обязательно нужно обратиться в специальное медицинское учреждение для того, чтобы получить консультацию специалиста.
Это позволит подобрать правильное лечение, выбрать соответствующую диету и получить направление для сдачи необходимых анализов.
Source: otravlenie103.ru
Источник
Кишечные инфекции при ВИЧ (СПИД)
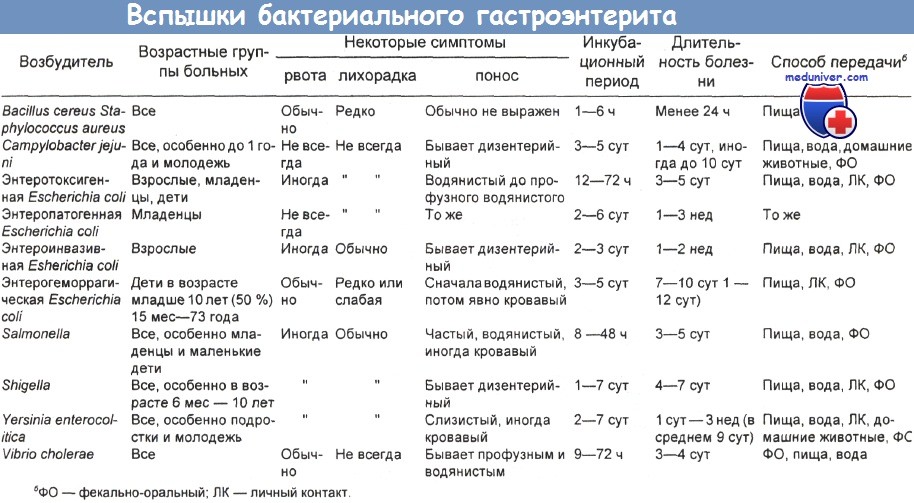
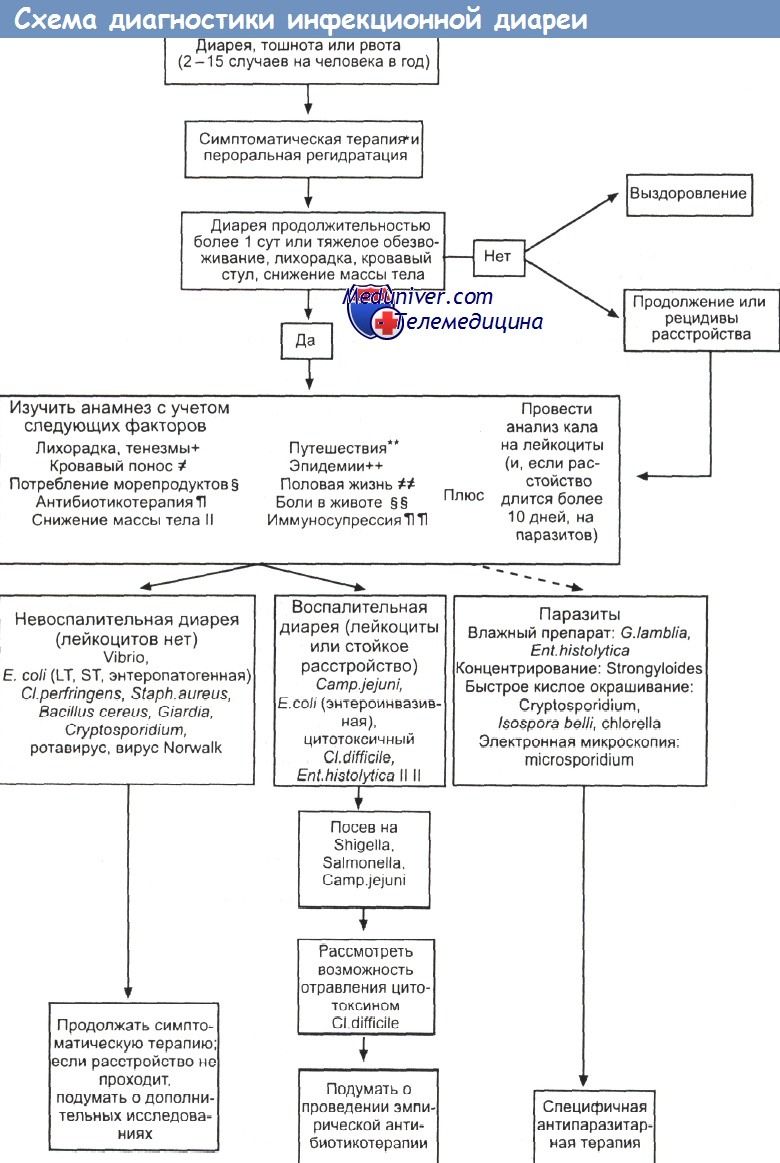
У ВИЧ-инфицированных больных диарея бывает одним из клинических проявлений СПИДа и его опасным для жизни осложнением. Она может сопровождаться лихорадкой, недомоганием и заметным снижением массы тела, приводя в ряде случаев к тяжелой инвалидизации. Такая диарея бывает у ВИЧ-инфицированных пациентов даже без прочих клинических признаков СПИДа. Инфекцию зачастую так трудно лечить, что она приводит к летальному исходу. Этиологическими агентами являются:
(а) цитомегаловирус, Entamoeba histolytica и Cryptosporidium в одной серии наблюдений;
(б) Campylobacter spp., вирус простого герпеса и Neisseria gonorrhoeae в другом исследовании; (в) Campylobacter jejuni, выделенный в серии из четырех пациентов;
(г) Campylobacter jejuni, Salmonella и Listeria monocytogenes (в порядке убывания частоты) — особенно характерны для страдающих диареей больных СПИДом.
В последней группе отмечены пониженное число ОКТ4-клеток и повышенная распространенность кишечных патогенов и внекишечных оппортунистических инфекций. Возможно, одной из причин диареи является непосредственная ВИЧ-инфекция эпителиальных клеток слизистой оболочки. У ВИЧ-положительных пациентов часто обнаруживают более одного патогена.
а) Лечение кишечной инфекции у ВИЧ инфицированных. Пациентам может потребоваться продолжительная антимикробная терапия. Однако даже специфичное лечение с точки зрения облегчения диареи бывает не более эффективным, чем симптоматическое — дифеноксилата гидрохлоридом. Снижение массы тела и мальабсорбция могут сохраняться и даже прогрессировать, несмотря на уничтожение потенциально патогенных микроорганизмов.
Поскольку диарея у больных СПИДом бывает первым симптомом иммунодефицита, нормализация иммунной функции, по-видимому, позволила бы устранить это расстройство. Пока такое решение проблемы невозможно, самым рациональным представляется симптоматическое лечение, причиняющее пациенту минимум дополнительных страданий.
б) СПИД (ВИЧ) энтеропатия. СПИД-энтеропатия представляет собой хроническую стойкую диарею (длительностью более 1 мес) у пациентов с прогрессирующей ВИЧ-инфекцией, при которой самое тщательное обследование, включая дуоденальную биопсию и электронное микроскопирование тонкой кишки, не позволяет выявить этиологический агент.
Возможно присутствие скрытых кишечных патогенов {Mycobacterium avium-intracellulare и микроспоридий). Не исключено, что атрофия ворсинок и гиперплазия крипт связаны с дисфункцией Т-клеток.
Судя по отдельным сообщениям, при стойком хроническом криптоспоридиозе помогают сывороточный иммуноглобулин, соматостатин, спирамицин и гипериммунное коровье молозиво.
в) Цианобактериеподобные тельца (ЦБПТ). Цианобактериеподобные тельца (ЦБПТ) обнаруживаются у иммунодефицитных пациентов и путешественников по тропическим странам после потребления ими грязной воды. К симптомам заражения относятся утомляемость, недомогание и небольшая лихорадка, за которыми следует внезапный и сильный водянистый понос. Лечение поддерживающее. Диарея обычно проходит даже у больных СПИДом.
г) Anaerobiospirillum spp.. Эти организмы, относящиеся к одному из родов спиральных бактерий с биполярными пучками жгутиков, могут вызывать у человека хроническую диарею. Отмечено заражение ими от домашних животных. Эти бактерии можно выращивать в анаэробных условиях. Они обладают определенным инвазивным и патогенным потенциалом, особенно у иммунодефицитных пациентов.


– Также рекомендуем “Правила взятия проб кала на анализ”
Оглавление темы “Острый понос (диарея)”:
- Причина поноса (острой диареи) и ее диагностика
- Кишечные инфекции при ВИЧ (СПИД)
- Правила взятия проб кала на анализ
- Принципы, ограничения и преимущества пероральной регидратации
- Питание детей при поносе (острой диарее)
- Лекарства при поносе у детей
- Оценка степени обезвоживания (дегидратации) при поносе у детей
- Лечение поноса (острой диареи)
- Профилактика поноса – инфекционного гастроэнтерита
- Причины и лечение диареи путешественников
Источник