Кишечная угрица метод бермана

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Здоровье человека зависит от множества факторов, в том числе и от присутствия в организме различного рода паразитов. Кишечная угрица, называемая по-научному стронгилоидом, является, как раз, одним из них. Такие глисты могут вызывать сильные расстройства самочувствия человека, о которых будет рассказано ниже в соответствующем разделе.
Кроме того, стронгилоиды являются одной из причин появления таких заболеваний, как гастриты, дуодениты, язвы двенадцатиперстной кишки, холециститы, панкреатиты, диареи, дисбактериозы, энтериты, аллергии, бронхиальная астмы, дерматиты, мигрени, синдром хронической утомляемости, анемии, малокровие, нарушения менструального цикла у женщин, а также выкидыши и бесплодие. И это не полный список заболеваний, вызываемых кишечной угрицей – его можно продолжать и далее.
Обычно, при наличии какой-либо из вышеперечисленных болезней, пациенты начинают обращаться к целому спектру узких специалистов, так сказать, по профилю. Это могут быть терапевты и педиатры, эндоскописты, невропатологи, аллергологи, дерматологи, гинекологи и другие врачи, в силах которых справиться с определённой проблемой. Случается, что больные посещают не одного профессионала, а нескольких, и начинают выполнять большое количество предписаний. Но ситуация не выравнивается, а, наоборот, только усугубляется. В некоторых случаях кто-либо из специалистов догадывается назначить пациенту обследование на выявление паразитов, но иногда бывает, что больной дожидается полного ухудшения состояния, и только тогда, как один из возможных вариантов проходит обследование на наличие глистов.
Заражение организма кишечной угрицей называется стронгилоидозом. Наличие данных паразитов в организме человека приводит к общему патогенному эффекту:
- явственно наблюдается токсико-аллергические состояния,
- механически повреждаются ткани различных органов во время миграционного периода личинок,
- поражается слизистая оболочка тонкого кишечника.
Всё вышеперечисленное самостоятельно негативно воздействует на человеческий организм, но может также привести и к добавлению вторичного инфицирования на фоне повреждения целостности внутренних органов.
Больные, у которых иммунитет снижен, рискуют приобрести генерализированную форму заболевания. Генерализированный стронгилоидоз является заболеванием, которое относится к ВИЧ-ассоциированным болезням.
Географически кишечная угрица распространена практически везде, но чаще всего встречается в странах, где преобладает жаркий и влажный климат – в тропиках и субтропиках. Этот паразит встречается только у человека и располагается в его тонком кишечнике.
[1], [2]
Структура кишечной угрицы
Кишечная угрица относится к паразитическим червям, а точнее к круглым гельминтам. Половозрелые особи данного вида глистов отличаются отсутствием цвета и полупрозрачностью. Самки достигают в длину около двух-трёх миллиметров, а самцы – 0,7 миллиметров. Структура кишечной угрицы такова: в переднем конце тела паразит равномерно сужается, а сзади – заостряется. Ротовую капсулу имеет короткую, с неявно выраженными губами в количестве четырёх штук.
Яйца паразит откладывает прозрачные и овальной формы, а их размер составляет около пятьдесят на тридцать мкм. Интересно, что в яйцах уже есть особь зрелой личинки, которая появляется на свет сразу же после откладывания яиц. Личики имеют два вида: рабдитоподобный и филяриеподобный. Рабдитоподобные особи составляют в длину от 0,2 до 0,25 миллиметров, а пищевод личинки расширяется два раза. Филяриеподобные особи насчитывают в длине приблизительно 0,55 миллиметров, а их пищевод имеет цилиндрическую форму и в конце расщеплён.
Жизненный цикл кишечной угрицы
Кишечная угрица относится к такому роду паразитов, которые одну из стадий своего существования проводят в почве, поэтому названы геогельминтами. Как уже было сказано ранее, среди «жертв» данного рода глистов замечен только человек. При этом жизненный цикл кишечной угрицы чередует свободноживущие и паразитические поколения.
Самки стронгилоидов чаще всего паразитируют, проникая в толщу слизистой оболочки двенадцатиперстной кишки. В некоторых случаях гельминтами заражён весь тонкий кишечник, а также слепая и поперечная ободочная кишка. Кроме того, кишечная угрица может распространиться на жёлчные и панкреатические протоки.
Откладывание яиц самками внутри организма человека приводит к тому, что из этих яиц появляются рабдитоподобные личинки. После чего вместе с каловыми массами личинки выводятся наружу и попадают в землю. Если условия для развития паразитов являются благоприятными, то в почве они превращаются во взрослые особи, которые относятся к свободноживущим поколениям. Известно, что свободные генерации существуют в течение достаточно длительного срока.
При неблагоприятных условиях окружающей среды рабдитоподобные личинки проходят линьку и превращаются в филяриеподобные. Этот вид личинок является инвазионной стадией паразита, то есть особями, которые способны продолжать жизнь внутри человеческого организма.
Теперь становится возможным заражение людей данного рода паразитами, которые попадают внутрь вместе с немытыми фруктами и овощами, загрязнёнными землёй, также грязной водой. Однако наиболее вероятный путь проникновения личинок в организм человека – через кожу. В этом случае ток крови разносит гельминты в сердце, а затем – и в лёгкие. Там они проходят линьку в течение двух раз, а затем по воздухоносным путям оказываются в глотке человека и заглатываются в пищеварительную систему. Личинки паразитов также могут разноситься и током лимфы, попадая непосредственно в лёгкие человека. А оттуда таким же образом – с помощью слюны и мокроты – попадать в желудок и кишечник больного.
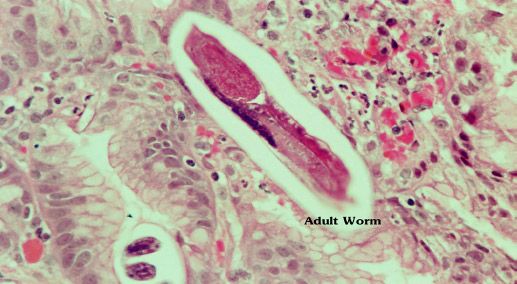
Миграционные процессы паразита из лёгких в желудочно-кишечный тракт проходят от семнадцати до двадцати одного дня. В течение миграционного периода личинки достигают половой зрелости. Известно, что самки кишечной угрицы оплодотворяются в лёгких, после чего самцы паразитов погибают.
Важно знать, что не все рабдитоподобные личинки выходят вместе с фекалиями из организма человека. Некоторые из них, задерживаясь в кишечнике, трансформируются в филяриеподобные. Дальше изменённые особи способны проникать в стенку кишки и попадать в кровеносные сосуды, где начинается перемещение по организму человека и новый цикл развития паразита. Такое вид заражения гельминтами называется аутосуперинвазией.
Симптомы кишечной угрицы
Любое паразитарное заражение имеет достаточно сильные проявления. Симптомы кишечной угрицы не исключение: они достаточно приносят много беспокойства больному и вызывают опасения о состоянии собственного здоровья.
Итак, заразившись стронгилоидами, можно испытать на себе следующие недомогания:
- тошноту,
- сильное выделение слюны,
- болевые ощущения в верхней области живота,
- образование газов,
- появление плохого аппетита,
- возникновения поноса сразу же после приёма пищи,
- появление запора (в некоторых случаях),
- возникновение аллергических реакций,
- появление кожных высыпаний,
- образование на коже различного вида пятен,
- ощущение зуда кожных покровов,
- появление кашля,
- возникновение приступов бронхиальной астмы,
- появление периодических головных болей,
- возникновение малокровия,
- появление повышенной утомляемости,
- повышение уровня тревожности или возникновение невротических реакций,
- нарушения сна – плохое засыпание вечером, чуткий сон, бессонница,
- появление бесплодия,
- возможность выкидышей у беременных женщин,
- нарушения менструального цикла у женщин.
Кроме того, необходимо знать, что каждый человек имеет свою, только ему присущую реакцию на болезнетворные раздражители, в том числе и на паразиты. У некоторых людей присутствует только один или два симптома заболевания, а кто-то страдает от большего количества недомоганий. Также признаки заражения стронгилоидами могут быть сильно выраженными, а могут быть проявлены в средней или низкой степени. При этом случается, что у одних больных становится невозможным нормальная жизнедеятельность, а другие просто не придают значения появившимся мелким расстройствам со здоровьем.
Каждая стадия жизненного цикла кишечной угрицы характеризуется своими симптомами:
- При острой стадии, когда происходит миграция личинок по организму, наблюдается появление повышенной температуры, аллергической сыпи, кашля, удушья, болевых ощущений в области груди.
- При кишечной стадии заболевания наблюдается возникновение слабости, сильного похудания, болевых ощущений в животе, иногда появляются слизь и кровь в кале.
- При стадии аутосуперинвазии, когда личинки повторно мигрируют, происходит обострение всех симптомов острой фазы болезни.
Лечение кишечной угрицы
Перед тем, как начать антигельминтную терапию, нужно провести качественную диагностику на наличие кишечной угрицы у больного. Личинки выявляются с помощью процесса лярвоскопии в кале человека. Также возможно использование метода Бермана, при котором анализируется дуоденальное содержимое, а именно содержимое просвета двенадцатиперстной кишки, с целью выявления личинок паразитов. Иногда применяется и метод выявления личинок в мокроте, выделяющейся в гортань из дыхательных путей. Исследовательские процедуры должны повторяться от трёх до пяти раз и с промежутками от пяти дней до недели. И только в этом случае можно быть уверенными в наличии у больного данного вида паразитов.
Лечение кишечной угрицы с помощью химических препаратов, таких как Генцианвиолет или Тиабендазол. При этом нужно знать, что не всем больным показана терапия данными медикаментами: существуют ограничения и противопоказания, о которых детально расскажет пациенту специалист. Кроме того, возможно появление побочных эффектов, таких как головная боль, высыпания на коже, другие аллергические реакции и так далее. Важно также знать, что препараты действуют только на половозрелые особи, оставляя без внимания личинки гельминтов и их яйца.
Генцианвиолет применяют в капсулах, которые используются после приёма пищи. Для взрослых необходима дозировка от 0,08 до 0,1 грамма три раза в сутки. Дети принимают разовую дозу в количестве 0,005 грамма, а затем суточную – по 0,01 грамм на каждый год жизни ребёнка. Курс лечения препаратом составляет пятнадцать суток. Через один или полтора месяца необходимо провести второй курс лечения, длительность которого составляет от недели до десяти дней.
Тиабендазолом пользуются также перорально. В течение двух дней принимают препарат в количестве суточной дозы, которая составляет двадцать пять миллиграммов на каждый килограмм веса больного. Приблизительно, для взрослого человека доза составляет полтора грамма препарата в сутки.
После проведения курса лечения необходимо провести контрольные исследования кала либо дуоденального содержимого на присутствие в них гельминтов. Лабораторные анализы проводятся один раз в тридцать дней в течение трёх месяцев после окончания терапии.
Также важно не забывать и о мерах профилактики паразитарного заражения. В первую очередь, это касается привычек индивидуальной гигиены:
- мытьё рук после туалета,
- мытьё овощей и фруктов перед приёмом в сыром виде,
- также можно обдавать данные продукты кипятком перед употреблением в пищу,
- использование в качестве питья только очищенной или минеральной воды,
- избегать пить воду из открытых природных водоёмов.
Чтобы избежать массового заражения гельминтами важно обустраивать населённые пункты в соответствии с санитарными нормами. Это касается достаточного присутствия чистых туалетов с наличием умывальников и одноразовых полотенец. В помещениях должна постоянно проводиться уборка с применением антисептических и обеззараживающих средств. Если в населённом пункте имеются источники с природной водой, они также должны пройти все требования санитарного контроля, прежде чем к ним будет иметь доступ большое количество народа.
Лечение кишечной угрицы народными средствами
При обращении к нетрадиционной медицине для выведения из организма паразитов важно правильно подобрать такой состав, который будет одновременно действовать и на яйца гельминтов, и на их личинки, а также на половозрелые особи.
Лечение кишечной угрицы народными средствами предполагает к использованию те же рецепты, что употребляются для выведения других видов паразитических червей.
- Семена тыквы.
Берутся сырые или высушенные семена тыквы и очищаются от шелухи. Важно понимать, что зелёная оболочка семян должна сохраниться. Триста граммов семян растирается в деревянной ступке деревянным пестиком и заливается шестьюдесятью граммами воды. Жидкость нужно вливать в медленном темпе, при этом постоянно помешивая содержимое ступки. Можно добавить в массу пятнадцать граммов мёда, чтобы сделать вкус снадобья более приемлемым. Всю дозу средства нужно принять в течение часа утром натощак за один раз: по чайной ложке с небольшими перерывами в течение указанного промежутка времени.
Через три часа важно выпить раствор сернокислой магнезии. Для взрослых в количестве тридцати граммов сухого вещества, которые разводятся в ста пятидесяти граммах тёплой воды. Детская дозировка рассчитывается следующим образом: один грамм сухого вещества на каждый год жизни ребёнка.
После того, как принята магнезия, нужно подождать полчаса и поставить очищающую клизму.
- Пижма.
Берутся три столовых ложки пижмы и заливаются одним стаканом кипятка. После чего настой нужно оставить на один час, а затем процедить. Такую целебную жидкость нужно принимать по одной столовой ложке три раза в сутки между приёмами пищи.
- Крушина.
Необходимо приготовить одну столовую ложку крушины и залить её одним стаканом кипящей воды. После чего напиток оставляется настаиваться в термосе или в укутанной стеклянной или керамической ёмкости в течение трёх часов. После чего настой нужно процедить и принимать по одной столовой ложке от трёх до четырёх раз в сутки.
- Золототысячник и полынь.
Сырьё смешивается в равном количестве, после чего берётся столовая ложка смеси и заливается одним стаканом воды. Затем ёмкость ставится на слабый огонь, а жидкость подвергается кипячению в течение двадцати минут. Отвар пьётся по стакану с утра и в вечернее время: и в том, и в другом случае – натощак. Так пролечиться необходимо в течение восьми суток.
- Зелёные грецкие орехи.
Молодые и зелёные грецкие орехи измельчаются. После чего берутся четыре ложки сырья и завариваются одним стаканом кипятка, который нужно немного подсолить. Снадобье оставляется настаиваться на полчаса, после чего процеживается и употребляется в качестве лечения. В течение дня нужно выпить весь объём приготовленного напитка равными дозами, чередуя его приём с употреблением слабительных препаратов.
- Молоко с чесноком.
Берётся один стакан молока и в нём варить головка чеснока до тех пор, пока она не станет мягкой. После чего молоко процеживается и остужается, с помощью полученной жидкости делается клизма, которую нужно оставить на протяжении всей ночи на время сна. Для взрослого человека берётся весь приготовленный объём жидкости, а для ребёнка можно взять от семидесяти до ста миллилитров в зависимости от возраста малыша. Так необходимо делать в течение семи дней, ставя клизму в вечернее время.
- Щавель.
Килограмм зелёного и свежего щавеля заливается одни литром кипящей воды. После чего ёмкость ставится на водяную баню, и снадобье варится в течение двух часов. Затем отвар процеживается, в него добавляется пятьдесят граммов сахара, а полученное средство варится на огне слабом огне до тех пор, пока их всей жидкости не останется только один стакан отвара. В течение дня данный объём средства нужно выпить по несколько глотков после каждого приёма пищи.
Кишечная угрица способна вызвать серьёзные нарушения самочувствия и привести к множеству заболеваний, поэтому от неё необходимо избавляться как можно скорее, используя все вышеприведенные способы лечения. Также важно помнить и о средствах профилактики паразитарного заражения, что поможет избежать появления данной неприятной проблемы.
Источник
Стронгилоидоз – хронически протекающее заболевание, вызываемое паразитированием в организме человека нематод вида Strongyloides stercoralis (кишечная угрица), характеризующееся разнообразными проявлениями патологии желудочно–кишечного тракта. В медицинской литературе заболевание впервые описано в работах французского врача Normand в 1876 г., который наблюдал это заболевание у солдат, вернувшихся из Кохинхины (Вьетнам). 
Заболеванию было дано название кохинхинская диарея, так как основным его симптомом являлись упорные поносы. Помимо описания болезни, Normand сумел выделить возбудителя из фекалий инвазированных.
Подробное изучение паразитов было проведено несколько позднее, в 1882 г., под руководством R. Leucard. Интерес к этой инвазии в последние десятилетия значительно возрос в связи с тем, что данная патология все чаще выявляется у больных СПИДом.
Возбудитель стронгилоидоза
Возбудитель заболевания – Strongyloides stercoralis – относится к классу Nematoda (круглые черви). Название гельминта образовано от греческих слов strongylos – «круглый», eidos – «форма», stercos – «испражнения». Эти паразиты отличаются сравнительно малыми размерами. Так, самка, паразитирующая внутри человека, может не превышает 2,2 мм в длину и 0,03–0,04 мм в ширину.
Свободноживущая самка редко вырастает более 1 мм. Задний конец нитевидного тела конически заострен, на тупом переднем конце имеется ротовое отверстие, окруженное едва заметными губами.
Пищевод паразита имеет сложное строение с двумя расширениями и перетяжкой между ними, его длина составляет 1/3 от всей длины тела. Трубковидный кишечник в длину занимает почти половину длины тела. Половая система представлена двумя яичниками и небольшой по размерам маткой, в которой может содержаться от 5 до 9 яиц, напоминающих по строению и внешнему виду яйца анкилостомид.
В процессе дальнейшей эволюции из яиц образуются личинки, которые имеют две стадии развития:
- Первая стадия неинвазивна, т. е. не может вызывать заболевание у человека, – рабдитовидные личинки
- Вторая стадия – инвазивная – филяриевидные личинки, которые в длину могут достигать 0,5–0,6 мм, в ширину – 0,01 мм.
Самцы имеют более скромные размеры (0,7 мм в длину и 0,04–0,06 мм в ширину), их заостренный задний конец несколько загнут к переди.
Жизненный цикл стронгилоидоза
В отличие от многих других гельминтов возбудитель стронгилоидоза в течение жизненного цикла может сменять паразитическое поколение свободноживущим. Заболевание имеет два основных пути заражения: через кожу или при поедании инвазивных личинок.
Филяриевидные личинки способны проникать внутрь организма человека через неповрежденную кожу, активно пробуравливая ее верхние слои. Попадая в кровеносные сосуды, личинки стронгилоидоза начинают свою миграцию по организму зараженного через большой круг кровообращения сначала в правое предсердие и правый желудочек, затем – в малый круг кровообращения и в легкие. Там они повторно буравят стенки альвеол и попадают в просвет бронхов.
Благодаря мерцательным движениям реснитчатого эпителия слизистой бронхов и трахеи личинки оказываются в ротовой полости, где со слюной заглатываются и попадают в желудочно–кишечный тракт. Во время миграции личинки проходят половую дифференцировку, и в легких оказываются уже половозрелые особи. Там же, как правило, происходит оплодотворение самок, причем часть из них (иногда большинство) не оплодотворяется самцами, в таком случае запускается процесс партеногенеза (самооплодотворения).
Проникнув через пищевод и желудок в двенадцатиперстную и тонкую кишки, взрослые оплодотворенные самки проникают в слизистую оболочку. Самцы не приспособлены к внедрению, поэтому они продолжают перемещение по кишечнику и выделяются во внешнюю среду вместе с фекалиями, где и погибают.
При так называемом пероральном пути заражения личинки проходят все те же этапы миграции, проникая в кровоток через слизистую оболочку ротовой полости. Миграция по системному кровотоку осуществляется личинками в обязательном порядке вне зависимости от пути проникновения и продолжается 17–27 дней.
Развитие болезни
Локализация возбудителя – люберкюновые железы двенадцатиперстной кишки. При значительной интенсивности инвазии зона паразитирования увеличивается, тогда гельминтов можно обнаружить на всем протяжении тонкого кишечника, в толстом кишечнике и даже в пилорическом отделе желудка.
На дне люберкюновых желез самки откладывают до 50 яиц в сутки, из которых выходят рабдитовидные личинки, выделяющиеся вместе с фекалиями, чтобы продолжить свое развитие во внешней среде.
Еще в 1924 г. К. И. Скрябин и Г. Ф. Вагнер выделяли три пути развития кишечной угрицы: прямой, непрямой и внутрикишечный.
Прямой путь: рабдитовидные личинки, выделившиеся вместе с фекалиями из организма больного человека, во внешней среде превращаются в филяриевидные, способные к инвазии.
Непрямой путь развития: появляется свободноживущее поколение гельминтов (гетерогония). Гетерогония развивается при благоприятных для паразитов условиях (высокой температуре и влажности), когда рабдитовидная личинка вместо приобретения инвазионных свойств и превращения в филяриевидную развивается в свободноживущее поколение самцов и самок.
Продолжая обитание во внешней среде, самки оплодотворяются и производят очередное поколение рабдитовидных личинок, которые, в свою очередь, могут снова превратиться в свободноживущих особей.
Подобное существование вне организма хозяина может продолжаться довольно длительное время, что напрямую зависит от условий окружающей среды. Однако рабдитовидные личинки в любой момент могут вернуться к прямому пути развития, превратившись в филяриевидные, способные к инвазии.
В случае внутрикишечного пути развития Strongyloides ster coralis неинвазивные личинки приобретают инвазионные свойства в просвете кишечника без выхода в окружающую среду. Возможность данного пути развития была доказана экспериментально, причем в 1927 г. Nishigori точно определил время, которое должна находиться рабдитовидная личинка в кишечнике для развития ее в филяриевидную, – 24 часа.
Соответственно, чем дольше будут находиться личинки неинвазивной стадии в просвете кишечника, тем выше вероятность, что они приобретут инвазивные свойства. Отсюда следует, что внутрикишечному развитию способствуют такие патологические явления, как запор, наличие дивертикулов кишечника, а также язвенного поражения стенки кишки, что облегчает проникновение в нее личинок возбудителя.
Более поздними исследованиями было доказано предположение, что длительное хроническое течение стронгилоидоза обусловлено наличием всех трех путей развития личинки.
Осложнения стронгилоидоза
Патологическое влияние возбудителя на организм человека обусловлено механическим, токсическим и аллергическим воздействием.
Ведущее значение имеет влияние на организм больного токсических продуктов жизнедеятельности гельминта, причем это воздействие проявляется не только во время миграции личинок по системному кровотоку (хотя в этот период оно выражено сильнее), но и в кишечной фазе паразитирования.
Подобное отравление организма вкупе с аллергическими реакциями на паразита проявляется в виде распространенных кожных зудящих высыпаний. Одновременно с этим наблюдается значительное увеличение числа эозинофилов в периферической крови.
Проникая в толщу слизистой оболочки, взрослые особи оказывают довольно сильное механическое воздействие, вызывая образование местной воспалительной реакции, которая может осложниться присоединением вторичной инфекции. Во время своей миграции личинки могут оседать во всех органах и тканях организма, образуя в них очаги воспаления. Также миграция может быть повторной, что значительно усиливает аллергические реакции и может привести к смертельно опасному состоянию – анафилактическому шоку.
Миграция в другие органы и ткани наблюдается чаще у лиц в состоянии иммуносупрессии (подавления иммунитета), что бывает при ВИЧ–инфекции, онкологических заболеваниях. Это опасно возможными осложнениями со стороны органов–мишеней (мозг, миокард и т. д.).
Симптомы стронгилоидоза
Проявления заболевания весьма разнообразны в связи с тем, что возбудитель может локализоваться в самых различных органах и тканях, к тому же аллергические реакции, возникающие в ответ на инвазию, носят генерализованный характер и не обладают специфичностью.
Скрытый период в обычных условиях установить довольно трудно. По данным экспериментальных исследований, он составлял около 17 дней. Однако обычно заболевание характеризуется многолетним течением с периодами ремиссий и обострений.
Во время миграционной стадии наблюдаются проявления аллергических реакций в виде кожных зудящих высыпаний, болей в мышцах и суставах, увеличения количества эозинофилов в периферической крови, повышения скорости оседания эритроцитов (СОЭ).
Кожные высыпания – волдыри, имеют розовато–красный цвет, возвышаются над поверхностью кожи, при расчесах могут менять свою форму. Высыпания сопровождаются сильным зудом. Сыпь может держаться от нескольких часов до 2–3 суток. После исчезновения сыпи следов на коже не остается, только при сильном травмировании кожи во время расчесов.
Кожные проявления повторяются несколько раз в год (иногда – чаще), что связано с аутоинвазией либо повторным заражением, когда в кровяном русле вновь оказываются мигрирующие личинки паразита. В эти периоды в анализе крови всегда наблюдается увеличение числа эозинофилов. Больные жалуются на общую слабость, головокружения, головные боли, нарушение сна. Могут появиться симптомы легочной патологии (бронхита, пневмонии и т. п.), что обусловлено выходом личинок в просвет бронхов.
При рентгенологическом исследовании в легких у больных обнаруживаются очаги инфильтрации (участки затемнения) – это зоны воспаления, формирующиеся вокруг личинки, которые могут вторично инфицироваться бактериальной флорой.
Спустя 2–3 недели после появления первых симптомов заболевания больные жалуются на боли в животе, нарушение стула (поносы с примесью крови), частые позывы к дефекации, а также возможны другие симптомы гастроэнтероколита. Иногда может наблюдаться желтушность кожных покровов и склер (на фоне увеличения печени при УЗИ).
Постепенно выраженность симптомов уменьшается, и заболевание переходит в следующую фазу – хронического течения. Течение заболевания настолько разнообразно, что было выделено несколько форм стронгилоидоза.
Формы хронического стронгилоидоза
Дуадено–желчнопузырная форма характеризуется медленным монотонным течением. Жалобы больных рисуют картину холецистита или дискинезии желчевыводящих путей. Основными проявлениями заболевания являются тупые ноющие боли различной интенсивности в правом подреберье на фоне признаков поражения желчного пузыря: горечь во рту, тошнота и рвота, отрыжка, нарушение аппетита. При использовании инструментальных методов исследования (рентгенография, УЗИ) можно обнаружить деформацию желчного пузыря, нарушение его подвижности и т. д.
При желудочно–кишечной форме заболевания появляются признаки нарушения пищеварения. При этом частота стула будет периодически меняться от длительных запоров до поносов. Стул жидкий, могут наблюдаться примеси слизи и крови. Язык у таких больных обложен, наблюдается болезненность в животе, возможно появление симптомов, более характерных, например, для язвенной болезни («голодные» или ночные боли и т. д.).
Ведущим симптомом у больных нервно–аллергической формой заболевания является появление кожных высыпаний, которые сопровождаются сильным зудом. Элементы сыпи обладают полиморфизмом, однако более характерно наличие возвышающихся над поверхностью кожи розовато–красных пузырьков. Максимальное количество элементов наблюдается в местах, наиболее подверженных механическому воздействию. Так, сначала их можно заметить на коже живота под ремнем.
Как правило, высыпания исчезают бесследно не позднее 2–3 суток, однако пока остаются элементы, у больного наблюдаются нарушения со стороны нервной системы, проявляющиеся головными болями, раздражительностью, нарушением сна, общей слабостью и т. д.
Иногда встречается легочная форма, обусловленная преимущественной локализацией возбудителя в дыхательной системе. При этом стронгилоидоз может симулировать самые разнообразные заболевания легких – от бронхита до пневмонии.
Наиболее часто встречается смешанная форма, сочетающая в себе симптомы поражения различных органов и систем.
Как и при других заболеваниях, стронгилоидоз имеет легкий, среднетяжелый и тяжелый варианты течения. Наиболее неблагоприятным считается инвазия на фоне сниженной резистентности организма (при ВИЧ–инфекции, онкологических заболеваниях, недостаточности питания и др.).
Диагностика стронгилоидоза
Диагноз стронгилоидоза нельзя поставить на основании только признаков заболевания. Однако существуют симптомы, позволяющие заподозрить именно эту инвазию. К ним относятся диарея, признаки нарушений желчевыводящей системы и печени, патология кишечника, сочетающиеся со значительным увеличением эозинофилов в периферической крови и аллергическими реакциями.
Характер профессии (горнодобывающая промышленность, сельскохозяйственные работы, профессии, связанные с землей) и район проживания помогут заподозрить возможный контакт с возбудителем.
Диагноз стронгилоидоза необходимо подтвердить лабораторными исследованиями содержимого двенадцатиперстной кишки и реже – мокроты на содержание в них личинок.
Методы диагностики
Обнаружение личинок в кале проводится специальными методами, так как при использовании обычных методов личинки либо погибают либо из–за малых размеров не могут быть обнаружены. Поэтому при направлении кала на поиск личинок Strongyloides stercoralis лечащий врач должен сделать пометку, что исследование проводится на поиск стронгилоидоза, либо написать название метода.
Наиболее распространенным методом, который используется для выявления стронгилоидоза, является метод Бермана. Этот метод основан на том, что личинки паразита теплолюбивы и активно перемещаются в среду с более высокой температурой. Берман предложил на воронку, заполненную теплой водой, установить сетку с фекалиями, соприкасающуюся с поверхностью воды. Теплолюбивые личинки начнут перемещаться в воду и накапливаться на дне воронки. Полученный раствор центрифугируют и получившийся осадок исследуют под микроскопом. При однократном исследовании метод Бермана дает результаты в 98 % случаев, однако иногда требуется повторное его проведение.
В. С. Борисенко предложила для упрощения методики использовать обычные баночки с водой, в которые опускаются марлевые мешочки с исследуемыми фекалиями. Этот метод можно использовать для массовых исследований в качестве мониторинга.
В 1958 г. был предложен метод культивирования личинок на угле, однако он дорогостоящий и громоздкий и не подходит для массового исследования.
В материале, полученном при зондировании двенадцатиперстной кишки, проводится исследование отдельных хлопьев, которые рассматриваются под микроскопом, а также осадка, полученного путем центрифугирования материала.
Исследование мокроты проводится на основании тех же принципов: микроскопии подвергается как сам материал от больного, так и центрифугированный раствор.
Методы, основанные на определении антител, вырабатываемых организмом в ответ на внедрение чужеродного агента (возбудителя), не получили широкого распространения в связи с их высокой стоимостью и очень низкой эффективностью.
Профилактика стронгилоидоза
Профилактика стронгилоидоза направлена в первую очередь на раннее выявление и лечение заболевших, а также на охрану окружающей среды от загрязнения фекалиями.
Обязательному обследованию подлежат больные, подозрительные на данное заболевание, т. е. имеющие симптомы поражения желудочно–кишечного тракта и желчевыводящих путей на фоне резкого увеличения количества эозинофилов в периферической крови и кожных проявлений.
Исходя из особенностей жизненного цикла возбудителя периодическому обследованию необходимо подвергать лиц, работающих в непосредственном контакте с землей (землекопы, шахтеры, рабочие дорожных служб, служащие очистных сооружений), а также лиц, находящихся в интернатах или проходящих лечение в психиатрических больницах (в связи с вероятностью употребления в пищу земли).
Все больные подлежат дегельминтизации (заболевание не имеет тенденции к самоизлечению), желательно в условиях стационара, и последующей диспансеризации в течение года. После выздоровления больные должны проходить периодическое обследование методом Бермана 1 раз в месяц в первое полугодие и 1 раз в 3 месяца – в оставшийся период. После этого проводится трехкратное обследование с промежутком в 2–3 дня, и только при наличии отрицательных результатов больного можно снять с диспансерного учета.
Профилактика заражения
С целью профилактики заражения необходимо тщательно контролировать загрязнение окружающей среды необезвреженными фекалиями, следить за соответствующим санитарным благоустройством населенных пунктов и т. д.
Для обеззараживания фекалий можно использовать кипяток в объемном соотношении 1: 2 (фекалии: кипяток) или хлорную известь (200 г на порцию фекалий, экспозиция – 1 ч).
Для обеззараживания почвы используются 10 %‑ные растворы различных удобрений (кали