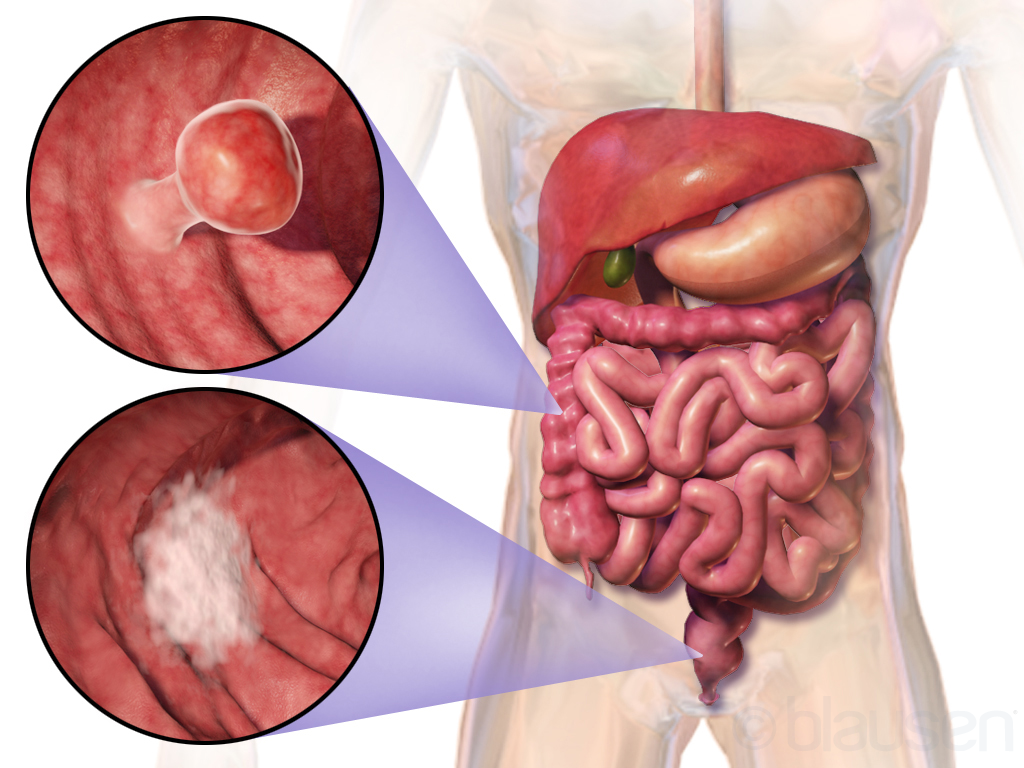
Кишечное кровотечение при раке

Рак кишечника имеет второе название – колоректальный рак. Злокачественные новообразования чаще развиваются в прямой, сигмовидной, нисходящей и восходящей кишке. Реже патологию выявляют в поперечной, слепой кишке, аппендиксе и тонком кишечнике. В Юсуповской больнице раннюю диагностику рака кишечника проводят с помощью новейших диагностических процедур и точных методов лабораторной диагностики.
При выявлении злокачественной опухоли кишечника в начальной стадии онкологического процесса врачи клиники онкологии проводят комплексную терапию. Она включает следующие компоненты:
Инновационные оперативные вмешательства;
Химиотерапию эффективнейшими лекарственными средствами, обладающими минимальным спектром побочных эффектов;
Лучевую терапию с помощью новейшей аппаратуры, позволяющей целенаправленно воздействовать на опухоль, не повреждая окружающие ткани.
При отсутствии технической возможности провести радикальную операцию проводят паллиативные хирургические вмешательства.
Причины возникновения
Причины рака кишечника еще находятся на стадии изучения. Существуют определенные факторы, которые могут увеличивать вероятность развития раковых новообразований. Эти же факторы влияют на то, как долго развивается рак кишечника. К данным факторам относятся:
- Наследственность. Генетическая предрасположенность к развитию рака автоматически включает человека в группу риска. При наличии рака в семейном анамнезе человеку необходимо особенно бережно относиться к своему здоровью, вовремя лечить заболевания;
- Различные болезни кишечника. Развитию рака часто предшествуют воспалительные и опухолевые заболевания слизистой оболочки кишечника: полипы, аденомы, болезни Крона, язвенный колит. Данные заболевания не являются злокачественными, но могут создавать условия для появления раковых клеток;
- Нерациональное питание. Употребление в пищу слишком жирной пищи, большого количества простых углеводов, отсутствие продуктов с клетчаткой приводит к появлению запоров. Плотные каловые массы способны нарушать целостность стенок кишечника, вызывая микротрещины и нарушая его работу. Это может приводить к перерождению здоровых клеток в злокачественные;
- Вредные привычки. Сигареты, алкоголь, наркотики являются канцерогенами и провоцируют перерождение клеток;
- Влияние окружающей среды. Загрязненная атмосфера, постоянный контакт с вредными веществами (асбест, ртуть и др.), способны вызывать рак различных органов и систем.
Сколько развивается рак кишечника – вопрос индивидуальный. Это будет зависеть от общего состояния здоровья человека и интенсивности влияния провоцирующего фактора.
Виды
В соответствии с Международной классификацией болезней (МКБ 10), рак кишечника разделяют на следующие основные виды:
- Аденокарцинома кишечника. Представляет собой новообразование из железистых клеток, которые присутствуют в большинстве внутренних органов. Встречается практически в 95% случаев рака кишечника;
- Лимфома кишечника. Рак поражает стенки кишечника, где происходит разрастание фиброзной ткани. Без должного лечения метастазирует в костный мозг и печень;
- Карцинома кишечника. Карциноид кишечника состоит из эпителиальных клеток;
- Саркома кишечника. Злокачественное образование из клеток соединительной ткани. Чаще всего формируется на наружной стенке кишечника;
- Меланома кишечника. Развивается из меланоцитов – клеток, которые, в основном, составляют кожные покровы. В редких случаях данный вид рака развивается в слизистой оболочке кишечника.
В злокачественную опухоль может переродиться доброкачественное новообразование – аденома кишечника. Она образуется у пациентов, которые страдают хроническим колитом, язвой или гастритом. В кишечнике образуются и другие доброкачественные новообразования: полипы, фибромы, липомы, ангиомы.
Стадии
Выделяют 4 стадии рака кишечника. Они отличаются в зависимости от степени прогрессирования заболевания и клинических проявлений. На 1-2 стадиях симптомы бывают незаметны для больного, хотя в это время онкологический процесс поражает все больше здоровой ткани. В этом и заключается сложность рака кишечника. Больной обращается к врачу на 3-4 стадиях, когда заболевание уже очень сложно вылечить.
Клиницисты выделяют 4 стадии рака кишечника:
На первой стадии рака заболевание не проявляется клиническими симптомами. Незначительные признаки интоксикации пациент относит к обычному недомоганию. На слизистой кишечника или под слизистой оболочкой образуется небольшое плотное образование. Метастазы в лимфатические узлы отсутствуют.
На второй стадии рака опухоль перекрывает просвет кишечника на треть или половину. Могут поражаться ближайшие к новообразованию лимфатические узлы, но отдалённых метастазов нет.
Третья стадия рака кишечника проявляется нарушением работы кишечника, которое вынуждает человека обратиться к врачу. Злокачественное новообразование перекрывает просвет кишечника полностью или на одну треть. Атипичные клетки выявляют в удалённых от опухоли лимфатических узлах. Метастазы отсутствуют.
- При четвёртой стадии рака может развиться прободение кишечника, острая кишечная непроходимость, кишечное кровотечение. Наблюдаются множественные метастазы. Выражена интоксикация организма продуктами распада опухоли.
Симптомы рака кишечника
Колоректальный рак имеет множество клинических проявлений, что иногда становится причиной диагностических ошибок. Большую роль в выявлении рака кишечника на ранней стадии играет профессионализм врачей, которые впервые сталкиваются с пациентом. Симптоматика заболевания включает появление крови в кале, боли или неприятные ощущения в области живота, диарею, потерю веса. Симптоматика развития опухоли кишечника имеет схожесть с симптомами хронического расстройства пищеварения, симптомами других заболеваний – это часто становится причиной несвоевременной постановки диагноза.
На ранней стадии заболевания пациенты предъявляют жалобы на хроническую усталость, редкие или частые позывы к дефекации. В анализе крови уменьшается количество эритроцитов и гемоглобина. Вначале терапевты не могут установить причины прогрессирующей анемии. В связи с тем, что симптоматика рака кишечника схожа с признаками других заболеваний, вызывающих хроническое расстройство пищеварения, врачи часто несвоевременно устанавливают точный диагноз. Если опухоль перекрывает просеет кишки, развивается кишечная непроходимость. Она проявляется прекращением отхождения кала и газов, вздутием кишечника. Развиваются признаки «острого живота». В этом случае хирурги выполняют ургентную операцию.
Первые признаки и симптомы рака кишечника на ранней стадии
Степень выраженности симптомов рака кишечника возрастает по мере роста и распространения опухоли. Первые признаки рака кишечника на ранней стадии почти не привлекают внимания больного, слабо выражены. Патологические признаки, которые указывают на развитие злокачественного заболевания – это появление слизи и крови в кале.
В начале проявления опухоли кровь выделяется в виде прожилок, затем количество крови в кале возрастает, появляются сгустки, иногда со зловонным запахом. Цвет кровянистых выделений – от темного окраса до почти черного цвета. Очень часто у больных раком кишечника в начальных стадиях роста опухоли развивается тахикардия.
Проявления рака кишечника в зависимости от его вида
Морфологи различают следующие гистологические виды рака кишечника:
Аденокарциному;
Карциному;
Лимфому;
Саркому.
Аденокарцинома чаще локализуется в толстой кишке. Она проявляется быстрой утомляемостью, повышением температуры тела, постоянными запорами, интенсивными болями в животе.
При наличии карциномы кишечника у пациентов возникает боль и ощущение распирания в животе, запоры или поносы. У них ухудшается аппетит, появляются слизистые и кровянистые выделения из заднего прохода.
Лимфома кишечника проявляется отсутствием аппетита, тошнотой, вздутием живота, хронической усталостью. У пациентов увеличивается образование в кишечнике газов, повышается температура тела, развивается анемия.
Для саркомы характерны расстройства стула, появление изжоги, крови в кале. Пациентов беспокоит боль при прохождении каловых масс через кишечник, интенсивные боли внизу живота, периодические боли, которые возникают после принятия неудобной позы или еды.
Рак кишечника у женщин и мужчин
Признаки онкологии кишечника у мужчин и женщин встречаются одинаково часто, они совсем немного уступают раку груди у женщин и раку желудка и легких у мужчин.
Первые признаки рака кишечника у женщин
У женщин онкологи чаще выявляют рак ободочной кишки. Симптомы рака кишечника у женщин могут появиться в любом возрасте, но риск его развития возрастает после 40 лет. Самый высокий процент заболевших отмечается в возрасте от 60 лет и старше.
Наиболее частая причина рака ободочной кишки у женщин – перерождение кишечных полипов. Опухоль чаще возникает у женщин с отягощённой наследственностью, ведущих малоподвижный образ жизни, употребляющих в пищу много мяса (особенно говядины).
Симптомы заболевания появляются спустя два года от начала развития патологического процесса. Пациенток беспокоит боль в животе, вздутие, нарушение стула. При прогрессировании болезни опухоль даёт метастазы в лимфатические узлы, влагалище и другие органы.
На ранних стадиях развития рака кишечника симптомы и проявления у женщин не отличаются от симптомов заболевания раком у мужчин. Появляются запоры, боль может отдавать в область прямой кишки. Более поздние проявления рака кишечника характеризуются недержанием стула, сильными болями в области кишечника, боли могут беспокоить в области влагалища, заднепроходного отверстия.
Развивается рвота, появляются урогенитальные свищи. Метастазирование опухоли в область мочевого пузыря проявляется новыми симптомами – изменением мочи. Моча становится мутной, приобретает запах кала. Из-за постоянных кровотечений развивается анемия, может развиться тяжелая форма заболеваний мочевого пузыря и почек.
У женщин дополнительно могут возникать нарушения менструального цикла, изменение вкусовых предпочтений.
Причины и симптомы рака кишки у мужчин
У мужчин чаще встречается рак прямой кишки. Заболевание просто диагностировать, но в связи с тем, что его симптомы напоминают признаки другой патологии кишечника, пациенты поздно обращаются за медицинской помощью. Причины визита к врачу, следующие:
Кровь на поверхности кала;
Изменение формы и консистенции каловых масс;
Боль в заднем проходе;
Поносы или запоры.
Симптомы рака кишечника у мужчин являются классическими и сочетают в себе нарушение работы ЖКТ, но при метастазировании часто поражается простата.
При пальцевом исследовании проктологи определяют опухолевидное образование. Наиболее частая причина рака кишечника у мужчин – курение, злоупотребление спиртными напитками, кулинарные предпочтения (употребление в пищу жирной, острой, жареной пищи). Рак кишечника у мужчин может развиться на фоне полипов кишечника, неспецифического язвенного колита, ожирения, нелеченного геморроя.

Метастазы
При раке кишечника чаще всего первой метастазируется печень. Это происходит на 4-ой стадии заболевания. Прогноз рака кишечника 4 стадии с метастазами будет зависеть от степени поражения тканей и органов. При прохождении лечения и соблюдении рекомендаций врача больной может прожить еще около 2-х лет.
Метастазы рака кишечника 4 стадии могут поражать забрюшинное пространство и брюшину, органы малого таза, поджелудочную железу, мочевой пузырь, легкие. Неблагоприятные симптомы метастазов в кишечнике будут следующими:
Прорастание опухоли в жировую клетчатку;
Перфорирование толстой кишки;
Распространение раковых клеток на соседние органы;
Наличие раковых клеток с низкой степенью дифференцировки.
Диагностика онкологии кишечника
Очень важна точная диагностика рака кишечника для составления адекватной результативной терапии. В Юсуповской больнице онкологи проводят диагностику рака кишечника с помощью современного оборудования, обладающего высокой разрешающей способностью. Обследование пациента начинают с пальцевого исследования прямой кишки. Этот простой диагностический метод позволяет выявить рак прямой кишки.
Затем гастроэнтерологи применяют рентгенологические и эндоскопические методы исследования: ректороманоскопию, колоноскопию. Во время ректороманоскопии врач проводит осмотр слизистой оболочки прямой кишки. В некоторых случаях исследуются дистальные отделы сигмовидной кишки. С помощью колоноскопии оценивают состояние толстой кишки. Во время эндоскопического исследования хирург проводит биопсию обнаруженных новообразований. Фрагменты патологически изменённых тканей отправляют на гистологическое исследование.
Для ранней диагностики рака кишечника в Юсуповской больнице определяют уровень онкомаркеров – белковых соединений, которые вырабатываются в организме при развитии опухолевого процесса:
СА19-9, CA 72-4, LASA – P – маркеры рака желудочно-кишечного тракта;
CA 125 – позволяет выявить новообразования сигмовидной кишки;
CYFRA 21-1 – образуется при наличии рака прямой кишки.
SCC – позволяет выявить плоскоклеточный рак анального канала.
CA 242 – определяется в случае образования рака прямой и толстой кишки.
АФП – образуется при опухолях прямой и сигмовидной кишки;
РЭА – является чувствительным маркером рака толстой кишки.
С помощью онкомаркеров можно заподозрить рак кишечника до появления клинических проявлений заболевания.
Методы лечения опухоли в кишечнике
Лечение рака кишечника является комплексным. Оно включает оперативное вмешательство и последующую химио-, радио- или лучевую терапию, а также реабилитацию. Многолетний опыт онкологов Юсуповской больницы помогает достигать оптимального эффекта лечения даже в самых сложных случаях.
Методами лечения рака кишечника являются:
- Хирургическое вмешательство. Операция может выполняться абдоминальным (открытым) способом, а также малоинвазивными методами: эндоскопия, лапароскопия, радиохирургия (гамма-нож и кибер-нож). Выбор метода лечения будет зависеть от стадии заболевания, локализации опухоли, ее размеров. Прогноз после операции опухоли кишечника значительно улучшается, поскольку снижается вероятность метастазирования;
- Лучевая и радиотерапия терапия при раке кишечника. Назначаются для остановки роста злокачественных клеток и прогрессирования заболевания. Могут применяться до и после операции;
- Химиотерапия при раке кишечника. В лечении используется ряд препаратов, вызывающих гибель раковых клеток. Данные препараты негативно влияют и на здоровые клетки, поэтому у химиотерапии есть много неприятных побочных реакций (выпадение волос, постоянная рвота). Для поддержки организма параллельно назначают иммуностимуляторы.
При выполнении должного лечения у пациентов значительно увеличиваются шансы на продление жизни.
Прогноз
При опухоли (аденокарцинома, карцинома, саркома) кишечника продолжительность жизни будет зависеть от масштабов развития онкологического процесса. Прогноз рака кишечника напрямую зависит от того, на какой стадии было начало лечение. На результаты терапии также могут влиять дополнительные факторы:
- Возраст пациента;
- Состояние его организма;
- Реакция на проводимое лечение;
- Сопутствующие заболевания.
Прогноз аденокарциномы кишечника и других злокачественных опухолей, которые нарушают работу желудочно-кишечного тракта и всего организма, принято считать в рамках пятилетней выживаемости после успешной терапии. В зависимости от стадии, прогноз аденокарциномы, саркомы и карциномы кишечника составляет:
- Первая стадия: 95%;
- Вторая стадия: 75%;
- Третья стадия: 50%;
- Четвертая стадия: 5%.
Методы лечения рака постоянно совершенствуются, что значительно увеличивает продолжительность жизни после проведенной терапии.
Профилактика
В настоящее время не существует препаратов, которые могли бы предотвратить рак кишечника. Профилактика злокачественных опухолей состоит из комплекса мероприятий:
Отказа от вредных привычек;
Рационального питания;
Умеренных физических нагрузок;
Контроля хронических заболеваний;
- Исключения переутомления и стрессов.
Для профилактики рецидива важно соблюдать рациональное питание при раке кишечника. Питание при онкологии кишечника должно включать все микроэлементы и витамины для нормальной работы организма. Диета при раке кишечника включает большое количество продуктов, содержащих клетчатку (фрукты, овощи, цельнозерновые злаки) для исключения застойных процессов в кишечнике. Из рациона следует исключить продукты с красителями и другими искусственными наполнителями, высоким содержанием жиров, простых углеводов. Диета при онкологии кишечника позволит наладить пищеварение, что значительно улучшит самочувствие человека.
Лечение рака кишечника в Москве
В Москве успешное лечение рака кишечника выполняют в Юсуповской больнице. Это многопрофильный медицинский центр, который специализируется на лечении онкологических заболеваний и выполнении реабилитации пациентов. В больнице создано специальное отделение – клиника онкологии, где работают лучшие специалисты Москвы, занимающиеся лечением рака любой локализации и стадии. Высокая квалификация и большой опыт врачей, современное оснащение позволяют выполнять лечение рака кишечника любой сложности и добиваться максимального результата.
Источник
Рак ободочной кишки, осложнившийся кишечным кровотечением
Кишечные кровотечения в виде мелены или скрытых кровотечений является весьма характерным симптомом рака ободочной и прямой кишки.
Чаще всего кровотечение при раке ободочной кишки проявляется в виде примесей крови в стуле.
Однако, выраженная степень малокровия наблюдается редко.
Это происходит, как правило, в случаях профузных кишечных кровотечений, сопровождающихся обильной меленой. Частота этого осложнения невелика, публикации о нем немногочисленны и большинство авторов сообщают о единичных наблюдениях.
Частота кишечных кровотечений среди прочих осложненных форм рака ободочной кишки колеблется от 2% до 7,4%. Более выраженный характер кровотечения наблюдается при правосторонней локализации опухоли, однако чаще оно бывает при локализации опухоли в левой половине ободочной кишки.
Обильные кишечные кровотечения мы наблюдали у 28 больных раком ободочной кишки, что составило 5,1% ко всем больным с осложненными формами заболевания. Удельный вес этого осложнения по отношению ко всем набюдавшимся нами 1156 больным составил 2,4%. Локализация опухолей, явившихся источником профузного кровотечения была преимущественно в левой половине кишки (рис. 19.5).

Рис. 19.5. Локализация рака ободочной кишки, осложнившегося кровотечением
Большинство больных с этим осложнением были старше 70 лет. G.G. Adam с соавт. (1972) указывают на особую тяжесть клинического течения рака ободочной кишки с кровотечением у лиц старше 60 лет.
По-видимому стадия опухолевого процесса не влияет существенно на частоту и выраженность этого осложнения. Распространенное мнение, что профузные кишечные кровотечения являются следствием распада опухолей больших размеров в IV стадии заболевания, не подтверждается нашими наблюдениями.
У большинства больных (24) была выявлена II-III стадия заболевания, лишь у 2 — IV стадия. Не удается выявить какой-либо зависимости от формы макроскопического строения опухоли у больных с профузным кровотечением. Эндофитные и экзофитные формы встречались одинаково часто. Из микроскопических форм преобладала аденокарцинома.
Возникновение обильных кровотечений при раке ободочной кишки и их интенсивность, как правило, связано с аррозией сосудов достаточно крупного калибра или нескольких сосудов более мелкого калибра. Обнаружить их в распадающейся опухоли не всегда представляется возможным. Чаще удается видеть диффузно кровоточащую поверхность опухоли.
Клиническая картина обильных кровотечений при раке ободочной кишки не отличается по своим проявлениям от кишечных кровотечений другой этиологии, но имеет рад особенностей. В анамнезе у большинства больных удается выяснить ранее наблюдавшиеся кровянистые выделения или кратковременные кровотечения из прямой кишки. Часто длительность существования этих признаков превышает несколько месяцев и даже год. Некоторые больные длительно лечатся по поводу анемии.
Такие характерные признаки кровотечения, как слабость, головокружение, коллапс не всегда наблюдаются при кровоточащем раке ободочной кишки. Лишь у 10 из 28 больных была слабость и головокружение, и только у 1 — кровотечение сопровождалось коллаптоидным состоянием. В определенной степени эти признаки связаны не только с кровотечением, но и с раковой интоксикацией. Как правило, выявляется анемия.
В диагностике кишечных кровотечений при раке ободочной кишки широко применяется колоноскопия. Наш опыт также свидетельствует, что этот метод исследования наиболее ценен в установлении источника кишечного кровотечения.
Большинство хирургов указывает на эффективность консервативных гемостатических мероприятий, позволяющих добиться остановки кровотечения. Хирургическое лечение этих больных осуществляется, как правило, в плановом порядке, после остановки кровотечения. Выполнение операций на высоте кровотечения осуществляется в единичных случаях.
У всех 28 наблюдавшихся нами больных гемостатическая терапия оказалась эффективной и они были оперированы в плановом порядке. Радикальные операции выполнены у 25 больных (табл. 19.11), а у 2 — паллиативные, один больной не был оперирован.
Таблица 19.11. Характер радикальных операций при раке ободочной кишки, осложненном кишечным кровотечением
| Характер операции | Число больных |
| Одномоментная правосторонняя гемиколэктомия | 4 |
| Одномоментная левосторонняя гемиколэктомия | 12 |
| Внутрибрюшинная резекция сигмовидной кишки | 6 |
| Бррюшно-анальная резекция по Нисневичу-Петрову-Холдину | 2 |
| Операция Цейдлера-Шлоффера | 1 |
| Всего | 25 |
Радикальные операции, в основном, выполнялись одномоментно. Лишь в одном случае была осуществлена операция Цейдлера-Шлоффера. Этот больной поступил в клинику с профузным кишечным кровотечением. Кровотечение было остановлено гемостатической терапией. В последующем у больного развилась обтурационная кишечная непроходимость, что и послужило причиной многоэтапной операции.
Объем и техника радикальных вмешательств у больных с кровотечениями из раковых опухолей ободочной кишки соответствует таковым при неосложненных формах. Следует отметить, что у некоторых больных с выраженной постгеморрагической анемией, которую не удавалось полностью компенсировать, с целью профилактики несостоятельности кишечного анастомоза накладывалась одновременно разгрузочная колостома.
Осложнения при первично-множественном раке ободочной кишки
Частота первично-множественною рака ободочной кишки колеблется в широких пределах и составляет по данным различных авторов 0,28-20%. При этом В.Д. Федоров с соавт. (1978, 1982) отмечают увеличение частоты первично множественных злокачественных опухолей в последние годы.
Подавляющее число работ прежних лет сообщали о единичных наблюдениях. За последние два десятилетия интерес к проблеме первично множественного рака возрос и появившиеся работы основаны на большем числе наблюдений.
У 22 больных была обнаружена 51 опухоль (рис. 19.6). При этом в 17 случаях было обнаружено две опухоли, в четырех — по три, и в одном наблюдении было выявлено пять опухолей.
Одновременное расположение опухолей в левой и правой половине было обнаружено у двух больных и в обоих наблюдениях было по две опухоли. При наличии трех опухолей у двух больных наблюдалось правостороннее их расположение, а в двух других случаях — левосторонняя локализация.
У больного с пятью опухолями было установлено множественное поражение левой половины ободочной кишки. Еще в трех наблюдениях по две опухоли располагались в поперечной ободочной кишке, а остальные больные с двумя опухолями (две группы по 6 человек) располагались либо в правой, либо в левой половинах ободочной кишки.
Таким образом, при первичном множественном раке поражение различных отделов ободочной кишки наблюдалось почти с одинаковой частотой (рис. 19.6). В целом, первично-множественный рак составил 1,9%.

Рис. 19.6. Локализация первично-множественного рака ободочной кишки
Установлено, что при первично-множественной локализации преобладают экзофитная форма рака, среди которых преобладала полиповидная разновидность его. Это косвенно подтверждает общепринятое мнение о развитии рака из полипов.
Как правило отдельные опухоли соответствовали по виду по размерам и внешнему виду соответствовали полипам, но одна или две опухоли во всех наблюдениях достигали больших размеров, вызывали деформации стенок и стенозирование просвета. Чаще всего была аденокарциномы (39), реже солидный рак (6) и 2 — коллоидный рак.
Множественная локализация раковых опухолей в ободочной кишке предполагает обширное вовлечение в процесс зон регионарного метастазирования. Это подтверждается данными гистологического исследования регионарных лимфатических узлов. Метастазы рака в них были обнаружены у 18 из 20 обследованных больных. Такая частота регионарных метастазов не наблюдалась ни в одной из других групп рака ободочной кишки.
В то же время отдаленные метастазы встречались реже: IV стадия заболевания диагностирована у 3 из 22 больных. Отдаленные метастазы обнаруживались в печени и парапортальных лимфатических узлах. Таким образом, первично множественный синхронный рак ободочной кишки не всегда свидетельствует о запущенной стадии заболевания.
Длительность анамнеза заболевания у 9 больных превышала 1 год. При этом 3 больных на протяжении значительного периода времени наблюдались и лечились по поводу полипов дистальных отделов ободочной кишки. Поводом для госпитализации наиболее часто являлись ухудшения общего состояния или развитие острых осложнений.
Соотношение лиц мужского и женского пола было примерно 1:1 (12 женщин и 10 мужчин). Возраст колебался от 29 до 80 лет, 10 больных были старше 60 лет. Таким образом, пол и возраст не играют существенной роли в возникновении первично множественного синхронного рака ободочной кишки и его осложнений.
Характер осложнений и их частота при первично множественном раке ободочной кишки представлены в таблице 19.13.
Таблица 19.13. Характер осложнений при первично множественном раке ободочной кишки
Локализация опухоли | Характер осложнений | Всего | ||
| Кишечная непроходимость | Воспалительный процесс | Перфорация стенки кишки | ||
| Правая половина | 6 | 2 | — | 8 |
| Левая половина | 6 | — | 1 | 7 |
| Всего больных | 12 | 2 | 1 | 15 |
Обращает на себя внимание, что соотношение осложненных и неосложненных форм при первично множественном раке такое же, как при солитарном раке ободочной кишки. Лишь 7 больных этой группы не имели осложнений.
Клиническая картина неосложненного рака ободочной кишки первично множественной локализации не отличается от таковой при солитарном раке. Обращает на себя внимание более выраженный характер нарушений общего состояния больных. В той же мере это относится и к клиническим проявлениям осложнений.
Именно эти методы позволяют с большой достоверностью установить до операции множественность опухолевого поражения. Однако при осложненных форм лх диагностические возможности этих методов существенно ограничиваются. Поэтому должно быть обязательным правилом производить во время операции ревизию всех отделов ободочной кишки. Это позволит избежать диагностических ошибок, особенно при экстренных операциях.
В одном из наших клинических наблюдений у больного, оперированного по поводу обтурационной кишечной непроходимости с локализацией опухоли в восходящей кишке, вторая опухоль была обнаружена в сигмовидной кишке лишь во время повторной лапаротомии при выполнении второго этапа радикальной операции.
Выбор метода и объема оперативного вмешательства при первично множественном синхронном раке ободочной кишки часто связан с серьезными трудностями. Наличие множественных опухолей, особенно в экстренных ситуациях, часто устанавливается во время операции.
По экстренным показаниям мы оперировали 11 из 22 больных с первично множественным раком ободочной кишки. Радикальные операции оказались возможными у 18 больных, паллиативные и симптоматические — у 4. О характере радикальных операций можно судить по данным таблицы 19.14.
Таблица 19.14. Виды радикальных операций при первично-множественном раке ободочной кишки
| Характер операции | Число больных |
| Одномоментная расширенная правосторонняя гемиколэктомия | 7 |
| Одномоментная левосторонняя гемиколэктомия | 1 |
| Двухмоментная гемиколэктомия с предварительной колостомой | 3 |
| Комбинированная резекция правого и левого отделов ободочной кишки с предварительной колостомой | 1 |
| Операция типа Гартмана | 2 |
| Брюшно-анальная резекция по Нисневичу-Петрову-Холдину | 3 |
| Операция Цейдлера-Шлоффера | 1 |
| Всего | 18 |
Выполняются различные типы радикальных операций. Выбор в пользу одномоментных или многоэтапных операций был обусловлен характером осложнений и распространенностью опухолевого процесса, тяжестью состояния больного, сопутствующими заболеваниями.
При первично множественном раке с локализацией синхронных опухолей в правой половине ободочной кишки, независимо от наличия и характера осложнений, следует стремиться к осуществлению одномоментных операций в объеме расширенной правосторонней гемиколэктомии. Уровень пересечения ободочной кишки при этом на границе средней и левой трети поперечной ободочной кишки. Одномоментная левосторонняя гемиколэктомия также выполняется в более расширенном объеме по сравнению с таковой при солитарных опухолях.
У 4 больных при наличии острой кишечной непроходимости произведены двухмоментные резекции с предварительным наложением колостомы. При этом у одного больного с локализацией опухолей в восходящей и сигмовидной кишках после предварительного наложения колостомы произведена комбинированная резекция: правосторонняя гемиколэктомия с формированием илеотрансверзоанастомоза и внутрибрюшная резекция сигмовидной кишки с наложением толстокишечного анастомоза конец в конец.
Вопрос о наложении анастомозов на первом этапе радикальной операции должен решаться индивидуально при левосторонних резекциях. Наложение илеотрансверзоанастомоза должно осуществляться во всех случаях. При расположении синхронных опухолей в одной из пловин ободочной кишки двухмоментные операции выполняются типично, как при солитарных опухолях этой же локализации, но объем резекции расширен.
У двух больных с наличием перифокального воспаления в одной из синхронных опухолей левой половины ободочной кишки резекции выполнялись по типу операции Гартмана. Объем резекции при этом также был расширен, а восстановление кишечной непрерывности осуществлялось в отдаленные сроки после первого вмешательства.
При запущенной острой кишечной непроходимости у больных пожилого и старческого возраста в 3 случаях при левостороннем расположении множественных опухолей на ободочной кишке, выполнена операция Цейдлера-Шлоффсра. Еще в одном случае при опухолях сигмовидной кишки и ректосигмоидного отдела произошла инвагинация с выпадением сигмовидной кишки с опухолью (малигнизированный полип был удален накануне) через анальный сфинктер.
Выполнена резекция по первому способу И.И. Грекова со стороны промежности. Эту операцию следует считать вынужденной в связи с тяжелым состоянием больной. Выполнение таких операций не соответствует современным принципам онкологии.
Яицкий Н.А., Седов В.М.
Опубликовал Константин Моканов
Источник