Кишечные болезни у новорожденных

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кишечная инфекция у детей до года является самым распространенным заболеванием.
Бактерии и вирусы проникают в организм ребенка через грязные руки, предметы, игрушки, которые он тянет в рот.
Существует множество видов бактерий, которые вызывают различные заболевания, но симптомы в большинстве случаев похожи, поэтому для выявления возбудителя требуется проведение лабораторных анализов.
Среди всех кишечных инфекций, маленькие дети чаще всего болеют ротавирусной инфекцией (кишечный грипп), сальмонеллезом, энтеровирусом, дизентерией.
[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
A00-A09 Кишечные инфекции
Причины кишечной инфекции у новорожденного
Заражение кишечной инфекцией происходит всегда орально-фекальным путем, т.е. бактерии из кишечника с испражнениями попадают на руки, затем на различные предметы. Как известно, дети с первых месяцев жизни пытаются затянуть в рот любой предмет, попавший им в руки, это является частью саморазвития, но в то же время, грозит тяжелыми последствиями.
В организм новорожденных бактерии проникают обычно из-за несоблюдения родителями простых гигиенических требований по уходу за ребенком, например, инфекция может возникнуть из-за плохо вымытой бутылочки, упавшей соски (особенно на улице), немытые руки и пр.
Кроме этого, заражение может произойти через организм матери, которая может быть носителем опасных бактерий или заразиться инфекцией во время беременности. Заражение ребенка может произойти еще в утробе матери (при заглатывании околоплодных вод, через общий кровоток с матерью) либо в момент рождения, при прохождении через родовые пути.
[8], [9]
Симптомы кишечной инфекции у новорожденного
Даже после нормальных родов состояние ребенка через несколько недель может сильно ухудшиться. Вялость, частые срыгивания, плохой аппетит, незначительная прибавка в весе являются первыми симптомами нарушений в детском организме.
Практически каждая кишечная инфекция проявляется болями в животе, высокой температурой, поносом (цвет часто зависит от заболевания), рвотой.
Все эти симптомы могут появляться сразу, либо по отдельности.
Стоит отметить, что рвота не всегда появляется при кишечной инфекции, в то время как диарея считается основным симптомом заражения.
При любой кишечной инфекции происходит обезвоживание организма, которое можно определить по сухости во рту, слабому аппетиту, снижению веса, уменьшению объема мочи при мочеиспускании. Для детей данное состояние является наиболее опасным и требует незамедлительного лечения.
В тяжелых случаях при обезвоживании родничок начинает западать, ребенок становится сонливым, ослабленным, на глазах и коже появляются признаки сухости.
Самой распространенной инфекцией у маленьких детей является ротавирусная, при которой помимо общих симптомов появляется покраснение неба, боль в горле.
Диагностика кишечной инфекции у новорожденного
Кишечная инфекция у новорожденных часто становится причиной смерти, поэтому при первых признаках заболевания (слабость, понос, температура) необходимо обратиться к врачу.
Для установления диагноза специалист проводит осмотр, фиксирует жалобы и при необходимости назначает дополнительные исследования.
Для выявления возбудителя необходим анализ каловых масс, который также установит чувствительность патогенной микрофлоры к той или иной группе антибиотиков, что важно при выборе лечения.
[10], [11]
Лечение кишечной инфекции у новорожденного
Стоит отметить, что дети, которые находятся на грудном вскармливании кишечные инфекции переносят намного легче, чем дети, которых уже отлучили от груди либо искусственники. Материнское молоко способствует укреплению иммунитета малыша и повышает сопротивляемость организма.
При кишечной инфекции лечение в первую очередь направлено на уничтожение болезнетворных микроорганизмов, снижение интоксикации и обезвоживания, восстановление нормального баланса бактерий в кишечнике.
При появлении первых признаков заболевания следует прекратить кормление на 12-18 часов (в этот период ребенку можно давать только чистую кипяченую воду или чай).
Также в этот период нужно давать ребенку сорбенты для выведения токсинов и препараты для восстановления водно-электролитного баланса.
При рвоте врач может назначить промывание желудка, если даже после такой процедуры ребенок не перестает рвать, назначается искусственное введение питательных веществ через капельницу. В тяжелых случаях (например, при стафилококковой инфекции) могут быть использованы антибактериальные препараты широкого спектра действия.
В обязательном порядке назначаются средства, восстанавливающие микрофлору кишечника.
Грудничкам обычно назначается Смекта, Энтеросгель, который не только поглощает токсины, но и снижает интоксикацию организма, Регидрон для восстановления водно-электролитного баланса.
Для восстановления кишечной микрофлоры могут использоваться Бифидум, Трилакт, Аципол и пр.
Профилактика кишечной инфекции у новорожденного
Кишечная инфекция у новорожденного может возникнуть по нескольким причинам, специалисты выделяют факторы, которые повышают риск развития заболевания у грудничков:
- отказ от грудного вскармливания
- жаркое время годы (высокие температуры являются хорошей средой для размножения большинства бактерий)
- введение в рацион малыша термически необработанных продуктов
- слабый иммунитет ребенка
Также дети, рожденные раньше положенного срока, являются более уязвимыми перед бактериями и вирусами.
Профилактические меры помогут предотвратить риск заражения инфекций:
- контролировать качество воды (не только для питья, но и для приготовления пищи), продуктов, используемых в рационе ребенка, особенно молочных.
- тщательное мыть овощи, фрукты, ягоды
- делать влажную уборку помещений (не реже 1 раза в неделю)
- при подозрении кишечной инфекции у кого-то из близких (старшие дети, родители, бабушки и т.п.) оградить их от любого контакта с ребенком.
Прогноз кишечной инфекции у новорожденного
Кишечная инфекция у новорожденного имеет благоприятные прогнозы в том случае, если заболевание выявлено на ранних стадиях и приняты все необходимые меры для предупреждения обезвоживания и сильной интоксикации организма.
Обезвоживание – одна из основных проблем при кишечной инфекции, так как детский организм быстрее взрослого теряет жидкость и тяжелая дегидратация, особенно при частой рвоте и поносе, может начаться уже в первые часы развития болезни. Такое состояние приводит к нарушению работы мочевыделительной, дыхательной систем, ЦНС, сердца.
Симптомы у новорожденных развиваются очень быстро и главное не упустить момент и вовремя начать действовать и обратиться за квалифицированной помощью, в противном случае, кишечная инфекция может стать причиной смерти малыша.
Кишечная инфекция у новорожденных наиболее распространенное заболевание, так как иммунная система ребенка не сформирована, а устройство пищеварительной системы имеет некоторые особенности. Детский организм вырабатывает меньшее количество соляной кислоты, снижена работа поджелудочной, что облегчает процесс проникновения и развития болезнетворной микрофлоры.
Источник
Аномалии развития кишечника – наследственные или врожденные патологии, возникающие внутриутробно на этапах формирования кишечной трубки под воздействием тератогенных факторов. Проявляются симптомами кишечной непроходимости: отсутствием кала, рвотой, признаками «острого живота». Дети старшего возраста могут жаловаться на боли в животе различной локализации и интенсивности. Аномалии развития кишечника диагностируются клинически в первые дни жизни ребенка, подтверждаются по результатам комплексной рентгенологической диагностики, УЗИ и инструментальных методов обследования кишечника. Лечение хирургическое.
Общие сведения
Аномалии развития кишечника являются наиболее распространенными пороками пищеварительного тракта. Встречаются с различной частотой для каждой нозологии, в среднем – 1 случай на 500-5000 новорожденных. Высокая актуальность в педиатрии обусловлена необходимостью раннего оперативного вмешательства, которое в некоторых случаях может быть только паллиативным (например, при болезни Гиршпрунга). В настоящее время высока частота встречаемости атрезии ануса. Данный порок является одной из причин детской инвалидности, поскольку излечение практически невозможно. Кроме того, аномалии развития кишечника могут сочетаться с другими пороками пищеварительной трубки, что значительно осложняет терапию и ухудшает прогноз для жизни ребенка.
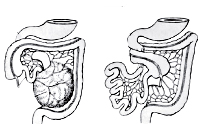
Аномалии развития кишечника
Причины и классификация аномалий развития кишечника
Нарушения процесса закладки кишечной трубки на любом этапе приводят к формированию аномалий развития кишечника. Отклонение от нормы может произойти во время дифференцировки и правильного взаиморасположения отделов кишечника, в результате торможения апоптоза эмбриональных зачатков, в процессе образования слоев кишечной стенки и т. д. Как правило, причиной пороков является внешнее повреждающее действие лекарственных препаратов, радиации, бактериальных и вирусных токсинов. Вредные привычки матери также имеют тератогенный эффект. В результате отделы тонкого и толстого кишечника либо остаются недоразвитыми, либо формируются неправильно.
Аномалии развития кишечника по локализации могут затрагивать двенадцатиперстную, тощую, подвздошную кишку, то есть тонкий кишечник, либо ободочную, сигмовидную и прямую кишку, представляющие собой отделы толстого кишечника. Выделяют пороки развития кишечной трубки и кишечной стенки, пороки обратного развития желточного мешка, а также аномалии ротации кишечника. Отдельную группу составляют пороки аноректальной зоны. Развитие кишечной трубки может нарушаться по типу стеноза или атрезии. В первом случае минимальный просвет кишечника имеется, в случае атрезии определенный отдел не развит вообще, а его место занимает фиброзный тяж, в составе которого не дифференцируются привычные отделы кишечной стенки.
Нейрогенный илеус относится к аномалиям развития кишечника, связанным с нарушением иннервации кишечной стенки. В эту же группу пороков входит болезнь Гиршпрунга, обусловленная аганглиозом стенки толстой кишки. Незаращение желточного протока является причиной множества аномалий развития кишечника, поскольку возможно несколько вариаций персистенции эмбрионального зачатка. Так, полный свищ формируется, когда желточный проток открыт на всем протяжении. Если же открытая часть протока находится снаружи, свищ называется неполным. Часть протока, открывающая в стенке кишечника, но закрытая на остальных участках, иначе называется дивертикулом Меккеля. Когда незаращенный участок локализуется в центральной части протока, формируется энтерокистома.
Аномалии ротации (поворота) кишечника приводят к нетипичному расположению некоторых отделов тонкой и толстой кишки. Пороки развития аноректальной зоны включают различные варианты атрезии ануса с отсутствием или наличием свищевого хода, который может располагаться возле заднего прохода, а также открываться в органы мочевыделительной и половой системы. Аномалии развития кишечника часто носят сочетанный характер, одновременно могут встречаться пороки других органов пищеварительного тракта, позвоночника и т. д. Несмотря на большое разнообразие, многие заболевания в клинике проявляются похожими симптомами.
Симптомы аномалий развития кишечника
Из всех аномалий развития кишечника с момента рождения заметна только атрезия заднего прохода. Наличие ануса и его проходимость исследуется уже в родильном зале при помощи специального зонда. Кроме того, отсутствие заднего прохода педиатр определяет визуально. Наиболее частым симптомом многих аномалий развития кишечника является кишечная непроходимость. Обычно она носит механический характер, но возможна и нейрогенная обструкция, связанная с застоем содержимого вследствие отсутствия перистальтики (нейрогенный илеус, болезнь Гиршпрунга). Кишечная непроходимость сопровождается отсутствием стула либо скудными испражнениями, а также рвотой и напряжением передней брюшной стенки.
Аномалии развития кишечника могут проявляться спустя месяцы и годы после рождения ребенка. Так, дивертикулы кишечника часто обнаруживаются только при их воспалении. Пациенты жалуются на боли в животе, которые иногда сопровождаются различными изменениями частоты и консистенции стула. Незначительные анатомические патологии вообще могут не проявлять себя и диагностируются случайно, хотя чаще признаки аномалий развития кишечника заметны в первые дни, реже – недели и месяцы после рождения.
Диагностика аномалий развития кишечника
Достоверная клиническая диагностика возможна в случае атрезии заднего прохода, поскольку признаки порока очевидны. Заподозрить большинство аномалий развития кишечника педиатр может при симптомах кишечной непроходимости. Диагноз требует инструментального подтверждения. Обзорная рентгенография ОБП дает представление о расположении органов брюшной полости, в том числе и петель кишечника. Метод позволяет исключить аномалии ротации, заметить признаки кишечной обструкции. Рентгенография с контрастированием также дает представление о взаиморасположении кишечных петель и ширине их просвета, поэтому методика используется в диагностике стенозов и атрезий участков кишечника.
При наличии признаков высокой кишечной непроходимости (обильная рвота вскоре после кормления) проводится эзофагогастродуоденоскопия, благодаря которой можно визуализировать двенадцатиперстную кишку – одно из самых частых мест врожденных стенозов. Абдоминальное УЗИ является неинвазивным и высокоинформативным методом диагностики аномалий развития кишечника. Также проводится ирригография и фиброколоноскопия. Исследования необходимы для дифференциальной диагностики причин кишечной обструкции, позволяют исключать колиты различной этиологии. Лабораторная диагностика включает анализ крови и кала. Последний необходим с целью определения функции поджелудочной железы, выявления скрытого кровотечения и т. д.
Лечение, прогноз и профилактика аномалий развития кишечника
Для большинства пороков лечение оперативное. Исключение составляют аномалии развития кишечника без клинических проявлений. Признаки кишечной непроходимости являются показанием для срочного хирургического вмешательства. Операция всегда проводится максимально щадящим способом, с возможным сохранением всей длины кишечника либо минимальной резекцией. После устранения обструкции (распутывание петель, закрепление их в привычных местах и др.) состояние ребенка быстро улучшается. Консервативная терапия направлена на детоксикацию, обусловленную застоем каловых масс, восстановление водно-солевого баланса и т. д.
Прогноз аномалий развития кишечника различный. Если удается устранить клинические проявления, ребенок живет и развивается нормально, требуется только диспансерное наблюдение. Если в процессе лечения была проведена резекция кишечника, возможно развитие синдрома короткой кишки с признаками мальабсорбции и снижением качества жизни пациента. Неблагоприятный прогноз часто сопутствует атрезии ануса по многим причинам. Например, расстояние от закрытого заднего прохода до кишки может быть значительным и требовать нескольких сложных операций. Ребенок в течение всего времени терапии живет с энтеростомой.
Также опасны случаи недоразвития мышц промежности, в частности, наружного сфинктера, когда даже реконструктивные операции дают небольшой положительный эффект. Болезнь Гиршпрунга в 50-70% случаев заканчивается летальным исходом в первые дни и недели жизни ребенка, но даже если пациенту удается пережить острый период, качество жизни значительно снижается. Профилактика аномалий развития кишечника возможна на пренатальном этапе при условии отказа от вредных привычек и грамотного ведения беременности. При отягощенном анамнезе родителей по генетическим заболеваниям и различным патологиям пищеварительного тракта необходимо генетическое консультирование.
Источник
Организм грудничка во многом отличается от организма взрослого человека. В частности, свои особенности имеют органы пищеварения. В первые недели и даже месяцы жизни малыша его пищеварительная система адаптируется к новому типу питания, нестерильной в отличие от материнской утробы среде. И пока организм малыша подстраивается под стремительно изменившиеся условия, практически невозможно избежать нарушений пищеварения у грудничка.
Поговорим о пищеварении у детей: какие могут возникнуть нарушения, есть ли профилактика пищеварительных расстройств, что давать ребенку для улучшения пищеварения?
Особенности органов пищеварения и процесса переваривания у детей
Зачастую желудочно-кишечные расстройства у новорожденных обусловлены особенностями органов пищеварения. У детей, например, иначе, чем у взрослых, устроен пищевод: его длина составляет всего 10 сантиметров, а ширина — от 5 до 8 миллиметров. К тому же пищевод у младенцев не «оснащен» физиологическими сужениями (они появляются в более старшем возрасте), а мышечная и эластичная ткань неразвита.
Желудок грудничка отличается слабыми сокращениями сфинктера, которые приводят к частым срыгиваниям. Более того, у малышей до года желудок располагается горизонтально и принимает вертикальное положение, только когда ребенок начинает ходить. Объем желудка, к слову, совсем небольшой: в первые дни жизни он составляет 35 миллилитров, в три месяца — 100 миллилитров, а в год — уже 500. Пищеварение крохи хорошо «принимает» только молоко и смеси, для переваривания иной пищи слишком низка активность желудочного сока.
Все слизистые органов пищеварения у малышей очень тонкие и нежные, а потому они являются слабой преградой для вредных микроорганизмов. Эта особенность — одна из главных причин расстройства пищеварения у детей.
Причины расстройства пищеварения у детей-грудничков
Сбои в работе желудочно-кишечного тракта можно разделить на две категории: временные расстройства и заболевания. Рассмотрим подробнее виды проблем пищеварения у новорожденных.
Временные расстройства:
Самой распространенной проблемой у новорожденных является нарушение баланса кишечной микрофлоры, или транзиторный дисбиоз , — он встречается у 90% малышей. Когда ребенок находится в утробе матери, его организм стерилен. Собственная микрофлора кишечника начинает формироваться через десять часов после рождения: в это время организм начинают заселять различные бактерии. Среди них есть как полезные лакто- и бифидобактерии, так и вредные: кишечные палочки, молочно-кислые стрептококки и так далее. Из-за слабой барьерной функции организм грудничка самостоятельно не может дать отпор «захватчикам», что и приводит к дисбиозу.
Причиной дисбиоза также может стать искусственное вскармливание, ведь даже самые лучшие смеси не содержат достаточный запас полезных веществ, которыми богато материнское молоко. Зачастую дисбаланс микрофлоры возникает при введении прикорма. Дело в том, что за расщепление пищи в желудке отвечает фермент пепсин, который присутствует в желудочном соке. У грудничков пепсина мало, поэтому справиться с какой-либо пищей, кроме молока, ему бывает непросто.
В группу риска попадают и малыши, принимающие антибиотики. Эффективно борясь с основным заболеванием, подобные лекарства зачастую негативно отражаются на кишечной микрофлоре. Дисбиоз также могут вызвать и различные инфекции, к которым детский организм весьма восприимчив. И, конечно, нельзя забывать о гигиене: ведь чем больше вокруг микробов, тем выше вероятность того, что они «пробьют» защитную функцию детского организма.
Заболевания органов пищеварения у детей грудного возраста:
- Врожденные пороки развития . Это могут быть артерии и стенозы пищеварительного тракта, которые формируются в период от четвертой до восьмой недели внутриутробного развития. У некоторых младенцев также встречается удвоение кишечника — когда толстая кишка имеет форму кисты, а еще грыжа пупочного канатика и различные аномалии в желчных путях. В зависимости от вида заболевания их можно устранить хирургическим путем или частично купировать неинвазивными способами.
- Молочница . Данный термин у большинства ассоциируется с «женскими» заболеваниями, однако им часто называют и кандидоз в желудке у младенца, вызванный избыточным ростом грибка Candida albicans. Его причиной может быть как банальное несоблюдение гигиены, так и слабый иммунитет ребенка.
- Гастроэзофагеальный рефлюкс . Это заброс содержимого желудка и кишечника в просвет пищевода. Обычно к нему приводят дефекты нижнего пищеводного сфинктера.
- Функциональная диспепсия . Так называют патологию желудочно-кишечного тракта, которая характеризуется множеством симптомов. Среди них жгучие боли в районе брюшной полости, вздутие кишечника, тошнота, изжога и отрыжка. У младенцев функциональная диспепсия обычно связана с нарушением секреции желудочного сока и ферментов.
- Целиакия . Наследственное заболевание, связанное с непереносимостью глютена — белка, содержащегося в пшенице, ржи и ячмене.
Профилактика нарушений пищеварения
Конечно, в случае врожденных заболеваний органов пищеварения у детей профилактика бессильна. А вот уберечь малыша от различных расстройств вполне возможно. Как же улучшить пищеварение ребенку? Прежде всего, кормящая мама должна соблюдать личную гигиену при грудном вскармливании и внимательно следить за техникой кормления. Дело в том, что причиной проблемы с пищеварением у новорожденного может стать банальное заглатывание им воздуха. Что касается рациона мамы, то в период кормления ей стоит отказаться от цитрусовых, выпечки, капусты, бобовых, копченого и жареного. Такие продукты способны вызвать у малыша изжогу, вздутие, колики, аллергию. За периодичностью кормления стоит следить не менее тщательно: недокорм и перекорм тоже могут привести к нарушению пищеварения у грудного ребенка.
Аккуратно стоит относиться к антибиотикотерапии. Такие препараты можно применять лишь при серьезных заболеваниях, когда выбора не остается: антибиотики несут большую нагрузку на систему пищеварения новорожденного ребенка и на весь организм в целом.
Не допустить или устранить уже сформировавшееся расстройство пищеварения у грудничка помогает прием пробиотиков. Это средства с живыми полезными микроорганизмами — бифидо- и лактобактериями. Их полезное влияние на работу желудочно-кишечного тракта еще в 19 веке доказал наш знаменитый соотечественник Илья Мечников, а за десятки лет это подтвердили и многие его коллеги. Поэтому сегодня можно с уверенностью сказать, что пробиотики хорошо изучены, они нетоксичны и непатогенны, а их действие доказано множеством клинических исследований. Стоит отметить, что пробиотические средства могут содержать лишь один вид бактерий или сразу оба. Сравнивать функционал этих микроорганизмов не очень правильно, потому что оба типа обитают в желудочно-кишечном тракте и являются одинаково важными для микрофлоры кишечника. Кроме того, лактобактерии благотворно влияют на развитие бифидобактерий, что говорит в пользу комплексных пробиотиков. К тому же на количественную пропорцию этих бактерий в организме ребенка влияет ряд параметров: тип родов, фактор недоношенности, характер питания, наличие у ребенка различных заболеваний, особенности его метаболизма и многое другое. Так что определить, какой вид бактерий необходим больше, невозможно без специальных исследований.
Не стоит пропускать и плановые врачебные осмотры, потому что бόльшая часть заболеваний органов пищеварения у детей грудного возраста легко поддается лечению, главное — вовремя распознать недуг.
Причины плохого пищеварения у ребенка могут быть очень разными. Иногда для улучшения самочувствия малыша достаточно лишь скорректировать технику кормления или пересмотреть рацион. Но порой неприятные симптомы свидетельствуют о серьезных проблемах со здоровьем. Поэтому самый главный совет родителям грудничков — при малейших тревожных звоночках обращайтесь к педиатру.
Амелёхин Леонид Александрович Ответственный редактор
Мнение редакции
Молодые мамы иногда воспринимают частый стул у грудничка как симптом расстройства пищеварения. В большинстве случаев это ошибка: для новорожденного нормально пачкать памперсы буквально после каждого кормления, то есть до 12 раз в день.
Источник