Кишечные инфекции брюшной тиф паратифы а и в
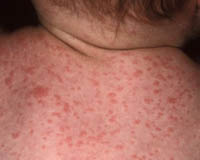
Паратифы А и В – острые инфекционные заболевания, сходные по клиническому течению с брюшным тифом, вызываемые кишечными бактериями рода Salmonella. Клиника паратифа А характеризуется лихорадочным синдромом, катаральными явлениями, обильной розеолезной сыпью на теле; паратиф В протекает с повышением температуры тела, кожными высыпаниями, признаками гастроэнтерита. В целях диагностики паратифов А и В проводится бактериологическое исследование кала, крови, мочи, рвотных масс, а также серологические реакции (РНГА, реакция Видаля). Лечение включает диетотерапию, назначение антибактериальных препаратов (хлорамфеникола), проведение дезинтоксикационной терапии.
Общие сведения
Паратифы А и В – инфекции тифо-паратифозной группы, протекающие с температурной реакцией, интоксикационным синдромом, кожными высыпаниями, диспепсическими расстройствами различной степени выраженности. Заболеваемость паратифами в мире составляет 0,02 случая на 100 тыс. населения; в структуре тифо-паратифозных заболеваний на их долю приходится 10-15%. Для тифо-паратифозных инфекций характерна резко выраженная летне-осенняя сезонность. Чаще болеют лица мужского пола в возрасте от 15 до 45 лет. Распространенность и заболеваемость паратифами А и В выше в регионах с низким уровнем санитарной культуры населения и неудовлетворительными бытовыми условиями.

Паратифы А и В
Характеристика возбудителя
Возбудителем паратифа А является бактерия Salmonella paratyphi, паратифа В – Salmonella schotmulleri. Они представляют собой неподвижные, факультативно анаэробные, грамотрицательные, палочковидные микроорганизмы, сходные по своим морфологическим свойствам с возбудителем брюшного тифа. Возбудители паратифов при посеве на питательных средах иногда продуцируют газ. Паратифозные палочки довольно устойчивы во внешней среде, могут оставаться жизнеспособными вне организма до недели, в воде и почве выживают в течение нескольких месяцев. Способны размножаться в пищевых продуктах, к примеру, в молоке и твороге, мясном фарше. Охлаждение сальмонеллы переносят неплохо, при кипячении быстро погибают. Хорошо поддаются дезинфекции.
Резервуаром в случае паратифа А является человек, больной или носитель, а для возбудителя паратифа В – домашний скот, птица. Паратифы передаются с помощью фекально-орального механизма пищевым, водным или бытовым путем. Для паратифа А более характерен водный путь заражения, для В – пищевой (в особенности при употреблении молочных продуктов). Люди и животные выделяют микроорганизм в окружающую среду на протяжении всего периода клинических проявлений и около 2-3 недель после (реконвалесценция). Бессимптомное бактерионосительство при паратифах развивается чаще, чем при брюшном тифе.
Люди обладают высокой естественной восприимчивостью к заболеванию, после выздоровления остается типоспецифический иммунитет. Заболеваемость паратифом А преимущественно отмечается в Юго-Восточной Азии, Африке, паратиф В не имеет региональной очаговости. Отмечают как единичные случаи, так и эпидемические вспышки.
Симптомы паратифов
Инкубационный период при паратифе А составляет обычно от 6 до 10 дней, начало острое, отмечается быстрое повышение температуры тела, насморк. Кашель. При осмотре выявляется гиперемия лица, инъекции склер, иногда высыпания наподобие герпеса на губах и крыльях носа. В отличие от брюшного тифа лихорадка не настолько постоянная, менее продолжительна, часто приобретает неправильный характер. В разгар заболевания могут отмечаться озноб и потливость. На 4-7 день болезни появляется сыпь, чаще всего розеолезного характера, но может быть и петехиальной или кореподобной. Сыпь обильно покрывает кожу живота, груди, конечностей, отличается полиморфизмом элементов, с течением заболевания экстенсивно распространяется. Обычно течение паратифа А среднетяжелое, с умеренной, более кратковременной, чем брюшетифозная, интоксикацией. Иногда паратиф может приобретать рецидивирующий характер.
Паратиф В характеризуется инкубационным периодом около 5-10 дней, отличается преимущественно кишечными проявлениями в начальном периоде. На фоне повышения температуры отмечается боль в животе, тошнота, рвота, диарея. Нередко первоначальная клиническая картина напоминает симптоматику пищевой токсикоинфекции. Вскоре присоединяется сыпь, подобная таковой при паратифе А. В остальном виды паратифов сходны по своему течению. Паратиф В в редких случаях может протекать тяжело с развитием осложнений, таких как септицемия, воспаления мозговых оболочек.
При поражении лиц с ослабленными защитными механизмами организма могут развиться миокардит, вторичная пневмония, гнойный менингит и менингоэнцефалит, септикопиемия. Возможны кишечные кровотечения, перфорации стенки кишечника.
Диагностика паратифов
Предварительная диагностика осуществляется на основании жалоб, данных эпидемиологического анамнеза и физикального осмотра. Возбудителя паратифов выделяют из крови, рвоты, кала, мочи, желчи. Специфическая серологическая диагностика осуществляется с помощью РНГА (становится положительной на 5-6 день заболевания), является достаточно чувствительной и специфичной. Реакция Видаля часто отрицательная или поздняя и в низких титрах. Общий анализ крови может показывать некоторую лейкоцитопению, чаще – эозинофилию.
Лечение паратифа
Лечение паратифов включает диетическое питание: щадящая легкоусвояемая диета с исключением раздражающих кишечник компонентов. При частой диарее – стол №4, после нормализации температуры тела – стол №13, расширение рациона производят постепенно. Рекомендовано частое дробное питье.
Этиотропное лечение подразумевает назначение антибиотиков (хлорамфеникол) до 10 дня после стихания лихорадки. В комплексе с антибиотикотерапией назначают стимулирующие защитные свойства организма препараты, вакцинацию тифо-паратифозной вакциной В, усиливая тем самым иммунную резистентность. В качестве средств симптоматической терапии при необходимости применяют регидратационные смеси, сердечно-сосудистые средства.
Прогноз и профилактика паратифа
Паратифы А и В имеют обычно благоприятный прогноз, при адекватной терапии происходит полное выздоровление, в качестве профилактики развития бактерионосительства используют вакцинацию. Ухудшение прогноза возможно в случае развития осложнений.
Общие меры профилактики заключаются в санитарно-гигиенических мероприятиях, направленных на контроль состояния водных источников, канализационных стоков, заготовки, хранения и транспортировки пищевых продуктов, борьбу с мухами и санитарное просвещение. Индивидуальная профилактика подразумевает соблюдение личной гигиены, мытье продуктов питания (овощей, фруктов, зелени), употребление воды из проверенных источников. Работники предприятий пищевой промышленности и общественного питания подлежат профилактическому обследованию на предмет носительства и выделения возбудителя. В случае выявления фактов носительства они отстраняются от работы с продуктами питания.
Источник
К острым кишечным инфекционным заболеваниям относятся дизентерия, сальмонеллез, брюшной тиф, вирусный гепатит А и др.
Для всех этих болезней характерно проникновение возбудителей инфекции через рот и активное размножение в желудочно-кишечном тракте. Микробы этой группы отличаются большой выживаемостью во внешней среде. Все перечисленные болезни во многом сходны по своему клиническому течению. Главными симптомами являются расстройство функции кишечника и понос.
Брюшной тиф и паратиф. Возбудитель – подвижная палочка с закругленными концами из рода сальмонелл. Вырабатывает токсин, патогенный только для человека. Заражение происходит главным образом через воду и пищу. В основном болеют только люди. Однако есть разновидность паратифа, которая встречается и у животных, но преимущественно в форме бактерионосительства, особенно у домашних птиц. В связи с почти поголовным паратифным бактерионосительством водоплавающих птиц, их яйца вообще к продаже не допускаются. В воде брюшнотифозные микробы живут 4 мес, несколько месяцев во льду, в молоке 3 – 20 дней, в масле и сыре – 3 – 7,5 мес, а в хлебе, овощах, фруктах – 5 – 10 дней. Долго сохраняется их жизнеспособность на посуде, кухонном и столовом инвентаре. Попадая через рот, эти микробы достигают тонкого кишечника, затем проникают в лимфатические узлы, а далее через кровь в печень, желчный пузырь, селезенку. Нередко в желчном пузыре образуется очаг длительного выживания этих микробов, которые из него время от времени попадают в кишечник, вызывая обострение хронически протекающего в этих случаях заболевания.
Скрытый период болезни длится 10 – 12 дней, а иногда до 20 дней. Начинается заболевание с недомогания и повышения температуры тела, которая может достигать 38 – 40 °С. Одновременно резко ухудшается самочувствие, отмечается помутнение сознания, бред, боли в животе, на коже появляется сыпь в виде розовых пятнышек. Понос наблюдается всегда, стул часто имеет вид горохового супа. Токсин, выделяющийся бактериями при этих заболеваниях, может вызвать язвы кишечника, которые порой приводят к прободению кишечной стенки и развитию тяжелейшего осложнения – воспаления брюшины (перитонита). При малейших признаках заболевания больного следует изолировать и госпитализировать, провести поэтапную дезинфекцию: до и после госпитализации. После выздоровления за больным устанавливают длительное наблюдение.
В отличие от брюшного тифа паратиф протекает не так остро, поэтому больные паратифом нередко не обращаются к врачу. Часто наблюдается длительное бактерионосительство. Пути распространения брюшного тифа и паратифа – водный и пищевой, особенно через зараженное молоко. Вода заражается нередко стоками нечистот. Использование такой воды для мытья овощей и фруктов, а особенно для питья приводит к заражению. Поэтому разрешается употреблять воду и молоко только после кипячения.
Большую опасность представляют бактерионосители, связанные по роду своей службы с общественным питанием, работающие на пищевых производствах, в детских и лечебных учреждениях, а также матери и другие ухаживающие за детьми лица.
Профилактика.
В очагах до госпитализации больного или бактерионосителя проводится текущая дезинфекция, после госпитализации – заключительная. Дезинфекции подлежат испражнения (кал, моча), все предметы ухода, обихода, игрушки, с которыми соприкасался больной и которые могут быть инфицированы.
Здоровые люди, бывшие в контакте с больными, находятся под медицинским наблюдением в течение 30 дней (с момента контакта). В течение этого времени они подлежат систематическому медицинскому осмотру: у них один раз в 10 дней производится бактериологическое исследование кала и мочи.
Борьба с брюшным тифом и паратифами немыслима без широкого комплекса общегигиенических и санитарных мероприятий, без оздоровления внешней среды и благоустройства населенных мест. Большое значение в предупреждении кишечных инфекций, в частности брюшного тифа и паратифов, имеет правильное решение проблемы водоснабжения населения, благоустройство населенных мест и жилищ, контроль за организацией и состоянием общественного питания, пищевыми предприятиями, изготовляющими продукты питания и торгующими ими.
В борьбе за предупреждение брюшного тифа и паратифов большое значение приобретает соблюдение правил личной и общественной гигиены. Особенно важно добиться соблюдения гигиены со стороны детей, что требует настойчивого, терпеливого воспитания их в этом направлении.
Источник
Паратифы – различные инфекционные кишечные заболевания наподобие брюшного тифа.
Синонимы русские
Паратифозные заболевания.
Синонимы английские
Paratyphoid A and B, рaratyphoid infection, paratyphoid fever, Salmonella paratyphi infection.
Симптомы
Для паратифов А и В характерно острое начало. Симптомынапоминают проявления брюшного тифа, однако в целом паратифы A и B протекают легче. Для начальных стадий паратифа А более характерны неспецифические проявления: кашель, насморк. Первыми признаками паратифа В чаще являются кишечные симптомы.
Для паратифа А и В наиболее характерны следующие симптомы:
- насморк,
- кашель,
- лихорадка, температура чаще 38-39 0С, иногда до 40 0С.
- розеолезная сыпь,
- диарея,
- стул жидкий, обильный, с неприятным запахом, напоминает болотную тину,
- рвота,
- боли в животе.
Общая информация об исследовании
Возбудителями паратифов являются бактерии рода сальмонелл – это «палочки», имеющие жгутики и не образующие спор. Сальмонеллы устойчивы к замораживанию, но погибают при нагревании до 75 °С в течение 10 минут. Механизм передачи паратифов А и В – фекально-оральный, то есть заражение происходит при употреблении воды и пищи, содержащих возбудителя, через грязные руки, посуду. Источником может быть только инфицированный человек, в том числе и бессимптомный бактерионоситель. Человек заразен с первых дней заболевания и в течение 2-3 недель после выздоровления.
Инкубационный период, то есть промежуток времени от проникновения инфекции в организм до начала болезни, при паратифах обычно составляет от одного до десяти дней. Сальмонеллы проникают в организм человека через желудочно-кишечный тракт. Попадая в кишечник, они поступают в слизистую и далее в подлежащие ткани. После этого бактерии размножаются, попадают в кровь и выделяют эндотоксин, с действием которого и связаны первые симптомы болезни: лихорадка, недомогание. Затем сальмонеллы могут проникать в другие ткани: в нервную систему, печень, желчные протоки, лимфоидные органы, в том числе брыжеечные лимфатические узлы. С этой стадией связано возникновение характерной сыпи, а также основные кишечные симптомы: боли в животе, нарушения стула. Длительность заболевания обычно составляет 5-7 дней. Возбудитель выделяется из организма в основном с желчью.
Чаще всего паратифы А и В протекают в среднетяжелой форме и заканчиваются полным выздоровлением. Восприимчивость к заболеванию и тяжесть его течения зависят от состояния иммунной системы пациента. Осложнениями паратифов могут стать кишечное кровотечение, перфорация стенки кишечника, менингит и менингоэнцефалит, гепатит, холангит и холецистит, редко миокардит.
Кто в группе риска?
- Дети.
- Пожилые люди.
- Люди с ослабленным иммунитетом.
Диагностика
Характерная клиническая картина в сочетании с анамнезом дают основание предположить наличие паратифа. Однако окончательный диагноз может быть поставлен только после ряда лабораторных исследований, позволяющих определить тип выделенного из организма пациента возбудителя. Сальмонеллы могут быть выделены из крови пациента в первые дни болезни, далее из мочи и фекалий. Помимо непосредственного выделения возбудителя, используются методы определения антител к сальмонеллам.
Лабораторная диагностика
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой. При паратифах в крови может наблюдаться небольшой нейтрофильный лейкоцитоз.
- Посев кала на патогенную флору (диз. группа и тифо-паратифозная группа). Проводят посев материала на питательную среду. Исследование позволяет не только определить возбудителя заболевания, но и установить его чувствительность к различным группам антибактериальных препаратов.
- Salmonella species, ДНК [ПЦР]. Определение возбудителя в фекалиях пациента с помощью метода полимеразной цепной реакции.
- anti-Salmonella, определение антител к сероварам A, B, C1, C2, D, E. Это исследование позволяет выявить в крови пациента антитела к определенным сероварам сальмонеллы.
Лечение
Лечение паратифов А и В проводится с помощью антибиотиков в сочетании с симптоматической терапией. Большое значение имеют соответствующий режим и диета. При тяжелом течении заболевания, при осложнениях может потребоваться госпитализация пациента.
Профилактика
Профилактикапаратифов заключается в соблюдении правил личной гигиены, правильном хранении и термической обработке продуктов, своевременном выявлении и лечении бактерионосителей. Вакцинация против брюшного тифа может снизить риск инфицирования паратифом В. Вакцина против паратифа А отсутствует.
Рекомендуемые анализы
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Посев кала на патогенную флору (диз. группа и тифо-паратифозная группа)
- Salmonella species, ДНК [ПЦР]
- anti-Salmonella, определение антител к сероварам A, B, C1, C2, D, E
- Посев кала на дисбактериоз с определением чувствительности к антибиотикам
Источник
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой. Брюшной тиф имеет алиментарный путь заражения. Инкубационный период длится в среднем 2 недели. Клиника брюшного тифа характеризует интоксикационным синдромом, лихорадкой, высыпаниями мелких красных пятен (экзантемой), гепатоспленомегалией, в тяжелых случаях – галлюцинациями, заторможенностью. Брюшной тиф диагностируют при выявлении возбудителя в крови, кале или моче. Серологические реакции имеют лишь вспомагательное значение.
Общие сведения
Брюшной тиф – острая кишечная инфекция, отличающаяся циклическим течением с преимущественным поражением лимфатической системы кишечника, сопровождающимся общей интоксикацией и экзантемой.
Характеристика возбудителя
Брюшной тиф вызывается бактерией Salmonella typhi – подвижной грамотрицательной палочкой с множеством жгутиков. Брюшнотифозная палочка способна сохранять жизнеспособность в окружающей среде до нескольких месяцев, некоторые пищевые продукты являются благоприятной средой для ее размножения (молоко, творог, мясо, фарш). Микроорганизмы легко переносят замораживание, кипячение и химические дезинфектанты действуют на них губительно.
Резервуаром и источником брюшного тифа является больной человек и носитель инфекции. Уже в конце инкубационного периода начинается выделение возбудителя в окружающую среду, которое продолжается на протяжении всего периода клинических проявлений и иногда некоторое время после выздоровления (острое носительство). В случае формирования хронического носительства человек может выделять возбудителя на протяжении всей жизни, представляя наибольшую эпидемиологическую опасность для окружающих.
Выделение возбудителя происходит с мочой и калом. Путь заражения – водный и пищевой. Инфицирование происходит при употреблении воды из загрязненных фекалиями источников, пищевых продуктов, недостаточно обработанных термически. В распространении брюшного тифа принимают участие мухи, переносящие на лапках микрочастицы фекалий. Пик заболеваемости отмечается в летне-осенний период.
Симптомы брюшного тифа
Инкубационный период брюшного тифа в среднем составляет 10-14 дней, но может колебаться в пределах 3-25 дней. Начало заболевания чаще постепенное, но может быть и острым. Постепенно развивающийся брюшной тиф проявляется медленным подъемом температуры тела, достигающей высоких значений к 4-6 дню. Лихорадка сопровождается нарастающей интоксикацией (слабость, разбитость, головная и мышечная боль, нарушения сна, аппетита).
Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи.
При физикальном обследовании отмечается утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия).
Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Может фиксироваться двухволновой пульс (дикротия). Отмечается приглушение сердечных тонов, гипотония.
Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическими поражением ЦНС (заторможенность, бред, галлюцинации). При снижении температуры тела больные отмечают общее улучшение состояния. В некоторых случаях вскоре после начала регресса клинической симптоматики вновь возникает лихорадка и интоксикация, появляется розеолезная экзантема. Это так называемое обострение брюшного тифа.
Рецидив инфекции отличается тем, что развивается спустя несколько дней, иногда недель, после стихания симптоматики и нормализации температуры. Течение рецидивов обычно более легкое, температура колеблется в пределах субфебрильных значений. Иногда клиника рецидива брюшного тифа ограничивается анэозинофилией в общем анализе крови и умеренным увеличением селезенки. Развитию рецидива обычно предшествует нарушения распорядка жизни, режима питания, психологический стресс, несвоевременная отмена антибиотиков.
Абортивная форма брюшного тифа характеризуется типичным началом заболевания, кратковременной лихорадкой и быстрым регрессом симптоматики. Клинические признаки при стертой форме выражены слабо, интоксикация незначительная, течение кратковременное.
Осложнения брюшного тифа
Брюшной тиф может осложняться кишечным кровотечением (проявляется в виде прогрессирующей симптоматики острой геморрагической анемии, кал приобретает дегтеобразный характер (мелена)). Грозным осложнением брюшного тифа может стать перфорация кишечной стенки и последующий перитонит.
Помимо этого, брюшной тиф может способствовать развитию пневмонии, тромбофлебитов, холецистита, миокардита, а также гнойного паротита и отита. Длительный постельный режим может способствовать возникновению пролежней.
Диагностика брюшного тифа
Брюшной тиф диагностируют на основании клинический проявлений и эпидемиологического анамнеза и подтверждают диагноз с помощью бактериологического и серологического исследований. Уже на ранних сроках заболевания возможно выделение возбудителя из крови и посев на питательную среду. Результат обычно становится известен через 4-5 дней.
Бактериологическому исследованию в обязательном порядке подвергаются кал и моча обследуемых, а в период реконвалесценции – содержимое двенадцатиперстной кишки, взятое во время дуоденального зондирования. Серологическая диагностика носит вспомогательный характер и производится с помощью РНГА. Положительная реакция наблюдается, начиная с 405 суток заболевания, диагностически значимый титр антител – 1:160 и более.
Лечение и прогноз брюшного тифа
Все больные брюшным тифом подлежат обязательной госпитализации, поскольку значимым фактором успешного выздоровления является качественный уход. Постельный режим прописан на весь лихорадочный период и последующие за нормализацией температуры тела 6-7 дней. После этого больным разрешается сидеть и только на 10-12 день нормальной температуры – вставать. Диета при брюшном тифе высококалорийная, легкоусвояемая, преимущественно полужидкая (мясные бульоны, супы, паровые котлеты, кефир, творог, жидкие каши за исключением пшенной, натуральные соки и т. п.). Рекомендовано обильное питье (сладкий теплый чай).
Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию. При тяжелой интоксикации дезинтоксикационные смеси (коллоидные и кристаллоидные растворы) назначают внутривенно инфузионно. Терапию при необходимости дополняют симптоматическими средствами: сердечно-сосудистыми, седативными препаратами, витаминными комплексами. Выписка больных производится после полного клинического выздоровления и отрицательных бактериологических пробах, но не ранее 23 дня с момента нормализации температуры тела.
При современном уровне медицинской помощи прогноз при брюшном тифе благополучный, заболевание заканчивается полным выздоровлением. Ухудшение прогноза отмечается при развитии опасных для жизни осложнений: прободения кишечной стенки и массированного кровотечения.
Профилактика брюшного тифа
Общая профилактика брюшного тифа заключается в соблюдении санитарно-гигиенических нормативов в отношении забора воды для использования в быту и орошения сельскохозяйственных угодий, контроле над санитарным режимом предприятий пищевой промышленности и общественного питания, над условиями транспортировки и хранения пищевых продуктов. Индивидуальная профилактика подразумевает соблюдение личной гигиены и гигиены питания, тщательное мытье употребляемых в сыром виде фруктов и овощей, достаточная термическая обработка мясных продуктов, пастеризация молока.
Сотрудники предприятий, имеющие контакт с продуктами питания на предприятиях пищевой промышленности, и другие декретированные группы подлежат регулярному обследованию на носительство и выделение возбудителя брюшного тифа, в случае выявления выделения – подлежат отстранению от работы до полного бактериологического излечения. В отношении больных применяются карантинные меры: выписка не ранее 23 дня после стихания лихорадки, после чего больные находятся на диспансерном учете на протяжении трех месяцев, ежемесячно проходя полное обследование на предмет носительства брюшнотифозной палочки. Работники пищевой промышленности, переболевшие брюшным тифом, допускаются к работе не ранее, чем спустя месяц после выписки, при условии пятикратного отрицательного теста на выделение бактерий.
Контактные лица подлежат наблюдению в течение 21 дня с момента контакта, либо с момента выявления больного. С профилактической целью им назначается брюшнотифозный бактериофаг. Не относящимся к декретным группам контактным лицам производится однократный анализ мочи и кала на выделение возбудителя. Вакцинация населения производится по эпидемиологическим показаниям при помощи однократного подкожного введения жидкой сорбированной противобрюшнотифозной вакцины.
Источник