Кишечные инфекции тактика фельдшера
Е.
И. Вовк, кандидат медицинских наук,
А.
А. Машарова, кандидат медицинских наук,
кандидат медицинских наук,
А. Л.
Верткин, доктор медицинских наук,
профессор,
МГМСУ,
Национальное научно-практическое
общество скорой медицинской помощи,
Москва
В
соответствии с рекомендациями ВОЗ
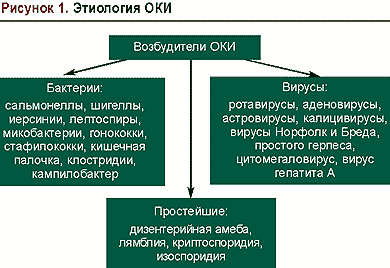
термин «острые кишечные инфекции» (ОКИ)
объединяет более 30 заболеваний
бактериальной, вирусной или протозойной
этиологии, основным симптомом которых
является острая диарея (рис. 1).
На
практике все зарегистрированные ОКИ
принято разделять на три основные
группы:
заболевания,
вызываемые неустановленным возбудителем
(около 70% случаев);острые
кишечные инфекции, вызываемые
установленным возбудителем (около
20%);бактериальная
дизентерия (около 10%).

Тот
факт, что 70% случаев ОКИ приходится на
заболевания с неустановленным
возбудителем, можно считать следствием
общепринятого для ОКИ «синдромального»
принципа формирования диагноза, который
полностью оправдывает себя при
заболеваниях, не носящих эпидемического
характера. В самом деле, при спорадических
ОКИ (а их большинство) сходство клинической
картины и течения заболеваний различной
этиологии позволяет не тратить время
на точное определение возбудителя,
поскольку это существенно не влияет на
выбор стратегии и тактики лечения. При
эпидемических ОКИ как можно более раннее
выделение и идентификация возбудителя
болезни, напротив, становятся важнейшей
задачей, требующей, к сожалению,
значительных затрат времени и наличия
хорошо оснащенной лаборатории.
Важно,
что в наиболее обширную группу ОКИ
неустановленной этиологии входят и
большинство так называемых пищевых
токсикоинфекций (ПТИ) — эту группу
составляют приблизительно 20 этиологически
разных, но патогенетически и клинически
сходных заболеваний, не представляющих
эпидемической опасности.
Более
чем в половине случаев этиологию ОКИ
не удается установить ни клинически,
ни лабораторно. Эта задача, равно как и
выбор патогенетического лечения, тем
более не может быть решена (да и не
ставится) на этапе догоспитальной
помощи. Усилия врача скорой медицинской
помощи (СМП) должны быть направлены на:
коррекцию
тяжелых нарушений жизненно важных
функций организма больного;дифференцирование
инфекционного, терапевтического или
хирургического генеза заболевания;решение
вопроса о необходимости госпитализации
больного для специализированного
лечения или проведения противоэпидемических
мероприятий.
Клиническая картина оки
ОКИ —
заболевания различной этиологии и
семиотики — объединяют общий для всех
этих состояний, преимущественно
фекально-оральный, способ передачи
возбудителя и развитие вследствие этого
характерного симптомокомплекса острой
диареи (табл. 1).
В то
же время выраженность диарейного
синдрома, равно как и степень тяжести
общего состояния, возможные исходы и
стратегия лечения заболевания определяются
возбудителем инфекции. При всей
относительности синдромальной
доклинической диагностики ОКИ можно
выделить признаки, наиболее характерные
для диареи различной этиологии. Так,
бактериальную диарею (БД) отличают более
тяжелое клиническое течение и более
неблагоприятный прогноз по сравнению
с вирусной диареей, поскольку
патофизиологические механизмы БД
заключаются в повреждении слизистой
оболочки желудочно-кишечного тракта
бактериальными энтеротоксинами или в
результате инвазии микроорганизмов в
клетки эпителия. Инкубационный период
при БД может длиться от 6-8 часов до 7-10
суток, однако чаще всего он составляет
около 3 дней. Самый короткий инкубационный
период — у кокковых инфекций и
сальмонеллеза. Дебют БД сопровождается
выраженной интоксикацией, значительным
ухудшением общего самочувствия,
дегидратацией, головной болью, лихорадкой
до 38-39°С, тошнотой и рвотой. При
генерализации инфекции возможно
появление симптомов раздражения мозговых
оболочек, мышечных и костно-суставных
болей. БД всегда сопровождается
болезненными тенезмами и схваткообразной
сильной болью в животе, а при дизентерии
приводит к появлению кровавого стула.
Нередко у мужчин при БД развивается
синдром Рейтера (артрит, конъюнктивит,
уретрит). В острой фазе болезни проявляются
и специфические симптомы того или иного
возбудителя БД. Прогноз БД всегда
тревожный, и при клинически очерченном
течении заболевание во всех случаях
требует госпитализации и эпидемиологической
оценки.
ПТИ
также относятся к БД, так как вызываются
условно-патогенными бактериями и в ряде
случаев имеют групповой, эксплозивный
характер. Однако в подавляющем большинстве
случаев ПТИ протекают спорадически с
развитием острого гастрита, гастроэнтерита
или гастроэнтероколита, с той или иной
степенью обезвоживания и интоксикации
и имеют благоприятный прогноз.
При
диарее вирусной этиологии (ВД) целостность
слизистой оболочки желудочно-кишечного
тракта в большинстве случаев не нарушается
и в процесс редко вовлекается толстая
кишка. Инкубационный период, как правило,
более короткий, чем при эпидемической
БД. Острый вирусный гастроэнтерит, хотя
и сопровождается лихорадкой и нарушением
общего состояния больного, редко приводит
к тяжелой интоксикации, развитию
выраженной воспалительной реакции и
дегидратации организма больного. К
числу значимых дифференциальных
критериев ВД можно отнести отсутствие
при этих заболеваниях выраженной боли
в животе, водянистый, а не слизисто-гнойный
и кровавый характер испражнений. ВД
нередко сопровождается острым
респираторным заболеванием, особенно
у детей. Продолжительность ВД редко
превышает 3 дня, и в целом заболевание
имеет благоприятный прогноз. Пациенты
с относительно легким течением ВД в
госпитализации не нуждаются.
Из ОКИ
паразитарного происхождения (ПД)
наибольшее клиническое значение имеют
амебиаз и лямблиоз. Известно, что
клиническая картина амебной дизентерии
развивается приблизительно у 10%
инфицированных амебой больных. Амебный
колит характеризуется сильнейшей болью
в животе, лихорадкой и кровавой диареей,
которая чревата перфорацией толстой
кишки. Генерализация амебиаза
сопровождается септикопиемией с
образованием абсцессов печени, легких
или головного мозга и крайне неблагоприятным
прогнозом для жизни больного. Заболевание
носит эндемичный характер. Лямблиоз на
территории России распространен очень
широко и в 25-50% случаев приводит к развитию
острого или хронического энтерита,
сопровождающегося диареей. Наибольшую
помощь в постановке доклинического
диагноза при ПД может оказать тщательный
сбор анамнеза настоящего заболевания
и анамнеза жизни пациента, поскольку
особую группу риска образуют лица,
практикующие анальные сексуальные
контакты.
В
современной классификации ОКИ выделяют
так называемые особые формы заболевания:
диарея
путешественников;диарея
у мужчин-гомосексуалов;диарея
у ВИЧ-инфицированных;антибиотико-ассоциированная
диарея;синдром
избыточного роста бактерий в
желудочно-кишечном тракте.
Из
особых форм ОКИ для практики врача СМП
имеет значение лишь один из вариантов
антибиотико-ассоциированной диареи —
псевдомембранозный колит. Это заболевание
развивается во время или значительно
после приема антибактериальных препаратов
и связано с колонизацией кишечника
условно-патогенным микроорганизмом
сlostridium difficile. Протекает псевдомембранозный
колит с высокой лихорадкой, кровавой
диареей, болью в животе и сопровождается
существенной интоксикацией со всеми
возможными осложнениями острой профузной
диареи. При подозрении на псевдомембранозный
колит больной должен быть госпитализирован
в инфекционный стационар.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ФБУН «Центральный научно-исследовательский институт эпидемиологии», клинический отдел инфекционной патологии, г. Москва
В обзоре представлены современные методы диагностики и лечения острых кишечных инфекций. Подробно изложены методики клинической диагностики, клинико-лабораторного обследования, рекомендации по этиотропной, патогенетической и симптоматической терапии. Проведен обзор основных групп препаратов, рекомендованных на каждом из этапов лечения.
Эпидемиологическая ситуация в мире по заболеваемости острыми кишечными инфекциями (ОКИ) остается на стабильно неблагоприятном уровне. С января по июнь 2015 г. в Российской Федерации был зарегистрирован 16 491 случай сальмонеллезной инфекции, более половины приходилось на детей в возрасте до 14 лет (8161 пациент). Показатель заболеваемости на 100 тыс. населения другими ОКИ, вызванными установленными бактериальными, вирусными возбудителями, а также пищевые токсикоинфекции установленной этиологии, составил в указанный период 98,3, а для детского населения – 511,8. Для ОКИ неустановленной этиологии этот показатель за первые 6 месяцев 2015 г. равнялся 170,0, а для детей – 556,6 на 100 тыс. населения. Высокие показатели заболеваемости (от 13,06 до 44,98 на 100 тыс. населения) зарегистрированы в Ненецком, Ханты-Мансийском, Ямало-Ненецком автономных округах, в Томской, Тамбовской, Липецкой, Иркутской, Новосибирской, Амурской, Оренбургской, Кемеровской, Калининградской областях, республиках Коми, Мордовия, Саха [1].
Этиологическая структура ОКИ в настоящее время характеризуется преобладанием вирусных агентов над бактериальными. При этом доминирующими возбудителями являются рота- и норовирусные инфекции. Следует отметить, что норовирусная инфекция играет большую роль во вспышках ОКИ, а также в случае развития инфекций, связанных с оказанием медицинской помощи. Среди бактериальных инфекций лидирующие позиции в этиологической структуре занимают сальмонеллез и кампилобактериоз [2].
К сожалению, в рутинной клинической практике этиология ОКИ в большинстве случаев остается неустановленной. В таких случаях диагноз выставляется посиндромно: гастрит, гастроэнтерит, энтерит, энтероколит, колит, гемоколит или тотальное поражение всего желудочно-кишечного тракта (ЖКТ) – гастроэнтероколит (табл. 1) [3].

Установление этиопатогенетической группы диареи является важным компонентом тактики терапии: водянистая диарея в большинстве случаев вызвана вирусами и требует назначения в качестве этиотропной терапии противовирусных препаратов, инвазивная – относится к бактериальным ОКИ, что диктует необходимость рассмотрения антибактериальной терапии.
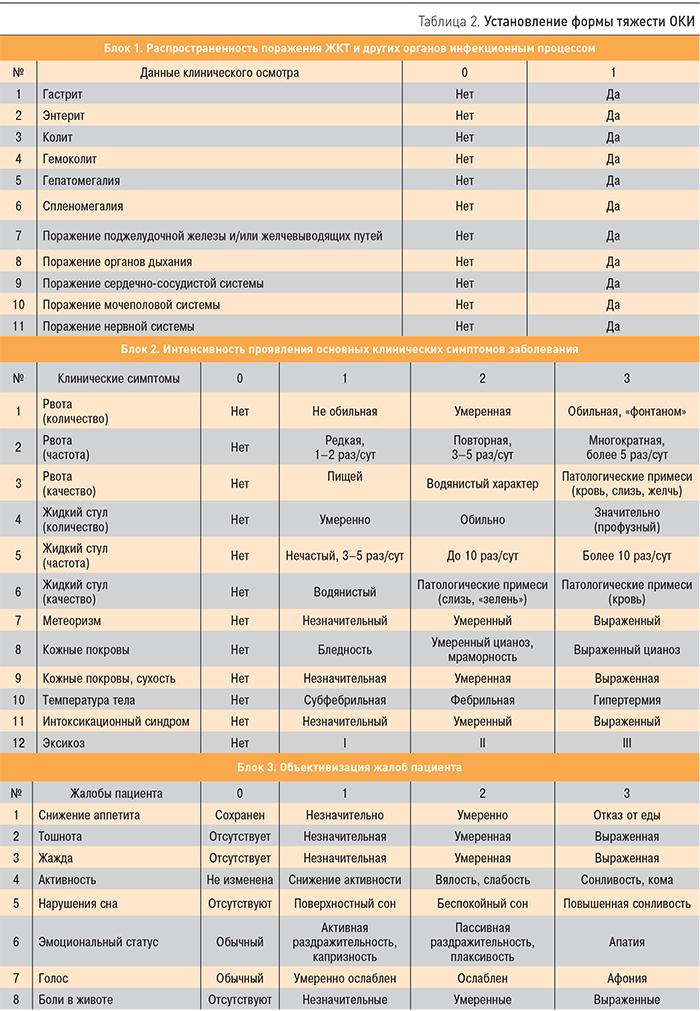
По форме тяжести ОКИ подразделяются на легкую, среднюю и тяжелую. Установление формы тяжести заболевания осуществляется путем интегрального анализа клинических данных по трем блокам:
- распространенность поражения ЖКТ и других органов инфекционным процессом;
- интенсивность проявления основных клинических симптомов заболевания;
- объективизация жалоб пациента [4].
Симптомы из представленного в блоках перечня (табл. 2) оцениваются по их наличию (есть или нет – блок 1), а также по интенсивности проявлений в соответствии с предлагаемой шкалой (блоки 2 и 3). У пациента могут отмечаться не все клинические проявления данного заболевания, представленные в блоках. В таком случае оценка проводится по имеющимся симптомам, отсутствующие проявления заболевания не учитываются. Данный метод интегральной оценки клинических данных применим как в терапевтической, так и в педиатрической практике.
Установление формы тяжести можно проводить визуально: чем больше пунктов отмечено в блоке 1 и чем больше суммарное количество баллов в блоках 2 и 3, тем более тяжелая форма заболевания отмечается у больного. Однако более предпочтительным является расчет интегрального индекса клинических симптомов, который осуществляется по формуле:
ИИКС = ((А×100/11) + (В×100/36) + (С×100/24))/3,
где показатель А – сумма положительных значений для каждого пункта блока 1, В и С– сумма положительных значений для каждого пункта блоков 2 и 3 соответственно.
Значения данного показателя в пределах от 1 до 35% относятся к легкой форме, от 36 до 70% – к среднетяжелой, а 71% и более – к тяжелой форме заболевания.
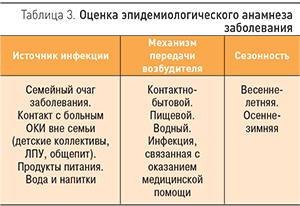
Одним из важных компонентов ведения больных ОКИ является оценка эпидемиологического анамнеза заболевания, которую наиболее удобно проводить по следующей схеме (табл. 3).
Эпидемиологический анамнез необходим врачу, чтобы сориентироваться в этиологии заболевания. Так, пищевой и водный пути передачи более характерны для бактериальных ОКИ, контактно-бытовой – для вирусных агентов. В осенне-зимний период отмечается подъем заболеваемости вирусными ОКИ, в летний – бактериальными.
 На каждый случай инфекционного заболевания (подозрения) заполняют экстренное извещение по форме № 58, которое должно быть передано в течение 12 ч в территориальный центр Роспотребнадзора по месту регистрации заболевания (независимо от места жительства больного). ЛПУ, уточнившее или изменившее диагноз, обязано составить новое экстренное извещение и в течение 24 ч отослать его в центр Роспотребнадзора по месту обнаружения заболевания, указав измененный диагноз, дату его уста…
На каждый случай инфекционного заболевания (подозрения) заполняют экстренное извещение по форме № 58, которое должно быть передано в течение 12 ч в территориальный центр Роспотребнадзора по месту регистрации заболевания (независимо от места жительства больного). ЛПУ, уточнившее или изменившее диагноз, обязано составить новое экстренное извещение и в течение 24 ч отослать его в центр Роспотребнадзора по месту обнаружения заболевания, указав измененный диагноз, дату его уста…
А.А. Плоскирева
Источник
Кишечные инфекции – это группа инфекционных заболеваний, поражающая желудочно-кишечный тракт. Симптомами являются: диарея (понос), боли в животе, тошнота, рвота, высокая температура и др.
Причиной возникновения острых кишечных инфекции являются:
- бактерии (сальмонелла, шигелла, энтеропатогенные кишечные палочки, стафилококки, иерсинии и др.);
- вирусы (ротавирусы, энтеровирусы, аденовирусы, астровирусы, парвовирусы);
- простейшие (лямблии, амебы, балантидии).
Пути заражения кишечными инфекциями могут быть различны:
Бактериями и простейшими можно заразиться через:
- плохо промытые овощи, фрукты;
- несвежие или недостаточно термически обработанные продукты;
- грязные руки;
- купание в водоемах с попаданием в рот воды.
А ротавирус, как и другие вирусы-возбудители ОКИ, передаются воздушно-капельным путем, то есть при контакте с больным или носителем.
Характеристика симптомов при заражении острыми кишечными инфекциями.
При ротавирусной инфекции характерно относительно легкое течение болезни с присутствием рвоты, водянистого стула, сопутствующими явлениями ОРВИ.
Дизентерия характеризуется тяжелым течением болезни, с присутствием слизистого стула с кровью, сильных болей и спазмов в животе.
Для сальмонеллеза характерными симптомами является присутствие стула в виде «болотной тины» – жидкий, насыщенно – зеленый. Выявить возбудителями ОКИ не всегда удается, поэтому диагноз может звучать: КИНЭ (кишечная инфекция неустановленной этиологии) с указанием ведущего синдрома – гастрит (рвота), энтерит (водяной стул), колит (жидкие каловые массы).
Лечение заболевания начинаются сразу до получения результатов анализов по идентификации возбудителя и проводятся по следующим направлениям:
- борьба с болезнетворными микробами, являющимися непосредственно причиной заболевания и с условно патогенной флорой, для этого необходимы противовирусные, противомикробные, антибактериальные, противопротозойные лекарственные средства, например такие как: эрсефурил, энтерофурил, бактисубтил, амоксициллин, [энтерол], [арбидол], амиксин, лавомакс, макмирор, бильтрицид, трихопол, тинидазол, пирантел.
- поддержание нормальной функции ЖКТ, для этого нужно принимать ферменты, например такие лекарственные средства как: мезим форте, креон, пензитал, микразим.
- поддержание и восстановление нормальной кишечной микрофлоры, для этого принимают лекарственные средства содержащие лакто- и бифидобактерии например такие как: хилак форте, [линекс], бифиформ, аципол, йогулакт.
- профилактика и борьба с обезвоживанием, например такими лекарственными средствами как: регидрон, ОРС Алвоген и др.
- выведение из организма токсинов, вырабатываемых болезнетворными микробами, снижение их вредного воздействия, для этого нужно принимать энтерособенты, например такие лекарственные средства как: энтеросгель, полисорб, лактофильтрум, фильтру сти, [смекта].
- симптоматическая терапия.
При кишечной инфекции, особенно в острый период желательно как можно раньше начать прием кишечного антисептика (противомикробных, противовирусных, противопротозойных, антибактериальных лекарственных средств). Производные нитрофурана обладают высокой активностью против большинства возбудителей ОКИ. Эти препараты не вызывают дисбактериоза, не подавляют иммунную систему. Продолжительность лечения кишечным антисептиком – 3 до 7 дней в возрастных дозах.
Желательно одновременно с кишечным антисептиком продолжать прием пробиотика, ферментов, энтеросорбентов, солевых растворов или привычных для заболевшего человека напитков (чаев, компотов, морсов).
Также существуют народные средства, которые могут приниматься при ОКИ: отвар гранатовых корок, рисовый отвар, кора дуба и др., которые помогут остановить диарею.
Необходимо следить за правильным питанием в острой фазе кишечной инфекции. Питание должно быть щадящим:
- не вводить в рацион питания новых продуктов, которые ребенок раньше никогда не ел (особенно детям до 2 лет);
- прием пищи нужно дробить на небольшие порции и есть их как можно чаще;
- необходимо исключить следующие продукты питания: сырые овощи и фрукты (можно оставить бананы), сырое молоко, жареное, жирное, острое, сладости.
Обязательно всегда проводить профилактику кишечных инфекций для этого необходимо:
- соблюдение личной гигиены. Возвращаясь с улицы и после посещения туалета необходимо мыть руки с мылом;
- правил приготовления пищи. Овощи и фрукты должны подвергаться тщательному мытью с мылом, а зелень и ягоды – замачиванию в течение 10-15 минут в воде, а затем ополаскиванию проточной водой. Соблюдение температурного и временного режимов хранения скоропортящихся продуктов, а также правил термической обработки мяса и рыбы позволит исключить вероятность заражения ОКИ.
Мальцева Дарья Николаевна
Материал носит информационный характер. Лекарственные средства, биологические активные добавки и другие товары указаны в качестве примера их возможного использования и/или применения, что ни в коем случае не является рекомендацией к их применению. Перед применением лекарств, биологически-активных добавок и медицинской техники и других товаров обязательно проконсультируйтесь со специалистом.
Источник