Кишечные инфекции вызванные условно патогенными бактериями
Острые кишечные инфекции, вызываемые условно-патогенной микрофлорой (УПМ), возникают при определенных условиях заражения (массивность заражения, сниженная реактивность организма) и характеризуются однотипностью кишечных проявлений.
Этиология и эпидемиология. Возбудители УПМ являются представителями семейства Enterobacterioceaе. К ним относят клебсиеллу, протей, синегнойную палочку, энтеробактер, цереус, кампилобактер, цитробактер, клостридии, стафилококк и др.
Источником инфекции является больной ОКИ или бактерионоситель, особенно, среди персонала медицинских учреждений. Механизм передачи инфекции — фекально-оральный, ведущий путь – алиментарный, кроме детей раннего возраста, для которых основной путь заражения контактно-бытовой.
К УПМ восприимчивы дети любого возраста, но особенно недоношенные новорожденные и дети первых месяцев жизни, ослабленные различными заболеваниями, а также дети с неблагоприятным преморбидным фоном. Четкой сезонности в заболеваемости, вызванной УПМ, нет. Могут встречаться как спорадические случаи, так и эпидемические вспышки. Иммунитет типоспецифический, кратковременный.

Патогенез. Входными воротами для УПМ является пищеварительный тракт. Обладая адгезивными и инвазивными свойствами, возбудители УПМ, внедряются в энтероциты и вызывают местный воспалительный процесс. В ряде случаев они проникают в более глубокие слои кишечной стенки с последующим микроизъязвлением.
Клинические проявления
Клинические проявления начального периода ОКИ, зависят от пути заражения и могут протекать в 2-х вариантах. При алиментарном заражении, которое в основном встречается у детей более старшего возраста, возникает типичная картина пищевой токсикоинфекции.
Инкубационный период короткий и составляет от нескольких часов до одних суток. Начало заболевания острое, появляется тошнота, повторная рвота и боли в эпигастральной области. Температура тела нормальная или субфебрильная, редко повышается до фебрильных цифр в первые часы болезни. Ведущий синдром заболевания чаще гастроэнтеритный. Стул кашицеобразный или жидкий, желто-зеленого цвета, иногда зловонный, с небольшой примесью слизи, 3–8 раз в сутки. Тяжесть состояния больных обусловлена выраженностью общего токсикоза, а кишечные расстройства проявляются умеренно. Длительность болезни в среднем 1–3 дня.
При контактном пути заражения, характерном для детей раннего возраста, заболевание чаще протекает по типу энтероколита, гастроэнтероколита и реже гастроэнтерита или энтерита. Эти варианты течения заболевания характеризуются однотипностью симптомов независимо от вида возбудителя. Инкубационный период от нескольких часов до нескольких дней. Заболевание обычно начинается с симптомов общей интоксикации, повышения температуры тела от субфебрильной до 38°–39°С, которая сохраняется 5–7 дней. Тяжелые формы протекают с неукротимой рвотой, заторможенностью, нарушением сердечно-сосудистой деятельности, тогда как нейротоксикоз не характерен. Ухудшается аппетит вплоть до полной анорексии. Дисфункция кишечника проявляется жидким, иногда водянистым стулом, желто-зеленого цвета с непереваренными комочками, небольшой примесью слизи, метеоризмом. Характерны приступообразные боли в животе или беспокойство при пальпации живота, у некоторых больных выявляется гепатолиенальный синдром. Дисфункция кишечника может сохраняться долго, иногда принимает затяжной характер.
Однако, несмотря на однотипность кишечных расстройств, ОКИ, вызываемые УПМ, имеют и некоторые особенности. Для ОКИ протейной этиологии характерно преимущественное развитие гастроэнтеритного или энтеритного синдромов, выраженный метеоризм, гнилостный запах (тухлого яйца) испражнений. Для ОКИ клебсиеллезной этиологии типичен энтероколит, который может приобретать некротизирующий характер с появлением в стуле крови и перфорацией кишечника, а также возникновением генерализованных форм (пульмональной, септической); для кишечной формы кампилобактериоза характерен энтероколит с гемоколитом, нередко возникают экзантемы; синегнойная и клостридиозная инфекции протекают с тяжелым энтероколитом, дисфункцией кишечника, развитием перитонита, а также склонностью к гематогенной диссеминации и развитию сепсиса.
Основные диагностические признаки ОКИ, вызываемых УПМ
1. Эпиданамнез – алиментарный или контактный путь заражения, короткий инкубационный период, массивность заражения.
2. Острое и бурное развитие заболевания при алиментарном пути заражения с максимальной выраженностью клинических проявлений в 1–3-й день болезни и быстрой обратной динамикой процесса (протекают по типу ПТИ или ГЭ).
3. Острое или постепенное начало заболевания при контактно-бытовом пути заражения с синдромов общей интоксикации или расстройства пищеварения и дальнейшим нарастанием симптомов гастроэнтерита, энтероколита или гастроэнтероколита.
4. Преобладание легких и средне-тяжелых форм болезни у детей более старшего возраста; тяжелых и средне-тяжелых форм у недоношенных, новорожденных и ослабленных детей первых месяцев жизни.
5. Окончательный этиологический диагноз инфекции возможен только на основании бактериологического выделения возбудителя в массивном росте и доказательства его патогенности.
6. Особенно восприимчивы к УПМ недоношенные, новорожденные и ослабленные дети первых месяцев жизни.
7. Для детей первого года жизни характерны приступообразные боли в животе, метеоризм и гепатолиенальный синдром, а также вовлечением в патологический процесс легких, кожи, глаз, ушей, пупочной ранки с последующей манифестацией инфекции и развитием генерализованных форм.
Лабораторная диагностика
1. Бактериологический метод. Исследуют испражнения, рвотные массы, промывные воды желудка, пищевые продукты, различные биологические жидкости (кровь, моча). Для подтверждения этиологической значимости УПМ обязательны следующие условия:
а) отрицательные результаты бактериологического исследования на патогенные микроорганизмы, а также ротавирусы и энтеровирусы;
б) повторное выделение УПМ в первые дни болезни в монокультуре или ее превалирующий рост над другой микрофлорой;
в) массивность выделения УПМ в первые 3 дня болезни (106 и более микробных тел в 1 грамме испражнений) и значительное снижение количественного содержания УПМ или полное исчезновение в динамике заболевания;
г) выделение идентичного УПМ из пищевого продукта, испражнений, рвотных масс, промывных вод желудка.
2. Серологический метод. Исследуют сыворотку крови с 5–6-го дня заболевания на выявление титра специфических антител к аутоштамму возбудителя, выделенного от больного, в РА, РПГА, РСК. Диагностическим титром является нарастание титра антител в динамике болезни в 4 и более раз.
Дифференциальный диагноз. ОКИ, вызываемые УПМ дифференцируют от сальмонеллеза, шигеллеза, эшерихиозов и других поражений пищеварительного тракта бактериальной этиологии, а также от других пищевых отравлений и хирургических заболеваний пищеварительного тракта.
Лечение. Лечение ОКИ, вызываемых УПМ проводят с учетом тех же принципов, что и при других бактериальных кишечных инфекциях.
Этиотропная терапия. При легких и среднетяжелых формах назначают фуразолидон, интестопан, неоэнтеросептол, фтазин, бисептол, 5-НОК в возрастных дозах, курс – 3–5 дней. При тяжелых формах применяют гентамицин, амоксиклав, уназин, цефалоспорины, в том числе препараты гепацеф (цефоперазон) в дозах у детей в возрасте 1-6 недель – 100 мг/кг/сут.; с 6 недель до 12 лет 150 кг/мг/сут. 2-4 раза; детям старше 12 лет 2-4 г/сут. каждые 12 часов. Цефтум (цефтазидим) детям в возрасте до 2 мес. из расчета 25-50 мг/кг/сут. 2 раза, с 2 мес. – 50-100 мг/кг/сут. 2-3 раза, а также левомицетин, карбенициллин, роцефан, цефобид, рифампицин в возрастных дозах, курс 5–10 дней.
Дезинтоксикационная неспецифическая терапия. При ПТИ и ГЭ формах необходимо промывание желудка 2% содовым раствором до чистых промывных вод с последующим назначением диеты, оральной регидратации, энтеросорбентов (энтеродез, полифепан и др.), препаратов, ускоряющих купирование диареи (глюконат или лактат кальция, глицерофосфат, энтерол, смекта, имодиум или лоперамид).
Инфузионная и регидратационная терапия. При II–III степени эксикоза проводится внутривенное введение полиионных растворов (трисоль, квартасоль, лактосоль и др.), раствора глюкозы, коллоидных растворов в сочетании с оральной регидратацией.
Используют специфические бактериофаги (колипротейный, стафилококковый, пиогениус фаг) детям старше 6 мес.
Для нормализации микрофлоры кишечника рекомендуют бифидумбактерин, линекс, бификол. Многолетняя практика показала высокую эффективность мультикомпонентного пробиотика Симбитер, который отличается широким спектром видов пробиотической активности. Мультипробиотик может применяться в дозах: детям после рождения до 3-х лет — по 1 дозе Симбитера 1-2 раза в день курсом 10-20 дней; после 3-х лет назначают Симбитер концентрированный по 1 дозе 1-2 раза в день курсом 10-20 дней.
Используют ферментные препараты. При затяжном течении используют иммуномодуляторы – метилурацил, нуклеинат натрия, препараты тимуса (тималин, Т-активин) и др.
Мероприятия в отношении больных и контактных лиц
Госпитализация. Проводится по клиническим и эпидемиологическим показаниям.
Изоляция контактных. Не проводится. Устанавливается медицинское наблюдение в течение 7 дней после изоляции больного или (при оставлении больного на дому) после его выздоровления. Бактериологическое обследование контактных, относящихся к декретированным группам населения.
Условия выписки. Не ранее 3-х дней после клинического выздоровления, нормализации стула и температуры; отрицательный результат однократного бактериологического исследования испражнений, проведенного не раньше, чем через 2 дня после окончания этиотропной терапии.
Допуск в коллектив. После клинического выздоровления.
Диспансеризация. Не проводится.
Специфическая профилактика. За рубежом разработаны вакцины против отдельных возбудителей УПМ (синегнойной палочки, клебсиеллы), однако их применение при кишечных формах малоэффективно.
Профилактика специфическими бактериофагами проводится в очагах заболевания детям старше 6 месяцев.
Неспецифическая профилактика. Соблюдение санитарно-гигиенических правил приготовления, хранения и реализации пищевых продуктов, а также правил ветеринарного контроля.
Тщательное соблюдение противоэпидемического режима в отделениях новорожденных, соматических и хирургических стационарах. Активное выявление носителей УПМ среди медперсонала, работников пищеблоков, своевременная их изоляция и санация.
Источник
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
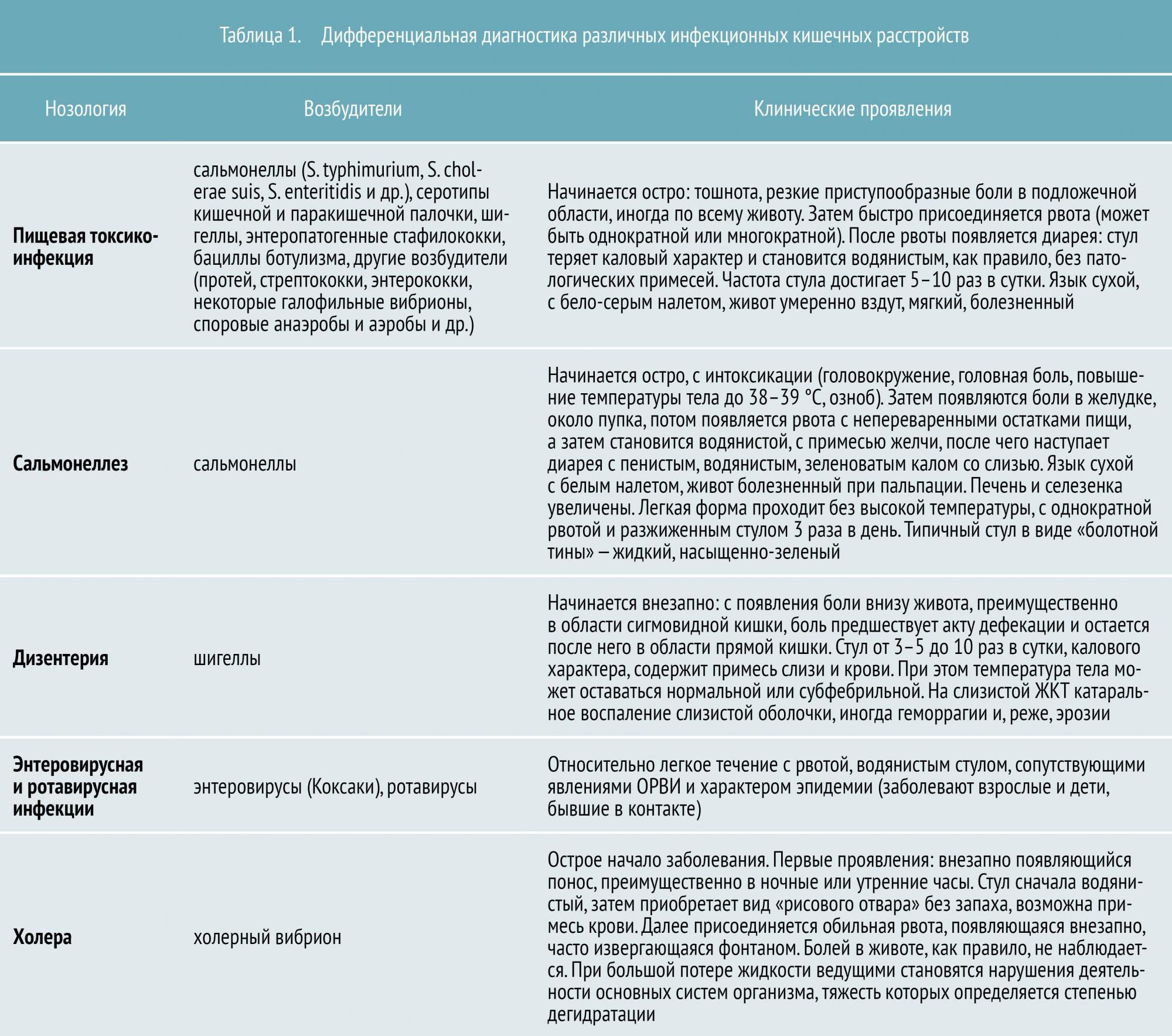
С наступившим летом тема нашей статьи приобрела особую актуальность. Кишечные инфекции — это целая группа инфекционных заболеваний, поражающих в основном желудочно-кишечный тракт. Острые кишечные инфекции по своей распространенности уступают только острым респираторным заболеваниям. Пик заболеваемости обычно приходится на лето, но и в холодное время года часто встречаются кишечные инфекции, вызываемые преимущественно вирусами. Однако наиболее частая причина возникновения этих заболеваний — попадание возбудителей инфекции с загрязненными продуктами и водой в желудочно-кишечный тракт.
Всего в настоящее время известно около 30 инфекционных кишечных заболеваний. К наиболее распространенным относятся:
- пищевая токсикоинфекция (в основном стафилококковой этиологии)
- сальмонеллез
- дизентерия
- энтеровирусная и ротавирусная инфекция
- холера
По степени опасности их можно условно разделить на неопасные, опасные и особо опасные. Так, к неопасным относят пищевую токсикоинфекцию (ПТИ), а к особо опасным — холеру, брюшной тиф и т. д. Но это не значит, что так называемая «неопасная» ПТИ не наносит серьезного ущерба организму и не приводит к осложнениям.
Осложнения кишечных инфекций:
- бактериальные инфекции органов дыхания и среднего уха
- дисбактериоз кишечника
- кишечное кровотечение
- перфорация стенки кишки
- инвагинация кишечника
- бактериально-токсический шок
Возбудители кишечной инфекции
Помимо инфекционных агентов из естественной среды источником заражения может стать уже заболевший человек. Выделяя большое количество патогенных микроорганизмов (микробы выделяются с испражнениями, рвотными массами, иногда с мочой), больной заражает предметы, находящиеся вокруг, и, если не соблюдать меры предосторожности, может возникнуть цепная реакция в распространении инфекции.
Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способы подолгу существовать в почве, воде и на различных предметах (ложках, тарелках, дверных ручках и мебели). Инфекционные микроорганизмы во внешней среде не только не погибают, но и сохраняют способность к размножению, а размножаются они наиболее активно в теплых и влажных условиях. Однако самая благоприятная среда для развития бактерий — это кисломолочные и мясные продукты.
Установлена связь отдельных форм острых кишечных инфекций с видами пищи. Так, дизентерия чаще возникает при употреблении молока и молочных продуктов, а кишечные инфекции, вызванные стафилококком, — при употреблении молочных продуктов и кондитерских изделий с кремом. Иерсиниозы обычно развиваются при употреблении сырых овощей, салатов и другой растительной пищи.
Возбудителями кишечных инфекций могут быть как бактерии (сальмонеллы, шигеллы, иерсинии, энтеропатогенные кишечные палочки, стафилококки), так и их токсины (пищевые токсикоинфекции). Вирусы (ротавирусы, энтеровирусы, астровирусы, парвовирусы) пока на втором месте по частоте встречаемости, однако в последнее время вирусные инфекции получают всё более широкое распространение. И на последнем месте — простейшие (лямблии, амебы, бластоцисты).
После попадания патогенов в организм человека, как правило, проходит бессимптомный инкубационный период, который продолжается от 6 до 48 часов — от попадания микроорганизмов в ротовую полость до момента поступления их в кишечник, где происходит их бурное размножение. После того как патогенные микроорганизмы размножились, начинается стадия клинических проявлений.
N. B.! При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо срочно обратиться к инфекционисту для правильного подбора терапии и профилактики осложнений.
Наступает острый период — от 1 до 14 дней, в это время клинические проявления со стороны ЖКТ выражены максимально. Как правило, период заканчивается, когда нормализуется температура и прекращается ведущий симптом (понос или рвота).
Период реконвалесценции — не менее 2 недель, а в некоторых случаях при отсутствии лечения до нескольких лет. В этот период функция желудочно-кишечного тракта, как правило, восстанавливается не полностью — может быть неустойчивый стул.
В основном все кишечные инфекции протекают с достаточно похожими симптомами. Они всегда начинаются внезапно. В самом начале заболевания появляется резкая слабость, вялость, снижение аппетита, головная боль, повышение температуры — неспецифические симптомы, которые могут напоминать симптомы респираторных вирусных инфекций. Однако вскоре возникают тошнота, рвота, схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии), также могут беспокоить жажда и озноб. Среди клинических проявлений со стороны желудочно-кишечного тракта, как правило, сильнее всего выражены симптомы, связанные с пораженным органом:
- тошнота, рвота и боли в эпигастральной области (при гастрите);
- понос (при энтерите);
- рвота и понос (при гастроэнтерите);
- кровь в стуле и его нарушения (при колите);
- поражения всего кишечника (при энтероколите).
Одно из самых неблагоприятных последствий кишечной инфекции — это дегидратация организма из‑за рвоты и/или поноса и, как следствие, нарушение водно-электролитного обмена. Результатом резкой дегидратации может стать даже шок.
Однако иногда кишечные инфекции могут не иметь видимых симптомов, но сопровождаются выделением возбудителей. В плане распространения инфекции такое носительство наиболее опасно: ничего не подозревающий человек становится постоянным источником инфекции, заражая окружающих.
Врачу важно провести дифференциальную диагностику между кишечной инфекцией и соматическими заболеваниями со сходными симптомами: диареей, связанной с приемом лекарственных препаратов, острым аппендицитом, инфарктом миокарда, пневмонией, внематочной беременностью и т. д.

Диагностика и лечение кишечной инфекции
Существуют различные взаимодополняющие методы лабораторной диагностики кишечных инфекций:
- Выделение из крови возбудителя и его антигенов (токсинов)
- Бактериологическое исследование: выделение и типирование возбудителя в посевах кала, других биологических секретов и экскретов организма больного
- Вирусологическое исследование: выделение вируса из кала в посевах на культуре клеток или при электронной микроскопии
- Микроскопическое исследование: обнаружение паразитов в мазках нативного кала после обработки специальными красителями
- Выявление сывороточных антител к антигенам возбудителя и роста их титра: серологическое обследование с использованием специальных диагностикумов в реакциях (РПГА, РИГА, ИФА и т. п.); прирост титра в 4 раза.
Основные принципы терапии кишечных инфекций:
- борьба с возбудителем (антибактериальная терапия);
- борьба с обезвоживанием (как правило, для устранения недостатка жидкости пациентам назначают солевые растворы);
- устранение диареи (энтеросорбенты);
- соблюдение щадящей диеты (исключение свежих овощей и фруктов, молочных продуктов, сладкого).
Во время болезни необходимо соблюдать диету, помогающую замедлить перистальтику кишечника. Рекомендуются продукты с высоким содержанием танина (черника, черемуха, крепкий чай); вещества вязкой консистенции (слизистые супы, протертые каши, кисели); сухари; индифферентные вещества — паровые блюда из нежирного мяса и рыбы. Важный этап в лечении кишечных инфекций — исключение из рациона жареных и жирных блюд, сырых овощей и фруктов.
Главное направление лечебной тактики — нейтрализация экзотоксинов в кишечнике (энтеросорбенты) и регидратация — компенсация патологических потерь жидкости и электролитов специально разработанными глюкозо-солевыми растворами. Объем вводимых растворов зависит от степени обезвоживания и массы тела больного, а скорость введения составляет 1–1,5 л/ч. Дезинтоксикационная и регидратационная терапия в 85–95 % случаев может осуществляться перорально.
Антибиотики может назначить только инфекционист с учетом проведенных лабораторных тестов и выявленного возбудителя инфекции. Однако при выраженной диарее для ускоренной санации обоснованным является назначение антибактериальных ЛС, которые не всасываются или плохо всасываются из кишечника и обладают широким спектром действия (например, энтерофурил или ко-тримоксазол). Эффективными средствами альтернативной этиотропной терапии, в качестве препаратов от острой кишечной инфекции, являются энтеросорбенты и пробиотики. Этиотропное действие пробиотиков связано с выраженной антагонистической активностью в отношении всех возбудителей острых кишечных инфекций (ОКИ) бактериальной этиологии и опосредованным иммуномодулирующим действием на местное звено иммунитета.
Обзор лекарств для лечения кишечных инфекций
Нифуроксазид (энтерофурил)
Безрецептурное противомикробное средство широкого спектра действия, производное 5‑нитрофурана. Антимикробная активность нифуроксазида вызвана наличием в его составе NO2‑группы, которая угнетает активность дегидрогеназы и нарушает синтез белков в патогенных бактериях.
Нифуроксазид не оказывает действия на сапрофитную флору, не нарушает равновесия нормальной кишечной флоры. При острой бактериальной диарее восстанавливает эубиоз кишечника. При инфицировании энтеротропными вирусами препятствует развитию бактериальной суперинфекции. Этот препарат для лечения кишечной инфекции можно назначать беременным и кормящим женщинам, детям начиная с одного месяца. Терапия нифуроксазидом не должна превышать 7 дней, при этом запрещено употреблять алкоголь.
Кипферон
Безрецептурный препарат в форме вагинальных и ректальных суппозиториев. Обладает иммуномодулирующим, противовирусным, антихламидийным действием. Кипферон — комплексная лекарственная форма, содержащая человеческий рекомбинантный интерферон-α2 и комплексный иммуноглобулиновый препарат (КИП). Разрешен к применению у детей на первом году жизни.
Ко-тримоксазол (сульфаметоксазол + триметоприм)
Механизм действия ко-тримоксазола обусловлен двойным блокированием метаболизма микроорганизмов. Триметоприм обратимо ингибирует дигидрофолатредуктазу микроорганизмов, нарушает образование из дигидрофолиевой кислоты тетрагидрофолиевой, продукцию нуклеиновых кислот, пиримидиновых и пуриновых оснований; подавляет размножение и рост бактерий. Сульфаметоксазол, который по строению схож с парааминобензойной кислотой, захватывается бактерией и препятствует включению парааминобензойной кислоты в дигидрофолиевую кислоту. В связи с тем что ко-тримоксазол угнетает жизнедеятельность кишечной палочки, снижается образование в кишечнике никотиновой кислоты, рибофлавина, тиамина и прочих витаминов B-комплекса. Это лекарство, помогающее от кишечной инфекции, отпускается по рецепту, применяется с 2‑месячного возраста.
Бактисубтил — споры бактерий Bacillus cereus IP. Рецептурный препарат от кишечной инфекции бактисубтил сохраняет и корригирует физиологическое равновесие кишечной флоры. Споры бактерий, содержащиеся в препарате, устойчивы к действию желудочного сока. Прорастание бактерий в вегетативные формы происходит в кишечнике, затем они высвобождают энзимы, которые расщепляют углеводы, жиры, белки. В результате образуется кислая среда, предотвращающая процессы гниения. Препарат препятствует нарушению синтеза витаминов группы В и Р в кишечнике, его нельзя запивать горячим, а также сочетать с алкоголем. Детям его назначают с семилетнего возраста. Бактисубтил резистентен к действию различных антибиотиков и сульфаниламидных препаратов, поэтому может быть назначен одновременно с ними.
Декстроза + калия хлорид + натрия хлорид + натрия цитрат (регидрон)
Регидратирующее средство для перорального приема восстанавливает водно-электролитное равновесие, нарушенное при обезвоживании организма; корректирует ацидоз. Содержимое одного пакетика растворяют в литре свежепрокипяченной охлажденной питьевой воды. Приготовленный раствор нужно хранить в холодильнике и использовать в течение 24 часов. В раствор нельзя добавлять никакие другие компоненты, чтобы не нарушить действие препарата. Отпускается без рецепта.
Смектит диоктаэдрический
Безрецептурное лекарственное средство природного происхождения, обладающее протективным действием в отношении слизистой оболочки кишечника и выраженными адсорбирующими свойствами. Являясь стабилизатором слизистого барьера, образует поливалентные связи с гликопротеинами слизи и увеличивает продолжительность ее жизни, образуя физический барьер, который защищает слизистую оболочку пищеварительного тракта от отрицательного действия ионов Н+, соляной кислоты, желчных солей, микроорганизмов, их токсинов и других раздражителей. Обладает селективными сорбционными свойствами, защищает слизистую оболочку пищеварительного тракта от отрицательного воздействия. В терапевтических дозах не влияет на моторику кишечника.
Профилактика кишечных инфекций, в том числе и острых
Для профилактики кишечных инфекций важно регулярно мыть руки и проводить влажную уборку в квартире. Лучше сразу же выкидывать продукты с истекшим сроком годности, не покупать их в местах с непонятными условиями хранения — как бы ни были привлекательны, скажем, грибочки у бабушки возле метро — а фрукты и овощи есть только тщательно вымытыми.
Избежать распространения болезни поможет ранняя диагностика и изоляция больного с кишечной инфекцией. В очаге инфекции нужно обработать поверхности дезинфицирующими растворами, прокипятить посуду. Выписку пациентов проводят только после отрицательного результата контрольного обследования кала. Всем, кто перенес кишечную инфекцию, в течение месяца необходимо регулярно проходить диспансерное наблюдение в поликлинике.
Простые меры профилактики кишечных инфекций:
- пить воду и молоко только в кипяченом виде
- мыть овощи и фрукты горячей водой с мылом
- соблюдать правила и сроки хранения пищевых продуктов
- мыть руки перед едой
Источник