Кишечные кровотечения у детей презентация

Острые желудочно- кишечные кровотечения у детей доцент Васильев Н. С.

n Желудочно – кишечные кровотечения (ЖКК) у детей наблюдаются при 70 патологических состояниях, 29 из них – хирургические, что составляет 41, 8% (W. Tunssen, 1983; Н. И. Григович, 1996). n В многопрофильные детские больницы поступает 4, 5% детей с ЖКК. На долю хирургической патологии приходится 1 – 1, 8%% больных, оставшиеся 3, 5 до 2, 7%% – соматической.

n ЛЕТАЛЬНОСТЬ среди детей с ЖКК составляет 4, 5%, у взрослых больных – 10%. НЕОТЛОЖНОСТЬ, ТРУДНОСТЬ ДИАГНОСТИКИ, СЛОЖНОСТЬ В ВЫБОРЕ ТАКТИКИ ЛЕЧЕНИЯ ЖКК ПОРОЙ СОЗДАЕТ ДЛЯ ВРАЧА СТРЕССОВЫЕ СИТУАЦИИ !!!
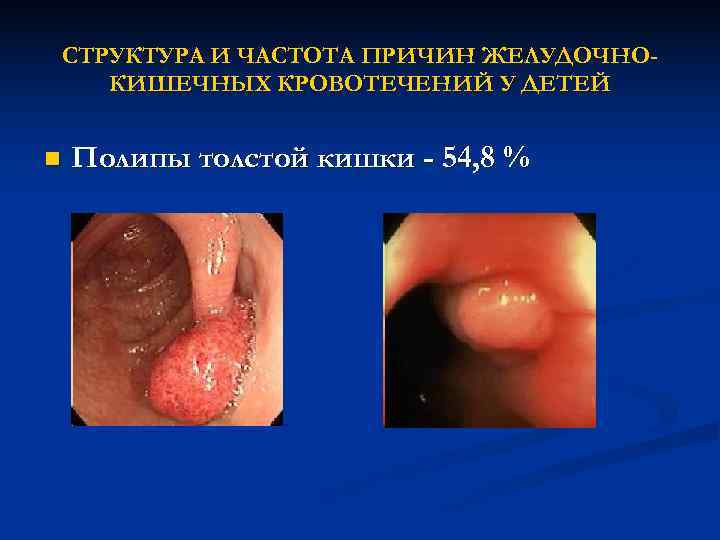
СТРУКТУРА И ЧАСТОТА ПРИЧИН ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ n Полипы толстой кишки – 54, 8 %
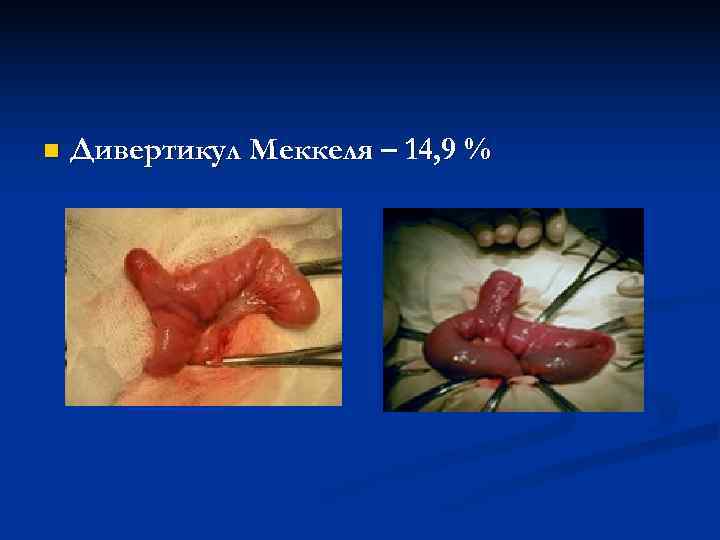
n Дивертикул Меккеля – 14, 9 %
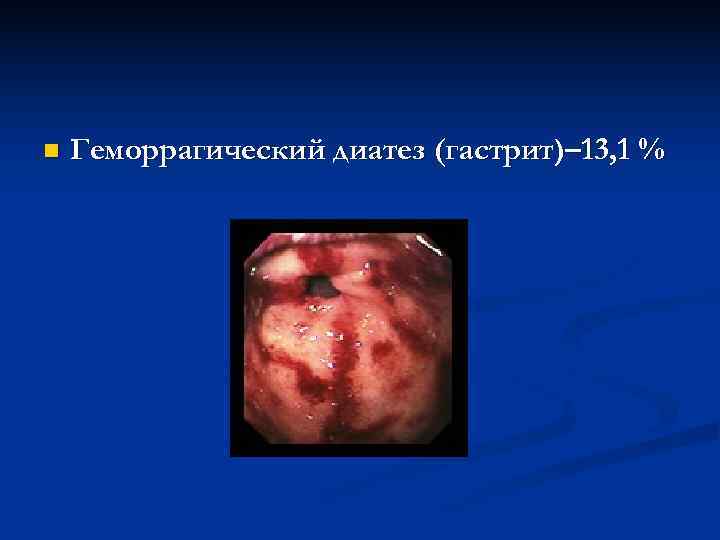
n Геморрагический диатез (гастрит)– 13, 1 %

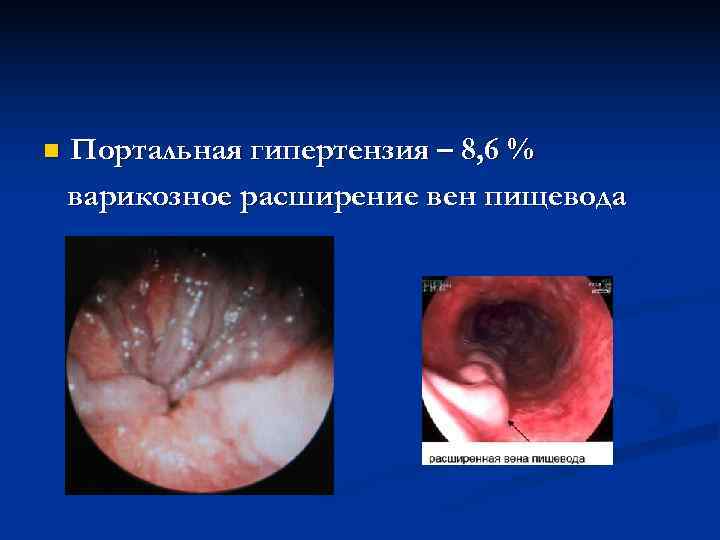
n Портальная гипертензия – 8, 6 % варикозное расширение вен пищевода
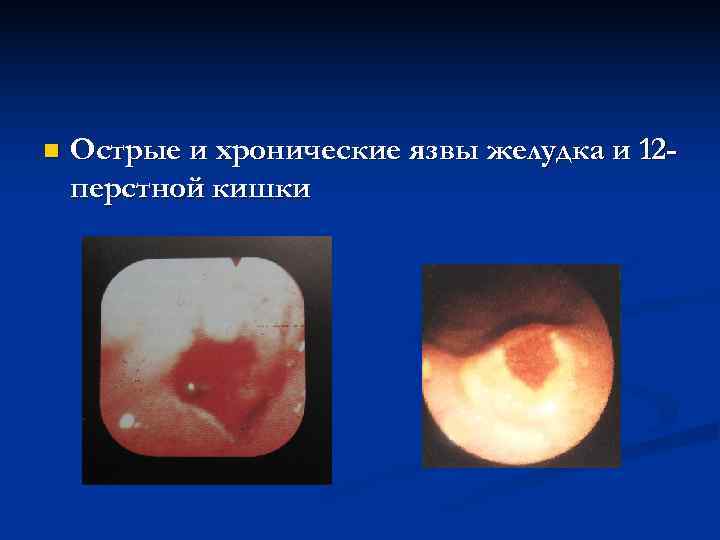
n Острые и хронические язвы желудка и 12 – перстной кишки

n Гемобилия при травмах печени – 0, 6 % n Причина кровотечения неизвестна – 1, 2 % n Локализованные источники кровотечения в желудочно – кишечный тракт составляют 40%, диффузные – 60%.

n УМЕНИЕ ВРАЧА ЛЮБОЙ СПЕЦИАЛЬНОСТИ СПРАВИТЬСЯ С ЖЕЛУДОЧНО-КИШЕЧНЫМ КРОВОТЕЛЕНИЕМ У РЕБЕНКА СЛЕДУЕТ РАССМАТРИВАТЬ КАК ПОКАЗАТЕЛЬ ЕГО ПРОФЕССИОНАЛИЗМА, ЧТО ЯВЛЯЕТСЯ ВАШЕЙ МОТИВАЦИЕЙ К ИЗУЧЕНИЮ ДАННОЙ ТЕМЫ ЛЕКЦИИ И ПРАКТИЧЕСКОГО ЗАНЯТИЯ !!!

ВОПРОСЫ, ТРЕБУЮЩИЕ БЕЗОТЛАГАТЕЛЬНОГО РЕШЕНИЯ У ДЕТЕЙ С КРОВОТЕЧЕНИЕМ В ЖКТ n Какова причина возникшего кровотечения? n Какие необходимо выполнить наиболее информативные клинические, лабораторные, инструментальные методы исследования для определения локализации источника ЖКК , его интенсивности и надежности полученного гемостаза? n Если кровотечение остановилось, то какова реальная угроза его рецидива? n Где тот критерий, который точно определит сроки перехода от неэффективных методов консервативного лечения к оперативным ?

ГРУППЫ ЗАБОЛЕВАНИЙ, КОТОРЫЕ ОСЛОЖНЯЮТСЯ ЖЕЛУДОЧНО – КИШЕЧНЫМ КРОВОТЕЧЕНИЕМ У ДЕТЕЙ Первуюсоставили соматические и инфекционные заболевания с небольшим объемом потерянной крови (1 ст. ). Это – гастрит, лейкозы, лимфогранулематоз кишечника, обменный ретикулёз, мелена новорождённого, дизентерия. n Вторую составили соматические заболевания, когда консервативные мероприятия по остановке кровотечения эффекта не имели и возникала необходимость прибегать к эндоскопическим или оперативным вмешательствам. Это так называема пограничная патология: острая и хроническая язвы желудка и 12 -перстной кишки, болезни Шёнлейн- Геноха и Верльгофа, некротическо-язвенный энтероколит.

ГРУППЫ ЗАБОЛЕВАНИЙ, КОТОРЫЕ ОСЛОЖНЯЮТСЯ ЖЕЛУДОЧНО – КИШЕЧНЫМ КРОВОТЕЧЕНИЕМ У ДЕТЕЙ n Т р е т ь юсоставили заболевания хирургического профиля, где требуются плановые или экстренные оперативные вмешательства. Среди них следует отметить: полипы толстой кишки, трещины заднего прохода, кишечную инвагинацию, портальную гипертензию, грыжи пищеводного отдела диафрагмы, язвы дивертикула Меккеля, врождённый пилоростеноз, удвоение кишечника, его опухоли, странгуляционную непроходимость кишечника, и кровотечения, возникшие в ближайшие сроки после хирургических вмешательств на органах пищеварительного тракта.

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ НОВОРОЖДЕННЫЕ n Мелена новорожденных. n Язвенно-некротической энтероколит. n Врожденная кишечная непроходимость со странгуляционным механизмом. n Врожденный гипертрофический пилоростеноз. n Удвоение желудочно-кишечного тракта. n Сепсис с синдромом ДВС. n Язвенно – некротический энтероколит в 3 стадии.

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ 1 месяц – 1 год n Инвагинация кишечника. n Врожденный гипертрофический пилоростеноз. n Странгуляционная приобретенная кишечная непроходимость. n Острая симптоматическая язва желудка и 12 – перстной кишки. n Синдром Меллори – Вейсса. n Инфекционно-язвенный энтероколит

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО- КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ От года до 3 лет n Странгуляционная кишечная непроходимость. n Язва дивертикула Меккеля. n Острая язва желудка и 12 -перстной кишки. n Внепеченочная портальная гипертензия. n Удвоение желудочно-кишечного тракта n Синдром Маллори – -Вейсаэ n Полип прямой кишки. n Трещины заднего прохода. n Инфекционно-язвенный энтероколит.

От 3 до 7 лет n Язва дивертикула Меккеля n Портальная гипертензия n Полип прямой кишки n Странгуляционная кишечная непроходимость n Удвоение желудочно-кишечного тракта n Грыжи пищеводного отверстия диафрагмы n Синдром Меллори – Вейса n Трещина заднего прохода n Геморрагические диатезы n Носовые кровотечения

ВОЗРАСТ И ПРИЧИНЫ ЖЕЛУДОЧНО-КИШЕЧНЫХ КРОВОТЕЧЕНИЙ У ДЕТЕЙ От 7 до 10 лет n Острая язва желудка и 12 -перстной кишки. n Странгуляционная кишечная непроходимость. n Грыжи пищеводного отверстия диафрагмы. n Портальная гипертензия. n Геморрагические диатезы. n от 10 до 14 лет n Острые и хронические язвы желудка и 12 -перстной кишки. n Портальная гипертензия. n Странгуляционная кишечная непроходимость. n Грыжи пищеводного отверстия диафрагмы. n Опухоли желудочно-кишечного тракта.

ПАТОГЕНЕЗ НАРУШЕНИЙ КРОВООБРАЩЕНИЯ n Скорость (интенсивность) кровопотери. n Объемом кровопотери. n Компенсаторными возможностями организма больного. n Несоответствие между уменьшенной массой циркулирующей крови и объемом сосудистого русла – снижение ударного и минутного объема сердца – гиповолемии – нарушается микроциркуляция на фоне падения А/Д, падает скорость кровообращения – повышается вязкость крови – наступает агрегация эритроцитов с явлением депонирования крови в капиллярном русле (ДВС синдром) – развивается полиорганная недостаточность.

n ПОД ОСТРОЙ КРОВОПОТЕРЕЙ ПОНИМАЮТ КОМПЛЕКС КОМПЕНСАТОРНО- ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ ОРГАНИЗМА, РАЗВИВАЮЩИХСЯ В ОТВЕТ НА УМЕНЬШЕНИЕ ОБЪЕМА ЦИРКУЛИРУЮЩЕЙ КРОВИ И ПРОЯВЛЯЮЩИЙСЯ ХАРАКТЕРНЫМИ КЛИНИЧЕСКИМИ ПРИЗНАКАМИ.

ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ КРОВОТЕЧЕНИЯ В ЖКТ n Hemotemesis – рвота неизмененной жидкой алой кровью. n Melaenemeis – рвота жидкой коричневого, или черного цвета кровью по типу «кофейной гущи» . n Haematochezia – выделение из прямой кишки алой крови. n Melaena – выделение из прямой кишки черного цвета крови виде липкой дегтеобразной массы

РАБОЧАЯ КЛАССИФИКАЦИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ ПО ЛОКАЛИЗАЦИИ источника кровотечения: n Высокие (пищеводные, желудочные, дуоденальные) n Средние (тощая и подвздошная кишка) n Низкие (толстый кишечник) n Сочетанные (источник в нескольких отделах ЖКТ) ПО ИНТЕНСИВНОСТИ кровотечения: n Профузные (массивные) n Торпидные (умеренные) n Легкие n Продолжающиеся n Остановившиеся.

ПО СТЕПЕНИ КРОВОТЕЧЕНИЯ n ПЕРВАЯ – легкая, адаптационно – приспособительная с гиперкинетическим типом нарушения кровообращения. Тахикардия на 10 – 15 %% превышает возрастные нормы, при нормальных показателях артериального давления. Эр до 3 х10/12, Нt – 0, 3, ОЦК до 20% к должному. n ВТОРАЯ – компенсаторной централизации крови. Тахикардия на 20 – 30 %% к возрастной норме, А/Д снижается на 10 – 15 %%, Эр. падают до 2, 5 х 10 /12, Нt снижается до 0, 25, ОЦК до 30% от нормы. При беспокойстве выявляется одышка. Имеется олигурия, КОС – метаболический ацидоз с компенсаторным дыхательным алкалозом.

ПО СТЕПЕНИ КРОВОТЕЧЕНИЯ n ТРЕТЬЯ – патологической централизации с гипокинетическим типом кровообращения. Тахикардия возрастает на 50%, А/д падает на 35%, ОЦК снижается на 35%. Эр. снижаются до 1, 5 х 10/12, Нt до 0, 2. n ЧЕТВЕРТАЯ – декомпенсированная фаза геморрагического шока. Ps на периферических сосудах не определяется, систолическое давление ниже 60 мм. рт. ст. , ОЦК снижается более чем на 50%. Эр менее 1, 5 х 10/12, Нt меньше 0, 2. ШОКОВЫЙ ИНДЕКС АЛГОВЕРА – частное от деления частоты сердечных сокращений на систолическое давление. Норма до 0, 6. Выше до 1, 2 ОЦК падает до 20% (1 степень); 1, 3 – 1, 6 соответствует падению ОЦК до 30% ( 2 ст. ), 1, 6 – 2, 0 ОЦК снижается до 35% (3 ст. ) и 2 и выше ОЦК теряет более 35% (3, 4 степени).

МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ КРОВОТЕЧЕНИИ В ЖКТ n Физикальное исследование больного n Лабораторные исследования: количество эритроцитов, Нt, ОЦК. n Дополнительные методы исследования: фиброгастродуоденоскопия при высоких кровотечениях и колоно-ректоскопия при низких) n рентгенологические методы по показаниям

n Врачебная тактика лечения острого кровотечения в просвет ЖКТ определяется его продолжительностью, интенсивностью, состоянием больного, характером основного и сопутствующего заболевания. Организация лечебного процесса у больных желудочно- кишечным кровотечением складывается из безотлагательного и одновременного решения трёх задач: n остановки кровотечения, n ликвидации последствий острой кровопотери, n воздействие на патогенетические механизмы основного заболевания, как причины кровотечения.

ПРИНЦИПЫ ЛЕЧЕНИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ на ДОГОСПИТАЛЬНОМ ЭТАПЕ (участок, поликлиника, педиатрический стационар). n Строгий постельный режим с повернутой головой на бок. n Транспортировка больного должна осуществляться на носилках, медицинским транспортом в положении лёжа с опущенным головным концом. n На переднюю брюшную стенку в области локализации источника кровотечения кладется пузырь со льдом; n Питание ребёнка через рот прекращается, а в стационаре кормление осуществляется холодной пищей по принципам диеты Мейленграхта. В последние годы с этой целью используется зондовое питание сбалансированными смесями (оволакт, энпит), которые быстро и эффективно коррегируют гиповолемические нарушения, подавляет секреторную активность желудочно-кишечного тракта;

МЕТОДЫ ЛЕЧЕНИЯ КРОВОТЕЧЕНИЙ В ЖКТ У ДЕТЕЙ на ГОСПИТАЛЬНОМ ЭТАПЕ (отделение гастроэнтерологии, детской хирургии). n Эндоскопические: – орошение источника кровотечения охлаждённым раствором 5% ЭАКК, 10% кальция хлорида, 3% перекиси водорода, 0, 5% нитрата серебра; – обкалывание источника кровотечения норадреналином, мезатоном, диатермокоагуляция или фотокоагуляция лазерным излучением; n клеивая апликация источника кровотечения медицинским клеем МК-6, лифузолем, гастрозолем; n Эндоваскулярные : – введение в артерию 0, 2 -0, 3 мл питуитрина. 1 мл 12, 5% этамзилата, 2 -10 мл 5% ЭАКК, – эмболизация артерий желатиновой губкой, полистеролом, 2% тромбоваром, склерозантом в смеси с 70% этиловым спиртом; – клипирование сосудов на их протяжении в кровоточащей язве.

МЕДИКАМЕНТОЗНОЕ ВОЗДЕЙСТВИЕ НА ОБЩИЙ ГЕМОСТАЗ. n Введение под контролем агрегатного состояния крови внутривено блокатара рецепторов гистамина (зантак), ЭАКК, кальция хлорида, фибриногена, соматостатина и внутримышечно – викасола, этамзилата. n Для блокирования фибринолизом образовавшегося сгустка крови дают через рот гемостатический коктель из ЭАКК и тромбина. n Подавление секреторной деятельности желудка приемом рег оs антоцидов (алмогель, маолокс рамитидин, цемитидин, фамотидин). n Препаратом выбора для эффективного снижения портального давления является раствор питуитрина обладающий выраженным гипотензивным действием на давление в портальной системе, хорошей управляемостью, отсутствием последствия и минимально воздействующим фактором на параметры центральной гемодинамики.

ИНФУЗИОННО-ЗАМЕСТИТЕЛЬНАЯ ТЕРАПИЯ n восполнение ОЦК и нормализация центральной гемодинамики, n нормализация реологических свойств крови с целью улучшения микроциркуляции и транскапиллярного обмена, n восполнение дефицита кислородной емкости, сниженного в результате потери массы крови и её патологического депонирования. Эритромассу переливают всем детям: со 2 степенью из расчёта 15 -25 мг/кг, с 3 ст. – 25 -35 мг/кг, n предупреждение патологического фибринолиза (аминокапроновая кислота, свежезамороженная и нативная плазма, тромбоцитарная масса, криопрецепитат). n основным правилом реализации этой части консервативной терапии должен быть принцип проведения её в режиме гиперволемической гемодилюции с превышением потерянного объёма на 30 -50%%, при гемотокрите 25 -35%.

АЛГОРИТМ ВРАЧА ПРИ ПРОФУЗНЫХ И ТОРПИДНЫ КРОВОТЕЧЕНИЯХ В ЖКТ У ДЕТЕЙ. n При поступлении у больного измеряют АД, частоту пульса, дыхания катетеризируют мочевой пузырь и определяют почасовой диурез. Все заносится в медицинскую документацию. Одновременно берут кровь и мочу для клинических и биохимических исследований, определяя при этом уровень гемоглобина, гематокрита, эритроциты, группу крови и её резус-фактор коагулогамму, содержание глюкозы, калия, натрия, хлоридов и КЩР крови. n Проводится катетеризации одной из центральных вен и, измерив ЦВД, начинают инфузионную терапию растворами кристаллоидов. При низком уровне ЦВД и АД пунктируют дополнительно периферическую вену и начинают вливание полиглюкина. n Струйным вливанием в 2 вены добиваются стабилизации АД и диуреза, дополняя инфузию реополиглюкином и реоглюманом.

n Установив величину кровопотери сразу готовят нужное количество ампул крови и кровезаменителей и начинают инфузии. n Повторно измеряют ЦВД, коррегируют скорость инфузий. Определяют степень компенсации кровопотери по данным лабораторных исследований. n Корригируют терапию, согласно диагностируемым отклонениям. n Все проводимые мероприятия и измерения фиксируют в графике наблюдений и обязательно отмечают время и фамилию исполнителя (при неустойчивом состоянии больного – каждые 5 -15 мин, при стабильном – каждые 30 -60 мин в первые сутки, каждые 3 часа в последующие).

КРИТЕРИИ НЕЭФФЕКТИВНОСТИ КОНСЕРВАТИВНОЙ ТЕРАПИИ КРОВОТЕЧЕНИЯ В ЖКТ У ДЕТЕЙ. n продолжающееся кровотечение в виде рвоты или выделения крови из прямой кишки на фоне переливания крови в течении 90 минут в объёме 85 мл/кг; n возникновение второй волны кровотечения (рвота с кровью, стул с кровью, нарушение гемодинамики) после или на фоне проводимой консервативной терапии; n при потере крови ребёнком в возрасте до года в объёме одного возрастного ОЦК, или ребёнком старше года в объёме больше ½ возрастного ОЦК;

ПОКАЗАНИЯ К ОПЕРАТИВНОМУ ВМЕШАТЕЛЬСТВУ ПРИ КРОВОТЕЧЕНИИ В ЖКТ У ДЕТЕЙ. n Абсолютные, когда кровотечение является одним из симптомов наличия у больного острого хирургического заболевания органов брюшной полости. Если оно возникло в раннем послеоперационном периоде при оперативном вмешательстве на органах желудочно-кишечного тракта. n Относительные, когда лечение начатыми вышеуказанными консервативными мероприятиями компенсируют нарушенный гомеостаз, а сохраняются показания к оперативному лечению основного заболевания то его делают в «холодном периоде» и в плановом порядке.

ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НАИБОЛЕЕ ЧАСТО ПРИМЕНЯЕМЫЕ ДЛЯ ОСТАНОВКИ КРОВОТЕЧЕНИЯ В ЖКТ У ДЕТЕЙ. n При портальной гипертензии кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка оперативным путем устраняется прошиванием и перевязкой вен на открытом желудке. Селезёнку желательно не удалять, так как в дальнейшем при плановой коррекции портальной гипертензии будет использоваться селезёночная вена. Операция заканчивается наложением гастростомы. В последние годы появляются предложения о проведении таким больным сразу радикальных оперативных вмешательств на высоте кровотечения с наложением портосистемного шунтирования в минимально короткие сроки. Это метод требует специальной подготовки хирургических, анестезиологических бригад, соответствующего оснащения и он доступен немногим специализирующимся на лечение таких больных клиникам.

n Язвенная болезнь желудка и 12 -перстной кишки является показанием у детей к лигированию эррозиванных сосудов в язве, или иссечению её с селективной проксимальной ваготомией и пилоропластикой. n Синдром Мэллори-Вейса хирургически лечится высокой гастротомией с ушиванием повреждённой стенки желудка и гастростомией. n Удвоение кишечника устраняется резекцией сегмента кишки несущей её с наложением энтероанастомоза конец в конец. n Дивертикул Меккеля устраняется его клиновидной резекцией. n Инвагинация на операции разрешается дезинвагинацией методом выдавливания, а при некрозе инвагината его резекцией. n При опухалях кишечника применяется её резекция с несущей кишкой.

n При полипах толстого кишечника выполняют его резекциею через просвет прямой кишки при выполнении ректороманоскопиии n Все дети с желудочно-кишечным кровотечением, тем более перенесшими операцию, подлежат дальнейшему лечению и диспансерному наблюдению врачом- гастроэнтерологом и детским хирургом. n Санаторно-курортное лечение этой группы больных показано в местных санаториях не ранее чем через 6 -12 месяцев после кровотечения.
Источник
Вы можете изучить и скачать доклад-презентацию на
тему Желудочно-кишечные кровотечения.
Презентация на заданную тему содержит 17 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Слайд 2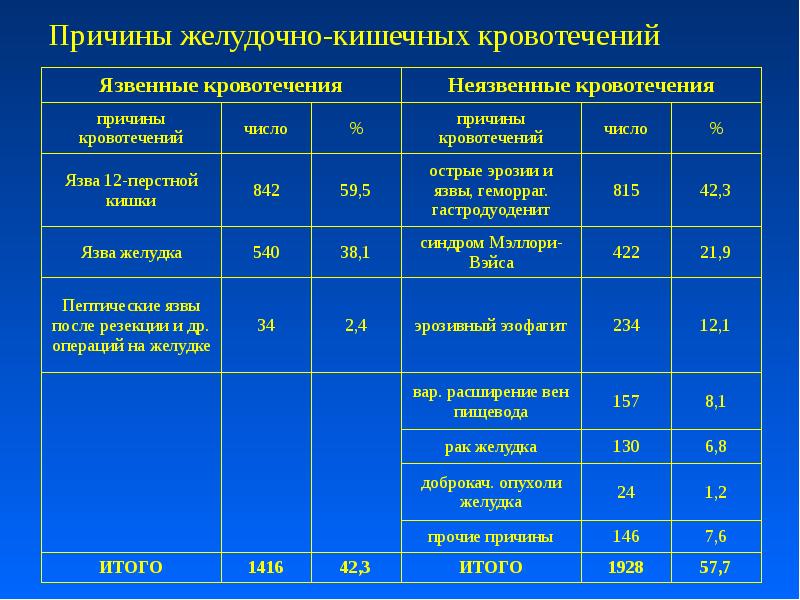
Описание слайда:
Причины желудочно-кишечных кровотечений
Слайд 3
Описание слайда:
Наиболее частыми причинами кровотечений из нижнего отдела ЖКТ.
ангиодисплазии тонкой и толстой кишки;
дивертикулез кишечника (в том числе Меккелев дивертикул);
опухоли и полипы толстой кишки;
опухоли тонкой кишки;
хронические воспалительные заболевания кишечника;
инфекционные колиты;
туберкулез кишечника;
геморрой и анальные трещины;
инородные тела и травмы кишечника;
аортокишечные свищи;
гельминтозы.
Слайд 4
Описание слайда:
Кровотечение разной степени интенсивности может происходить из артерий, вен, капилляров. Различают кровотечения скрытые (оккультные), проявляющиеся вторичной гипохромной анемией, и явные.
Скрытые кровотечения часто бывают хроническими и происходят из капилляров, сопровождаются железодефицитной анемией, слабостью, снижением гемоглобина и эритроцитов. Скрытое кровотечение можно выявить исследованием кала или желудочного содержимого на присутствие крови (бензидиновая или гваяковая проба).
Слайд 5
Описание слайда:
Клиническая картина
Ранними признаками острой массивной кровопотери являются внезапная слабость, головокружение, тахикардия, гипотония, иногда обморок.
Позже возникает кровавая рвота (при переполнении желудка кровью), а затем мелена.
Характер рвотных масс (алая кровь, сгустки темно-вишневого цвета или желудочное содержимое цвета “кофейной гущи”) зависит от превращения гемоглобина под влиянием соляной кислоты в солянокислый гематин. Многократная кровавая рвота и появление впоследствии мелены наблюдаются при массивном кровотечении. Рвота, повторяющаяся через короткие промежутки времени, свидетельствует о продолжающемся кровотечении; повторная рвота кровью через длительный промежуток времени — признак возобновления кровотечения.
Слайд 6
Описание слайда:
Клиническая картина
При осмотре обращают на себя внимание страх и беспокойство больного. Кожные покровы бледные или цианотичные, влажные, холодные. Пульс учащен; артериальное давление может быть нормальным или пониженным. Дыхание учащенное. При значительной кровопотере больной испытывает жажду, отмечает сухость слизистых оболочек полости рта.
Слайд 7
Описание слайда:
Степени тяжести кровотечения по клиническим данным и результатам исследования ОЦК:
I степень – легкая кровопотеря: общее состояние больного удовлетворительное, умеренная тахикардия(до 100 ударов в мин.),АД в норме, ЦВД 5-15 см.вод.ст., диурез не снижен, содержание Hb≥100 г/л, дефицит ОЦК до 20% к должному.
II степень – средняя кровопотеря: общее состояние больного средней тяжести, частота пульса до 110 ударов в мин., АДсистол.≥90 мм.рт.ст., ЦВД<5 см.вод.ст., умеренная олигурия, содержание Hb≥80 г/л, дефицит ОЦК от 20 до 29%.
III степень – тяжелая кровопотеря: состояние больного тяжелое, частота пульса >110 ударов в мин., АДсистол.<90 мм.рт.ст., ЦВД – 0, олигурия, метаболический ацидоз, содержание Hb<80 г/л, дефицит ОЦК 30 и больше.
Слайд 8
Описание слайда:
Обследование и лечение больных с острым кровотечением осуществляют в отделении реанимации, где проводят следующие первоочередные мероприятия:
1) катетеризация подключичной вены или нескольких периферических для быстрого восполнения дефицита ОЦК, измерения ЦВД;
2) зондирование желудка для его промывания и контроля за возможным возобновлением кровотечения;
3) экстренная эзофагогастродуоденоскопия и одновременная попытка остановки кровотечения обкалыванием кровоточащей язвы или коагуляцией кровоточащего сосуда;
4) постоянная катетеризация мочевого пузыря для контроля за диурезом (он должен составлять не менее 50—60 мл/ч);
5) определение степени кровопотери;
6) кислородная терапия;
7) гемостатическая терапия;
8) аутотрансфузия (бинтование ног);
9) очистительные клизмы для удаления крови, излившейся в кишечник.
Слайд 9
Описание слайда:
Эзофагогастродуоденоскопия является наиболее информативным методом диагностики кровотечения.
По данным эндоскопического исследования различают три стадии язвенных кровотечений (по Форрест), имеющие значение в алгоритме выбора метода лечения:
I стадия — активно кровоточащая язва.
II стадия — признаки остановившегося свежего кровотечения, видны тромбированные сосуды на дне язвы, сгусток крови, прикрывающий язву или остатки крови в желудке или двенадцатиперстной кишке.
III стадия — отсутствие видимых признаков кровотечения
Слайд 10