Кишечные швы топографическая анатомия
Оглавление темы “Оперативная хирургия: Кишечные швы.”:
- Кишечные швы. Кишечный шов. Требования к кишечному шву.
- Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
- Ушивание раны тонкой кишки. Принципы ушивания ран толстой кишки.
- Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Кишечные швы. Кишечный шов. Требования к кишечному шву.
В основе большинства операций на желудочно-кишечном тракте лежит кишечный шов. Под термином «кишечный шов» подразумевают все виды швов, накладываемых на стенку полого органа желудочно-кишечного тракта (пищевод, желудок, кишечник), а также и на другие полые органы, имеющие брюшинный покров, мышечную оболочку, подслизистый слой и слизистую оболочку (жёлчный и мочевой пузырь).

Главные требования к кишечному шву:
— кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться;
— кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа,
— кишечный шов должен обеспечивать хороший гемостаз;
— кишечный шов не должен суживать просвет полого органа;
— кишечный шов не должен препятствовать перистальтике.
Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них — способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе — футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе — адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва.
Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой.
В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз.
Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным (шов Черни), он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины.
Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Добиться биологической герметичности можно, использовав способность брюшины склеиваться при тесном сближении. Это качество использовал Ламбер, предложивший накладывать так называемые чистые серозно-серозные швы. Однако скоро выяснилось, что шовный материал быстро прорезает тонкую брюшину. В дальнейшем стали использовать немного более прочный серозно-мышечный шов, который тоже называют швом Ламбера.
Итак, в процессе разработки оптимального кишечного шва выяснилось, что сшивание только одного слоя (слизисто-подслизистого или серозно-мышечного) не обеспечивает выполнения всех требований к кишечному шву. Альберт предложил двухрядный шов.
Первый ряд швов при этом проходит через все слои стенки кишки, обеспечивая прочность и механическую герметичность. Второй ряд швов — серозно-мышечный шов Ламбера — в дополнение к этому обеспечивает и герметичность биологическую.
Хороший гемостаз может быть получен при использовании непрерывного обвивного шва через все слои, так как при этом сдавливаются все проходящие в стенке кишки сосуды. Такой же эффект получается и при использовании непрерывного вворачивающего шва Шмидена.
Однако в этом случае вокруг сшиваемых участков кишки образуется ригидная петля из шовного материала, мешающая прохождению перистальтической волны. Чтобы исключить этот фактор, стали пользоваться рассасывающимся шовным материалом, сначала кетгутом, а в последнее время и синтетическим, например, викрилом. После рассасывания шовного материала петля исчезает. Для того, чтобы такая петля не обра зовывалась при наложении второго серозно-мышечного, ряда швов, его делают прерывистым узловым. Материал при этом существенной роли не играет. Для наложения второго ряда швов используют и шёлк, и синтетические нерассасывающиеся нити.
Для того, чтобы не сузить просвет кишки, при её рассечении разрез ведут косо, что увеличивает диаметр сшиваемой части, и при естественном и неизбежном сужении просвета за счёт двойной стенки сшиваемого участка он в конце концов остаётся неизменным.
В последнее время многие хирурги стали отдавать предпочтение узловым сквозным швам (первый ряд шва Альберта). Это связано с использованием электроножа для рассечения стенки кишки. При проведении разреза коагулируются все слои стенки кишки и кровотечения из подслизистого слоя не возникает, что снимает необходимость гемостаза.
Видео урок техники наложения кишечного шва Ламбера
Ушивание раны тонкой кишки. Принципы ушивания ран тонкой кишки.
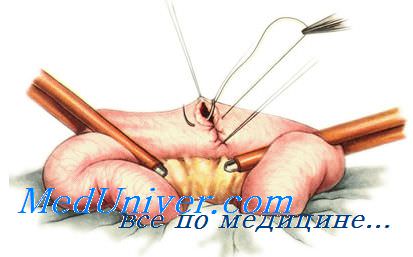
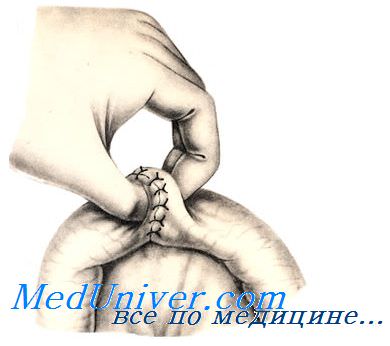
При небольшом дефекте кишечной стенки (длиной до 1 см) вокруг раны накладывают однорядный кисетный шов. При этом используют нерассасывающийся шовный материал и проводят лигатуру только через серозный и мышечный слои кишечной стенки.
Придерживая стенку кишки анатомическим пинцетом, накладывают стежки длиной 0,2 см с промежутками по 0,4 см по окружности на расстоянии 0,5 см от края раны. Игла должна войти в серозную оболочку, пройти через мышечную и выйти обратно со стороны серозной. После наложения стежков по всей окружности концы нити связывают одним полуузлом, но не затягивают его.
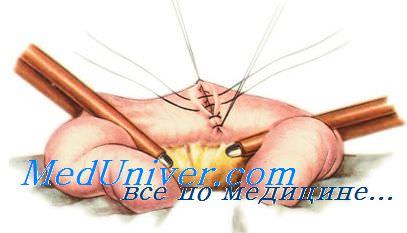
Ассистент анатомическим пинцетом захватывает край раны и погружает его по мере затягивания узла. Затем одновременно плавно удаляют пинцет и окончательно затягивают первый узел. Его закрепляют вторым (фиксирующим) узлом.
При неудачном удалении пинцета между складками серозной оболочки могут выступать участки слизистой оболочки. В этом случае показано наложение дополнительного серозно-мышеч-ного Z-образного шва.
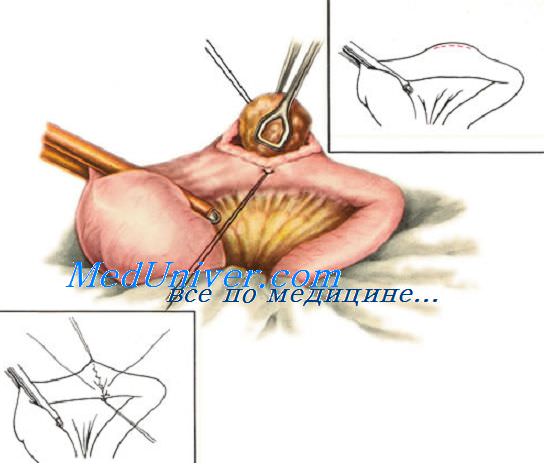
При ушивании раны кишки длиной более 1 см используют обычно двухрядные швы. Если рана расположена в продольном направлении, ее нужно перевести в поперечное с помощью нитей-держалок во избежание суживания просвета. С их помощью ассистент осторожно растягивает края раны и в этом положении фиксирует до конца ушивания раны.
Первый ряд двухрядного шва — узловой или непрерывный краевой сквозной шов. Он обеспечивает герметичность, прочность, гемостаз, но будет инфицированным, так как проходит через просвет кишки. Чаще всего накладывают вворачивающий непрерывный шов по Шмидену («скорняжный») кетгутовой нитью. Зафиксировав узлом длинную нить у угла кишечной раны, накладывают стежки через всю толщу кишечной стенки на 0,3—0,4 см от края раны попеременно со стороны слизистой оболочки каждого края раны, расстояние между стежками 0,5 см.
После ушивания раны остается один конец нити, при помощи которого надо сформировать узел и закрепить шов. Для этого при прошивании последнего стежка нить не протягивают до конца, надо оставить незатянутой последнюю петлю, по длине равную оставшемуся свободному концу нити. Сблизив обе половины петли (т. е. соединив их), их связывают простым узлом со свободным концом.
Стерильность шва обеспечивается наложением второго ряда узловых асептических перитонизирующих серозно-мышечных швов (Ламбера).
Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Соединение пересечённых участков кишки называется кишечным анастомозом. Кишечные анастомозы накладывают по типу конец в конец, бок в бок, конец в бок и бок в конец.
Анастомоз конец в конец — прямое соединение концов полых органов с наложением двухрядного шва Альберта. Первый ряд швов — сквозной непрерывный или узловой кетгутом, второй — узловые серозно-мышечные швы Ламбера. При сшивании участков толстой кишки используют трёхрядный шов. Третьим рядом является ещё один ряд швов Ламбера. Анастомоз конец в конец более физиологичен и поэтому широко применяется при различных операциях.
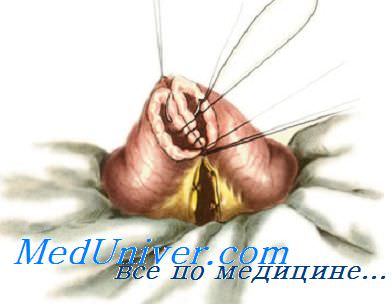
При анастомозе бок в бок на соединяемых участках кишки сначала делают две наглухо закрытые культи. Для их образования свободный конец кишки перевязывают и погружают в кисетный шов (см. рис. 8.55). Культи располагают изоперистальтически по отношению друг к другу, на прилежащих боковых поверхностях скальпелем делают отверстия, которые сшивают также двухрядным швом. При этом виде анастомоза нет опасности сужения, так как ширина анастомоза не ограничена диаметром сшиваемых кишок и может свободно регулироваться.
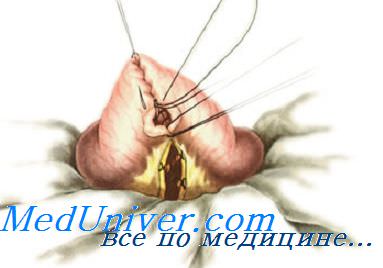
Анастомоз конец в бок применяется при соединении отрезков желудочно-кишечного тракта разного диаметра: при резекции желудка и при соединении тонкой кишки с толстой.
Видео урок техники наложения кишечного анастомоза конец в конец
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Требования к кишечному шву:
- Герметичность (основана па свойстве брюшины склеиваться, обеспечивается соединением сероза к серозе).
- Прочность (на 80% зависит от того, прошит ли подслизистый слой).
- Гемостатичность (достигается прошиванием подслизистой, в которой расположены кровеносные сосуды).
- Адаптационность (достигается прошиванием всех слоев и сопоставлением их друг другу).
- Стерильность (если прошита слизистая, то не стерильный).
Классификация:
1. По глубине захвата ткани:
• Серозно-серозный;
• Серозно-мышечный;
• Серозно-мышечно-подслизистый;
• Сквозной.
2. По стерильности:
• Чистый (стерильный);
• Грязный (инфецированный).
3. По рядности:
• Однорядный;
• Двухрядный;
• Трехрядный.
4. По особенностям выполнения:
• Краевой;
• Вворачивающийся.
5. По способу выполнения:
• Ручной;
• Механический;
• Смешанный.
Характеристика кишечных швов:
- Шов Ломбера: серозно-мышечный чистый шов (герметичный, но не негемостатичный ), выполняется шелком или другим нерассасывающимся материалом.
- Шов Мультановского: сквозной грязный шов (прочный, адаптационный, гемостатичный, но инфицированный), выполняется кетгутом.
- Шов Шмидена (елочный, скорняжный): сквозной грязный шов, прокалывается изнутри кнаружи.
- Кисетный и Z-образный: серозно-мышечные чистые швы.
- Шов Матешука: серозно-мышечно-подслизистый, отвечает всем требованиям к кишечному шву.
Патоморфология кишечного шва.
В первые 3 суток вся прочность будет определяться только прочностью шовного материала, который в первые часы пропитывается выпадающим фибрином. В дальнейшем по ходу прокола нитей образуются клетки инородных тел (4-6 суток), увеличивается отверстие, резко снижается прочность (критический период). Созревание соединительной ткани происходит не ранее 7 суток, когда прочность обеспечивается спайками.
Классификация желудочно-кишечных анастомозов:
• Конец в конец (недостаток: возможность сужения в области анастомоза, развития кишечной непроходимости).
• Бок в бок (недостаток: в слизистой оболочке слепых мешков м.б. эрозии, кровотечения).
• Конец в бок.
• Бок в конец.
Резекция тонкого кишечника.
Бывает;
- Пристеночная (пересекаются терминальные сосуды, не затрагивается брыжейка).
- Клиновидная (иссечение клином вместе с брыжейкой, при опухолях). Особенность – тонкую кишку резецируют под углом 45° кнаружи (чтобы не было сужения в области анастомоза).
Способы обработки культи:
- Способ Дуайена – накладывают раздавливающий зажим, кишку перевязывают толстым кетгутом, перерезают. Культя погружается в кисетный шов.
- Способ Шмидена – накладывается вворачивающий шов Шмидена, поверх – шов Ламбера.
- Шов Мойнигена – сквозной обвивной шов поверх зажимов, который погружается в серозно-мышечный кисетный.
Техника выполнения анастомоза бок в бок.Тонкая кишка: задняя губа (Л, М), передняя губа (Ш, Л). На толстый кишечник накладывают 2 линии шва Ламбера (много патогенных микроорганизмов), жировые привески дополнительно прикрывают линию выполнения анастомоза.
Толстая кишка:задняя губа (Л, Л, М), передняя губа (Ш, Л. Л). Особенность имеется pars nuda (участок не покрыт брюшиной),требует обработки.
Формирование кишечных трансплантатов в пластических целях. Из тонкой кишки можно произвести пластику мочеточника, пищевода.
Учитываются 2 момента:
- При заборе трансплантата не д.б. натяжения в области сосудистой ножки.
- Необходимо забирать участки, имеющие хороший венозный отток. Верхняя брыжеечная артерия дихотомически делится, отдавая 18-20 ветвей. Для создания подвижной сосудистой ножки при пластике пищевода пересекают и перевязывают аркады с 1 стороны клиновидно резецируемого участка.
Аппендэктомия.
Показания:о. аппендицит, хр. аппендицит в стадию ремиссии.
Ориентиры:т. Мак-Бурнея, т. Ланца.
Доступы:основной косо-переменный доступ по Мак-Бурнею-Волковичу-Дьяконову (перпендикулярно линии, соединяющей пупок и передневерхнюю ость, через т. Мак-Бурнея, 1/3 сверху, 2/3 снизу, 8-10 см), другие параректальный доступ по Леннандеру, надлобковый доступ по Пфанненштилю.
Выполнение доступа:разрезают кожу, п/ж/к, апоневроз наружной косой мышцы, тупо раздвигают наружную, внутреннюю косую и поперечные мышцы, рассекают поперечную фасцию и париетальную брюшину.
Признаки слепой кишки: отсутствие жировых привесок, tenii, гаустры. Аппендикс находят по tenia libera в месте соединения 3 полос.
Варианты расположения:
- Переднее.
- Латеральное.
- Медиальное.
- Восходящее.
- Нисходящее.
- Ретроцекальное.
- Ретроперитонеальное.
Методы удаления:прямой (антеградный), ретроградный (если имеются спайки, ретроперитонеальное расположение).
Ход операции:На брыжейку накладывают зажим Кохера, отсекают и перевязывают. Отступя 1-1,5 см на отросток накладывают кисетный шов, 2 зажима Кохера. По уровню наложения первого зажима перевязывают, отсекают по нижнему краю второго зажима. Культю обрабатывают йодом, погружают в кисетный шов, поверх – Z-образный. После – ревизия брюшной полости.
Операции на толстом кишечнике.
Особенности:
- Толстая стенка, патогенное кишечное содержимое.
- Отдельные отделы мезоперитониально (pars nuda).
- Имеются критические зоны с плохим кровоснабжением (печеночный угол, селезеночный угол, переход сигмовидной кишки в прямую).
При небольших ранениях можно положить кисетный шов. При резекции критические зоны удаляются т.е. половина толстой кишки (например правосторонняя гемиколэктомия).
Подвесная илеостомия по Юдину. При наличии перитонита для устранения источника инфицирования, санирования.
Ход операции: срединная лапаротомия, на стенку кишки накладывается кисетный шов, производят отверстие, через которое вставляют трубку, кисетный топ затягивают, дополнительно трубку привязывают. По наружному краю прямой мышцы живота троакаром выполняют отверстие.
(Visited 1 370 times, 1 visits today)
Источник
Классификация кишечных швов. Проникающие швы. Непроникающие швы.
По отношению к просвету кишки швы делят на непроникающие и проникающие.
Непроникающими асептическими швами называются такие швы, при которых нить не проникает в просвет кишки. В зависимости от захвата в шов элементов стенки различают: а) серозные швы — захватывается только серозная оболочка (висцеральная брюшина); б) серозно-мышечные швы — захватывается серозная и мышечная оболочки (наружный футляр); в) серозно-мышечно-подслизистые швы — прошивают три наружные оболочки и не прошивают слизистую оболочку.
Проникающими (инфицированными) швами называют такие швы, при которых нить проходит через слизистую оболочку и находится в просвете кишки.
Различают следующие проникающие швы: а) сквозной — шов, при котором нить проходит через все слои стенки кишки; б) мышечно-подслизисто-слизистый; в) подслизисто-слизистый; г) шов слизистой оболочки.
По методике наложения различают такие швы: отдельные узловые; П-образные; непрерывные (накладывают одной длинной нитью); непрерывно-узловые (накладывают двумя концами одной длинной нити, которую после каждого стежка завязывают в узел).
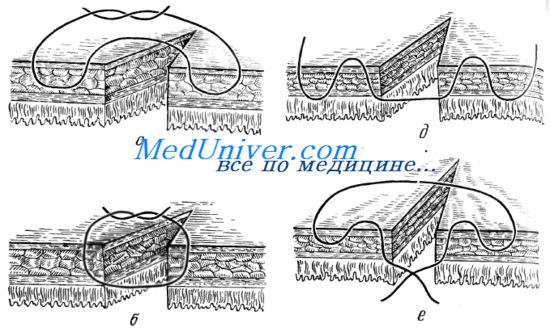
По сопоставлению тканей после затягивания шва различают: краевые швы (в шов проходит край Разреза стенки кишки); вворачивающие швы, обеспечивающие соприкосновение сшиваемых участков серозными оболочками: выворачивающие швы, обеспечивающие соприкосновение сшиваемых участков слизистыми оболочками; комбинированные вворачивающе-выворачивающиеся швы.
По количеству рядов различают: однорядные, двухрядные и трехрядные швы.
По материалу нитей различают: кетгутовые, шелковые, капроновые, лавсановые и другие швы.
Непроникающие швы. Шов Ламбера — отдельный узловой серозно-мышечный шов. Накладывают круглой и тонкой (кишечной) иглой. В качестве шовного материала используют нерассасывающиеся нити (шелк, капрон, лавсан) № 2—4.
Иглу вкалывают и выкалывают на серозной поверхности с каждой стороны раны. В шов захватывают серозную и мышечную оболочки. Расстояние между местами вкалывания и выкалывания иглы не должно превышать 0.5 см. Однако при соединении тканей различной толщины глубина захвата более толстой стенки должна быть большей, чем тонкой. Это может возникнуть при соединении стенки желудка и тонкой кишки, в частности, в том случае, когда стенка желудка гипертрофирована.
После прошивания обеих стенок нить завязывают таким образом, чтобы произошло плотное соприкосновение серозных оболочек, причем узел должен располагаться на менее подвижном краю раны или стенке органа.
Вследствие недостаточной прочности серозной и мышечной оболочек при чрезмерном затягивании узла нить может прорезать ткань. Необходимо помнить, что серозно-мышечные швы Ламбера обеспечивают в основном не механическую прочность, а герметизацию линии шва.
Шов Пирогова — отдельный краевой серозно-мышечно-подслизистый шов. Иглу вкалывают со стороны серозной оболочки и выкалывают на поверхности разреза стенки кишки между подслизистым слоем и слизистой оболочкой. Затем иглу вкалывают между слизистой оболочкой и подслизистым слоем другого края раны и выкалывают на серозной поверхности оболочки. При этом в шов захватывают серозную и мышечную оболочки, а также иодслизистый слой, который обладает наибольшей механической прочностью.
При завязывании узла однородные ткани соприкасаются.
Шов Пирогова — Матешука — отдельный краевой серозно-мышечно-подслизистый внутриузловой шов. Отличается от шва Баришевского-Матешука тем, что в стежок незахватывается слизистая оболочка. Нить проводят со стороны просвета через подслизистый слой, мышечную и серозную оболочки с одной стороны и через серозно-мышечную оболочку и подслизистый слой с другой стороны. Узлы завязывают со стороны просвета.
Шов Мышкина — Долгушина — отличается от шва Пирогова — Матешука тем, что при его наложении нить проводят через мышечную оболочку, подслизистый слой без захвата серозной оболочки. Узел также завязывают со стороны просвета кишки.
Шов Момбурга — представляет собой комбинацию швов Ламбера и Пирогова.
Иглу вкапывают и выкалывают со стороны серозной оболочки, отступив на 1,5 см от края раны, при этом в шов захватывают серозную, мышечную оболочки и подслизистый слой. Затем на расстоянии 0,5 см от края раны иглу вкалывают со стороны серозной оболочки, выкалывают ее со стороны раны между подслизистым слоем и серозной оболочкой. На другом краю раны иглу вкалывают со стороны раны между слизистой оболочкой и подслизистым слоем, выкалывают ее на серозной поверхности кишки, после чего вновь вкалывают и выкалывают со стороны серозной оболочки, проводя иглу несколько глубже мышечной оболочки.
После завязывания узла происходит сопоставление краев раны, а также широкое соприкосновение их серозными оболочками.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
Другие видео уроки по топочке находятся: Здесь
– Также рекомендуем “Шов Хлопова. Шов Жученко. Шов Боднарука. Шов Клименко. Шов Холстеда. Шов Хольда.”
Оглавление темы “Кишечные швы и швы на мягкие ткани.”:
1. Шов Холстеда—Золтана — двухрядный непрерывный съемный шов. Снятие кожных швов.
2. Апоневротические швы. Техника наложения швов на апоневроз.
3. Ушивание мышц. Техника наложения швов на мышцы.
4. Ушивание брюшной стенки. Техника ушивания лапаратомной раны.
5. Ушивание парамедиальной лапаротомии. Ушивание трансректальной лапаротомии.
6. Ушивание лапаротомии с переменным направлением доступа. Техника сшивания лапаротомных ран.
7. Кишечный шов. Показания к наложению кишечных швов. Требования к кишечным швам.
8. Шов Хлопова. Шов Жученко. Шов Боднарука. Шов Клименко. Шов Холстеда. Шов Хольда.
9. Раны. Ушивание ран кожи. Этапы ушивания ран кожи.
10. Кисетный шов. Шов Русанова. Двойной полукисетный шов. Шов Ювара. Краевой шов Жобера. Шов Гетцена.
Источник