Кишечные свищи при панкреонекрозе

Свищи поджелудочной железы. Хирургическое лечение наружных свищей поджелудочной железы.Свищи поджелудочной железы развиваются при нарушении целостности панкреатического протока. Преобладающее большинство панкреатических свищей являются наружными, или поджелудочно-кожными. Внутренние свищи с желудком, двенадцатиперстной или поперечной ободочной кишкой встречаются редко. Наружные свищи поджелудочной железы обычно вызваны тремя причинами: Травматические повреждения поджелудочной железы разнообразны: гематома, разрыв, полный поперечный разрыв железы или разрушение части органа. Панкреатические свищи могут развиваться в результате хирургического вмешательства, острого панкреатита или псевдокисты, возникшей в результате травмы. Свищи травматического происхождения, через которые выделяется чистый панкреатический сок без активных ферментов, часто закрываются на фоне медикаментозной терапии.
Хирургическое вмешательство на поджелудочной железе может осложняться развитием панкреатического свища. Свищи, развившиеся после дистальной резекции поджелудочной железы, обычно закрываются спонтанно. Свищи, развившиеся вследствие панкреатодуоденальной резекции (операция Whipple) или панкреатоеюностомии (модификация Puestow— Gillesby), обычно вызывают более выраженные и продолжительные изменения, потомучто панкреатическая секреция активируется кишечным содержимым и желчью. Многие из этих свищей закрываются под действием медикаментозного лечения, но некоторые могут потребовать повторной операции. Свищи поджелудочной железы могут быть вызваны биопсией железы или энуклеацией инсуломы. Обычно они закрываются спонтанно. Некоторые свищи могут быть вызваны не хирургическими вмешательствами на поджелудочной железе, а операциями на соседних органах, как это наблюдается при резекции желудка по поводу пенетрирующих язв луковицы или постбульбарного отдела двенадцатиперстной кишки. Свищи могут также появляться в результате грубых хирургических манипуляций, приводящих к нарушению целостности фатерова сосочка. Важным источником происхождения панкреатических свищей является острая патология поджелудочной железы и ее осложнения, абсцессы, псевдокисты и т.д. Свищи поджелудочной железы образуются, когда панкреатический секрет вьщеляется на кожу более даух дней. Некоторые авторы признают существование свища поджелудочной железы, если количество панкреатического секрета превышает 100 мл в день. Диагностика свищей поджелудочной железы относительно легка благодаря характеристикам вытекающей жидкости и содержанию амилазы, которая в несколько раз выше, чем в крови. Панкреатическая жидкость имеет рН 8—8.6. Jordan классифицирует свищи поджелудочной железы по отношению к количеству теряемого секрета следующим образом: Ежедневная потеря жидкости через некоторые свищи может достигать 1800 мл. Если жидкость является чистым панкреатическим соком, она обычно содержит от 20000 до 50000 ЕД амилазы по Somogyi. Если панкреатический секрет смешан с кишечным отделяемым, желчью или лимфой, он может содержать только 1000—5000 ЕД Somogyi. У обычных людей может выделяться от 600 до 1500 мл панкреатического секрета в день. Панкреатическая секреция продолжается даже при отсутствпп пищи в желудке, под действием блуждающего нерва и секретина, который вьщеляется при попадании желудочного сока в двенадцатиперстную кишку. Во время приема пищи количество секретина и объем панкреатической секреции также увеличиваются. Панкреатический сок не должен накапливаться в брюшной полости, даже если он чистый, поскольку это может привести к сепсису, перевариванию тканей, кровотечению и т. д. Когда это происходит, особенно в первые дни формирования свища, необходимо прочитать аспирапионную трубку, которая может быть закупорена сгусткамп или тромбами. Если свищ полный, он будет дренировать весь панкреатический секрет наружу. Причиной образования полного свища является обструкция головной части панкреатического протока стриктурой или конкрементом. Полный свищ имеет очень мало шансов к закрытию под действием медикаментозного лечения. Неполные свищи имеют большую вероятность закрытия. Это утверждение, однако, не абсолютное, наблюдались свищи с большой потерей секрета, которая через несколько дней уменьшалась. С другой стороны, свищи со средней потерей секрета могут иметь небольшую тенденцию к закрытию под действием медикаментозного лечения. – Также рекомендуем “Контроль свища поджелудочной железы. Лечение свищей поджелудочной железы.” Оглавление темы “Операции при опухолях и свищах поджелудочной железы.”: |
Источник
Результаты лечения инфицированного панкреонекроза. Исходы
Интраоперационная ревизия и выделение инфильтрированных тканей может привести к профузному кровотечению и диффузной кровоточивости. Поэтому приходится манипулировать на ограниченных участках с учетом точной топической диагностики.
Кровотечение при оперативной санации локализованных очагов у больных пожилого и старческого возраста отмечается в 15% случаев, при чрескожном дренировании — лишь в 2%. Помимо этого во время традиционного вмешательства в 4% случаев выявляется ятрогенное повреждение полых органов. При пункционном же варианте лечения это происходит в 3,7% наблюдений.
Чрескожное дренирование внебрюшинным доступом с повреждением толстой кишки не приводит к фатальным последствиям. Проведение дренажа через стенки желудка может быть запланированным ввиду особенностей расположения очага в сальниковой сумке и также не сопровождается тяжелыми осложнениями.
В послеоперационном периоде лечение пациентов с гнойными осложнениями панкреонекроза комплексное, включает направленную антибактериальную терапию, а также консервативные мероприятия, способствующие нормализации функции легких, печени, почек, кишечника. Проводится коррекция водно-электролитных нарушений, нормализация белкового обмена и иммунокоррекция.
После операции по поводу абсцессов почти у каждого десятого пациента преклонного возраста формируются наружные кишечные свищи. Высокие тонкокишечные свищи приводят к трудно- или некорригируемым потерям жидкости и электролитов.
При щадящей санации подобное осложнение диагностируется в 2% наблюдений.
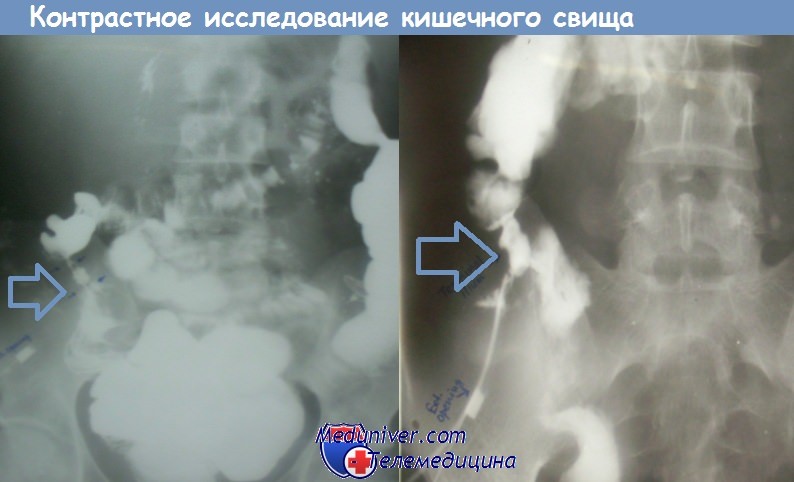
После чрескожного пункционного дренирования локализованного гнойного очага кишечные свищи, как правило, не сопровождаются наружными потерями и обнаруживаются лишь при рентгенологической фистулографии.
У трети больных в послеоперационном периоде образуются наружные панкреатические свищи. При пункционной санации это наблюдается лишь у каждого шестого пациента. В половине наблюдений отмечается поступление панкреатического сока наружу.
Стойкие панкреатические свищи, сформированные после лапаро- и люмботомий, требуют хирургического закрытия при неэффективности консервативного лечения с применением сандостатина (стиламина, октреотида). Подобные свищи не истощающие.
При лечении инфицированного панкреонекроза возможно образование желудочных, желчных и бронхиальных свищей. Желчные, желудочные, толстокишечные свищи (за исключением губовидных) склонны к самостоятельному закрытию.
После вмешательств, проводимых по поводу осумкованных гнойников, возможны аррозивные кровотечения: наружные (в послеоперационную рану) и внутренние (в полость кисты, желудочно-кишечный тракт).
При комплексном пункционном лечении распространенного гнойного поражения забрюшинной клетчатки у больных пожилого и старческого возраста значительно реже выявляются наружные аррозивные кровотечения.
Видеоскопическая санация сопровождается данным осложнением лишь в 10% случаев, при открытых операциях и запланированных реоперациях — почти у каждого второго. Кишечные свищи при указанных вариантах лечения выявляются соответственно в 20, в 32 и 37%. При распространенном поражении забрюшинной клетчатки панкреатические свищи диагностируются у каждого третьего больного, независимо от применяемого варианта хирургического лечения.
При профузном аррозивном кровотечении безальтернативно оперативное лечение. Вмешательство при этом направлено на обнаружение источника кровотечения и гемостаз.
При очаговом процессе прогноз результатов лечения панкреонекроза у лиц преклонного возраста благоприятный.
При субтотальном и тотальном поражении поджелудочной железы после завершения лечения у 38% выживших пациентов отмечаются нарушения углеводного обмена, что требует инсулинотерапии.
Почти у 70% больных после перенесенного панкреонекроза появляются признаки ферментативной недостаточности, подтверждающиеся лабораторно и клинически.
Таким образом, диагностика, лечение и выбор оптимальной хирургической тактики при остром панкреатите у больных пожилого и старческого возраста остаются актуальными задачами. Данное полиэтиологическое заболевание, как правило, сопровождается явлениями полиорганной недостаточности и требует интенсивной коррекции в условиях отделения реанимации. Развитие панкреонекроза на фоне имеющейся сопутствующей соматической патологии осложняется синдромом взаимного отягощения, что существенно отражается на результатах лечения.
– Также рекомендуем “Трансплантация поджелудочной железы. Показания”
Оглавление темы “Хирургическая патология поджелудочной железы”:
- Инструментальная диагностика острого панкреатита у пожилых. Методика
- Консервативное лечение острого панкреатита. Принципы
- Хирургическое лечение острого панкреатита. Принципы
- Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности
- Результаты лечения инфицированного панкреонекроза. Исходы
- Трансплантация поджелудочной железы. Показания
- Требования к трансплантату поджелудочной железы. Подготовка доноров
- Техника изъятия поджелудочно-дуоденального комплекса. Принципы
- Селекция реципиентов поджелудочной железы. Принципы
- Техника трансплантации поджелудочной железы. Методики
Источник
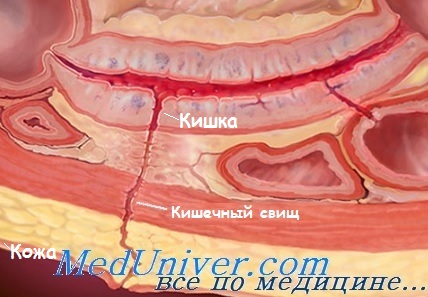
Наружный кишечный свищ – причины, признаки, лечениеНаружный кишечный свищ (в отличие от стомы) – это ненамеренное патологическое сообщение между кишечником и поверхностью кожи. Нарушение целостности кишечной стенки с подтеканием кишечного содержимого приводит к сепсису, образованию внутрибрюшного абсцесса и его декомпрессии через послеоперационную рану или другие участки кожи. Наиболее распространенные причины: интраоперационное повреждение стенки кишки (например, после рассечения спаек, пропущенное изначально или возникшее вторично после ушивания дефектов), несостоятельность анастомоза, эрозии, вызванные наличием инородных тел (например, сетки), эрозии опухолевого генеза (например, канцероматоз), ВЗК, дивертикулит. Наружные кишечные свищи связаны со значительным (5-20%) уровнем осложнений и летальности в отдаленном периоде. Индивидуальная степень выраженности симптомов и объем отделяемого зависят от количества свищей, локализации внутреннего отверстия в кишечнике (в проксимальных отделах чаще, чем в дистальных), размера и диаметра свища. Некоторые наружные кишечные свищи закрываются спонтанно, другие – остаются открытыми => при инородном теле, облучении, инфекции, эпителизации, опухоли, обструкции дистальнее свища. а) Эпидемиология. Частота неизвестна: 85-90% случаев связано с предшествующей операцией, 10-15% свищей возникает спонтанно (ВЗК, дивертикулит). б) Симптомы наружного кишечного свища • Первичные симптомы: • Вторичные симптомы: раздражение кожи с выраженной болью, потеря жидкости, дегидратация, истощение, потеря веса, пролежни и т.д.; необходимость в парентеральном питании с сопутствующими ТПП осложнениями (гепатопатия, сепсис, связанный с инфузионными системами); депрессия.
в) Дифференциальный диагноз: г) Патоморфология. Зависит от причины.
д) Обследование при наружном кишечном свище достаточно долгое в амбулаторных условиях нашей страны. Поэтому многие пациенты проходят обследование либо госпитализировавшись в стационар, либо в клиниках Европы. Обследование и диагностика в Европе платное, но зато пациент тратит порядка 1-2-х часов времени. Необходимый минимальный стандарт: Дополнительные исследования (необязательные):
е) Классификация наружного кишечного свища: ж) Лечение без операции наружного кишечного свища: з) Операция при наружном кишечном свище Показания: Хирургический подход: и) Результаты лечения наружного кишечного свища. Даже при благоприятных условиях отмечается до 10% неудач (в зависимости от происхождения свища). При заживлении свища => полное выздоровление. к) Наблюдение и дальнейшее лечение. Наблюдение за функциональным состоянием и питанием больного до полной нормализации. Дополнительное наблюдение при наличии фонового заболевания (рак, болезнь Крона). – Читать далее “Диверсионный колит – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник