Кишечный анастомоз по ру

Этапы и техника гастроеюностомии с Y-образной петлей по Ру
а) Показания для гастроеюностомии с Y-образной петлей по Ру:
– Плановые: преобразование из предыдущей формы реконструкции желудочно-кишечного тракта.
– Альтернативные операции: Бильрот I или II.
б) Предоперационная подготовка. Предоперационные исследования: эндоскопия, рентгенография верхних отделов желудочно-кишечного тракта; возможна 24-часовая pH-метрия и изучение движения радиоизотопного вещества в верхних отделах желудочно-кишечного тракта, а также определение уровня желчных кислот.
в) Специфические риски, информированное согласие пациента:
– Повреждение селезенки, спленэктомия
– Кровотечение
– Несостоятельность анастомоза
– Язва анастомоза
– Нарушение пассажа пищи
– Повреждение средней ободочной артерии
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ для гастроеюностомии с Y-образной петлей по Ру. Верхнесрединная лапаротомия.
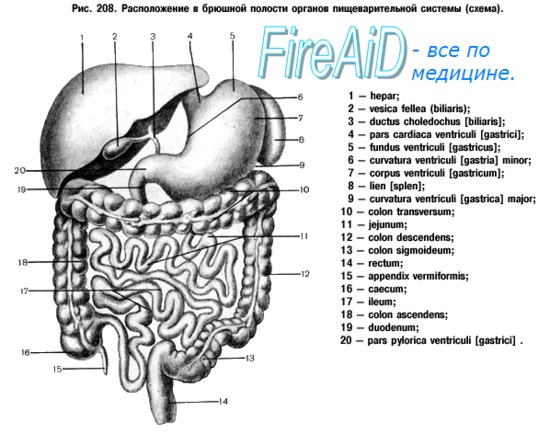
ж) Этапы операции:
– Выбор верхней петли тощей кишки
– Рассечение брыжейки тощей кишки
– Позадиободочный анастомоз
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Брыжеечные сосудистые аркады в области тонкой кишки всегда позволяют создать Y-образную петлю по Ру, которую можно без натяжения анастомозировать с культей желудка.
– Рассечение брыжейки тощей кишки необходимо выполнять осторожно, поэтапно, особенно у пациентов с ожирением, чтобы гарантировать достаточное кровоснабжение в области анастомоза. Вначале нужно рассечь ножницами брюшину с каждой стороны, применяя трансиллюминацию, что особенно важно при очень толстой брыжейке.
и) Меры при специфических осложнениях. Если какой-либо из двух концов тонкой кишки не получает достаточного кровоснабжения после рассечения ее брыжейки (кровотечение из края разреза), то необходима ререзекция.
к) Послеоперационный уход после гастроеюностомии с Y-образной петлей по Ру:
– Медицинский уход: удалите назогастральный зонд на 3-4 день, удалите дренажи на 5-7 день.
– Возобновление питания: маленькие глотки жидкости с 4-5 дня, твердая пища – после первого самостоятельного стула. – Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 2-4 недели.
1. Выбор верхней петли тощей кишки. Выбор петли тощей кишки зависит от местоположения сосудистой аркады, которое определяется при трансиллюминации. Пересечение по выбранной линии резекции брыжейки не должно нарушить перфузию краев пересеченной кишки и обеспечить адекватную длину той части кишки, которая выводится в верхний отдел живота.
Следует сохранить не менее 20 см тощей кишки от двенадцатиперстно-тощекишечного изгиба.
2. Рассечение брыжейки тощей кишки. Вначале при трансиллюминации каутером пересекается бессосудистая часть брыжейки. Сосуды пересекаются и перевязываются между зажимами Оверхольта. Сосуды большого калибра требуют перевязки с прошиванием.
3. Позадиободочный анастомоз. После создания адекватного окна в бессосудистой зоне брыжейки поперечно-ободочной кишки слева от средней ободочной артерии дистальная часть тощей кишки проводится в верхний отдел живота, где однорядным швом через все слои выполняется гастроеюностомия «конец в конец».
Непрерывность желудочно-кишечного тракта восстанавливает еюноеюностомия «конец в бок» с использованием аналогичной техники. Следует избегать какого-либо перекрута изолированной петли тонкой кишки.
Видео техника резекции желудка по Ру
– Также рекомендуем “Этапы и техника гастрэктомии с реконструкцией по Лонгмайру”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
Представленная в разделе информация о лекарственных препаратах, методах диагностики и лечения предназначена для медицинских работников и не является инструкцией по применению.
 Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
На первом этапе в ходе операции с помощью скоб в желудке создается небольшой малый желудок. Остальную, большую часть желудка, затем отделяют от малого желудка, но не удаляют. На втором этапе операции тонкая кишка, там, где к первому её отделу — двенадцатиперстной кишке примыкает второй отдел тонкой кишки — тощая кишка, разделяется на две части. Тощая кишка поднимается и присоединяется к заново созданному малому желудку. Двенадцатиперстная кишка после этого присоединяется к новой кишечной ветке, придавая кишечнику форму буквы Y. За счет обхода двенадцатиперстной кишки значительно уменьшается объем всасывания питательных веществ, что приводит к существенному снижению веса больного.
Операция обходного анастомоза желудка по Ру приводит к потери 56,7–66,5% лишнего веса в первые 24 месяца после операции (K. Novak).
Осложнения после операции обходного анастомоза по Ру
Операция может вызвать осложнения, такие как тошнота, рвота и боли в животе. Желудочно-кишечное кровотечение развивается чаще после обходного анастамоза по Ру. По американскиим данным, в 1,9 % случаев развивается желудочно-кишечное кровотечение. Оно может происходить в разных местах, в том числе, в малом желудке, анастомозах, неоперированном участке тонкой кишки, основном желудке или обходной тонкой кишке. У примерно 20% пациентов, у которых была сделана операция обходного анастомоза по Ру, появляются язвы на гастроеюнальном анастомозе — наиболее часто в первые 3 месяца после операции, но возможно и в любое другое время.
Послеоперационные язвы анастомозов лечатся ингибиторами протонной помпы. Желчный рефлюкс лечится с помощью гиполипидемических препаратов (холестирамин и другие). Пациенты должны прекратить, если возможно, приём нестероидных противовоспалительных препаратов или сочетать их с приёмом ингибиторов протонной помпы.
Одним из самых серьёзных осложнений после операции является набор веса. Около 20 % пациентов не теряют 50 % своего избыточного веса в течение года после операции. Кроме того, 30 % пациентов набирают вес обратно за 2 года после операции, и 63,6 % — в течение 4 лет.
Публикации для профессионалов здравоохранения, затрагивающие проблематику анастомозов по Ру
- Жерлов Г.К, Кучерова Т.Я., Нустафаев Р.С. Профилактика и лечение осложнений резекции желудка с анастомозом по Ру. Хирургия. – № 10. – 2004.
- Глобальныме практическиме рекомендации Всемирной гастроэнтерологической организации «Ожирение». WGO, 2009..
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «Хирургия желудка и тонкой кишки», содержащий статьи для профессионалов здравоохранения.
Источник раздела “осложнения” и рисунка – публикация Kristine Novak. What are the Complications of Weight Loss Surgery? (https://agajournals.wordpress.com/2013/04/08/what-are-the-complications-of-weight-loss-surgery).
Назад в раздел
Источник
Этапы и техника гастрэктомии с реконструкцией желудка по Ру
а) Показания для гастрэктомии с реконструкцией желудка по Ру:
– Относительные показания: гастрэктомия в паллиативных ситуациях (< R0); конверсия после предшествующих операций.
– Альтернативные операции: гастрэктомия с тощекишечной вставкой.
б) Предоперационная подготовка:
– Предоперационные исследования: эндоскопия с биопсией и эндоскопическое ультразвуковое исследование, рентгеноскопия верхних отделов желудочно-кишечного тракта, ультразвуковое исследование органов брюшной полости, возможна компьютерная томография.
– Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
– Повреждение селезенки, спленэктомия
– Несостоятельность анастомоза (менее 5% случаев)
– Абсцесс
– Повреждение поперечно-ободочной кишки/ее брыжейки
– Нарушение пассажа пищи (10-30% случаев)
– Панкреатит (3% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.

е) Доступ при гастрэктомии с реконструкцией желудка по Ру. Верхнесрединная лапаротомия, возможно расширение разреза вниз.
ж) Этапы операции:
– Гастрэктомия с реконструкцией Y-образной петлей по Ру
– Гастрэктомия с формированием резервуара по Ханту-Родино (Hunt-Rodino)
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Дно желудка и селезенка (короткие желудочные сосуды), большая кривизна и поперечно-ободочная кишка/ее брыжейка, дистальный отдел малой кривизны и печеночнодвенадцатиперстной связки, а также задняя стенка желудка и поджелудочная железа расположены близко друг к другу.
– Существует несколько важных сосудистых связей: между левой желудочной артерией, отходящей от чревного ствола, и правой желудочной артерией от печеночной артерии – вдоль малой кривизны; между левой желудочно-сальниковой артерией от селезеночной артерии и правой желудочно-сальниковой артерией от желудочнодвенадцатиперстной артерии – вдоль большой кривизны; между короткими желудочными артериями от селезеночной артерии – в области дна желудка.
Важный венозный ствол вдоль малой кривизны (венечная вена желудка) впадает в воротную вену.
– Предупреждение: отрыв сосудов.
– Приблизительно в 15% случаев в малом сальнике обнаруживается дополнительная левая печеночная артерия, идущая от левой желудочной артерии.
и) Меры при специфических осложнениях:
– Повреждение желчного протока: наложите первичный шов рассасывающимся материалом (4-0 PDS) после введения Т-образной трубки.
– Повреждение селезенки: попытайтесь сохранить селезенку путем гемостаза электро-/сапфировой/аргоноплазменной коагуляцией и наложения гемостатического материала.
к) Послеоперационный уход после гастрэктомии с реконструкцией желудка по Ру:
– Медицинский уход: удалите назогастральный зонд на 3-4 день, удалите дренажи на 7-8 день (оставьте их на более длительный срок при высокой активности амилазы отделяемого), обеспечьте заместительную терапию витамином В12 каждые 3 месяца, возможна поддерживающая терапия ферментами поджелудочной железы.
– Возобновление питания: маленькие глотки жидкости с 4-5 дня. При хорошей переносимости и восстановлении стула разрешите прием твердой пищи с 7-8 дня.
– Функция кишечника: клизма с 3-го дня до восстановления самостоятельного стула.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 2-4 недели.
л) Оперативная техника гастрэктомии с реконструкцией желудка по Ру:
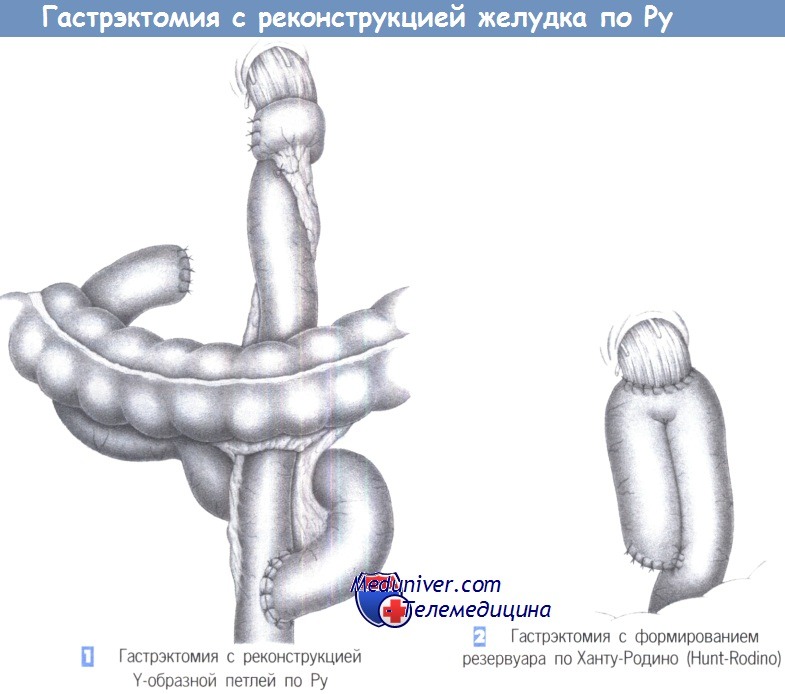
1. Гастрэктомия с реконструкцией Y-образной петлей по Ру. После гастрэктомии мы выполняем реконструкциею Y-образной петлей по Ру, в основном в паллиативных случаях. Используется изоперистальтическая петля тощей кишки длиной 45 см, которая выключается по Ру и подшивается к пищеводу «конец в конец» или, что лучше, «конец в бок».
При показанном здесь анастомозе «конец в бок» создаваемый просвет расположен приблизительно на 5 см дистальнее проксимального конца тощей кишки; конец тощей кишки закрывается наглухо и оборачивается вокруг анастомоза в виде вентральной еюнопликации, чтобы защитить линию швов. Просвет двенадцатиперстной кишки закрывается стандартным образом (скобочный шов с отдельными серозно-мышечными швами), а проксимальная часть тощей кишки анастомозируется с ее дистальной частью «конец в бок» с созданием Y-образной конфигурации по Ру. Реконструированный желудок должен размещаться позадиободочно.
2. Гастрэктомия с формированием резервуара по Ханту-Родино. Для увеличения объема желудка можно предпринять формирование резервуара на проксимальном конце желудка по Ханту-Родино. Для этого приводящая и отводящая петли анастомозируются «бок в бок», чтобы получить резервуар большего объема. Для этого анастомоза может быть использован линейный сшивающий аппарат.
– Также рекомендуем “Этапы и техника холецистэктомии”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
Представленная в разделе информация о лекарственных препаратах, методах диагностики и лечения предназначена для медицинских работников и не является инструкцией по применению.
 Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
Обходной анастомоз желудка по Ру (ОАЖР; англ. Roux-en-Y gastric bypass) — хирургическая операция, уменьшающая объем желудка и разделяющая тонкую кишку на два параллельно идущих участка. В результате операции значительно уменьшается объем желудка, объем всасываемых питательных веществ, что приводит к уменьшению веса пациента. Является одной из основных операций бариатрической хирургии.
На первом этапе в ходе операции с помощью скоб в желудке создается небольшой малый желудок. Остальную, большую часть желудка, затем отделяют от малого желудка, но не удаляют. На втором этапе операции тонкая кишка, там, где к первому её отделу — двенадцатиперстной кишке примыкает второй отдел тонкой кишки — тощая кишка, разделяется на две части. Тощая кишка поднимается и присоединяется к заново созданному малому желудку. Двенадцатиперстная кишка после этого присоединяется к новой кишечной ветке, придавая кишечнику форму буквы Y. За счет обхода двенадцатиперстной кишки значительно уменьшается объем всасывания питательных веществ, что приводит к существенному снижению веса больного.
Операция обходного анастомоза желудка по Ру приводит к потери 56,7–66,5% лишнего веса в первые 24 месяца после операции (K. Novak).
Осложнения после операции обходного анастомоза по Ру
Операция может вызвать осложнения, такие как тошнота, рвота и боли в животе. Желудочно-кишечное кровотечение развивается чаще после обходного анастамоза по Ру. По американскиим данным, в 1,9 % случаев развивается желудочно-кишечное кровотечение. Оно может происходить в разных местах, в том числе, в малом желудке, анастомозах, неоперированном участке тонкой кишки, основном желудке или обходной тонкой кишке. У примерно 20% пациентов, у которых была сделана операция обходного анастомоза по Ру, появляются язвы на гастроеюнальном анастомозе — наиболее часто в первые 3 месяца после операции, но возможно и в любое другое время.
Послеоперационные язвы анастомозов лечатся ингибиторами протонной помпы. Желчный рефлюкс лечится с помощью гиполипидемических препаратов (холестирамин и другие). Пациенты должны прекратить, если возможно, приём нестероидных противовоспалительных препаратов или сочетать их с приёмом ингибиторов протонной помпы.
Одним из самых серьёзных осложнений после операции является набор веса. Около 20 % пациентов не теряют 50 % своего избыточного веса в течение года после операции. Кроме того, 30 % пациентов набирают вес обратно за 2 года после операции, и 63,6 % — в течение 4 лет.
Публикации для профессионалов здравоохранения, затрагивающие проблематику анастомозов по Ру
- Жерлов Г.К, Кучерова Т.Я., Нустафаев Р.С. Профилактика и лечение осложнений резекции желудка с анастомозом по Ру. Хирургия. – № 10. – 2004.
- Глобальныме практическиме рекомендации Всемирной гастроэнтерологической организации «Ожирение». WGO, 2009..
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «Хирургия желудка и тонкой кишки», содержащий статьи для профессионалов здравоохранения.
Источник раздела “осложнения” и рисунка – публикация Kristine Novak. What are the Complications of Weight Loss Surgery? (https://agajournals.wordpress.com/2013/04/08/what-are-the-complications-of-weight-loss-surgery).
Назад в раздел
Источник
 Резекция желудка по Ру представляет собой полное удаление органа с последующим созданием позадиободочного и У–образного гастроэнтерального анастомоза. Хирург проводит также прямое соединение пищевода с тонким кишечником.
Резекция желудка по Ру представляет собой полное удаление органа с последующим созданием позадиободочного и У–образного гастроэнтерального анастомоза. Хирург проводит также прямое соединение пищевода с тонким кишечником.
Гастрэктомия, резекция по Ру
Операция на желудке по Ру приобрела самое широкое применение в медицинской практике из-за своей высокой результативности и благоприятного прогноза для пациента в дальнейшем.
Она является наиболее современным способом удаления органа. Это объясняется тем, что хирургическое вмешательство дает возможность для учета индивидуальных особенностей анатомического строения пищеварительной системы.

Операция по Ру проводится под общей анестезией.
Понятие о резекции желудка
Гастрэктомия характеризуется полным удалением органа и созданием анастомоза между пищеводом и кишечником по принципу конца, примыкающего к боку.
Во время проведения операции брюшина, а также связка между пищеводом и диафрагмой, рассекаются.
Артерии, вены и блуждающие нервы перерезываются и блокируются. Орган иссекается до того рубежа, где локализована опухоль.
Правая сторона пищевода задействуется в анастомозе.
В тех случаях, когда злокачественным новообразованием поражена поджелудочная железа, то удаляется также и она, а также селезенка.
Показания и противопоказания к резекции желудка
Основными медицинскими основаниями к проведению гастрэктомии являются:
-
 онкологическое заболевание;
онкологическое заболевание; - риск развития опухолевых изменений при наличии тяжело протекающей хронической язвы желудка;
- необратимое и препятствующие жизнедеятельности сужение гастрального привратника;
- не реагирующий на интенсивную терапию быстро прогрессирующий язвенный процесс;
- образование многочисленных полипов в слизистой оболочке желудка;
- стремительный набор веса, ведущий к нарушению нормального образа существования пациента.
Резекцию не рекомендуется проводить при наличии метастазов во многих органах или лимфатических узлах.
Не следует ее делать также при тяжелой водянке живота, сопровождающей цирроз печени.
Прямым противопоказанием к гастрэктомии является туберкулез, печеночная и почечная недостаточность, тяжелые нарушения обмена веществ, критическое состояние больного или сильное его истощение.
Плюсы и минусы оперативной процедуры
Основным достоинством резекции желудка по Ру является то, что хирургический метод позволяет полностью удалить патологически измененную ткань органа, что дает надежду на благоприятный прогноз в будущем.
Операция также позволяет восстановить нормальную проходимость билиарных протоков, что значительно улучшает деятельность желчного пузыря.
Желудочно-кишечный тракт продолжает функционировать, пропуская через себя меньшие объемы питательных веществ, чем прежде. Поэтому при прогрессирующем ожирении удается добиться значительного снижения веса пациента.
Удаление органа не слишком тяжело отражается на общем обмене веществ, позволяя высасываться минеральным и другим биологически активным веществам.
Недостатками резекции желудка по Ру становятся:
-
 хроническая изжога;
хроническая изжога; - развитие железо-дефицитной анемии;
- В-12 авитаминоз;
- потребность в постоянной заместительной терапии;
- невозможность восстановления желудка;
- соблюдение строгой диеты;
- потребление малого количества пищи;
- нежелательность включения в рацион сладкого;
- возможная дилатация стенок желудка;
- риск необходимости проведения дополнительных хирургических манипуляций.
Разновидности оперативного вмешательства
Гастрэктомия подразделяется по типу создания канала и методу проведения хирургического вмешательства.
Очень часто применяется способ Бильрот-1, подразумевающий создание соустья при сшивании небольшого участка желудочной ткани с двенадцатиперстной кишкой. Остается неизменным пищевод, а поступающие питательные вещества имеют возможность хотя бы минимального переваривания. Кишечник при таком виде хирургического вмешательства не контактирует с внутренней гастральной полостью.
Метод Бильрот-2 основан на увеличенном соустье бок в бок. Это означает, что остаточная ткань желудка подшивается к основанию тонкой кишки.
 Операция по Гофмейстеру-Финстереру схожа с предыдущей и во многом на ней основана. Дуоденум закрывается. Небольшой отрезок желудка сочленяется концом в бок с тонкой кишкой.
Операция по Гофмейстеру-Финстереру схожа с предыдущей и во многом на ней основана. Дуоденум закрывается. Небольшой отрезок желудка сочленяется концом в бок с тонкой кишкой.
Наиболее часто, как уже упоминалось, используется метод Ру, когда остаток дуоденума сшивается, а соустье соединяет небольшую часть не иссеченной гастральной ткани и тощую кишку.
Подготовительные мероприятия
При подготовке к хирургическому вмешательству требуется сдать ряд основных анализов.
К ним относятся:
- Клинический анализ крови.
- Биохимическое исследование.
- Общий анализ мочи.
- Определение уровня свертываемости.
- Выявление группы крови.
- УЗИ брюшной полости.
- Флюорография.
- ФГДС.
- ЭКГ.
На их основании делается терапевтическое заключение. При экстренных показаниях осуществляют лишь постановку клизмы и полное промывание желудка.
Ход хирургического вмешательства
Сначала врач, проводящий операцию, рассекает верхнюю часть передней брюшной стенки. Затем он внимательнейшим образом осматривает состояние внутренних органов, выявляя важнейший фронт действий.
Затем он отсекает связки, которыми желудок крепится к брюшине. После можно удалять собственно его ткань и оставлять нужный участок.

Операция завершается проведением анастомоза между гастральным остатком и кишечной тканью. Накладываются швы и устанавливается дренаж.
Период восстановления организма
Во избежание развития осложнений после хирургического вмешательства пациенту требуется достаточно длительный период реабилитации, включающий в себя срок не менее одного, а иногда и двух месяцев.
К основным мерам относятся:
- Строгий постельный режим до восстановления полноценного самочувствия пациента.
- Соблюдение всех назначений лечащего врача.
- Пребывание в стационаре не менее недели для контроля за последствиями операции.
- Снятие швов после пятнадцатидневного периода медицинского мониторинга.
- Запрет на интимные связи и пребывание за рулем до разрешения специалиста.
- Исключение активного образа жизни на срок тридцать суток и долее.
- Занятия лечебной гимнастикой во избежание быстрого увеличения объема жировой ткани в области брюшной полости.
- Ежедневная двухчасовая ходьба.
- До одобрения врача запрещено купаться в уличных водоемах, посещать бани, бассейны или сауны.
- Нельзя находиться под интенсивным ультрафиолетовым излучением.
- Следует до окончания реабилитационного периода отказаться от любых путешествий.
- Спортивные тренировки разрешаются только спустя шесть месяцев после проведения хирургического вмешательства. Подъем тяжестей – через год при условии нормального восстановления.
Полезное видео
Как проводится резекция желудка можно узнать из этого видео.
Соблюдение диеты во время реабилитации организма
После операции в течение определенного врачом срока требуется придерживаться особых принципов.
Сразу после хирургического вмешательства показано только парентеральное питание. В течение первых суток допускается лишь смачивать губы жидкостью.

При отсутствии какой-либо опасности для пациента на следующий день разрешается пить. Количество жидкости не должно превышать двух ложек лечебной минеральной воды с интервалом в три часа. Впоследствии рекомендуется к употреблению слабый чай или кисель без подсластителя.
На четвертый день врач выдает пациенту рекомендации по дальнейшему питанию, которые он должен соблюдать не менее четырех месяцев. Обычно ими становится первый или пятый стол. Спустя полгода его переводят на пятнадцатую диету.
Советы и рекомендации врача
После иссечения желудка необходимо самым строгим образом выполнять назначения врача и избегать любых нарушений режима.
 В некоторых случаях реабилитационный период способен затянуться. Но даже после одобрения врачом его полной отмены, в первые месяцы нужно с осторожностью относиться к любым проявлениям своего организма.
В некоторых случаях реабилитационный период способен затянуться. Но даже после одобрения врачом его полной отмены, в первые месяцы нужно с осторожностью относиться к любым проявлениям своего организма.
Не следует пугаться резкой потери веса. Нормальным явлением также становится ускорение эвакуации пищи без отсутствия ее полного переваривания.
С течением времени процессы, протекающие в желудочно-кишечном тракте, стабилизируются и организм начинает функционировать в привычном режиме.
Источник